
0873 / Детская хирургия проф. Лосев А.А
..pdfодносторонний, что позволяет проводит дифференциальную диагностику с эпидпаротитом. При паротите первыми жалобами являются боли при жевании и повороте головы. Околоушная слюнная железа увеличивается в размерах, становиться плотной, болезненной, кожа над ней гиперемирована.
При абсцедировании ухудшается общее состояние, легкое надавливание на железу сопровождается выделением гноя из выводного протока железы.
Лечение паротита начинают с консервативных мероприятий (сухое тепло и УВЧ местно, антибактериальная терапия). При нагноении показано выполнение разреза над железой с учетом особенной разветвления лицевого нерва в данной области. Одним из вариантом лечения могут быть пункции железы с аспирацией гноя и введения раствора антибиотиков в полость абсцесса.
Перечень теоретических вопросов для модульного контроля.
1.Какая частота гнойно-септических заболеваний у новорожденных, их структура и главные причины возникновения.
2.Какие анатомо-физиологические особенности строения кожи и подкожной клетчатки у новорожденных способствуют распространению воспалительного процесса ?
3.Назвать клинические проявления некротической флегмоны новорожденных в зависимости от формы.
4.Лечебная тактика при некротической флегмоне новорожденных.
5.Формы и клинические проявления омфалита у новорожденных.
6.Дифференциальная диагностика простой формы омфалита и свищей пупка.
7.Особенности лечения омфалита в зависимости от формы заболевания.
8.Осложнения и последствия, которые могут возникнуть в связи с омфалитом у ребенка.
9.Когда возникает и с чем связано развитие мастита новорожденных?
10.Особенности оперативного вмешательства при мастите новорожденных.
11.Причины возникновения парапроктита у новорожденных.
191
12.Оперативные вмешательства, которые проводят при парапроктите в
зависимости от причины его возникновения.
13.Из каких направлений состоит лечение гнойно-септических заболеваний новорожденных?
14.Что лежит в основе эмпирического подхода к назначению антибиотиков?
15.Бактериологическое исследование при гнойно-септических заболеваниях.
Как его проводить ?
16.Назовите составляющие лечебного влияния на организм ребенка с гнойно-септическими заболеваниями и от чего оно зависит.
17.Что такое синдром системного воспалительного ответа?
18.Какие составляющие токсичной формы заболевания согласно
международной классификации сепсиса?
192
Модуль 6. Тема 24. Новообразования тканей. Тема 24.1. Доброкачественные новообразования у детей.
А. ОСОБЕННОСТИ ДЕТСКОЙ ОНКОЛОГИИ.
Б. ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ У ДЕТЕЙ.
Конкретные цели:
1.Усвоить заболевания, которые вызывают новообразования мягких тканей.
2.Распознать основные клинические проявления новообразований мягких тканей.
3.Дифференцировать новообразования в зависимости от вида.
4.Трактовать принципы лечения новообразований мягких тканей и их осложнений.
5.Распознать основные клинические проявления новообразований костей.
6.Идентифицировать особенности течения отдельных заболеваний на основании клинических и рентгенологических признаков.
7.Дифференцировать доброкачественные опухоли костей на основании клинических и вспомогательных методов обследования (рентгенологического, УЗИ, компьютерной томографии, ангиографии, пункционной и открытой биопсии опухолей).
8.Составить план обследования больного и алгоритм действий по выявленню и предотвращению осложнений опухолей костей (патологичсекие переломы, ложные суставы, метастазирование и т.д.).
9.Трактовать принципы лечения в зависимости от вида опухолей костей.
Особенности онкологи детского возраста.
Детская онкология – особый раздел онкологи, который занимается теми же проблемами, что и общая онкология, но с учетом развивающегося организма.
Особенности детской онкологии.
1.Злокачественные новообразования у детей встречаются в 10 раз реже в сравнении со взрослыми. Однако, ежегодно в мире умирает четверть миллиона детей от онкологических заболеваний, а в структуре детской смертности онкозаболевания занимают второе место.
2.50% онкозаболеваний в детском возрасте составляют опухоли системы крови (онкогематология).
3.Наиболее распространенные опухоли у детей встречаются в раннем возрасте (до 3-х лет) и имеют врожденный характер (нефробластома, нейробластома, медуллобластома, гепатобастома, ретинобластома),
193
т.н. эмбриональные опухоли.
4.У детей преобладают опухоли соединительнотканного происхождения (саркомы), на долю которых приходится 84%, рак встречается в 4-6% случаев.
5.Большой удельный вес занимают дизэмриогенетические опухоли (хористомы, гамартомы, тератомы, эмбриональные опухоли).
6.У детей старшего возраста опухоли могут возникнуть как результат физиологической или патологически усиленной пролиферации (остеосаркома, рак щитовидной железы и др.).
7.Доказана транспалцентарная передача злокачественных опухолей от матери ребенку (Peller).
8.У детей с разными формами иммунодефицита часто встречаются системне онкозаболевания, что подтверждает теорию иммунологического контроля.
9.Отмечается довольно частое сочетание пороков развития с опухолями.
10.Наследственность некоторых опухолей подтверждена билатеральными опухолями (ретинобластома связана с доминантным геном, пигментная ксеродерма и др.)
11.Спонтанная регрессия некоторых опухолей характерна для детской онкологии, также встречается не только полная спонтанная регрессия (нейробластома, гемангиома), но и переход опухоли из злокачественной нейробластомы в доброкачественную ганглионеврому.
12.Наиболее распространенные опухоли располагаются как правило, в
трудно доступных местах.
Онкология детского возраста значительно отличается от онкологии взрослых по характеру процесса. Намного реже (в 15 раз) у детей выявляются злокачественные новообразования эпителиального генеза (рак), в основном формируются опухоли мезенхимального происхождения (саркома, эмбриома). Относительно редко поражаются внутренние органы (легкие, ЖКТ, мочевой пузырь, половые органы) – всего 10%, в то время, как у взрослых – 60%. Большой удельный вес имеют дисэмбриогенетические опухоли, которые образовались вследствие развития порока тканей, а именно – хористомы, гамартомы, тератомы, истинные эмбриональные опухоли.
Хористомы – тканевая аберрация, тканевая эктопия – возникают из хористий – отщеплений тканевых комплексов и включение их в состав смежных тканей (дермоиды, хондромы легких).
Гамартомы формируются вследствие избыточного развития какойнибудь одной ткани. Это гиперпластические пороки развития, которые протекают как доброкачественные опухоли, но во взрослом возрасте наблюдается высокий процент их малигнизации. В связи с этим их можно рассматривать как предраковые состояния. Гамартомы бывают солитарные
194
(некоторые виды гемангиом, фиброзная дисплазия) и системные (ангиоматоз, хондроматоз, экзостозная болезнь).
Тератомы (или эмбриомы) – врожденные опухоли, которые возникают вследствие неправильного формирования трех зародышевых листков (эктодермы, мезодермы, эндодермы). Как правило, только один из тканевых компонентов является незрелым, что может обусловливать злокачественность опухоли и превращение ее в тератобластому, т.е. это эктопированные ткани с бластоматозными потенциями.
Истинные эмбриональные опухоли возникают в период эмбриогенеза из незрелых тканей, в последующем они пролиферируют на эмбриональном уровне и приводят к эмбриосаркоме почки, мягких тканей, гепатобластоме и др.
Одновременно с этим незрелые эмбриональные опухоли могут дозревать и даже спонтанно регрессировать. Спонтанная регрессия злокачественных новообразований называется синдром Peregriпe.
Во многих случаях прослеживается связь между пороками развития и опухолями. Примерно 30% пороков развития сопровождаются эмбриональными опухолями: опухоль Вильмса с гемигипертрофией, синдром Беквита-Видемана – сочетание омфалоцеле,макроглоссии и гигантизма с нефробластомой, раком надпочечников, гепатобластомой, болезнь Гиршпрунга с нейробластомой.
Нередко наблюдается наследственная склонность к возникновению новооразований (полипоз, хондроматоз, экзостозня хондродисплазия). Зарегистрирована трансплацентарная передача бластоматозного процесса.
Структура новообразований у детей.
Доброкачественные опухоли у детей составляют 65%, злокачественные
– 20%, опухолеподобные образования -15%.
Среди доброкачественных новообразований частота патологии такова:
-ангиомы – 40% (гемангиомы – 30%, лимфангиомы – 10%);
-папиллмы, полипы – 30%;
-опухоли костей – 15%;
-невусы, тератомы, фибромы, липомы, дермоиды – 10%. Доброкачественные опухоли - tumor benignum – опухоли, которые
растут медленно, могут существовать годами, не увеличиваясь. Они имеют собственную капсулу. Во время роста, увеличиваясь, опухоль отодвигает окружающие ткани, не разрушая их. Гистологическая структура опухоли незначительно отличается от ткани, в которой она развивалась. Поэтому доброкачественные опухоли носят названия собственных тканей, из которых они развились, с добавлением суффикса «ома» (липома, фиброма, миома, остеома и т.д). Удаление доброкачественной опухоли с оболочкой ведет к полному выздоровлению больного.
В целом доброкачественные опухоли характеризуются некоторыми особенностями:
195
1.Клетки опухоли зрелые, но есть атипизм в плане расположение клеток и структуры ткани;
2.Рост опухолей происходит по экспансивному типу;
3.Прогрессируют эти опухоли довольно медленно;
4.Нет токсического компонента;
5.Опухоли не метастазируют.
6.Главными клиническими синдромами являются синдром «плюсткани» и синдром нарушения функции.
ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ.
Доброкачественные новообразования наружных покровов довольно часто встречаются в детском возрасте и требует самого пристального внимания. Часть из них относится к истинным опухолям, другая часть не является таковыми и представляет интерес в плане дифференциальной диагностики.
Гемангиомы.
Гемангиомы – общий и неспецифический термин, который традиционно применяется для обозначения доброкачественных опухолей из сосудистой ткани, сосудистых родимых пятен и пороков развития сосудов.
Гемангиомы являются наиболее часто встречающимися у детей новообразованиями, преимущественно локализующимися на коже. По своему характеру эти образования ближе к порокам развития или врожденным гамартомам сосудистой ткани, чем к истинным опухолям. Некоторые особенности гемангиом заставляют отнести их к опухолевым процессам.
В большинстве случаев гемангиомы наблюдаются с рождения, реже возникают в течение первых месяцев жизни. Обычно опухоль поражает кожу и мягкие ткани, но могут быть также поражены различные органы. Описаны случаи находок гемангиом в мозге, печени, средостении.
Классификация гемангиом:
1. Простые, или капиллярные, гемангиомы - состоят из множества капилляров, располагаются поверхностно, имеют вид пятна или пятен ярко красного цвета с четкими границами и незначительно выступают над поверхностью кожи. (рис. 1.)
196
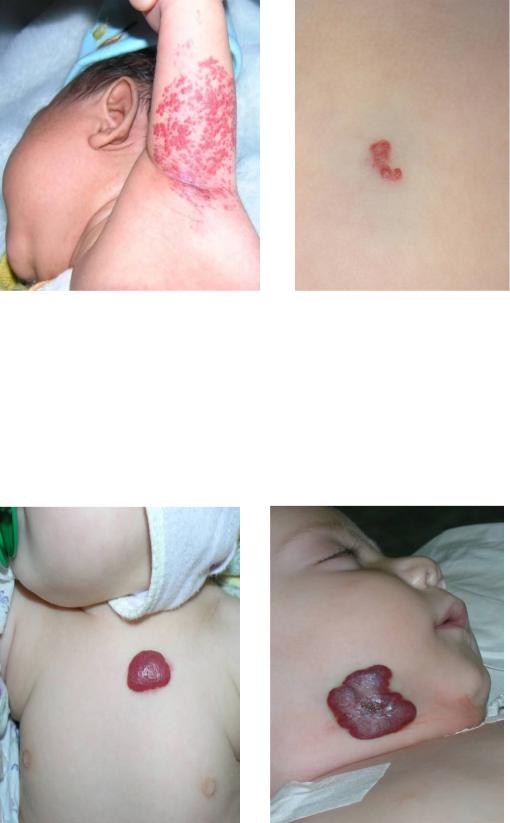
Рис. 1 Капиллярные гемангиомы.
К простым гемангиомам относятся сосочковые и звездчатые гемангиомы, наблюдающиеся у детей дошкольного и школьного возраста. Звездчатые гемангиомы представляют собой образования из расширенных, извитых сосудов, располагающихся в коже, в центре которых находится основной питающий сосуд. Также к капиллярным относится «клубничная» гемангиома, имеющая быстрый рост и интенсивно красный цвет, четко ограничена, возвышается над поверхностью кожи, без труда сдавливается.(рис 2.)
Рис.2. «Клубничная» капиллярная гемангиома.
2. Кавернозные, или пещеристые, гемангиомы состоят из наполненных кровью полостей, выстланных эндотелием и разграниченных перегородками из соединительной ткани. Кожные покровы могут быть не изменены. Отмечается утолщение и увеличение объема пораженного органа. Кавернозные гемангиомы обычно бывают значительных размеров
197
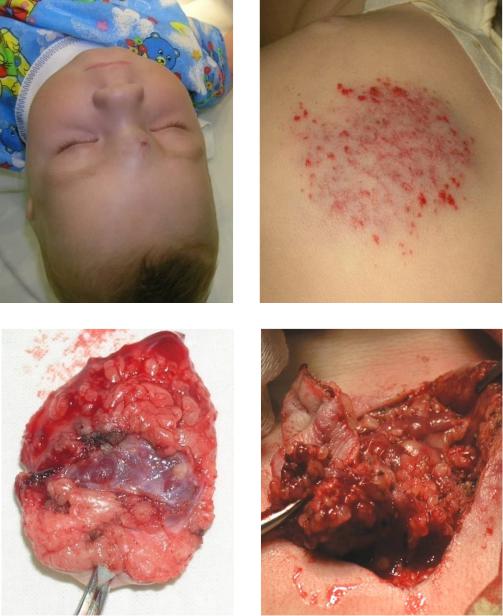
и не имеют четких границ. Различают диффузные и инкапсулированные гемангиомы. Последние растут медленно, в пределах собственной капсулы. Диффузные гемангиомы отличаются быстрым, инфильтрирующим ростом. (рис 3.)
а)
б)
Рис. 2. Кавернозные гемангиомы: а – клиническая картина, б - структура опухоли (интраоперационное фото).
3. Ветвистые гемангиомы состоят из клубков извитых и переплетающихся между собой артерий и вен различного калибра, захватывают глубоко лежащие ткани, включая мышцы и кости.
4. Комбинированные гемангиомы представляют собой сочетание указанных выше гемангиом.
5. Смешанные опухоли состоят из опухолевидных клеток, исходящих из сосудов и других тканей (ангиофиброма, гемолимфангиома, ангионеврома).
198
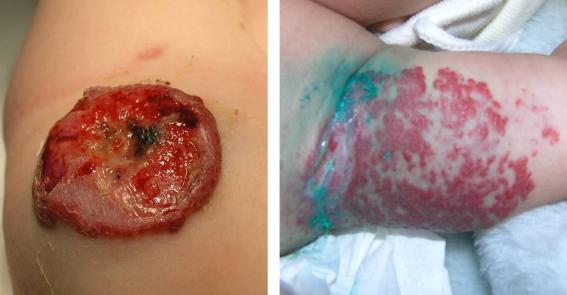
Клиника. Гемангиомы характеризуются наличием опухолевидных образований различной формы и величины с ярко-красной или слегка цианотичной окраской. Пальпаторно опухоль обычно безболезненна, горячее, чем окружающие здоровые участки. Характерной особенностью гемангиом является их быстрый рост в первые месяцы жизни. В некоторых случаях поверхность гемангиомы изъязвляется, некротизируется и подвергается инфицированию. (рис. 3). Возникающие гнойные раны нередко дают сильные кровотечения, которые могут потребовать экстренного вмешательства.
Рис.3 Изъязвившиеся гемангиомы.
Распознавание гемангиом обычно затруднений не вызывает. Их необходимо дифференцировать с другими ангомоподобными образованиями (ложными гемангиомами).
Так называемые плоские гемангиомы (ангиоматозные или сосудистые невусы, винные пятна) – это пятна, напоминающие разлитое вино, располагающиеся на лице и других участках кожи и слизистых оболочек. Они имеют различную величину, иногда занимают половину лица, цвет их от бледно-красного до темно-фиолетового. Обычно они не возвышаются над уровнем кожи, не исчезают при надавливании, а лишь бледнеют при этом. Несмотря на отсутствие роста и поверхностное расположение, эти образования причиняют серьезные беспокойства по косметическим соображениям. Самопроизвольно никогда не исчезают.
Плоские гемангиомы нередко путают с другими образованиями розоватого цвета, локализующимися по средней линии лба, на спинке носа или затылочной области (пятна новорожденных). Когда ребенок спит или находится в расслабленном состоянии, эти пятна еле заметны или отсутствуют, в то время, как при крике или напряжении окраска их становится ярче. Такие пятна, как правило, исчезают спонтанно в возрасте 1 года. Лечения не требуют.
Звездчатые гемангиомы (паукообразный невус) встречаются довольно часто у детей в возрасте 3 – 10 лет и локализуются обычно в верхней части
199
лица. Внешний вид их соответствует названию. Обнаруживается небольшое, размером в несколько миллиметров, пятно розоватого цвета, от которого отходит сеть капилляров. Надавливание на центральную часть приводит к запустеванию капиллярной сети. Прогрессирующего роста не отмечается, но ввиду расположения на открытых участках кожи, вызывают беспокойство родителей по косметическим соображениям.
Пиококковые гранулемы не бывают врожденными и чаще появляются у детей среднего и старшего возраста. По сути, это грануляционная ткань, богато снабженная сосудами, появление которой иногда связывают с внедрением инфекции при точечной травме, однако истинная причина происхождения этих образований окончательно не установлена. Клинически вначале обнаруживают на поверхности кожи в любом участке пятно диаметром в миллиметр или чуть больше, затем в течение нескольких недель оно превращается в папиллому величиной 0,5х0,5 см. или несколько больше. окраска меняется и становится темно-багровой. Поверхность вначале гладкая, но по мере роста образование покрывается корочками. Гранулема легко травмируется и при этом сильно кровоточит, после чего он может исчезнуть, но затем через несколько дней она вырастает заново.
Тактика и лечение. Известно, что значительная часть гемангиом обладает способностью к самопроизвольному исчезновению, однако такая способность выражена не в одинаковой степени у различных видов новообразований. Поэтому очень важно решить вопрос о начале лечения. Принципиально этот вопрос решается после непродолжительного наблюдения за больным. Если в процессе наблюдения отсутствует склонность к прогрессирующему росту или появляются признаки самопроизвольного исчезновения гемангиомы (уплощение, побледнение ее), ребенка оставляют под диспансерным наблюдением. Осмотры целесообразнее осуществлять ежемесячно в течение первых 6 мес., затем 1 раз в 2-3 мес. или реже. При сомнении в возможности спонтанного исчезновения опухоли больного направляют на лечение. Оно, безусловно, необходимо в случаях быстрого роста гемангиомы, при кровотечениях, а также стойких, длительно существующих кавернозных и ветвистых формах. Индивидуально решается вопрос лечения с косметической целью.
Существует несколько методов лечения гемангиом. Показания к выбору того или иного метода зависит от:
1.вида опухоли;
2.ее размера и локализации;
3.возраста ребенка и его общего состояния;
4.темпа роста опухоли;
5.осложнений и функциональных расстройств, которые возникают в процессе ее роста.
Лечение гемангиом может быть оперативным и консервативным. Хирургическое лечение показано в случаях, когда можно полностью удалить опухоль, в пределах здоровых тканей без значительного косметического ущерба. (рис. 4).
200
