
4 курс / Акушерство и гинекология / Учебник. Акушерство
.pdf
202 |
Chapter 5. Female pelvis in obstetrics. Fetus in labor |
Различают головное предлежание (лат. — praesentatio cephalica; англ. — cephalic presentation), когда над входом в полость малого таза находится головка плода, и тазовое предлежание (лат. — praesentatio pelvica; англ. — breech presentation), когда над входом в полость малого таза находится тазовый конец плода. В англоязычной литературе выделяют третий тип предлежания — плечевое предлежание (shoulder presentation) при поперечном положении плода. В российском акушерстве при неправильных положениях плода (поперечное и косое) считают, что предлежащая часть отсутствует.
Членорасположением (лат. — habitus; англ. — attitude) называют отношение конечностей и головки к туловищу плода.
NB! Членорасположение плода (лат. — habitus, англ. — attitude) — отношение головки и конечностей плода к туловищу.
•Физиологическое членорасположение — сгибательное (согнутое) членорасположение плода (лат. — habitus flexus). При этом головка согнута и подбородок прижат к грудке, спинка согнута; ручки согнуты в локтевых суставах и скрещены на груди; ножки согнуты в коленных и тазобедренных суставах, разогнуты в голеностопных, скрещены и прижаты к животу. При таком членорасположении плод имеет овоидную форму (форму яйца) и занимает в полости матки наименьший объем.
•Разогнутое членорасположение (лат. — habitus deflexus s. extensus) является отклонением от физиологического и зависит от многих факторов: длины пуповины, состояния плода (гипоксия), наличия опухоли или аномалии развития матки и др. Разогнутое членорасположение в некоторых случаях приводит к патологическому течению родов. Встречается редко.
Позицией плода (лат. — position; англ. — position) называют отношение спинки плода к правой или левой стороне матки. Различают две позиции плода:
•первая — спинка плода обращена к левой стороне матки;
•вторая — спинка плода обращена к правой стороне матки.
NB! Позиция плода (position) — отношение спинки плода к левой (I позиция) или правой (II позиция) стороне матки.
При поперечных и косых положениях плода позицию определяют по головке плода:
•головка расположена в левой стороне матки — первая позиция;
•головка расположена в правой стороне матки — вторая позиция.
Видом позиции (лат. — visus; англ. — variety of the position) плода называют отношение спинки плода к передней или задней стороне матки. Спинка плода направлена не только к одной из боковых сторон матки, но и несколько кпереди или кзади:
•передний вид — спинка плода обращена несколько кпереди;
•задний вид — спинка плода обращена несколько кзади.

Глава 5. Таз с акушерской точки зрения. Плод как объект родов |
203 |
NB! Вид позиции (лат. — visus) — отношение спинки плода к передней (передний вид) или задней (задний вид) стенке матки.
Если спинка обращена кпереди, говорят о переднем виде, кзади — заднем виде. В англоязычном акушерстве для описания позиции и вида плода применяют отношение затылочной кости плода, а точнее малого родничка, к соответствующим стенкам матки. Таким образом, например, передний вид первой позиции будет соответствовать аббревиатуре LOA — left-occipito-anterior и т.д. (ROA, ROP, LOP).
В первой половине беременности (а иногда и в дальнейшем, например, при многоводии) плод, имея относительно небольшие размеры, может изменять свое положение в матке. Это называют неустойчивым положением плода (unstable fetal lie). По мере развития плод занимает определенное положение, чему способствуют брюшная стенка, тонус беременной матки, количество околоплодных вод и др.
К началу родов установившееся продольное положение не меняется. Поперечные (косые) положения плода с началом родовой деятельности иногда при многоводии переходят в продольные. Физиологическое (сгибательное) членорасположение у живого плода сохраняется до его рождения.
ВСПОМНИ!
REMEMBER!
Полость малого таза — это пространство, заключенное между стенками малого таза и ограниченное сверху и снизу плоскостями входа и выхода.
Различают 4 плоскости малого таза:
плоскость входа;
плоскость широкой части;
плоскость узкой части;
плоскость выхода.
Головка плода с наибольшими трудностями преодолевает малый таз в прямом размере плоскости входа и в поперечном размере плоскости узкой части.
Условную линию, соединяющую центры всех прямых размеров таза, называют проводной осью таза. Рождающийся плод проходит через родовой канал по направлению проводной оси таза.
Угол наклонения таза — это угол между плоскостью его входа и горизонтальной плоскостью.
Зрелость и доношенность плода — понятия неравнозначные!
Положение плода (лат. — situs, англ. — lie) — отношение продольной оси плода к продольной оси матки.

204 |
Chapter 5. Female pelvis in obstetrics. Fetus in labor |
|
|
Предлежание плода — отношение крупной части плода (головки и тазового конца) ко входу в малый таз.
Членорасположение плода (лат. — habitus, англ. — attitude) — отношение головки и конечностей плода к туловищу.
Позиция плода — отношение спинки плода к левой (I позиция) или правой (II позиция) стороне матки.
Вид позиции — отношение спинки плода к передней (передний вид) или задней (задний вид) стенке матки.
Контрольные вопросы Control questions
1.Что представляют собой большой и малый таз?
2.Что представляет собой полость малого таза?
3.Какие размеры различают в плоскости входа в малый таз?
4.Какие размеры различают в плоскости широкой части полости малого
таза?
5.Какие размеры различают в плоскости узкой части полости малого
таза?
6.Какие размеры различают в плоскости выхода малого таза?
7.Что представляет собой проводная ось таза?
8.Что такое угол наклонения таза?
9.Равнозначны ли понятия «зрелость» и «доношенность» плода?
10.Какая часть плода оказывает наиболее существенное влияние на течение родов?
11.Из каких частей состоит головка зрелого плода?
12.Как соединены между собой кости мозговой части черепа?
13.Что называют родничками?
14.Какие размеры головки зрелого плода следует знать акушеру?
15.Какие акушерские термины используют для точного определения расположения плода в матке?
16.Может ли изменяться положение плода в матке в течение беременности?
ПРОВЕРЬ СЕБЯ! CHECK YOURSELF!
Уровень 1. Тест Level 1. Test
Выберите один или несколько правильных ответов. Select one or more correct answers.
1.На основании величины диагональной конъюгаты можно рассчитать:
а) поперечный размер плоскости входа в таз; б) истинную конъюгату;
Глава 5. Таз с акушерской точки зрения. Плод как объект родов |
205 |
в) наружную конъюгату; г) прямой размер широкой части полости малого таза;
д) прямой размер узкой части полости малого таза.
2.Величина поперечного размера, равная 10,5 см, соответствует поперечному размеру:
а) плоскости входа в малый таз; б) широкой части малого таза;
в) плоскости узкой части малого таза; г) плоскости выхода малого таза.
3.Истинная конъюгата должна иметь величину не менее:
а) 10 см; б) 11 см; в) 14 см; г) 12 см; д) 13 см.
4.Истинную конъюгату нельзя рассчитать на основании:
а) диагональной конъюгаты; б) вертикальной диагонали ромба Михаэлиса;
в) горизонтальной диагонали ромба Михаэлиса; г) наружной конъюгаты.
5.Нижний край лонного сочленения, седалищные ости, крестцово-копчиковое сочленение ограничивают плоскость малого таза:
а) входа; б) узкой части;
в) широкой части; г) выхода.
6.Членорасположение плода — это:
а) отношение конечностей и головки плода к туловищу; б) отношение головки к туловищу; в) взаимоотношение различных частей плода;
г) взаимоотношение ножек и ягодиц плода.
Уровень 2. Ситуационные задачи Level 2. Clinical situations
1. При влагалищном исследовании беременной в женской консультации обнаружено, что размер диагональной конъюгаты равен 12 см, а индекс Соловьева — 1,5. Вычислите размер истинной конъюгаты и подтвердите еще тремя способами.
2. При наружном акушерском исследовании беременной в сроке 35 нед обнаружено, что матка имеет форму овоида, вытянутого в поперечном направлении. Каков предполагаемый диагноз?

Глава 6 Chapter 6
ПРИЧИНЫ НАСТУПЛЕНИЯ РОДОВ ORIGINS OF LABOR ONSET
6.1. МЕХАНИЗМ СОКРАТИТЕЛЬНОЙ ДЕЯТЕЛЬНОСТИ МАТКИ
MECHANISMS OF UTERINE CONTRACTIVE ACTIVITY
Роды (лат. — partus; англ. — labor, delivery, childbirth) — это естественный физиологический процесс, завершающий беременность и заключающийся в изгнании плода и последа из полости матки через родовые пути (в норме — по достижении плодом жизнеспособности, после 22 нед).
Роды — это сложный физиологический, генетически детерминированный процесс, безусловный рефлекторный акт, регуляцию которого обеспечивают практически все органы и системы женщины. По разным причинам беременность может прерваться в любые сроки. Плод выживает только при определенных анатомо-функциональных особенностях развития, зависящих от множества условий.
NB! В настоящее время жизнеспособным (англ. — viable) считают плод (лат. — fetus) начиная с 22-недельного срока беременности, когда масса его тела достигает 500 г, а длина — 25 см.
До 22 нед гестации плод нежизнеспособен. Прерывание беременности до 22 нед называют абортом, а не родами.
Своевременными, срочными, нормальными, физиологическими (labor at term, normal labor and delivery) считают роды при сроке беременности от 37 до 42 нед, когда рождается доношенный и зрелый (mature) плод, быстро и легко адаптирующийся к внешним условиям.
Женщину, у которой роды происходят впервые, называют первородящей (primipara), при повторных родах — повторнородящей (multipara). Во время родов рожающую женщину принято называть роженицей (parturient).
6.2. ПРИЧИНЫ НАСТУПЛЕНИЯ РОДОВ И РЕГУЛЯЦИЯ РОДОВОЙ ДЕЯТЕЛЬНОСТИ
ONSET OF LABOR AND REGULATION OF UTERINE ACTIVITY
Причины наступления родов и регуляция родовой деятельности до сих пор недостаточно изучены. Для объяснения механизма наступления родо-

Глава 6. Причины наступления родов |
207 |
вой деятельности было выдвинуто немало теорий (теория инородного тела, механическая, иммунная, плацентарная и др.), многие из них представляют лишь исторический интерес.
В1940–1950 гг. исследования отечественных ученых расширили представления о причинах возникновения родовой деятельности и ее регуляторных механизмах, обосновали теорию нейрогуморальной регуляции функционального состояния матки, включая родовую деятельность (А.П. Николаев, А.И. Петченко, Л.С. Персианинов, Н.Л. Гармашева, И.И. Яковлев и др.). Согласно этой теории начало родов связано с изменениями, происходящими в ЦНС и крови беременной. При этом ведущую роль играют гипоталамус, гипофиз и структуры лимбического комплекса (миндалевидные ядра и др.). Яичники, плацента и другие железы внутренней секреции также оказывают регулирующее влияние на моторную функцию матки. Сама матка как эффектор играет определяющую роль
вхарактере родовой деятельности и в порядке обратной связи оказывает влияние на все компетентные системы.
Внастоящее время основной причиной наступления своевременных родов считают генетическую программу, предусматривающую завершение беременности после достижения плодом зрелости.
Беременность и роды — основные этапы репродуктивной функции. Физиологические процессы, связанные с зачатием, вынашиванием плода и его рождением, происходят с участием матки, ее сократительного аппарата, представленного множеством гладкомышечных клеток или миоцитов. Согласованная работа этих клеток обеспечивает тонус матки как вместилища для плода, сократительную деятельность ее как плодоизгоняющего органа, инволюцию матки в послеродовом периоде и восстановление фертильности. Родовой акт, как и беременность, — генетически детерминированная функция всего организма беременной в его постоянной взаимосвязи с окружающей средой. Источниками воздействия на сократительный аппарат матки считают материнские механизмы регуляции и плодовые.
NB! Активная роль в индукции родов и развитии родовой деятельности принадлежит фетоплацентарному комплексу
(гипоталамо-гипофизарная система, надпочечники плода, плацента, околоплодные оболочки).
6.2.1.Регуляция сократительной деятельности матки Regulation of uterine activity
Согласно физиологии висцеральных систем, регуляция сократительной деятельности матки осуществляется тремя основными механизмами:
•гуморальным (биологически активные вещества, включая гормоны);
•нейрогенным (центральная и вегетативная нервная система);
•местным (миогенный).
208 |
Chapter 6. Origins of labor onset |
Согласованное воздействие этих механизмов на каждом этапе репродуктивного процесса, происходящего в женском организме (допубертатный период, становление менструальной функции, беременность, роды и др.), обеспечивает сократительную деятельность миометрия, адекватную той функции, которую матка выполняет на данном этапе.
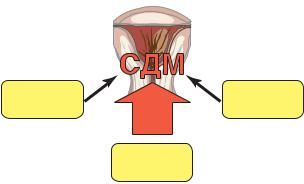
В настоящее время главную роль в развитии сократительной деятельности матки во время беременности и родов придают не нервной системе, а гуморальным факторам (рис. 6.1).
Нервный |
Миогенный |
Гуморальный
Рис. 6.1. Механизмы регуляции сократительной деятельности матки (СДМ)
6.2.1.1.Гуморальная регуляция Humoral regulation
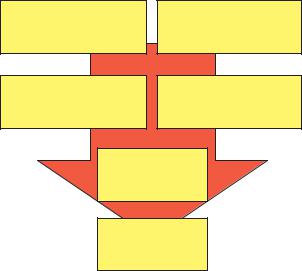
По мере развития беременности в крови и тканях материнского организма происходит постепенное накопление биологически активных веществ (эстрогенов, прогестерона, адреналина, норадреналина, ацетилхолина, окситоцина, серотонина, ПГ, гистамина и др.). Изменение количества этих веществ оказывает влияние как на возбудимость различных отделов ЦНС и вегетативной нервной системы, иннервирующих маточную мускулатуру, так и на содержание ионов кальция в миоцитах (опосредованный механизм запуска сократительной деятельности матки). Перед родами повышается выработка утеротонических соединений, обеспечивающих родовые схватки (окситоцин, ПГ, серотонин и др.).
Доказано участие не только материнского, но и плодового окситоцина, серотонина, брадикинина, гистамина и других биологически активных веществ плода в индукции родового процесса и регуляции сократительной деятельности матки.
При определенных изменениях соотношений гормонов и биологически активных веществ формируется попеременное возбуждение центров симпатической и парасимпатической иннервации, возникает рефлекторная возбудимость матки. В миометрии происходят нейрофизиологические изменения, при которых матка начинает регулярно сокращаться — схватки во время родов (labor contractions) (рис. 6.2).
Глава 6. Причины наступления родов |
209 |
Биологически активные вещества, вырабатываемые плодом
Изменение возбудимости отделов ЦНС и ВНС, иннервирующих миометрий
Повышение синтеза биологически активных веществ организмом матери
Повышение концентрации Са2+ в утеромиоцитах
Повышение
возбудимости
матки
СХВАТКИ
Рис. 6.2. Гуморальный механизм регуляции сократительной деятельности матки
6.2.1.2. Нейрогенная регуляция Neurogenic regulation
Нейрогенная регуляция обеспечивается вегетативной нервной системой, функция которой подчинена коре головного мозга и лимбическим структурам. Все отделы матки имеют двойную вегетативную иннервацию:
•симпатическая нервная система иннервирует наружные и мощные слои миометрия в дне и теле матки;
•парасимпатическая нервная система иннервирует внутренние (субваскулярные) слои, наиболее выраженные в нижнем сегменте и шейке матки.
Вмышце матки существует несколько групп рецепторов:
•в теле матки, где самый мощный слой миометрия, преобладают α- и β-адренорецепторы (в продольных мышечных волокнах);
•в нижнем сегменте — М-холино- и D-серотонинорецепторы (в циркулярных мышечных волокнах);
•в шейке матки — хемо-, механо- и барорецепторы.
Впроцессе развития беременности происходит физиологическая «десимпатизация» матки за счет уменьшения количества симпатических волокон
ивыработки катехоламинов.
Перед родами в ЦНС формируется «родовая доминанта» — очаг возбуждения в коре головного мозга, который тормозит менее важные на данном этапе реакции и обеспечивает развитие родовой деятельности. Повышается интенсивность межполушарных связей, усиливающих координацию деятельности всех систем организма, увеличивается количество симпатических волокон, выработка катехоламинов. Попеременное возбуждение симпатических и парасимпатических отделов вызывает возбуждение и сокращение соответствующих слоев миометрия, что проявляется регулярными и нарастающими по силе и продолжительности схватками.

210 |
Chapter 6. Origins of labor onset |
NB! Активация миометрия происходит при воздействии на1-адренорецепторы, тормозное влияние реализуется через2-адренорецепторы.
6.2.1.3.Миогенная регуляция Myogenic regulation
На всех этапах развития репродуктивного процесса мышечная стенка матки в функциональном отношении представляет собой гомогенное образование, структурно-функциональной единицей которого является гладкомышечная клетка — миоцит. Миоциты формируют гладкомышечный пучок — главную функциональную единицу миометрия. Под влиянием вегетативной нервной системы и биологически активных веществ миоциты способны менять свою тоническую и фазовую активность и на фоне тонического сокращения генерировать фазные сокращения.
6.2.2. Физиология мышечного сокращения Physiology of muscle contraction
Сократительная активность миоцитов зависит от концентрации свободных ионов кальция в межфибриллярном пространстве.
Впервые ключевая роль кальция в ряде биологических реакций была показана еще в 1883 г., когда Сидней Рингер заметил, что изолированные мышцы лягушки не сокращаются в дистиллированной воде. Для сокращения мышцы в ответ на электрическую стимуляцию ей необходимо присутствие в окружающей ее среде ионов кальция.
Рост уровня кальция стимулирует киназа легких цепей миозина (myosin light-chain kinase) при участии в этом кальмодулина (calmodulin-mediated).
Кальмодулин — это достаточно крупный белок, состоящий из 148 аминокислотных остатков. Кальмодулин, как и циклический аденозинмонофосфат, обнаружен практически во всех изученных клетках. В гладкомышечных клетках он функционирует в качестве первичного внутриклеточного рецептора Ca2+. Сам же кальций, вернее его ионы, связывается внутри клетки с белком кальмодулином и является одним из основных внутриклеточных вторичных мессенджеров.
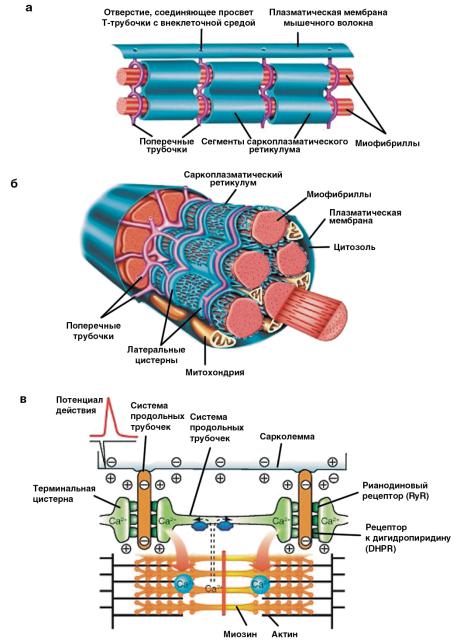
Миоциты матки содержат потенциалчувствительные и рецептороуправляемые ионные каналы (ion channels): кальциевые, натриевые и калиевые. Потоки ионов натрия и кальция в клетки по соответствующим каналам обеспечивают деполяризацию мембраны, а выход из клетки ионов калия — реполяризацию. Потоки этих ионов генерируют электрический потенциал, вызывающий сокращение миоцитов.
Следовательно, сократительная активность миоцитов увеличивается при повышении в них концентрации свободных ионов Ca2+, что достигается путем увеличения входа ионов Ca2+ в клетку за счет «открытия» кальциевых каналов и снижения эффективности работы кальциевых насосов, выкачивающих Ca2+ во внутриклеточные кальциевые депо или внеклеточное
Глава 6. Причины наступления родов |
211 |
пространство. Уменьшение входа ионов Ca2+ в миоцит происходит за счет «закрытия» кальциевых каналов или активации кальциевых насосов, удаляющих ионы Ca2+ в резервуары (рис. 6.3).
Рис. 6.3. Миоцит и кальциевые каналы: а — строение мышечной ткани; б — строение миоцита; в — механизм мышечного сокращения
