
5.5. Патогенез
ПОСТТРАВМАТИЧЕСКОЙ ЛИКВОРЕИ
При передних краниобазальных и фронтобазальных повреждениях вовлекаются придаточные пазухи носа; при боковых краниобазальных и латеробазаль-ных — пирамидки височных костей и придаточные пазухи уха (28, 29, 85, 90, 139, 177, 197). Характер перелома зависит от приложенной силы, ее направления, особенностей строения черепа и каждому виду деформации черепа соответствует характерный перелом его основания (10, 28, 29, 49, 90, 139). Смещающиеся костные фрагменты могут повреждать мозговые оболочки.
H.Powiertowski (59) выделил три механизма этих повреждений: ущемление костными отломками, нарушение целостности оболочек свободными костными отломками и обширные разрывы и дефекты без признаков регенерации по краям дефекта. Мозговые оболочки пролабируют в образовавшийся в результате травмы костный дефект, препятствуя его зара-щению и, фактически, могут привести к образованию в месте перелома грыжи, состоящей из ТМО, арахноидальной оболочки и мозгового вещества.
119
Клиническое руководство по черепно-мозговой травме
 Вследствие
неоднородного строения костей, образующих
основание черепа (нет раздельно
наружной,
внутренней пластинки и диплоического
слоя
между ними; наличие воздухоносных
полостей
и многочисленных отверстий для
прохождения черепных
нервов и сосудов), несоответствия между
эластичностью и упругостью их в
парабазальных и
базальных отделах черепа плотного
прилегания ТМО,
небольшие разрывы арахноидальной
оболочки
могут возникать даже при незначительной
травме
головы, вызывающей смещение внутричерепного
содержимого по отношению к основанию.
Эти изменения
приводят к ранней ликворее, которая
начинается
в течение 48 часов после травмы в 55 %
наблюдений,
и в 70 % в течение первой недели (35, 74,
85, 88, 89, 90, 139, 198, 203, 234).
Вследствие
неоднородного строения костей, образующих
основание черепа (нет раздельно
наружной,
внутренней пластинки и диплоического
слоя
между ними; наличие воздухоносных
полостей
и многочисленных отверстий для
прохождения черепных
нервов и сосудов), несоответствия между
эластичностью и упругостью их в
парабазальных и
базальных отделах черепа плотного
прилегания ТМО,
небольшие разрывы арахноидальной
оболочки
могут возникать даже при незначительной
травме
головы, вызывающей смещение внутричерепного
содержимого по отношению к основанию.
Эти изменения
приводят к ранней ликворее, которая
начинается
в течение 48 часов после травмы в 55 %
наблюдений,
и в 70 % в течение первой недели (35, 74,
85, 88, 89, 90, 139, 198, 203, 234).
При частичной тампонаде участка повреждения ТМО или интерпозиции тканей ликворея может проявиться после лизиса кровяного сгустка или поврежденной мозговой ткани, а также в результате регресса отека мозга и повышения ликворно-го давления при напряжении, кашле, чихании и т. д. Причиной возникновения ликвореи может быть перенесенный после травмы менингит, вследствие чего образующиеся на третьей неделе соединительно-тканные рубцы в области дефекта кости подвергаются лизису (7, 88, 139, 197).
Описаны случаи подобного появления ликвореи через 22 года после травмы головы (192) и даже через 35 лет (279). В подобных случаях появление ликвореи не всегда связывают с фактом ЧМТ в анамнезе (255).
Ранняя ринорея прекращаются спонтанно в течение первой недели у 85 % больных, а оторея — практически почти во всех случаях (30, 111, 216, 245, 247, 264).
Персистирующее течение наблюдается при недостаточном сопоставлении костной ткани (смещенный перелом), нарушении регенерации по краям дефекта ТМО в сочетании с колебаниями лик-ворного давления.
5.6. Локализация ликворных фистул
Малая прочность решетчатой пластинки, тесное соприкосновение арахноидальной оболочки и кости с перфорацией ее обонятельными волокнами делают эту область наиболее подверженной возникновению посттравматических ликворных фистул. Переломы, проходящие через лобную, клиновидную пазухи или клетки решетчатой кости, являются наиболее частой причиной возникновения ду-
ральной фистулы и источником ринореи (250) — (рис. 5-3 и 5-4). Возможна также назальная ликворея через отверстия решетчатой кости при отсутствии костных повреждений из-за травматического отрыва волокон обонятельного нерва. Редкий случай ринореи — локализация фистулы между основной костью и ямкой Розенмюллера (176).

Рис. 5-3. Наиболее типичные места истечения ликвора на основании черепа (вид сверху). 1 — лобная пазуха; 2 — передние решетчатые ячейки; 3 — задние решетчатые ячейки; 4 — клиновидная пазуха; 5 — пирамидка височной кости
Переломы каменистой части пирамидки височной кости и области ячей сосцевидного отростка могут обусловить ушную ликворею с дренированием ликвора из средней или задней черепной ямки (6, 168, 193, 274). При этом истечение ЦСЖ происходит через наружный слуховой проход, либо — при целой барабанной перепонке — в барабанную полость, в ячейки сосцевидного отростка и через слуховую трубу в носовую часть глотки (6, 10, 65).
Сравнительно редко отмечается скрытая ликворея, когда ЦСЖ проникает в окружающие мягкие ткани; она может быть заподозрена при развитии менингита без видимых причин (4, 7, 8, 10).
120
Посттравматическая базальная ликворея


Рис 5-4. Пути истечения ликвора из полости черепа
Как раритет наблюдается окулорея. При этом ликвор скапливается в мягких тканях орбиты и вытекает наружу, имитируя слезную жидкость (181).
Таким образом, наиболее частой формой является назальная ликворея, обусловленная повреждением костей передней черепной ямки с формированием фистул в параназальных пазухах.
5.7. КЛАССИФИКАЦИЯ
На основании данных литературы и анализа материала Института нейрохирургии им. Н.Н.Бурденко предложена следующая клиническая классификация ПБЛ:
I. Причина: 1) черепно-мозговая травма; 2) ят- рогенная (непреднамеренный результат медицин ских манипуляций и операций).
Время возникновения после травмы: 1) не медленная; 2) отсроченная: а) ранняя (до одного месяца); б) поздняя (спустя один месяц и больше).
Источник ликвореи: 1) субарахноидальный; 2) желудочковый; 3) цистернальный; 4) смешан ный.
Локализация ликворной фистулы: 1) решет чатая пластинка; 2) ячейки решетчатой кости; 3) лобная пазуха; 4) клиновидная пазуха; 5) крыша орбиты; 6) пирамидка височной кости; 7) множе ственная.
Латерализация фистулы: 1) односторонняя: а) слева; б) справа; 2) двусторонняя; 3) по сред ней линии.
VI. Количество фистул: 1) одна; 2) две; 3) три
и больше.
VII. Место наружного истечения ликвора: 1) на зальная; 2) ушная; 3) глазничная; 4) носоглоточ ная; 5) парадоксальная ринорея (истечении ЦСЖ через слуховую трубу в носовую часть глотки при целостности барабанной перепонки при переломах каменистой части пирамиды височной кости и об ласти ячеек сосцевидного отростка); 6) смешанная.
VIII. Характер истечения ликвора: 1) скудный (до 1 мл в сутки); 2) умеренный (до 30 мл в сут ки); 3) профузный (больше 30 мл в сутки).
Тип ликвореи: 1) явная (истечение ЦСЖ во внешнюю среду; 2) скрытая (отсутствуют внешние признаки истечения ДСЖ).
Варианты истечения ЦСЖ: 1) постоянное; 2) периодическое.
Состояние ликворного давления: 1) гипо- тензия; 2) нормотензия; 3) гипертензия.
Звенья преимущественного нарушения си стемы ликворообращения: 1) ликворопродукция; 2) ликвороциркуляция; 3) ликворорезорбция.
Клинические формы ликвореи: 1) неослож- ненная; 2) осложненная. Осложнения: гнойно-вос палительные (мозга и его оболочек, бронхо-легоч- ной системы, желудочно-кишечного тракта); пнев- моцефалия и др.
Прогностические варианты течения ликво реи: 1) благоприятный (спонтанное прекращение ликвореи); 2) неблагоприятный (непрекращающа яся ликворея).
Предложенная классификация (рис.5-5) дает возможность наиболее полно сформулировать диагноз, определяющий тактику лечения больного и обосновывающий выбор хирургического вмешательства при решении вопроса о проведении операции.
5.8. КЛИНИКА
Клиническая картина базальной ликвореи включает триаду симптомов: 1) обусловленных непосредственно ликвореей, 2) последствиями связанных с ней менингитов, 3) перенесенной ЧМТ.
5.8.1. Общемозговые симптомы
Состояние сознания и психики в остром периоде определяется тяжестью ЧМТ. В промежуточном и отдаленном периодах ЧМТ все пациенты с ПБЛ обычно находятся в ясном сознании.
Наиболее частым и постоянным симптомом у пациентов с ликвореей является головная боль.
121
Клиническое руководство по черепно-мозговой травме

122
Рис. 5-5. Схема классификации посттравматической базальной ликвореи
Посттравматическая базальная ликворея
 Основная
причина её — гипотензионный синдром.
Больных
беспокоит несильная, но постоянная,
сжимающего
характера головная боль в сопровождении
чувства заложенности в ушах,
головокружения,
сердцебиения, неприятных ощущений в
груди,
в животе, парестезии, слабости и других
вегетативно-сосудистых
и вегетативно-висцеральных признаков.
Характерно, что цефалгия наиболее
отчетлива
выражена в вертикальном положении
больных
и существенно уменьшается при переходе
в горизонтальное
положение.
Основная
причина её — гипотензионный синдром.
Больных
беспокоит несильная, но постоянная,
сжимающего
характера головная боль в сопровождении
чувства заложенности в ушах,
головокружения,
сердцебиения, неприятных ощущений в
груди,
в животе, парестезии, слабости и других
вегетативно-сосудистых
и вегетативно-висцеральных признаков.
Характерно, что цефалгия наиболее
отчетлива
выражена в вертикальном положении
больных
и существенно уменьшается при переходе
в горизонтальное
положение.
Почти у половины больных с ликвореей отмечаются нарушения психики, в основном синдромы пограничного уровня — эмоционально-личностный и астенический. Их выраженность зависит от тяжести перенесенной ЧМТ, локализации поражения вещества головного мозга, возраста пострадавшего, его анамнеза и др. Эмоционально-личностные нарушения проявляются в виде апатии, снижения критики к своему состоянию, ограничения инициативы, ухудшения памяти, прежде всего на текущие события. Астенический синдром при ликворее характеризуется ощущениями слабости, усталости, быстрой физической и психической ис-тошаемостью, нарушениями концентрации внимания, снижением умственной деятельности, порой в сочетании с вегетативными проявлениями. Для больных с ликвореей типичны постоянный дискомфорт, снижение работоспособности, подавленное настроение, замкнутость, страх, а у перенесших гнойный менингит — боязнь его повторения.
Менингеальные симптомы для ликвореи при отсутствии грубого синдрома внутричерепной ги-пертензии и вне менингита мало характерны. Обычно, если они и проявляются, то незначительно и связаны с перенесенной ЧМТ.
5.8.2. Очаговая неврологическая симптоматика
Среди гнездных признаков в клинике посттравматических ликвореи центральное место принадлежит таким краниобазальным симптомам, как ги-посмия или аносмия. Это объясняется биомеханикой травмы, когда при прямом, ударном механизме происходит повреждение обонятельных трактов за счет переломов решетчатой кости или повреждения базальных отделов лобных долей, а при противоударном — разрыв обонятельных нитей.
Далее следуют глазодвигательные нарушения (поражение III, IV, VI нервов), особенно часто при переломах костных структур в области верхней глазничной щели. Повреждения зрительного нерва на-
блюдаются у трети больных: от снижения остроты зрения и нарушения полей зрения вплоть до слепоты.
Частой находкой у больных с ПБЛ являются одно- и двусторонние нарушения слуха, спонтанный нистагм, реже — нарушения вкуса.
Выпадение слуха, вестибулярной функции, повреждение лицевого нерва в большинстве случаев наблюдается при поперечном переломе пирамиды.
Двигательные и чувствительные нарушения у больных с ПБЛ встречаются сравнительно редко, служа, как правило, указанием на перенесение ЧМТ.
5.8.3. Очаговая риноотосимптоматика
Истечение прозрачной жидкости из носовых ходов является основным клиническим признаком риноликвореи. Визуально явная ликворея обнаруживается в 90 % наблюдений, в большинстве из них имея постоянный или интермитируюший характер. При этом постоянное истечение жидкости из носовых ходов типично для кранионазальной формы ликвореи, а периодическое — особенно при перемене положения тела — для краниосину-соназальной.
По интенсивности выделения ликвора прослежены следующие варианты ПБЛ: «редкие капли» — почти в половине наблюдений, «частые капли», профузная, «порционная» (симптом «чайника»), а также увлажнение носовых ходов.
Истечение прозрачной жидкости из наружного слухового прохода — основной клинический признак отореи. При этом отоскопия часто обнаруживает рубцовую деформацию барабанной перепонки, либо травматическую перфорацию.
5.8.4. Соматическая симптоматика
К нередким клиническим симптомам относится ночной кашель — следствие раздражения ликвором слизистой оболочки верхних дыхательных путей в горизонтальном положении. Затекание ликвора в желудок вызывает картину острого простого гастрита с нарушением секреторной и кислотообразо-вательной функций, моторными расстройствами.
5.9. ДИАГНОСТИКА
Трудности в распознавании ранней ликвореи возникают в случаях сочетания ее с кровотечением. Для дифференциальной диагностики кровотечения
123
Клиническое руководство по черепно-мозговой травме
 и
ликвореи с кровотечением предложена
проба на выявление
светлого ободка вокруг кровянистого
пятна на марлевой салфетке [положительная
при ликворее]
(15, 28, 29, 49).
и
ликвореи с кровотечением предложена
проба на выявление
светлого ободка вокруг кровянистого
пятна на марлевой салфетке [положительная
при ликворее]
(15, 28, 29, 49).
В поздние сроки необходимо разграничивать истекающую ЦСЖ и серозное отделяемое из носа на основании содержания глюкозы. Метод основан на особенностях биохимического состава переброспи-нальной жидкости, которая содержит намного больше глюкозы (2,3—4,0 ммоль/л) и значительно меньше белка (от 0,10 до 0,22 г/л) и мукополисахаридов, чем серозное отделяемое из уха или носа и его придаточных пазух при воспалительных и аллергических заболеваниях (121, 166, 234). Используют также диагностический комплекс «Глюкотест» (53, 54, 57).
Иммунологический метод может выявить наличие бета-2 фракции трансферрина, который присутствует только в ликворе (99, 251, 227, 228, 286).
Риноскопия имеет важное, а нередко решающее значение в диагностике носовой ликвореи. При явной ликворее у больного каплями выделяется водянистая жидкость из носового хода. Слизистая оболочка гиперемирована и гипертрофирована. Для уточнения топики ликворного свища, особенно при скудной ликворее, применяют метод Н.С.Благовещенской (1972), когда на припудренной порошком из смеси крахмала и антибиотиков слизистой оболочки носа прослеживают истечение ликвора в виде мокрой дорожки. При скрытой форме ликвореи можно отметить повышенную влажность слизистой оболочки за счет переувлажнения ликво-ром. Возможно выявление сращений носовой перегородки с латеральной стенкой полости носа, а также внутриносовых мозговых грыж.
В последнее время для диагностики назальной ликвореи все чаше используют эндоскопию носа, применяя оптические системы. Ее главная роль заключается в установлении топики ликворной фистулы.
При отоскопии у больных с ПБЛ в остром периоде ЧМТ, сопровождающейся переломом пирамиды височной кости, возможно выявить травматическую перфорацию барабанной перепонки и истечение кровянистой жидкости, а промежуточном или отдаленном — ее рубцовую деформацию.
5.9.1. Радионуклидная диагностика
Метод радионуклидной цистерномиелографии при посттравматической базальной ликвореей способствует выявлению морфологических и ликвороди-намических нарушений в различных структурах лик-
ворных путей (28, 29, 54, 55, 80, 83, 91, 92, 93, 107, 182).
В качестве радиофармпрепарата (РФП) используют 99тТс-ДТПК с активностью 200 МБк в 2 мл на 70 кг массы больного, вводимый эндолюмбально.
Интерпретация радиологических симптомов основывается на пространственно-временном распределении РФП в ликворных путях головного и спинного мозга, которые играют роль в компенсаторном перемещении ЦСЖ. Динамическое исследование ликворных путей позволяет уточнять совокупность признаков для определения нарушений циркуляции или резорбции ЦСЖ.
Радиологический признак «заброса» РФП в желудочковую систему указывает на сочетание базальной ликвореи с открытой формой гидроцефалии. При этом расширенные боковые желудочки на передней и задней проекциях напоминают «бабочку», а на боковых — «запятую».
Морфологические нарушения постоянно сочетаются с ликвородинамическими изменениями циркуляции и резорбции ликвора, наличием дополнительного оттока ликвора за пределы ликворных путей.
Снижение дренажной функции подоболочечного пространства головного мозга указывает на нарушение циркуляции ликвора по конвекситальным и парасинусным областям (рис. 5-6).

Рис. 5-6. Радионуклидной цистерномиелографии с 99тТс-ДТПК (200 МБк), (а. фронтальная, Ь. боковая позиции). 1. Норма. 2. Снижение дренажной функции в подоболочечных пространствах головного мозга.
124
Посттравматическая базальная ликворея
Для
ПБЛ характерно также нарушение резорбции
ликвора, определяемое по скорости
сброса РФП из
ликворных путей, о чем судят по времени
визуализации
радионуклидов в области мочевого пузыря
после
эндолюмбального введения РФП. При
ускоренной резорбции РФП регистрируется
в области мочевого пузыря уже в первый
час исследования; при
сниженной резорбции РФП обнаруживали
толь-
ко через 6 часов; для резко замедленной резорбции характерно длительное (более 24 часов) отсутствие РФП в области мочевого пузыря (рис. 5-7).
Наиболее надежный диагностический радиологический признак — «ликворная дорожка», выраженность и форма которой зависит от локализации и типа ликвореи, характера истечения ЦСЖ (см. рис. 5-7).

Радионуклидную цистерномиелографию иногда сочетают с методом радиометрии тампонов, основанном на регистрации РФП в вышедшей за пределы ликворных путей ЦСЖ с помощью тампонов, установленных в носовые ходы, область носоглотки, наружные слуховые проходы. Методика способствует различению назальной и носоглоточной ликвореи (РФП регистрируется в области желудка и кишечника) с одновременным определением выраженности истечения ликвора. В то же время вероятна возможность получения ложно-положительных результатов при концентрации изотопа в соседних с тампонами тканях (121, 234).
Противопоказания к проведению РЦМГ: 1) окклюзия ликворных путей; 2) наличие признаков воспалительного процесса.
Среди факторов, ограничивающих использование метода радионуклидной цистерномиелографии и затрудняющих интерпретацию данных, можно выделить: 1) малые размеры анатомических облас-
тей, представляющих клинический интерес; 2) сложность геометрии объекта исследования, меняющейся по глубине; 3) ограничение точности метода, определяемой наименьшей величиной анатомических структур (от 35 мм3 до 1,5 см3), которые данный метод может визуализировать (98, 99, 137, 146, 184, 185, 196).
Исходя из этого, логично полагать, что наиболее целесообразно проведение РЦМГ у пациентов со скрытой формой ликвореи.
5.9.2. Рентгенологические данные
5.9.2.1. Краниография
У пострадавших с ПБЛ краниография в стандартных проекциях обычно выявляет переломы черепа, преимущественно его основания, либо соче-танные с переломами свода (чаще чешуя лобной
кости).
125
Клиническое руководство по черепно-мозговой травме
 Переломы
костей основания черепа чаще локализуются
в передней черепной ямке, реже в средней
черепной ямке. Встречается и одновременное
повреждение передней и средней, а иногда
и задней черепных ямок.
Переломы
костей основания черепа чаще локализуются
в передней черепной ямке, реже в средней
черепной ямке. Встречается и одновременное
повреждение передней и средней, а иногда
и задней черепных ямок.
При использовании специальных укладок (по Шюллеру, Стенверсу, Майсру) выявляются переломы пирамиды височной кости, являющиеся продолжением переломов свода черепа.
Данные краниографии способствуют уточнению биомеханики травмы и предполагаемому пути истечения ликвора. Для ударного механизма с приложением травмирующего агента в лобной и лицевой областях более характерны переломы лобной кости с переходом на основание — в переднюю черепную ямку. При этом часто повреждаются околоносовые воздухоносные пазухи, а, значит, создаются условия для краниосинусоназального пути истечения ликвора. Повреждения передних отделов черепа при противоударном механизме, например, при падении на затылок, наиболее часто локализуются в области решетчатой пластинки, и при этом преобладает кранионазальный путь истечения ликвора.
При рентгенографии придаточных пазух носа у пациентов с ликвореей нередко визуализируются ее косвенные признаки в виде затемнения полости одной из пазух или наличия в ней уровня «воздух-жидкость».
Пневмоцефалия, с частотой встречаемости от 7% до 30% (59, 115, 120, 197, 203), как пато-гномоничный симптом ликвореи, служит доказательством наличия патологического сообщения су-барахноидальных пространств с внешней средой.
5.9.2.2. Компьютерная томография
КТ позволяет визуализировать состояние как мозгового вещества и ликворных пространств, так и костей свода и основания черепа (рис. 5-8, 9).
В промежуточном и отдаленном периоде ЧМТу большинства больных с ПБЛ на КТ определяются последствия повреждений мозга различной выраженности, преимущественно в виде атрофических или кистозно-атрофических очаговых изменений, чаще односторонних с преобладанием в полюсно-базальных отделах лобных долей.
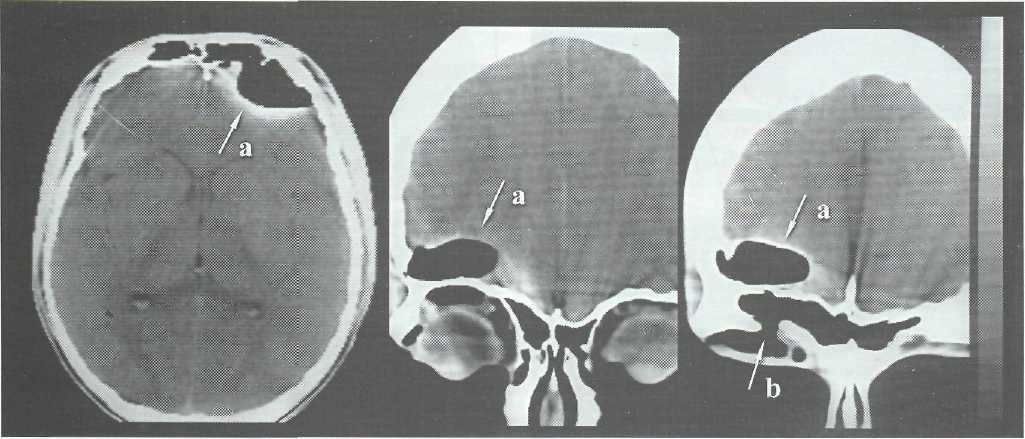
КТ существенно дополняет и превосходит данные краниографии по выявлению переломов костей свода и основания черепа (рис. 5-10), наличия пневмоцефалии (рис. 5-11).
Однако для выявления и уточнения локализации мелких дефектов основания черепа, ликвор-

Рис. 5-8. КТ. Аксиальный срез. Множественные переломы в области передней черепной ямки, чешуи височной и крыльев клиновидной костей

Рис. 5-9. КТ. Аксиальный срез. Перелом наружной стенки правой орбиты; поперечный перелом пирамидки височной кости справа.
ных фистул обычная компьютерная томография часто оказывается недостаточной.
С целью более точного определения характера повреждений и уточнения локализации костных дефектов основания целесообразно использовать трехмерную компьютерно-томографическую реконструкцию черепа (рис. 5-12). Точная локализация
126
Посттравматическая базальная ликворея


костной патологии позволяет оптимизировать планирование минимально травматичных оперативных доступов в хирургии ПБЛ.
5.9.2.3. КТ-цистернография
Для непосредственной визуализации ликворных фистул используют КТ-цистернографию с эндо-люмбальным введением неионных рентгеноконт-растных препаратов (31, 33, 100, 143—145, 152, 155, 186, 188, 207, 208, 220, 221, 222).
Контрастное вещество вводится эндолюмбаль-но из расчета 0,15 мл на 1 кг массы тела. Под мест-
ной анестезией производят пункцию тонкой иглой субарахноидального пространства в промежутках L3—L4 или L4—L5. Измеряют величину ликворно-го давления, ЦСЖ отправляют для исследования. В течение следующих 30—40 мин пациент находится в положении Тренделенбурга, лежа на животе, с согнутым (подбородок прижат к грудине) положением головы. Вначале выполняют боковую сканог-рамму (рис. 5-13), по которой планируют необходимое количество сканов во фронтальной проекции. Послойная фронтальная реконструкция КТ срезов с шагом в 5.0 мм, как правило, доказательно выявляет проникновение контрастированного
127
Клиническое руководство по черепно-мозговой травме

Рис. 5-12. Трехмерная КГ реконструкция основания черепа (спиральный томограф). Разрушение стенок основной пазухи (а), дефект площадки основной пазухи (Ь).

Рис. 5-13. КТ. Боковая сканограмма.
ликвора за пределы субарахноидального пространства (рис. 5-14, 15). При этом обнаруживаемая «лик-ворная дорожка» из места формирования фистулы
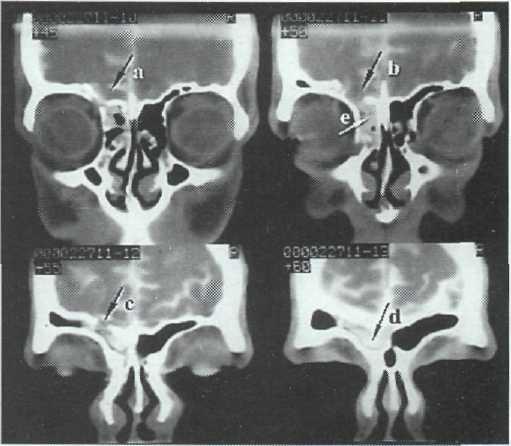
Рис. 5-14. КТ-цистернография. Фронтальные срезы. Переломы задней стенки лобной пазухи и решетчатой пластинки слева (а, Ь, с); затекание контрастированпого ликвора в лобную пазуху и ячеи решетчатой кости (d, e).

Рис. 5-15. КТ-цистернография. фронтальные срезы. Перелом площадки клиновидной кости справа; затекание контрастировав-ного ликвора в задние ячеи решетчатой кости.
позволяет четко локализовать мишень оперативного вмешательства (рис. 5-16, 17).
КТ-цистернография одновременно визуализирует различные морфологические изменения ликворнои системы (диффузное или кистозное расширение подпаутинного пространства, сообщение передних рогов боковых желудочков мозга с базальными цистернами при порэнцефалии (рис. 5-18) и т.д), ме-
128
Посттравматическая базальная ликворея

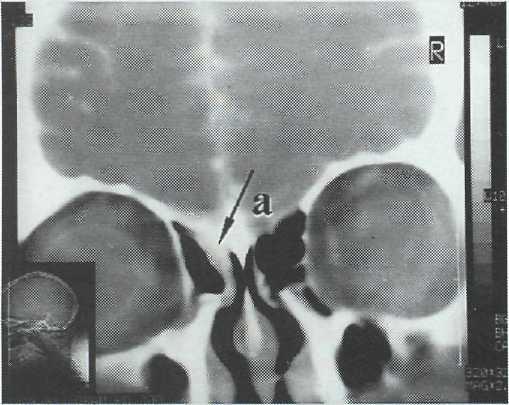
Рис. 5-16. КТ-цистернография. Фронтальный срез. Дефект решетчатой пластинки слева; затекание ликвора в ячеи решетчатой кости — симптом «ликворной дорожки» (а).

Рис. 5-17. КТ-цистернография. Фронтальный срез. Дефект решетчатой пластинки слева; симптом «ликворной дорожки».
нингоэнцефалоцеле (рис. 5-19), пневмоцефалию (рис. 5-20, 21), а также уровни контрастированного
ликвора в придаточных пазухах черепа (рис. 5-22).
Однако следует помнить, что у больных с рецидивирующей ликворееи и скудным характером истечения ЦСЖ данные КТ-цистернографии могут быть отрицательными.
Процент выявления локализации ликворной фистулы, по данным Института нейрохирургии, представлен на рис. 5-23.
Противопоказаниями к КТ-цистернографии являются: Л) окклюзия ликворных путей; 2) признаки воспалительного процесса.

Рис. 5-18. КТ-цистернография. Фронтальный срез. Гидроцефалия боковых желудочков. Перелом решетчатой пластинки. По-рэнцсфалия бокового желудочка.

Рис. 5-19. КТ-цистернография. Фронтальный срез. Менингоэн-цефалоцеле в области дефекта решетчатой пластинки слева.
КТ-цистернография в силу своей высокоинфор-мативности и адекватности при определении ана-томо-топографической локализации ликворных фистул относится к «золотому стандарту» в диагностике базальных ликворей.
129
Клиническое руководство по черепно-мозговой травме

 Рис.
5-20. КТ-цисгернография. Фронтальный
срез. Менингоэн-цефалоцеле в области
дефекта решетчатой пластинки справа.
Желудочковая
пневмоцефалия
Рис.
5-20. КТ-цисгернография. Фронтальный
срез. Менингоэн-цефалоцеле в области
дефекта решетчатой пластинки справа.
Желудочковая
пневмоцефалия
Рис. 5-21. КТ-цистернография. Фронтальный срез. Контрасти-рованный ликвор в левой половине лобной пазухи. Субарахно-идалъная пневмоцефалия
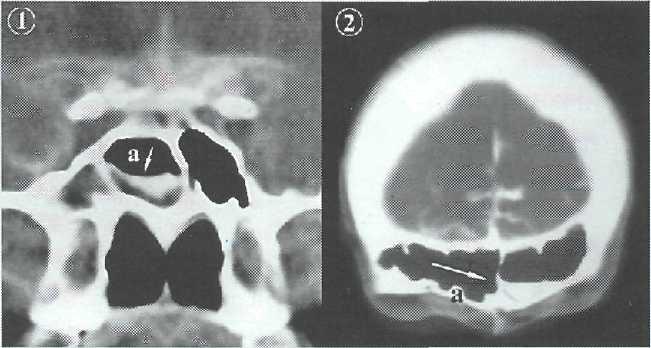

Рис. 5-23. Процентное соотношение локализации ликворной фистулы по данным КТ-цистернографии.
5.9.3. Магнитно-резонансная томография
МРТ при базальной ликворее обеспечивает поли-проекпионность исследования и высокую контрастность изображения как вещества головного мозга и внутричерепных ликворных пространств (рис. 5-24), так и воздухоносных придаточных пазух носа (148, 275). Однако отсутствие при МРТ сигналов от костных структур ограничивают использование метода для диагностики повреждений основания черепа.
130
Посттравматическая базальная ликворея


Имеются также значительные трудности в выявлении симптома «ликворной дорожки» вследствие невозможности постоянного истечения лик-вора во время исследования (в положении лежа на спине) и в идентификации ЦСЖ при получении сигнала повышенной интенсивности от око-лоносовых пазух.
Противопоказания к применению МРТ: трудности в обеспечении контроля за состоянием пациента и ИВЛ при грубой клинической декомпенсации; наличие металлического инородного тела в полости черепа из-за опасности его смешения под действием магнитного поля и повреждения близлежащих структур мозга.
