
- •ОГЛАВЛЕНИЕ
- •ОБСТРУКТИВНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
- •Хроническая обструктивная болезнь легких (ХОБЛ)
- •Бронхиальная астма (БА)
- •Вопросы для самоконтроля
- •Воспалительные и нагноительные заболевания легких
- •Пневмонии
- •Госпитальная пневмония
- •Вопросы для самоконтроля
- •НЕФРОЛОГИЯ
- •Иммунные заболевания почек
- •Гломерулонефриты
- •Инфекционно-воспалительные заболевания почек
- •Пиелонефрит
- •Хроническая болезнь почек (ХБП)
- •Вопросы для самоконтроля
- •Железодефицитная анемия
- •Меголобластные анемии
- •Гемолитические анемии
- •Наследственные гемолитические анемии, обусловленные изменениями мембраны эритроцитов. Болезнь Минковского-Шоффара
- •Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели)
- •Апластическая анемия
- •Вопросы для самоконтроля
- •Острые лейкозы
- •Острые лейкозы
- •Вопросы для самоконтроля
- •Хронические лейкозы
- •Хронический лимфолейкоз
- •Миелопролиферативные заболевания
- •Хронический миелолейкоз
- •Хронический идиопатический миелофиброз
- •Истинная полицитемия
- •Вопросы для самоконтроля
- •Парапротеинемические гемобластозы
- •Общие вопросы
- •Множественная миелома
- •Вопросы для самоконтроля
- •Лимфомы
- •Общие вопросы
- •Лимфогранулематоз
- •Неходжкинские злокачественные лимфомы
- •Вопросы для самоконтроля
- •Геморрагические диатезы
- •Общие вопросы
- •Болезнь Рандю-Ослера-Вебера (наследственная телеангиоэктазия)
- •Болезнь Шенлейн-Геноха (Геморрагический васкулит)
- •Болезнь Верльгофа (Идиопатическая тромбоцитопеническая пурпура, аутоиммунная тромбоцитопения)
- •Гемофилия
- •Вопросы для самоконтроля
- •Ревматоидный артрит (РА)
- •Остеоартроз (ОА)
- •Подагра
- •Реактивный артрит (РеА)
- •Псориатический артрит (ПсА)
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Системные болезни соединительной ткани
- •Системная красная волчанка (СКВ)
- •Системная склеродермия
- •Дерматомиозит
- •Системные васкулиты
- •Классификация
- •Болезнь Хортона
- •Болезнь Кавасаки
- •Гранулематоз Вегенера
- •Синдром Чарга-Стросса
- •Микроскопический полиангиит
- •Вопросы для самоконтроля
- •Ахалазия кардии
- •Гастроэзофагеальная рефлюксная болезнь
- •Хронический гастрит
- •Язвенная болезнь желудка и двенадцатиперстной кишки
- •Воспалительные заболевания кишечника Болезнь Крона
- •Болезнь Уиппла
- •Неспецифический язвенный колит
- •Вопросы для самоконтроля
- •Заболевания желудочно-кишечного тракта: желчного пузыря, печени и поджелудочной железы
- •Хронический бескаменный холецистит
- •Хронический гепатит
- •Аутоиммунный гепатит
- •Алкогольная болезнь печени (АБП)
- •Цирроз печени.
- •Гемохроматоз
- •Болезнь Коновалова - Вильсона
- •Лекарственные поражение печени
- •Цирроз печени
- •Хронический панкреатит
- •Вопросы для самоконтроля
А. Гонококк;
B. Энтеровирусы; C. Хламидии;
D. Микоплазма; E. Гарднерелла.
29. Какие из приведенных ниже признаков отличает анкилозирующий спондилит от ревматоидного артрита?
А. Начало заболевание с двухстороннего сакроилеита;
B. Ограничение движений в шейном отделе позвоночника; C. Синовит больших периферических суставов;
D. Утренняя скованность.
E. -
30. Какое из утверждений наиболее верно для анкилозирующего спондилита? А. Положительные симптомы натяжения;
B. Варусная деформация коленных суставов;
C. Начало заболевания в пожилом возрасте;
D. Специфические изменения кожи ладоней и подошв;
E. Боль в спине, которая усиливается после пребывания в покое.
31. Какие из перечисленных рентгенологических изменений являются наиболее характерными для реактивного артита?
А. Субхондральный склероз; B. Краевые остеофиты;
C. «Пяточная шпора»;
D. Ассиметричный сакроилеит; E. Все перечисленные.
Ответы на вопросы для самоконтроля:
1-Г, 2-Г, 3-А, 4-А, 5-С, 6-А, 7-Б, 8-В, 9-В, 10-Г, 11-В, 12-В, 13-Б, 14-Г, 15-Г, 16-А, 17-Г, 18-В, 19-А, 20-Д, 21-Б, 22-Г, 23-В, 24-Б, 25-А, 26-Г, 27-Б, 28-В, 29-А, 20-Д, 31-Г.
ГАСТРОЭНТЕРОЛОГИЯ Заболевания желудочно-кишечного тракта: пищевода, желудка и кишечника
Ахалазия кардии
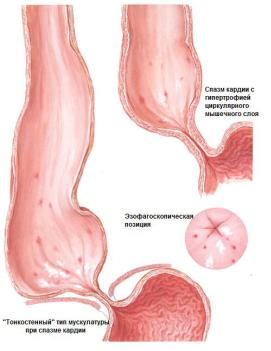
Ахалазия кардии — нервно-мышечное заболевание пищевода, заключающееся в стойком нарушении рефлекса раскрытия кардии при глотании и дискинезии грудного отдела пищевода.
Этиология до настоящего времени не выяснена. Патогенез связан с врождённым или приобретённым поражением интрамурального нервного сплетения пищевода (межмышечного - ауэрбаховского) со снижением числа ганглионарных клеток. В результате
184
нарушается последовательная перистальтическая активность стенки пищевода и отсутствует расслабление нижнего пищеводного сфинктера в ответ на глотание (что и послужило основанием для введения термина «ахалазия»: греч. а — отсутствие, chalasis — расслабление) (Рис.1). Наиболее вероятно, что это обусловлено дефицитом ингибирующих нейромедиаторов, в первую очередь оксида азота (NО). Таким образом, на пути пищевого комка появляется препятствие в виде нерасслабившегося сфинктера и поступление пищи в желудок затруднено: например, раскрытие может происходить лишь при дополнительном наполнении пищевода жидкостью, когда масса столба её оказывает на кардиальный сфинктер механическое воздействие.
Клиническая картина
Дисфагия у 95-100% больных.
o Возникает внезапно (среди полного здоровья) или развивается постепенно.
o Усиливается после нервного возбуждения, быстрого приёма пищи, особенно плохо прожёванной.
o Сопровождается ощущением остановки пищи в пищеводе и «провала» в o желудок.
oУменьшается под влиянием различных приёмов, найденных самими больными (например, ходьба, гимнастические упражнения, повторные глотательные движения, заглатывание воздуха, запивание большим количеством воды).
Боли в области нижней и средней третей грудины.
oМогут быть связаны со спазмом мускулатуры пищевода. В этом случае боли купируются нитроглицерином, атропином, нифедипином,
oВозникают при переполнении пищевода и исчезают после срыгивания или прохождения пищи в желудок.
Срыгивание (регургитация) задерживающейся в пищеводе пищей или слизью. При незначительном расширении пищевода срыгивание возникает после нескольких глотков. При значительной дилатации пищевода регургитация возникает реже, однако обычно объём регургитируемой пищи больше. Содержимое пищевода при срыгивании может попадать в дыхательные пути.
Похудание типично, часто характеризует тяжесть течения болезни. Потеря массы тела часто достигает 10-20 кг и более.
Икота возникает у больных с ахалазией чаще по сравнению с пациентами, страдающими дисфагией, обусловленной другими причинами.
При ахалазии кардии закономерно развивается эзофагит, повышается риск возникновения плоскоклеточного рака пищевода, в ряде случаев — повторных аспирационных пневмоний.
Физикальное обследование: выявление снижения массы тела; исследование шейных, надключичных и околопупочных лимфатических узлов для своевременного обнаружения возможных метастатических очагов рака пищевода, который также проявляется дисфагией; тщательная пальпация печени — также для обнаружения метастазов.
Лабораторные исследования
общий анализ крови с определением содержания ретикулоцитов;
коагулограмма;
уровень креатинина сыворотки крови;
уровень альбумина сыворотки крови;
общий анализ мочи.
185
Инструментальные исследования
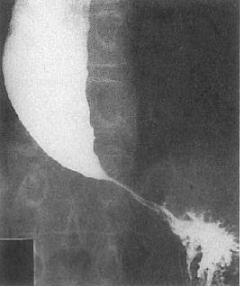
Контрастное рентгенологическое исследование пищевода и желудка со взвесью сульфата бария (Рис. 2);
Фиброэзофагогастродуоденоскопия (ФЭГДС) для исключения псевдоахалазии (сужения пищевода, обусловленное различными причинами, например аденокарциномой кардиального
отдела пищевода) и патологических изменений слизистой оболочки верхних отделов ЖКТ.
Исследование двигательной функции пищевода
— пищеводная манометрия;
Ультразвуковое исследование органов брюшной полости;
Сцинтиграфия пищевода;
Компьютерная томография (КТ) органов грудной клетки
ЭКГ (во время приступа болей в грудной клетке) для исключения возможной ИБС.
Лечение
Устранение функционального барьера для прохождения пищи в виде не податливого к расслаблению нижнего пищеводного сфинктера и предотвращение развития осложнений заболевания.
Наиболее эффективны пневмокардиодилатация и операция кардиомиотомии. Лекарственная терапия имеет лишь вспомогательное значение.
Режим
Ограничение нагрузок: физических, особенно на мышцы брюшного пресса, психологических (сон не менее 8 ч/сут).
Диета
Больным с ахалазией кардии необходимо соблюдать определённый режим питания и особые рекомендации относительно приёма пищи:
Сразу после приёма пищи следует избегать горизонтального положения тела;
Принимать пищу необходимо медленно, тщательно её пережёвывая.
Пища не должна быть слишком холодной или горячей, рацион должен исключать продукты, которые могут усиливать дисфагию у конкретных больных.
Лекарственная терапия
Наиболее эффективные лекарственные средства — блокаторы кальциевых каналов и нитраты. Показания к их применению обусловлена:
Необходимостью облегчить симптоматику до проведения кардиодилатации или кардиомиотомии.
Неэффективностю или неполным эффектом от применения других методов лечения.
Наличие тяжёлых сопутствующих заболеваний, исключающих возможность проведения кардиодилатации или кардиомиотомии.
Применяемые препараты:
Нитрендипин в дозе 10-30 мг за 30 мин до еды сублингвально.
Изосорбида динитрат в дозе 5 мг за 30 мин до еды сублингвально или в дозе 10 мг внутрь.
186
Применение ботулотоксина. Среди других методов снижения тонуса нижнего пищеводного сфинктера можно назвать интрамуральное введение в нижний пищеводный сфинктер ботулотоксина или склерозантов. Ботулотоксин вводят в дозе 50-100 ЕД непосредственно в область нижнего пищеводного сфинктера. Необходимы повторные введения препарата. Введение ботулинического токсина имеет ограниченное значение: только 30% пациентов после эндоскопического лечения не испытывают дисфагии.
Хирургическое лечение Кардиомиотомия - проводят миотомию области нижнего пищеводного сфинктера.
Эзофагоэктомия. Возможность метода рассматривается при неэффективности любого другого лечения, а также при наличии операбельного рака пищевода, развившегося на фоне ахалазии кардии.
Кардиодилатация. Наиболее распространенный и эффективный метод лечения ахалазии кардии. Сущность метода заключается и форсированном расширении нижнего пищеводного сфинктера баллоном, и в который под давлением нагнетают воздух или воду. 403
Гастроэзофагеальная рефлюксная болезнь
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – это хроническое рецидивирующее заболевание, обусловленное нарушением моторно-эвакуаторной функции гастроэзофагеальной зоны и характеризующееся спонтанным или регулярно повторяющимся забрасыванием в пищевод желудочного и дуоденального содержимого, что приводит к повреждению дистального отдела пищевода и появлению характерных симптомов.
Эпидемиология. Симптомы ГЭРБ выявляются при тщательном опросе почти у 50% взрослого населения, а эндоскопические признаки – более чем у 10% лиц, подвергшихся эндоскопическому исследованию. Пищевод Барретта развивается у 20% пациентов с рефлюкс-эзофагитом и встречается с частотой 376 на 100 тыс. (0,4%) населения.
Этиология и патогенез
ГЭРБ – многофакторное заболевание. Выделяют следующие предрасполагающие факторы:
стресс;
поза;
ожирение;
беременность;
курение;
хиатальная грыжа;
прием лекарственных препаратов (антагонисты кальция, антихолинергические препараты, β-блокаторы и др.).
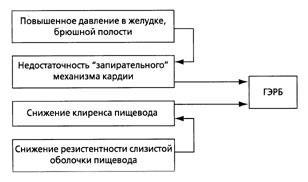
ГЭРБ имеет следующие причины: нарушение функции нижнего пищеводного сфинктера (снижение давления нижнего пищеводного сфинктера), снижение клиренса пищевода, повреждающие свойства рефлюктата (соляная кислота, пепсин, жёлчные кислоты), неспособность слизистой оболочки пищевода противостоять повреждающему действию (Рис.
3).
187 |
Рис. 3. Патогенез ГЭРБ |
|
Нарушение функции нижнего пищеводного сфинктера (НПС) может быть следствием первичного дефекта гладких мышц сфинктера, грыжи пищеводного открытия диафрагмы. Другие причины недостаточности кардии включают в себя склеродермию, беременность, курение, применение препаратов, снижающих тонус гладких мышц (нитраты, блокаторы кальциевых каналов, эуфиллин). Патогенез заболевания заключается в повреждении слизистой оболочки пищевода рефлюктатом, что зависит от частоты и длительности гастроэзофагального рефлюкса.
Клиника
Клинические проявления ГЭРБ достаточно разнообразны. Основные симптомы заболевания ассоциируются с нарушением моторики верхних отделов ЖКТ, включая пищевод, и повышенной чувствительностью желудка к растяжению. Также выделяют внепищеводные (атипичные) проявления ГЭРБ.
Основные симптомы ГЭРБ:
Изжога (жжение) является наиболее характерным симптомом, встречается у 83% пациентов. Характерным для данного симптома является усиление изжоги при погрешностях в диете, приеме алкоголя, газированных напитков, физическом напряжении, наклонах и в горизонтальном положении.
Отрыжка, как один из ведущих симптомов ГЭРБ, встречается часто, обнаруживается у половины пациентов; усиливается после еды, приема газированных напитков.
Срыгивание пищи, наблюдаемое у некоторых пациентов с ГЭРБ, усиливается при физическом напряжении и при положении, способствующем регургитации.
Дисфагия появляется по мере прогрессирования заболевания.
Одинофагия (боль при прохождении пищи по пищеводу) наблюдается при выраженном воспалительном поражении слизистой оболочки пищевода. Она, как и дисфагия, требует дифференциальной диагностики с раком пищевода.
Боли в эпигастральной области являются одним из наиболее характерных симптомов ГЭРБ. Боли локализуются в проекции мечевидного отростка, появляются вскоре
после еды, усиливаются при наклонных движениях.
Могут наблюдаться боли в грудной клетке, в том числе подобные стенокардии. Боли в грудной клетке при ГЭРБ, так же как и при стенокардии, могут провоцироваться физической нагрузкой.
Ксимптомам, ассоциируемым с нарушением моторики пищевода и желудка и/или повышенной чувствительностью желудка к растяжению, относят:
чувство раннего насыщения, тяжести, вздутия;
чувство переполнения желудка, возникающее во время или сразу после приема пищи.
Квнепищеводным симптомам ГЭРБ относят: дисфонию; грубый хронический кашель; чувство кома в горле; охриплость голоса; диспноэ; хрипы; заложенность и выделения из носа; давления в пазухах; «лицевая» головная боль.
Кбронхолегочным проявлениям ГЭРБ относятся: длительный кашель, особенно в ночное время, бронхиальная астма, фиброзирующий альвеолит, аспирационные пневмонии, пароксизмальные ночные апноэ, кровохарканье. Отоларингологическими проявлениями ГЭРБ являются: осиплость голоса, пароксизмальный ларингоспазм, полипы, язвы, гранулемы голосовых складок, стеноз и злокачественные поражения гортани, ларингит, фарингит, чувство кома в горле, синусит, средний отит. В группу стоматологических проявлений ГЭРБ входят эрозии эмали зубов, эксфолиативный хейлит, ангулярный стоматит, веррукозная лейкоплакия, хронический генерализованный парадонтит и др.
Диагностика
188
1.Терапевтический тест с ингибитором протонной помпы (ИПН) выполняется в течение 7-14 дней с назначением препарата в стандартной дозировке (омепразол по 20 мг 2 раза в день). Если за этот период прошли изжога, боль за грудиной и/или в эпигастральной области, то диагноз ГЭРБ считается подтвержденным.
2.24-часовая рН-метрия пищевода, позволяющая оценить частоту, продолжительность и выраженность рефлюкса. 24-часовая рН-метрия является «золотым стандартом» диагностики гастроэзофагеальных рефлюксов.
3.Манометрическое исследование. Среди пациентов с ГЭРБ в 43% случаев давление НПС находится в нормальных пределах, в 35% случаев оно понижено, а в 22% случаев – повышено. При изучении двигательной функции грудного отдела (тела) пищевода в 45% случаев она оказывается нормальной, в 27% случаев выявляется гипомоторная, а в 28% случаев –гипермоторная дискинезия.
4.Эндоскопия – основной метод диагностики ГЭРБ, позволяющий получить подтверждение наличия рефлюкс-эзофагита и оценить степень его тяжести.
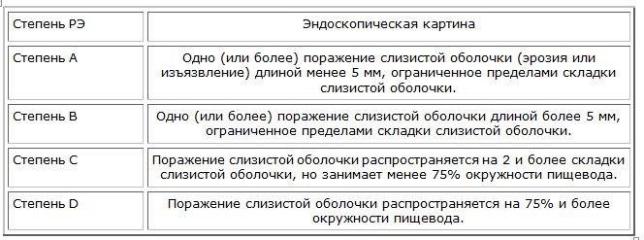
Классификация рефлюкс-эзофагита (Лос-Анджелес, 1999)
В соответствии с эндоскопической классификацией ГЭРБ, принятой в 2004 г., различают 4 стадии эзофагита:
I стадия – без патологических изменений слизистой оболочки пищевода (при наличии симптомов ГЭРБ), т.е. эндоскопически «негативная» ГЭРБ;
II стадия – эзофагит (при наличии диффузных изменений слизистой оболочки пищевода); III стадия – эрозивный эзофагит;
IV стадия – пептическая язва пищевода (эрозивно-язвенный эзофагит).
Осложнения
5.Стриктуры (сужения) пищевода встречаются у 1-20% больных ГЭРБ. Чаще всего причиной возникновения стриктуры пищевода является эрозивно-язвенный рефлюксэзофагит, прием нестероидных противовоспалительных препаратов, реже – последствия ожогов и других повреждений пищевода, включая лучевую терапию по поводу рака молочной железы, бронхов или пищевода (стенозы, возникающие после рентгенотерапии опухолей пищевода, обычно всегда связаны с рецидивом опухоли).
6.Язва пищевода обычно возникает на фоне выраженного рефлюкс-эзофагита или пищевода Барретта. Для подтверждения диагноза и исключения малигнизации показаны эзофагогастроскопия с прицельной биопсией, гистологическое и цитологическое исследования биоптата.
189
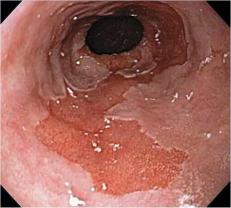
7.Пищевод Барретта – это хроническое заболевание пищевода, характеризующееся дисплазией (в 10% случаев) и метаплазией пищеводного эпителия (проксимальнее кардии) более чем на 2,5 см (Рис. 4). Пищевод Барретта является предраковым заболеванием. Диагностируется у 8-15% пациентов с ГЭРБ. У больных с пищеводом Баррета имеются более выраженные нарушения перистальтики пищевода и более выраженная степень дисфункции нижнего пищеводного сфинктера, чем у пациентов без этого заболевания.
8.Аденокарцинома пищевода - злокачественная опухоль пищевода, возникающая из эпителия слизистой оболочки пищевода.
Рис. 4. Эндоскопическая картина пищевода Барретта
Лечение
Целью лечения ГЭРБ являются устранение жалоб, улучшение качества жизни больного, предотвращение или лечение осложнений, воздействие на симптоматические проявления со стороны других органов. Консервативное лечение предусматривает соблюдение определенного образа жизни и диеты, применение фармакологических средств. Показаниями к оперативному лечению являются: повторные кровотечения, пептические стриктуры пищевода, пищевод Барретта, неэффективность медикаментозной терапии.
Общие рекомендации по изменению стиля жизни и диете традиционны и включают:
сон с приподнятым не менее чем на 15 см головным концом кровати;
снижение массы тела при ее избытке;
частое дробное питание (не менее 5-6 раз в день);
в течение 1-1,5 часов после еды не ложиться и не принимать пищу перед сном (последний прием - за 3 часа до сна);
молчание во время еды (с целью уменьшения аэрофагии);
ограничение приема жиров, увеличение в рационе количества белка;
ограничение (исключение) потребления содержащих кофеин (кофе, крепкий чай, кола) и газированных напитков, соков из цитрусовых, кетчупа, томатов, в т. ч. сока;
ограничение приема горячей, острой пищи;
отказ от курения;
избегание тесной одежды, тугих поясов;
включение в рацион продуктов, богатых пищевыми волокнами.
Медикаментозная терапия:
Антациды и альгинаты. Антацидная терапия преследует цель снижения кислотнопротеолитической агрессии желудочного сока. Повышая интрагастральное рН, эти препараты устраняют патогенное воздействие соляной кислоты и пепсина на слизистую оболочку пищевода (фосфалюгель, маалокс, магалфил и др.).
Антисекреторные препараты – уменьшают повреждающее действие кислого желудочного содержимого на слизистую оболочку пищевода при гастроэзофагеальном рефлюксе. Наиболее широкое применение при рефлюкс-эзофагите нашли ИПП (омепразол, лансопразол, пантопразол, эзомепразол).
Приём блокаторов Н2-рецепторов гистамина в качестве антисекреторных препаратов возможен, однако их эффект ниже, чем у ИПП. Комбинированное применение ИПП и блокаторов Н2-рецепторов гистамина нецелесообразно.
190
