
- •ОГЛАВЛЕНИЕ
- •ОБСТРУКТИВНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
- •Хроническая обструктивная болезнь легких (ХОБЛ)
- •Бронхиальная астма (БА)
- •Вопросы для самоконтроля
- •Воспалительные и нагноительные заболевания легких
- •Пневмонии
- •Госпитальная пневмония
- •Вопросы для самоконтроля
- •НЕФРОЛОГИЯ
- •Иммунные заболевания почек
- •Гломерулонефриты
- •Инфекционно-воспалительные заболевания почек
- •Пиелонефрит
- •Хроническая болезнь почек (ХБП)
- •Вопросы для самоконтроля
- •Железодефицитная анемия
- •Меголобластные анемии
- •Гемолитические анемии
- •Наследственные гемолитические анемии, обусловленные изменениями мембраны эритроцитов. Болезнь Минковского-Шоффара
- •Пароксизмальная ночная гемоглобинурия (болезнь Маркиафавы-Микели)
- •Апластическая анемия
- •Вопросы для самоконтроля
- •Острые лейкозы
- •Острые лейкозы
- •Вопросы для самоконтроля
- •Хронические лейкозы
- •Хронический лимфолейкоз
- •Миелопролиферативные заболевания
- •Хронический миелолейкоз
- •Хронический идиопатический миелофиброз
- •Истинная полицитемия
- •Вопросы для самоконтроля
- •Парапротеинемические гемобластозы
- •Общие вопросы
- •Множественная миелома
- •Вопросы для самоконтроля
- •Лимфомы
- •Общие вопросы
- •Лимфогранулематоз
- •Неходжкинские злокачественные лимфомы
- •Вопросы для самоконтроля
- •Геморрагические диатезы
- •Общие вопросы
- •Болезнь Рандю-Ослера-Вебера (наследственная телеангиоэктазия)
- •Болезнь Шенлейн-Геноха (Геморрагический васкулит)
- •Болезнь Верльгофа (Идиопатическая тромбоцитопеническая пурпура, аутоиммунная тромбоцитопения)
- •Гемофилия
- •Вопросы для самоконтроля
- •Ревматоидный артрит (РА)
- •Остеоартроз (ОА)
- •Подагра
- •Реактивный артрит (РеА)
- •Псориатический артрит (ПсА)
- •Анкилозирующий спондилоартрит (болезнь Бехтерева)
- •Системные болезни соединительной ткани
- •Системная красная волчанка (СКВ)
- •Системная склеродермия
- •Дерматомиозит
- •Системные васкулиты
- •Классификация
- •Болезнь Хортона
- •Болезнь Кавасаки
- •Гранулематоз Вегенера
- •Синдром Чарга-Стросса
- •Микроскопический полиангиит
- •Вопросы для самоконтроля
- •Ахалазия кардии
- •Гастроэзофагеальная рефлюксная болезнь
- •Хронический гастрит
- •Язвенная болезнь желудка и двенадцатиперстной кишки
- •Воспалительные заболевания кишечника Болезнь Крона
- •Болезнь Уиппла
- •Неспецифический язвенный колит
- •Вопросы для самоконтроля
- •Заболевания желудочно-кишечного тракта: желчного пузыря, печени и поджелудочной железы
- •Хронический бескаменный холецистит
- •Хронический гепатит
- •Аутоиммунный гепатит
- •Алкогольная болезнь печени (АБП)
- •Цирроз печени.
- •Гемохроматоз
- •Болезнь Коновалова - Вильсона
- •Лекарственные поражение печени
- •Цирроз печени
- •Хронический панкреатит
- •Вопросы для самоконтроля
указывающих на гемолиз: нормохромная анемия; желтушность кожи и слизистых оболочек; увеличение печени и селезенки, обусловленные гиперплазией фагоцитирующих клеток; увеличение образование уробилиногена и выделение его с мочой, что обусловливает ее темный цвет; увеличение выделения стеркобилиногена в калом; ретикулоцитоз; гипербилирубинемия за счет непрямой фракции; низкий уровень гаптоглобина, представляющий собой α-глобулин, который находится в высоких концентрациях в плазме. Он специфически связывается с глобином в гемоглобине. Комплекс гемоглобин-гаптоглобин быстро фагоцитируется мононуклеарно-фагоцитарной системой; повышение уровня сывороточного железа, связанное с деструкцией эритроцитов; снижение продолжительности жизни меченных эритроцитов; в костном мозге компенсаторная гиперплазия красного ростка.
Наследственные гемолитические анемии, обусловленные изменениями мембраны эритроцитов. Болезнь Минковского-Шоффара
Определение. Болезнь Минковского-Шоффара – наследственное заболевание, обусловленное дефектом белков мембраны эритроцитов.
Этиология. Заболевание врожденное, наследственного характера. Обусловлено мутациями в генах кодирующих мембранные белки цитоскелета эритроцитов. Наследуется по аутосомнодоминантному и аутосомно-рецессивному типу наследования. Чаще всего встречаются аномалии цитоскелетных белков спектрина и анкирина, реже других.
Патогенез. Сфероциты образуются, когда эритроциты проходят через селезенку, теряя при этом часть клеточной мембраны и приобретая сферическую форму вместо двояковогнутой. Преждевременная сферуляция эритроцитов ведет к укорочению продолжительности жизни эритроцитов. Эти клетки утрачивают способность к деформации при прохождении в узких местах кровотока и массивно разрушаются в селезенке. Длительность жизни эритроцитов укорачивается до 12-14 дней, что требует компенсаторного усиления работы эритроидного ростка костного мозга.
Клиника. Помимо перечисленных выше признаков, наблюдаются также конституциональные деформации скелета или, так называемые, стигмы дисэмбриогенеза (башенный череп, высокое небо, широкая переносица и другие), связанные с компенсаторным и постоянным расширением плацдарма кроветворения в период роста костей (островки кроветворения находятся в основном в плоских костях). Повышенное выделение билирубина с желчью (плейохромия) часто вызывает образование камней в желчном пузыре и желчных протоках.
Осложнения.
1)Острый гемолитический криз - это синдром, характеризующийся резким обострением клинических и лабораторных признаков гемолиза эритроцитов. Его клиническими признаками являются резкое ухудшение состояния, усиление желтухи, лихорадка, озноб, боль в пояснице (поражение почек), в животе (болезненность селезенки и печени), нарушение сознания, шок. Быстро нарастает тяжесть анемии, ретикулоцитоз, лейкоцитоз с нейтрофильным сдвигом, уробилинурия. Это состояние требует срочной госпитализации пациента
2)Апластический криз, как результат резкого снижения эритропоэза в костном
мозге.
3)Желчно-каменная болезнь с приступами печеночной колики и развитием механической желтухи, билиарный гепатит, цирроз
54
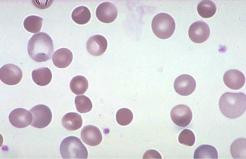
Дополнительные методы исследования. Помимо перечисленных выше признаков гемолиза имеет место:
1)в крови преобладание микросфероцитов (рис. 3.16);
Рис. 3.16. Сфероциты в крови больного гемолитической анемией.
2)снижение осмотической стойкости эритроцитов. Гемолиз начинается при концентрации хлорида натрия, близкой к изотоническому (начало – 0,75-0,8%, конец – 0,5- 0,6%). В норме при помещении эритроцитов в раствор хлорида натрия гемолиз начинается при концентрации 0,48%, а 100% эритроцитов разрушаются при 0,32%.
3)проба Кумбса (на наличие антител) отрицательная. При прямой пробе Кумбса наличие антител на поверхности эритроцитов приводит к связыванию добавляемых антител
иагглютинации, при непрямой – антитела, находящиеся в крови больного преципитируют эритроциты сенсибилизированного барана.
Для диагностики наследственных гемолитических анемий важное значений имеет тщательно собранный семейный анамнез.
Диагноз. Диагноз устанавливается при наличии семейного анамнеза заболевания, соответствующей морфологической картины эритроцитов и снижения их осмотической резистентности.
Дифференциальный диагноз. Наследственный сфероцитоз необходимо дифференцировать от других заболеваний, сопровождающихся желтухой и увеличением селезенки: вирусный гепатит, цирроз печени, синдром Жильбера и др. Диагностическими признаками являются уменьшение диаметра эритроцитов, ретикулоцитоз, нормальная активность сывороточных ферментов. Также дифференциальную диагностику необходимо проводить с анемиями, при которых наблюдается симптоматический сфероцитоз: аутоиммунная гемолитическая анемия, дисэритропоэтическая анемия. В этом случае нужно основываться на семейном анамнезе, наличии конституциональных деформаций скелета, отсутствии антиэритроцитарных антител, а при дизэритропоэтической анемии – принмать во внимание результаты исследования пунктата костного мозга.
Лечение. Наиболее эффективным методом лечения является спленэктомия. В результате этой операции удаляется орган, в котором образуются и разрушаются сфероциты. Отсутствие эффекта от спленэктомии может быть связано или с неправильным диагнозом, или с наличием дополнительной селезенки.
Лечение гемолитического криза.
1. Возмещение ОЦК – реополиглюкин, физиологический раствор. Эти средства не только увеличивают ОЦК, но и снижают ее вязкость, предупреждают агрегацию форменных элементов крови, внутрисосудистую коагуляцию, нейтрализуют токсические продукты гемолиза, способствуют их выведению.
55
2.Нейтрализация токсических продуктов и стимуляция диуреза - фуросемид в/в
3.Ликвидация ацидоза - NaHCO3 4% – предупреждает образование в почечных канальцах солянокислого гематина.
4.Плазмаферез и гемодиализ
5.Глюкокортикостероиды в/в 1-1,5 мг/кг
6.Переливание эритроцитарной массы (только трижды отмытые для удаления сенсибилизирующих факторов).
Лечение апластического криза включает в себя трансфузии эритроцитарной
массы.
Приобретенные гемолитические анемии
Классификация.
I. Иммунные
А. С тепловыми антителами (IgG)
B. С холодовыми антителами (IgM) (холодовая агглютининовая болезнь)
С. С холодовыми антителами (IgG) (пароксизмальная холодовая гемоглобинурия)
D.Медикаментозно индуцированные антитела
1.Аутоиммунные
2.Гаптеновые
II. Травматическая гемолитическая анемия
III. Гемолитическая анемия вследствие токсического влияния на мембрану (яды, тяжелые металлы, органические соединения)
IV. Пароксизмальная ночная гемоглобинурия
Иммунные гемолитические анемии Определение. Иммунные гемолитические анемии (ИГА) - это группа заболеваний,
обусловленных участием иммунных механизмов (антитела, сенсибилизированные лимфоциты) в разрушении собственных эритроцитов больного.
Классификация.
1.Изоиммунные (антитела против групповых факторов эритроцитов): А) гемолитическая болезнь плода и новорожденного; Б) несовместимые гемотрансфузи.
2.Трансиммунные (антиэритроцитарные антитела матери, болеющей ИГА, пассивно переходят через плаценту и вызывают гемолитическую анемию у ребенка);
3.Гетероиммунные: а) лекарственные; б) обусловленные инфекцией;
4.Аутоиммунные:
а) с неполными тепловыми агглютининами (IgG); с тепловыми гемолизинами с максимальной ативностью при обычной температуре тела;
б) с холодовыми агглютининами (IgM); с холодовыми гемолизинами с максимальной активностью при переохлаждении.
Аутоиммунные гемолитические анемии
Определение. Аутоиммунные гемолитические анемии – это анемии, обусловленные образованием антител к собственным антигенам эритроцитов, что ведет к их разрушению.
Этиология. Причинами аутоиммунной гемолитической анемии могут быть: СКВ, аутоиммунный гепатит, аутоиммунный тиреоидит, антифосфолипидный синдром, лимфомы, хронический лимфолейкоз, СПИД, хронический гепатит, неспецифический язвенный колит, злокачественные опухоли, инфекционные заболевания, прием препаратов метилдофа,
56
антибиотиков, протвотуберкулезных препаратов, протиовмалярийных препаратов, гидрохлортиазида, НПВС.
Если причина заболевания не выявлена, то оно считается идиопатическим (без известной причины).
Патогенез. Гемолитическая анемия с тепловыми антителами встречается чаще у женщин, являясь самой частой гемолитической анемией. Неполные тепловые агглютинины фиксируются на эритроцитах, изменяя проницаемость мембраны для ионов натрия. Развивается сфероцитоз и снижение осмотической резистентности, и такие эритроциты элиминируются в селезенке, а гемолиз носит внутриклеточный характер с соответствующими клиническими проявлениями лабораторными признаками, указанными выше. При серологическом исследовании на поверхности эритроцитов при помощи прямой пробы Кумбса обнаруживаются неполные блокирующие тепловые агглютинины.
Тепловые и холодовые гемолизины, полные холодовые агглютинины вызывают разрушение эритроцитов в сосудистом русле с развитием внутрисосудистого гемолиза. Следствием внутрисосудистого гемолиза является гипергемоглобинемия, гемоглобинурия (которая проявляется темной мочой), гемосидеринурия. Эти антитела можно обнаружить при помощи непрямой пробы Кумбса.
Холодовая иммунная гемолитическая анемия. Преходящий иммунный гемолиз холодового типа обычно связан с инфекцией, особенно вызываемой Mycoplasma pneumonie и вирусом Эпштейна-Барр. При холодовой гемолитической анемии происходит также агглютинация эритроцитов в капиллярах на холоде, что приводит к нарушениям периферического кровообращения (акроцианоз, синдром Рейно).
Клиника. Основными клиническими синдромами при аутоиммунной гемолитической анемии являются анемический и гемолитический (описаны выше).
Диагноз. Критерием диагноза является положительная проба Кумбса.
Дифференциальная диагностика. Дифференцировать аутоиммунную гемолитическую анемию необходимо от заболеваний печени, протекающих с желтухой, заболеваний почек, других анемий (дизэритропоэтический и мегалобластных, которые также сопровождаются некоторыми симптомати гемолиза), от наследственных гемолитических анемий, болезни Макиафавы-Микели. В ряде случаев возникает необходимость дифференцировать идиопатические формы заболевания от симптоматических. В этом случае симптомы гемолиза сочетаются с признаками основного заболевания.
Лечение. Лечение иммунной гемолитической анемии включает устранение, если это возможно, основного патологического состояния, вызывающего гемолиз; подавление образования антител и/или ингибирование уничтожения покрытых антителами эритроцитов в селезенке и печени.
1)Глюкокортикоидная терапия
Глюкокортикоиды подавляют образование антител к эритроцитам и тем самым уменьшают гемолиз. Назначают преднизолон в суточной дозе 60-80 мг. Доза может быть увеличена до 150 мг и более. Она распределяется на 3 приема в соотношении 3:2:1. Такое распределение связано с циркадной активностью собственных глюкокортикоидов: утром она минимальная, а к вечеру нарастает. По мере уменьшения проявлений гемолиза доза преднизолона постепенно снижается до полной отмены.
2) Спленэктомия для предотвращения разрушения в ней эритроцитов рекомендуется больным, у которых лечение глюкокортикоидами неэффективно (более 4-5
57
