
|
|
|
|
|
Жизнеугрожающая астма |
ПСВ ниже 33% лучшего значения |
|
|
(один из следующих |
|
|
Sa02 <92% |
|
||
|
критериев) |
|
|
|
|
|
|
|
|
Ра02 <60 мм рт.ст. |
|
|
|
|
|
|
|
Нормокапния (РаС02=35-45 мм рт.ст.) |
|
|
|
|
|
|
|
Немое лёгкое |
|
|
|
|
|
|
|
Цианоз |
|
|
|
|
|
|
|
Слабое дыхательное усилие |
|
|
|
|
|
|
|
Брадикардия |
|
|
|
|
|
|
|
Гипотензия |
|
|
|
|
|
|
|
Утомление |
|
|
|
|
|
|
|
Оглушение |
|
|
|
|
|
|
|
Кома |
|
|
|
|
|
|
Астма, близкая к фатальной |
Гиперкапния (РаС02 >45 мм рт.ст.) и/или |
|
|
|
потребность в проведении механической |
|
|
|
вентиляции |
|
|
|
|
|
|
|
|
|
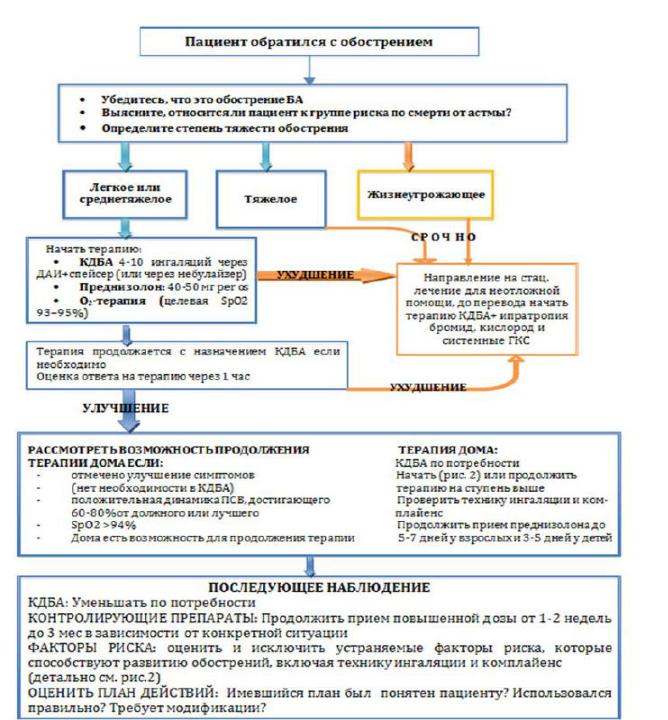
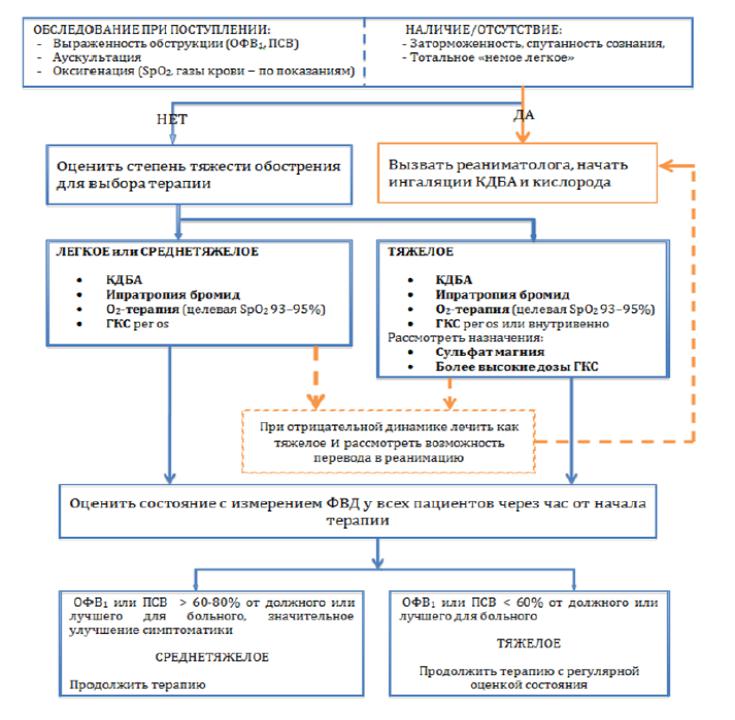
Принципы фармакотерапии БА
впериод обострения.
2.выяснение факторов для развития жизнеугрожающей БА
3.Тяжелое обострение – лечение в стационаре
4.Для оценки эффективности лечения – каждый час измерение ПСВ или ОФВ1, пульсоксиметрия
Профилактика БА
1.Мать будущего ребенка не должна курить во время беременности и вскармливания ребенка. Ребенок, рожденный от курящей матери имеет повышенное содержание Ig E и у него высокий риск заболеваний атопического характера. В семье, где родился ребенок, никто не должен курить.
2. Дети, с раннего детства имеющие контакт с животными, реже заболевают БА.
3.При выявленном аллергене больной БА должен быть изолирован от него.
Профилактика БА(продолжение)
4.Больные аспириновой БА никогда не должны принимать НПВС и продукты, содержащие естественные салицилаты: абрикосы, персики, смородину, землянику, яблоки, малину
5.Больным физической БА рекомендуется с целью профилактики умеренные физические нагрузки
6. Больным БА нельзя принимать препараты, которые вызывают кашель(ИАПФ) и средства, которые могут блокировать бета2-рецепторы и вызывать приступ БА
7.Лечение БА должно соответствовать степени тяжести, фазе обострения или ремиссии. В этих случаях создаются условия для контролируемой БА и нормального качества жизни

БРОНХИАЛЬНАЯ АСТМА
(клиническое наблюдение)
С., 28 лет. Доставлен в приемное отделение ГКБ № 2 в бессознательном состоянии. Бригада ГССП была вызвана родственниками на дом. Со слов родственников больной страдает БА, в последнее время очень часто пользовался ингалятором с бронхолитиками.
•Объективно: состояние крайне тяжелое. Бледность кожных покровов. Тоны сердца глухие, акцент 2 тона на аорте, систолический шум на верхушке. Пульс 150 в 1 мин. ритмичный, слабый, АД 170/100. ЧДД 34 в 1 мин. Над легкими легочной звук, дыхание проводится во все отделы, ослабленное, хрипов нет. Живот участвует в акте дыхания. На правой бровной дуге рана 3 см.
Предварительный диагноз: БА, тяжелое течение, обострение.
Осложнение: астматический статус III ст,
кома. Черепно-мозговая травма?
Обследование
Рентгенография черепа: структура костной ткани черепа не изменена. Турецкое седло не изменено.
Рентгеноскопия легких: легочная ткань повышенной прозрачности. Корни структурные. Диафрагма подвижна. Свободной жидкости в плевральных полостях нет. Сердце не увеличено.
OAK: Нв 150 г/л, лейкоцитов 32x10/л, ПЯ – 23%, СЯ - 68, л -6, м-3, СОЭ5мм/ч.
БАК: сахар-5,1мкмоль, билирубин - 19мкмоль, АсТ - 158 мкмоль, АлТ207 мкмоль, Креатинин174 мкмоль.
УЗИ сердца: размеры камер сердца в норме, незначительное количество жидкости в перикарде.
ЭКГ: тахикардия, НПБПНПГ, нарушение процессов реполяризации ЛЖ.ФБС: эндобронхит 1-2 степени. Лаваж.
Диагноз: БА смешанного генеза, тяжелое течение. Астматический статус III степени. Кома. Ушибленная рана черепа.
Лечение
•Преднизолон 120 мг в/в, эуфиллин в/в, цефатоксин, ИВЛ.
•Через 5 суток - в сознании.
•Дополнение к анамнезу: БА страдает с трех лет, аллергия на домашнюю пыль, лечился только симпатомиметиками, никогда не проводилось базисной терапии гормонами.
• В течение последних 3 месяцев - учащение приступов удушья, дневная доза сальбутамола превышалась в 10!!! раз.
«каждая госпитализация больного астмой должна расцениваться как неудача курирующего врача» (Е. Н.Сидоренко).
Астматический статус.
Не купирующийся приступ бронхиальной астмы длительностью 6 часов и более с развитием
резистентности к симпатомиметическим препаратам, нарушением дренажной функции бронхов и возникновением гипоксемии и гиперкапнии
Летальность - 5 - 17%
Факторы риска для развития фиксированной обструкции дыхательных путей
•Экспозиция с табачным дымом, вредными химическими, профессиональными агентами
•Низкий исходный ОФВ1, хроническая гиперсекреция слизи, эозинофилия мокроты или крови
•Отсутствие/недостаточная ИГКС терапия
