
Полезные материалы за все 6 курсов / Учебники, методички, pdf / Онкология (И.Н. Агаев)
.pdfТ4опухоль распространяется на щитовидный хрящ и / или другие ткани гортани, ротоглотку, мягкие ткани шеи.
СВЯЗОЧНАЯ ЧАСТЬ
Т1опухоль ограничена голосовыми связками без нарушения подвижности (может быть вовлечена передняя или задняя комиссуры).
Т1аопухоль ограничена одной связкой. Т1бопухоль распространяется на обе связки.
Т2опухоль распространяется на не связочную и / или подсвязочную области с нарушением подвижности голосовых связок.
Т3опухоль ограничена гортанью с фиксацией одной или обеих свя-
çîê.
Т4опухоль распространяется на щитовидный хрящ и / или прилежащие области: ротоглотку, мягкие ткани шеи.
ПОДСВЯЗОЧНАЯ ЧАСТЬ
Т1опухоль ограничена подсвязочной частью.
Т2опухоль распространяется на одну или обе голосовые связки со свободной или ограниченной подвижностью.
Т3опухоль ограничена гортанью с фиксацией одной или обеих свя-
çîê.
Т4опухоль распространяется на перстневидный или щитовидный хрящи и / или на прилежащие к гортани ткани: ротоглотку, мягкие ткани шеи.
N РЕГИОНАРНЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ
NХ - недастаточно данных для оценки регионарных лимфатических узлов.
N0 - нет признаков метастатического поражения регионарных лимфатических узлов.
N1метастазы в одном лимфатическом узле на стороне поражения до 3-х см в наибольшем измерении или метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении; или метастазы в лимфатических узлах шеи с обеих их сторон, или с противоположной стороны до 6 см в наибольшем измерении.
N2аметастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении.
N2бметастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении.
N2сметастазы в лимфатических узлах с обеих сторон или противопопложной стороны до 6 см в наибольшем измерении.
N3метастазы в лимфатических узлах более 6 см в наибольшем измерении.
М ОТДАЛЕННЫЕ МЕТАСТАЗЫ
Мхнедостаточно данных для определения отдаленных метастазов. М0нет признаков отдаленных метастазов.
М1имеются отдаленные метастазы.
р TNM ПАТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ
рТ, рN и рМ категории соотвествуют Т, N и М категориям.
G ГИСТОЛОГИЧЕСКАЯ ДИФФЕРЕНЦИРОВКА
Определение категории G возможно при всех локализациях опухолей головы и шеи.
GХ степень дифференцировки не может быть установлена. G1 высокая степень дифференцировки.
G2 средняя степень дифференцировки.
G3 низкая степень дифференцировки.
G4 недифференцированные опухоли.
ГРУППИРОВКА ПО СТАДИЯМ
Стадия 0 |
TiS |
N 0 |
Ì Î |
Стадия I |
T 1 |
N 0 |
Ì Î |
Стадия II |
T 2 |
N 0 |
Ì Î |
Стадия III |
T 3 |
N 0 |
Ì Î |
|
T1 |
N1 |
ÌÎ |
|
T 2 |
N 1 |
Ì Î |
|
T 3 |
N 1 |
Ì Î |
Cтадия IV |
T 4 |
N0, N1 |
Ì Î |
|
любая Т |
N2, N3 |
Ì Î |
|
любая Т |
любая N |
Ì 1 |
Патологическая анатомия рака гортани. В зависимости от локализации опухоли в гортани последний условно делится на три отдела:
1.Вестибулярный (от входа в гортань до уровня истинных связок).
2.Средний (область истинных голосовых связок).
3.Подсвязочный (пространство от нижней поверхности истинных связок до нижней границы гортани нижнего края перстневидного хряща).
140 |
141 |
Из указанных отделов вестибулярный отдел наиболее часто поражается раком (в 60-70 % случаев), второе место занимает область истинных голосовых связок (20-30 %) и наиболее редкой локализацией является подсвязоч- ное пространство (4-5 %).
Раковая опухоль в гортани в основном развивается первично и очень редко переходит с окружающих органов. Различают две основные формы роста опухоли в гортани: экзофитную и эндофитную, причем последняя форма растет в глубину, инфильтрируя подлежащие ткани и разрушая их.
Приняты основные анатомические формы опухолевого роста в гортани (М. И. Светляков), а именно:
1.Сосочковая форма роста;
2.Бугристая (узловатая) форма роста;
3.Инфильтрирующая (диффузная) форма роста.
4.Рост раковой опухоли в дальнейшем сопровождается изъязвлением, но сохраняет свои особенности, глубину прорастания в окружающие ткани
èчастоту метастазирования в регионарные лимфатические узлы и отдаленные органы.
При сосочковой форме роста опухоль напоминает папиллому, а бугристая (узловатая) форма роста имеет вид неровного, грибовидного новообразования. Эти формы опухоли растут в просвет экзофитно. Однако при дальнейшем развитии таких опухолей, особенно узловатой формы, отмеча- ется прорастание в окружающие ткани, одновременно подвергающихся глубокому изъязвлению. Язвы опухолей имеют плотные, неровные, иногда подрытые края, а дно их покрыто некротизированными тканями, часто со значительным кровоизлиянием в них.
Для инфильтрирующей формы роста характерно диффузное распространение опухоли в глубь окружающих тканей. В дальнейшем опухоль, изъязвляясь, переходит в инфильтрирующе-язвенную форму, сопровождаясь зна- чительным распадом ткани. Раковая опухоль, проникая глубоко в подлежащие ткани, поражает также хрящи гортани. Эта форма рака отлича- ется быстрым темпом развития и частым, а также ранним метастазированием в регионарные лимфатические узлы.
МЕЖДУНАРОДНАЯ ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ (L. H. Sobin etal, 1978)
По гистологической структуре злокачественные опухоли гортани относятся к плоскоклеточным ракам (98 %). Другие формы злокачественных новообразований (саркомы, меланомы) в гортани развиваются очень редко (2 %).
|
ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ: |
||
I. Доброкачественные |
II. Злокачественные |
||
1) Плоскоклеточная папиллома |
1) |
Carcinoma in situ |
|
(папилломатоз) |
(плоскоклеточный рак); |
||
2) Оксифильная аденома (онкоцитома) |
2) |
Плоскоклеточный рак |
|
3) Другие |
3) |
Веррукозный |
|
|
|
(плоскоклеточный) рак |
|
|
|
4) |
Веретеноклеточный |
|
|
(плоскоклеточный)рак; |
|
|
|
5) |
Аденокарцинома |
|
|
6) |
Аденокистозная карцинома |
|
|
7) |
Карциноид |
|
|
8) |
Недифференцированный рак |
|
|
9) |
Другие |
|
ОПУХОЛИ МЯГКИХ ТКАНЕЙ: |
||
2. Доброкачественные |
2. Злокачественные |
||
1) |
Липома |
1) |
Фибросаркома |
2) |
Гемангиома |
2) |
Рабдомисаркома |
3) |
Лейомиома |
3) |
Ангиосаркома |
4) |
Рабдомиома |
4) |
Саркома Капоши |
5) |
Нейрофиброма |
5) |
Лейомиосаркома |
6) Неврилеммома |
6) |
Злокачеств. шваннома |
|
7)Паранглиома (хемодектома)
8)Другие
3.ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ КОСТНОЙ
ÈХРЯЩЕВОЙ ТКАНИ:
1)Хондросаркома;
2)Другие. ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ - хондрома и другие.
3)Опухоли лимфоидной и кроветворной ткани
4)Опухоли смешанного генеза
5)Вторичные опухоли
6)Неклассифицируемые опухоли
7)Опухолеподобные состояния
1)Псевдоэпителиальные гиперплазии
2)Эпителиальные аномалии:
а) кератоз-гиперплазия (кератоз без атипии) б) дисплазия (кератоз с атипией)
3) Онкоцитарная метаплазия и гиперплазия
142 |
143 |

4)Кисты
5)Интубационная гранулема или «контактная» язва
6)Полипы голосовых складок:
а) фиброзные б) сосудистые
в) гиалинизированные г) миксоидные
7)Амилоидные отложения
8)Инфекционная гранулема
9)Гранулема Стюарта
10)Гранулема Вегенера
11)Трахеопатия остеохондро-пластическая
Необходимо особо упомянуть о внутриэпителиальном раке (Carcinoma in situ). В последние годы эту форму рака относят к интраэпителиальной фазе развития. Чаще он возникает и развивается на фоне длительно существующих дискератозов (Барадулина М. Г. и другие). Полагают, что внутриэпителиальный рак нуждается в радикальном лечении так же, как и рак гортани.
Диагностика. Диагностика рака гортани основывается на клинических признаках, инструментальных и морфологических исследованиях.
Клиническое течение. Симптоматика и прогноз рака гортани в значи- тельной мере определяются локализацией, степенью распространения и формой роста опухоли. Они и оказывают существенное влияние на успех ранней диагностики этого заболевания.
В ранних стадиях рака общее состояние больного остается удовлетворительным, заболевание чаще протекает бессимптомно. Дальнейшее развитие болезни сопровождается изменением голоса, затруднением при глотании и дыхании. На клинику рака гортани существенное влияние оказывает локализация рака.
Соответственно локализации опухоли наиболее часто поражается вестибулярный отдел (от входа в гортань до уровня истинных голосовых связок)- 60-70 % случаев, второе место занимает область истинных голосовых связок - 20-30 %, наиболее редкой локализацией рака является подсвязочное пространство 4-5 % случаев.
Рак вестибулярного отдела гортани в начальной стадии вызывает ощущения першения, щекотания, чувство присутствия «инородного тела», кашель. К часто встречающимся симптомам относится тупая боль при глотании в сочетании с хрипотой. При вовлечении в опухолевый процесс свободной части надгортанника больные рано отмечают неудобства при глотании и в последующем появляется боль в связи с ранним изъязвлением этого участка. Рак вестибулярного отдела гортани имеет свои особенности роста и распространения, которые отражаются на клинических признаках.
Первая особенность -рак имеет тенденцию распространяться в пределах этого этажа на вторую половину гортани и за ее границы на нижний отдел глотки. Истинные голосовые связки долгое время остаются интактными.
Второй особенностью рака и его локализации является склонность к раннему регионарному метастазированию. Поэтому в первую очередь метастатические узлы появляются в области бифуркации сонной артерии. При поражении надгортанника нередко возникают двусторонние метастазы.
Ранним симптомом рака истинных голосовых связок является хрипота, вначале незначительная и временами повторяющаяся, затем она усиливается и становится постоянной вплоть до афонии (потери голоса). По сравнению с другими локализациями у этих больных клинические симптомы на- чинаются рано, и поэтому раньше других форм и распознаются. Регионарные метастазы при этой локализации возникают поздно при распространении первичной опухоли за пределы этого отдела гортани.
Рак подсвязочного отдела долгое время не проявляется ни субъективными, ни объективными симптомами. Первым симптомом рака подсвязочного отдела гортани является приглушенность голоса, позже появляется отдышка за счет трудности дыхания в результате роста опухоли и обширного анатомического поражения. Чаще рак подсвязочной локализации характеризуется эндофитным ростом.
По сравнению с опухолями вестибулярной локализации, при раке подсвязочного отдела регионарные метастазы появляются в более поздние сроки, причем клинически определяемые метастазы возникают в нижних узлах по ходу глубокой яремной вены.
Дальнейший процесс развития опухоли в гортани вызывает углубление нарушения обеих функций органа дыхания и голосообразования. При распространении процесса и поражении щитовидного хряща изменяется конфигурация гортани, появляется болезненность при пальпации, а опухолевая инфильтрация глотки вызывает резкие боли при глотании и затруднения при приеме пищи.
Из инструментальных методов диагностики патологии гортани наиболее легким и доступным является ларингоскопия (Рис. 11). В за-
144 |
145 |

висимости от локализации рака в отделах гортани наблюдаются следующие ларингоскопические картины.
Вестибулярный отдел. При осмотре опухоль имеет вид сосочковых или бугристых разрастаний или просматривается подслизистый инфильтрат, который распознается только при изъязвлении опухоли. При экзофитной форме роста рак этой локализации имеет вид мелкобугристой, четко ограниченной опухоли, различных оттенков серовато-розового цвета. (Рис. 12. См. цветную вкладку). При эндофитной форме инфильтрат представляется плоским, гладким или крупнобугристым, переходящим без отчетливых границ в окружающие ткани, с неизмененной вначале слизистой оболоч- кой. Впоследующем инфильтрат изъязвляется, что отчетливо видно при ларингоспии.
Отдел истинных голосовых связок - при ларингоскопии опухоль может быть в виде узелкового или папилломатозного образования, полипа, а также диффузной инфильтрацией указанной области. При экзофитном росте видна овоидной формы, сидящая на широком основании, серого или серовато-розового цвета, мелкобугристая опухоль, препятствующая смыканию связок при фонации. Эндофитная форма характеризуется веретенообразным утолщением одной из связок. Слизистая оболочка обычно гиперемирована, но рельеф ее не изменен.
Подсвязочное пространство. Рак этой локализации чаще проявляется эндофитным ростом, поэтому ларингоскопически определяется валикообразный инфильтрат, покрытый неизмененной слизистой оболоч- кой. С распространением процесса образуются кратерообразные язвы с белесоватым гнойным налетом.
Цитологические и гистологические методы исследования. Из главных методов в диагностике патологии гортани следует указать на цитологи- ческое и гистологическое исследования биопсийного материала. Благодаря этим методам удается точно верифицировать характер патологического процесса в гортани. Однако отрицательный результат биопсии не исключает наличие опухоли, так как последняя может локализоваться в латеральном отделе связок. В этих случаях требуется систематическое наблюдение за больным с обязательной контрольной томографией.
Томография как метод рентгенологического исследования дает достаточно данных для суждения о локализации и распространении опухоли, что особенно важно при поражении опухолью ларингоскопически труднодоступных областей (гортанные желудочки, подсвязочный отдел). Рис. 13.
Диагностические возможности томографии расширяются и полезны в тех случаях, когда опухоль локализуется в области желудочковых и истинных голосовых связок и гортанных желудочков, а также при распространении процесса на подсвязочный отдел.
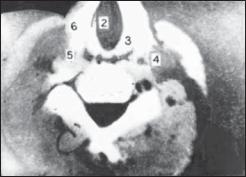
Широкое применение в диагностике рака гортани находит в настоящее время компьютерная томография области шеи. (Рис. 14, 15, 16, 17, 18).
Диагностические возможности |
|
этого метода при раке гортани очень |
|
высокие (первый рентгеновский компь- |
|
ютерный томограф сконструировали A. |
|
Gormak и G. Hounstild, 1972). Компью- |
|
терная томография позволяет получить |
|
изображение не только гортани, но и ок- |
|
ружающих тканей, выявить их анатомо- |
|
топографическое взаимоотношение. |
|
Этому методу при раке гортани свой- |
|
ственны: выявление инвазии опухоли на |
|
ранних стадиях ее развития; установле- |
|
ние степени распространения злокаче- |
|
ственного процесса. Эти характерные |
|
особенности диагностических призна- |
|
ков компьютерной томографии дают |
|
возможность определить и разработать |
|
необходимую тактику лечения (А. А. |
|
Савин, 1999; Л. А. Строкова с соавт., 2001; |
|
G. Weinteinetac, 1996). По данным ком- |
Рис. 13. Рентген томография гор- |
пьютерной томографии точность опре- |
тани. Рак гортани. Правый же- |
деления инвазии хрящей гортани при ее |
лудочек заполнен опухолью |
злокачественном поражении составля- |
связки |
|
ет более 90 % (M. Ceylan еtal,1997). При этом весьма важным является факт установления степени прорастания рака в преднадгортанное и околоскладочное пространства в целях решения вопроса о возможности проведения функционально сохранных операций (P. Zbarenetal, 1997). Отмечают также еще одну особенность компьютерной томографии - важную роль метода для дифференциальной диагностики рецидивов рака и выраженных луче- вых осложнений после лечения рака (P. O,brien, 1996).
К новейшим неинвазивным методам диагностики рака гортани относится магнитно-резонансная томография (ядерно-магнитный резонанс - ЯМР). Принцип метода основан на выявлении различия в концентрации ионов водорода в ядрах клеток опухолей и нормальных тканей, что позволяет их идентифицировать. В отличие от компьютерной томографии ЯМР дает возможность проводить и получать достоверную информацию не только от поперечных срезов тканей, но и от срезов в других плоскостях. ЯМР обладает высокой диагностической возможностью в распознавании рака гортани, особенно его ценность возрастает при определении распространения первичного очага опухоли - при наличии глубокой инвазии и поздних стадиях рака (M. Ceylan etal, 1997), о размерах опухоли и изменениях хряща, которые имеют важное прогностическое значение при применении луче- вой терапии (Y. Castelijns, 1997). В распространенных случаях рака гортани,
146 |
147 |
по данным ЯМР, опухолевая инвазия хрящей и преднадгортанного пространства выявляется с высокой точностью в пределах 93-98 % (P.Zbaren etal, 1996; L. Loevner etal, 1997).
Из других современных методов исследования больных раком гортани является радиоизотопная диагностика. Метод основан на определении интенсивности накопления радиопрепарата в нормальных тканях и злокаче- ственных опухолях (при опухолях интенсивность накопления препарата че- рез 24-72 ч превышает 120-130 %). При радиоизотопном исследовании изображение опухолевого очага получают с помощью сканирования или сцинтиграфии. Среди радиофармпрепаратов, вводимых в организм с целью диагностики, которые избирательно накапливаются в ткани опухоли, следует указать: 75Se -метионин, 67Ga -цитрат, блеомицин, 201 -TI. Наибольшей чувствительностью (85-95 %) и специфичностью (80-85 %) к злокаче- ственным опухолям гортани обладает 75Se -метионин (Р. И. Габуния, 1984) и TI (соответственно 96 % и 80 % - O. Yigitbasi, 1998).
Необходимо отметить, что по сравнению с другими высокочувствительными методами (компьютерная томография, ядерно-магнитный резонанс) диагностические возможности радиоизотопного исследования при раке гортани ограничены, и его разрешающая способность уступает этим методам.
Морфологические исследования (цитологические и гистологические методы) патологии гортани являются окончательными в верификации диагноза. Для цитологического исследования используют материалы, взятые путем соскоба или пункции патологического очага. В умелых руках возможности цитологической диагностики рака гортани большие; элементы злокачественной опухоли у больных раком гортани I и II стадии процесса обнаруживают в 80-97 % случаях. (А. С. Петрова; Т. Т. Кондратьева; А. И. Пачес, 2000). Преимущество цитологического исследования состоит в следующем: результат заключения может быть получен в тот же день; при патологиях гортани или отпадает надобность в выполнении биопсии, или биопсия нежелательна, или невозможна. Если по тем или иным соображениям последняя проводится, то взятый кусочек ткани направляется на гистологическое исследование. В заключение кусочек ткани направляется на гистологическое исследование. В заключении цитологического исследования могут фигурировать следующие ответы:
1.Имеются убедительные данные о наличии рака - выявляется много атипичных клеток, характерных для злокачественной опухоли;
2.Имеются сомнительные данные, которые могли бы утвердить нали- чие рака, хотя подозрения на злокачественную опухоль не исключаются. В подобных случаях рекомендуют повторить взятие материала на цитологи- ческое исследование.
3.Полученные результаты отвергают присутствие элементов злокаче- ственной опухоли ввиду отсутствия в препарате атипичных клеток.
148

цифическое лечение дает хороший эффект. При подозрении на туберкулез не рекомендуется взятие биопсии, так как остается дефект связки со стойкой дисфонией. В случаях рака положительный эффект можно достичь пробным облучением; 3)при распространенных формах туберкулезные инфильтраты чаще наблюдаются в заднем отделе гортани - межчерпаловидном пространстве, черпаловидных хрящах, задних отделах истинных связок. На непораженных участках слизистая бледная, при дотрагивании язвы болезненная.
Рак гортани следует дифференцировать от сифилитической гуммы или инфильтрата: при сифилисе гортани помогают постановке диагноза другие клинические проявления, данные серологического исследования и положительный эффект специфической терапии. Существуют при сифилисе и другие отличи- тельные черты: 1)изолированная гумма имеет вид ограниченного инфильтрата,
медно-красного цвета, располагающегося чаще на черпало - надгортанной складке; 2) образующаяся язва имеет ровные острые края и отличается «сальным» дном (при раке язва кратерообразная, края утолщенные, неровные, с гнойно-некротическим налетом на дне); 3) гуммозный инфильтрат имеет вид валикообразных утолщений, желтовато-красного цвета, располагающихся на крае надгортанника, черпало - надгортанника складках, ложных связках (при эндофитной форме рака инфильтрат представляется плоским, гладким или крупнобугристым, переходящим без отчетливых
границ в окружающие ткани, слизистая оболочка, покрывающая его, не изменена). И последнее, быстрое возникновение и отсутствие болезненности характерны для гуммозного процесса.
В отличие от рака гортани для склеромы характерны: плоские инфильтраты, отсутствие изъязвлений, одновременное существование разных фаз процесса (свежих инфильтратов и рубцов) и многоочаговость процесса. В пользу диагноза склеромы указывают также данные серологического исследования.
Лечение. Лечение рака гортани необходимо проводить в специализированном отделении. Подход в лечении должен быть индивидуальным, дифференцированным, по возможности сохраняющим орган со всеми его функциями.
При выборе лечения необходимо учитывать следующие данные о больном:
1)локализации и распространенности опухоли;
2)формы роста опухо-
ëè;
3)наличия регионарных и отдаленных метастазов;
4)стадии процесса;
5)гистологической структуры опухоли;
6)радиочувствительности опухоли;
7)общего состояния больного и наличия сопутствующих заболеваний;
8)состояния окружающих опухоль органов и тканей.
При лечении рака гортани применяются следующие методы лечения: хирур-
Рис. 17. Компьютерная томограмма гортани. Бугристая опухоль занимает все отделы левой половины гортани, сужает ее просвет и прорастает в хрящ (указано стрелками).
Рис. 18. Компьютерная томограмма гортани. Опухоль занимает правую половину гортани, разрушает щитовидный хрящ и распространяется в грушевидный синус (указано стрелкой).
150 |
151 |

гический, лучевая терапия, комбинированное лечение. Хирургические вмешательства при раке гортани по объему бывают различными: производят резекцию гортани, комбинированную или расширенную ларингоэктомию. Основными типами резекции гортани являются (показания к нему устанавливают в зависимости от стадии опухолевого процесса): хордэктомия, переднебоковая резекция гортани, надскладочная горизонтальная резекция гортани, ларингоэктомия.
Хордэктомию выполняют при первичном или рецидивном раке средней трети голосовой складки с экзогенной формой роста и сохранением ее подвижности, при Т1.
Переднебоковую резекцию гортани производят при ограниченном первичном или рецидивном раке одной из голосовых, вестибулярных складок и передней комиссуры, при TI-2. Для проведения этой операции необходимо сохранение подвижности пораженной голосовой складки. Надскладочную горизонтальную резекцию гортани выполняют при ограниченном первич- ном или рецидивном раке фиксированного отдела надгортанника, при TI-2. При этой операции необходимым условием ее выполнения являются интактность голосовых складок и черпаловидных хрящей.
Ларингэктомия показана при первичном и рецидивном раке гортани Т3. Для выполнения этой операции опухоль не должна выходить за пределы гортани.
Лучевая терапия как самостоятельный метод лечения применяется при раке надскладочного и складочного отделов гортани I-II стадии. Лучевую терапию проводят методом классического дробления 1,8-2 Гр ежедневно 5 раз в неделю до суммарной очаговой дозы 40-45 Гр при предоперационном облучении и до 60-70 Гр при радикальной лучевой терапии. В современных условиях для лучевой терапии рака гортани используют дистанционную гамма-терапию. При выборе полей облучения учитывают локализацию и размеры очага опухоли.
Комбинированное лечение (предоперационная лучевая терапия и операция) показано в основном при раке гортани III и IV стадиях (схема). Этот метод можно применить и при II стадии рака. Комбинация операции и лу- чевого лечения имеет свои преимущества в полном излечении более 70 % больных раком гортани. Кроме того, лучевое воздействие в предоперационном периоде способствует: подавлению биологической активности всей опухоли; уменьшению границы опухолевого процесса за счет повреждения наиболее радиочувствительных периферических участков опухоли; уменьшению сопутствующих воспалительных процессов; выявлению радиочувствительности опухоли.
Противопоказанием к предоперационной лучевой терапии при раке гортани являются:
1)стеноз гортани, вызванный опухолевым поражением;
2)хондроперихондрит;
Схема
Лечебная тактика при стенозирующем раке гортани. Т3NОМО
Ò3NÎÌÎ
Расширенная операция (ларингэктомия) с фасциально-футлярным иссечением клетчатки шеи на стороне наибольшего поражения гортани.
При обнаружении морфологом микрометастазов в удаленной клетчатке шеи
Послеоперационная лучевая терапия
Схема
Тактика лечения больных раком гортани с метастазами в лимфатические узлы шеи (по Н. М. Амиралиеву).
Ò3-4N 1-3 ÌÎ
РАДИКАЛЬНАЯ ОПЕРАЦИЯ
Типичная или комбинированная ларингэктомия с фасциальнофутлярным иссечением клет- чатки шеи.
ПОСЛЕОПЕРАЦИОННАЯ ЛУЧЕВАЯ ТЕРАПИЯ
При Т3N IMO с инфильтративным раком надскладочного отдела, при переходе опухоли на другую половину гортани и при Т4 N IMO, и при Т3-4 N3 МО
Хирургическая профилактика контралатерального метастазирования.
152 |
153 |
3)распад опухоли;
4)кровоточивость опухоли;
5)тяжелое общее состояние больного;
6)декомпенсация сердечно-сосудистой системы;
7)открытые формы туберкулеза легких;
8)выраженные воспалительные рубцовые и склеротические изменения в тканях шеи.
В этих случаях вначале выполняют операцию, а затем проводят послеоперационную лучевую терапию с целью воздействия на участки удаленной опухоли.
Послеоперационную лучевую терапию начинают через 2-3 недели после стихания реактивных воспалительных изменений в ране (суммарная очаговая доза 40 Гр).
При проведении лучевой терапии или хирургического лечения 5- летняя выживаемость больных раком гортани I-II стадии составляет, по литературным данным, 75-90 %. При раке гортани III стадии наилучшие результаты получены при комбинации предоперационной лучевой терапии и операции: 5-летняя выживаемость достигает 60-70 % (Пачес А. И., Ольшанский В. О.). В то же время 5-летняя выживаемость при комбинированном лечении с послеоперационной лучевой терапией колеблется от 52 до 62 %.
В последние годы получены положительные результаты в лечении распространенного рака гортани при использовании химиолучевой терапии (Н. М. Амиралиев, 2002; T. Haipang etal,1995; V.Alvaresetae, 1995/). В каче- стве лекарственных препаратов в основном применяют полихимиотерапию. Преимущественно хороший эффект достигают сочетанием фторурацила, блеомицина, цисплатина, доксорубицина (В. С. Алферов с авт., 1995; F. Brunun etal, 1997; O. Laccaourreye etal, 1996). При подобном комбинировании химиопрепаратов 5-летняя выживаемость у больных раком гортани III стадии достигает высоких цифр -65-80 % (Е.Г. Матякин с соавт., 1995; Y. Lefebre, 1998; и др.). Эффективность лечения лекарственными препаратами повышается в случаях длительной внутривенной и внутриартериальной инфузии (Л.В. Пузанов, 2001; M.Schneider etal, 1995).
РАК ЩИТОВИДНОЙ ЖЕЛЕЗЫ
Заболеваемость и смертность. Среди эндокринных желез рак щитовидной железы считается наиболее распространенным. Однако его доля сравнительно мала в общей структуре всех форм злокачественных новообразований. В большинстве стран на рак щитовидной железы у мужчин приходится менее 0,5 %, у женщин примерно 1 % всех опухолей (М.К. Стуконис). Следует отметить, что около 80-90 % случаев рака щитовидной железы зафиксировано в среднем и пожилом возрасте.
Территориальные особенности распространения рака щитовидной железы показывают, что заболеваемость раком щитовидной железы в мире варьируется в сравнительно больших пределах. Наибольшие интенсивные показатели заболеваемости отмечены у обоих полов на Гавайских островах, в Исландии и Израиле (на каждые 100000 населения 5 случаев). Рак этой локализации реже встречается в Европейских странах (Венгрии, Великобритании, Румынии, Польше). Низкие показатели заболеваемости, особенно среди мужчин, регистрируются в Японии. Необходимо отметить, что заболеваемость раком щитовидной железы за последние годы увеличилась и в настоящее время составляет 4-6 человек на 100000 населения (Пропп P, M. De Groot L). Злокачественные опухоли щитовидной железы чаще встречаются в возрасте 40-60 лет. Соотношение частоты рака щитовидной железы у женщин и мужчин составляет 4:1 или 6:1 (Fisher M; Toscac).
Необходимо отметить, при раке щитовидной железы преобладают дифференцированные формы новообразований, протекающие относительно благоприятно, поэтому смертность (на 100 тыс. населения) в 2-3 раза меньше по сравнению с заболеваемостью. Например, в США заболеваемость составляет 25:100000, а смертность 6:100000 (De Groot L).
Риск и профилактика. Этиология рака щитовидной железы остается невыясненной. Однако известны некоторые факторы, благоприятствующие его развитию или влияющие на него. Среди них следует выделить экзогенные и эндогенные модифицирующие факторы среды. Одним из важных экзогенных факторов риска развития рака щитовидной железы является ионизирующая радиация (Weis W).
Опухоли щитовидной железы рассматриваются как дисгормональные. Они возникают на фоне торможения функции щитовидной железы, обусловленного йодной недостаточностью, антистероидными препаратами, ионизирующим излучением. Недостаток элементарного йода и возникновение эндемического зоба представляют определенный риск в развитии некоторых форм фолликулярной и недифференцированной карциномы щитовидной железы (Cuello C. etal).
При нехватке йода в щитовидной железе наступает гиперплазия, появляются узловые образования и аденомы. В последующем наступает малигнизация гиперплазированной ткани и обнаруживаются метастазы в лимфатических узлах шеи (Wollman S. H. Etal).
К эндогенным факторам относятся: генетическая предрасположенность (наблюдается семейная форма медулярного рака щитовидной железы, возрастная инвалюция этого органа); дисгормональные нарушения в организме, вызывающие повышенную тереотропную стимуляцию гипофизом. В этом плане рак щитовидной железы является типичным примером опухоли, возникающей в результате гормонального дисбаланса в организме (Дильман В. М.).
154 |
155 |
Необходимо отметить, что влияние как эндогенных, так и экзогенных факторов в развитии рака щитовидной железы следует рассматривать во взаимосвязи, являющейся основным пусковым механизмом в канцерогенезе этой локализации. Установлено, что задолго до развития рака щитовидной железы выявляются нарушения гормонального статуса в виде гипофункции яичников и гиперфункции коры надпочечников.
Профилактикой рака щитовидной железы является ликвидация факторов, благоприятствующих развитию злокачественной опухоли. В частности, лица, подвергнутые облучению, ионизирующей радиации, а также лица с эндемическим зобом, составляющие группу повышенного риска, должны находиться под наблюдением в течение всей жизни.
Анатомия. Щитовидная железа (glandula thyreoidеa) является наиболее крупной из желез внутренной секреции у взрослого. Масса железы составляет 20-60 г и состоит из двух боковых долей и перешейка. Располагается по обеим сторонам трахеи ниже щитовидного хряща. В каждой железе различают верхний и нижний полюс. Щитовидная железа имеет собственную капсулу в виде тонкой фиброзной пластинки и фасциальное влагалище, образованное висцеральным листком четвертой фасции шеи. Между капсулой железы и ее влагалищем имеется рыхлая клетчатка, в которой лежат артерии, вены, нервы и паращитовидные железы.Правая доля щитовидной железы больше левой. Перешеек щитовидной железы лежит спереди от трахеи. Боковые доли прилегают к трахее, гортани (щитовидному хрящу), глотке и пищеводу и прикрывают медиальную полуокружность общих сонных артерий. К задней поверхности железы прилегает n. laryngeus recurrens
Кровоснабжение железы осуществляют две верхние и две нижние и одна непарная щитовидная артерия. Сосуды желез образуют между собой анастомозы, а также анастомизируют с сосудами верхних органов (глотки, гортани, трахеи, пищевода).
Лимфатическая система. Щитовидная железа богато снабжена лимфатическими сосудами: лимфа оттекает от железы по коротким и длинным лимфатическим сосудам и впадает в предгортанные, паратрахеальные, претрахеальные и глубокие шейные (яремные) лимфатические узлы. Они тесно анастомозируют между собой. В результате слияния нескольких лимфатических протоков образуется яремный лимфатический ствол, впадающий в грудной проток (Рис. 19. См. цветную вкладку) .
Учитывая наличие широких анастомозов лимфатической системы и щитовидной железы, следует считать лимфатические пути одним из главных этапов в распространении метастазов рака щитовидной железы.
С хирургической точки зрения в топографической анатомии области щитовидной железы и гортанных нервов в самостоятельные разделы выделяют: вопросы хирургической анатомии щитовидной железы и передней фасции шеи; топографию паращитовидных желез; взаимоотношение щи-
товидной железы, верхней ее артерии и n. laryngeus superior; щитовидную железы, ее нижней артерии и n. reccurens; задней фасции шеи, щитовидной железа, n. reccurens и n. larengeus inferior; щитовидная железа, n. reccurens и нижней артерии железы (Stelzner F.).
Оперативные вмешательства на щитовидной железе нередко сопровождаются повреждением и параличом возвратного нерва, приводящим к серьезным нарушениям его функции. По данным литературы, у 65 % больных возвратный нерв имеет множественные разветвления. Установлены значительные изменения хода возвратного нерва в тканях, его мобильность и степень фиксации к окружающей соедительной ткани. Считают, что эта изменчивость хода возвратного нерва объясняет некоторые необъяснимые параличи возвратного нерва после стандартных хирургических вмешательств на шее (Karlan M.
S.Etal; Kremer K; etal).
Âтесном топографическом отношении со щитовидной железой находятся паращитовидные железы. Чаще они бывают в количестве 4-х, располагаются вне собственной капсулы щитовидной железы по 2 с каждой стороны и в большинстве случаев они определяются на задней поверхности. 80 % людей имеют 4 паращитовидные железы, 13 % -3, 6 %- 5 и более этих желез (Gilmour J). Масса неизмененной паращитовидной железы колеблется от 35 до 50 мг. Во взаимоотношении со щитовидной железой паращитовидная железа отличается вариабельностью их локализации. В большинстве случаев нормальные верхние паращитовидные железы определяются на задней поверхности средней трети щитовидной железы, в то время как расположение нижних более изменчиво: в 50 % случаев располагаются по боковой или задней поверхности нижнего полюса щитовидной железы, около 13 % случаев эти железы выявляются на 1 см ниже щитовидной железы. В большинстве остальных случаев нижние паращитовидные железы выявляются в толще так называемой щитомимической связки, менее часто - в ткани вилочковой железы и совсем редко высоко на шее. По отношению к возвратным нервам верхние паращитовидные железы обычно располагаются спереди, а нижние – сзади (Н. С. Кузнецов с соавт.). Необходимо отметить, что различия в количестве паращитовидных желез по сравнению с нормой и вариабельность их расположения создают определенные трудности при их хирургическом лечении. Поэтому, во избежание погрешностей и серьезных осложнений при манипулировании на щитовидной и паращитовидных железах хирург должен хорошо знать их анатомическое взаимоотношение, диагностическими методами еще до операции установить количество и изменчивость их расположения (особенно при наличии добавочных аденоматозно измененных желез).
156 |
157 |
|
нов важную роль играют тироксин, связывающий глобулин, и тироксин, |
СИНТЕЗ И БИОЛОГИЧЕСКОЕ ДЕЙСТВИЕ ГОРМОНОВ |
связывающий преальбумин. |
ЩИТОВИДНОЙ ЖЕЛЕЗЫ |
Необходимо отметить, что если гормон тироксин полностью синтези- |
|
руется в щитовидной железе, то 80-90 % трийодотиронина образуется на |
Щитовидная железа синтезирует ряд жизненно важных гормонов. Сре- |
периферии в результате дейодирования Т4 (тироксина). По своей биологи- |
ди них следует выделить тироксин (тетрайодотиронин) и трийодтироин. Ти- |
ческой активности гормон Т3 намного превышает активность Т4. Биологи- |
роксин (Т4) был выделен в 1914 г. Kendall из щитовидной железы, а Харинг- |
ческое действие гормонов щитовидной железы сводится к следующему (С. |
тон в 1951 г. установил его формулу и структуру. Кроме тироксина в 1950 г. |
Котов с соавт.): |
Гросс впервые обнаружил другой основной гормон - трийодотиронин (Т3). |
1. Тиреоидные гормоны повышают активность многих ферментов, уча- |
Следует отметить, что концентрации трийодотиронина в щитовидной желе- |
ствующих в расщеплении углеводов, вследствие чего при их избытке возра- |
зе содержится в 15-20 раз меньше, чем тироксина. Однако действие первого |
стает интенсивность метаболизма углеводов. |
в 4-10 раз превышает активность второго (тироксина). Регуляция синтеза и |
2. Тиреоидные гормоны оказывают наряду с общим стимулирующее |
высвобождение Т3 и Т4 осуществляются тиреотропным гормоном (ТТГ). |
действие на процессы синтеза белков, обуславливают возрастание активно- |
Последний, с одной стороны, находится под контролем гипоталамуса, а с |
сти РНК - полимеразы и образование некоторых белков нервной системы, |
другой, по механизму обратной связи - с уровнем тиреоидных гормонов в |
как актин, тубилин, кальбендин, ростовой фактор нейронов, основной бе- |
периферической крови. Механизм обратной связи функционирует следу- |
лок миелина и др. Регулируя скорость синтеза белков и пластических про- |
ющим образом: повышение концентрации щитовидных гормонов в крови |
цессов, у детей тиреоидные гормоны способствуют физическому росту и |
подавляет секрецию ТТГ и вместе с этим приводит к уменьшению высво- |
развитию мозга в постнатальном периоде. Все это объясняет их важность |
бождения гормонов щитовидной железы, и наоборот, снижение синтеза |
для развития центральной нервной системы и ее функцирования. |
последних провоцирует повышение секреции ТТГ и увеличивается кон- |
3. Тиреоидные гормоны оказывают калоригенный эффект - стимули- |
центрация Т3 и Т4 ( схема). Во всем этом процессе гипоталамусу, как ос- |
рующее действие на скорость потребления кислорода отдельными тканями |
новному регулятору гомеостаза, отводится первостепенная роль. Он сти- |
и клеточными органеллами. Процессы энергетического обмена протекают |
мулирует продукцию ТТГ посредством тиреотропин - рилизинг гормона |
преимущественно в метахондриях, поэтому под действием гормонов ак- |
(тиролиберина, TPF)- трипептида, который синтезируется в нейронах гипо- |
тивность и размеры митохондрий увеличиваются. Существует прямая за- |
таламуса и током крови переносится в переднюю долю гипофиза. |
висимость между интенсивностью основного обмена и уровнем тиреоид- |
Родоначальником гормонов щитовидной железы служит аминокисло- |
ных гормонов. Тиреоидные гормоны регулируют активность течения |
та L- тирозин. При присоединении йода к фенольному кольцу тирозина |
процессов тканевого дыхания. |
образуется тиронин. Синтез тиронина происходит в высокомолекулярном |
4. Тиреоидные гормоны стимулируют синтез АТФ-зависимых фермен- |
белке тиреоглобулин, содержание которого составляет около 75 % от обще- |
тов, что приводит к увеличению концентрации циклической аденозинмоно- |
го количества белка щитовидной железы. Таким образом, важным факто- |
фосфорной кислоты (ЦАМФ), активизации транспорта аминокислот и энер- |
ром синтеза тиреоидных гормонов является поступление в организм йода, |
гетических агентов (глюкозы) через клеточную мембрану. |
причем в необходимом количестве с пищей. Установлено, что минималь- |
5. Тиреоидные гормоны модулируют чувствительность тканей к сим- |
ная суточная потребность организма в йоде составляет 80 мкг, а для синтеза |
патическим медиаторам в зависисмости от концентрации в крови. При ги- |
тиреоидных гормонов в достаточном количестве, покрывающих потреб- |
перфункции щитовидной железы активность симпатической системы по- |
ность организма, суточное поступление йода должно составлять около 150 |
вышается, при гипофункции она снижается. Воздействие тиреоидных |
мкг. Щитовидная железа извлекает йодные соединения из плазмы крови не |
гормонов на изменение частоты сердечных сокращений и на сердечно- |
методом простой диффузии, а путем энергозатраты. В клетках щитовидной |
сосудистую систему в целом происходит посредством изменения числа |
железы йодированные тирозильные остатки конденсируются с образова- |
чувствительности рецепторов катехоламинов на клеточных мембранах. |
нием Т4 и Т3 и в составе молекулы тиреоглобулина высвобождаются в кол- |
Тиреоидные гормоны нарушают возбудимость и сократимость сердечной |
лоид, заполняющий фолликулы железы. Поступление тиреоидных гормо- |
мышцы: при избытке гормонов реополяризация миокарда укорачивается, |
нов в кровь осуществляется путем диффузии. Большая часть Т4 и Т3 в крови |
при недостатке гормонов - удлиняется. |
связывается с белками плазмы, только малая часть этих гормонов циркули- |
6. Тиреоидные гормоны оказывают влияние на регуляцию трансмемб- |
рует в крови в свободном виде. Из связанных с белками тироидных гормо- |
ранных ионных потоков в миоцитах; при их избытке увеличивается, а при |
158 |
159 |
