
polytrauma_sheiko
.pdf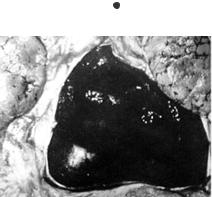
Глава8 |
Торакальныеповрежденияприполитравме |
|
|||
|
211 |
||||
|
|
Однако тампонада сердца может воз- |
|||
|
|
никать и при закрытой травме груди в |
|||
|
|
случаях ранений указанных |
структур |
||
|
|
отломками ребер. Как правило, вслед- |
|||
|
|
ствие ранения по передней поверхно- |
|||
|
|
сти грудной клетки, где перикард при- |
|||
|
|
лежит к грудине и ребрам, либо при |
|||
|
|
небольших ранениях перикарда других |
|||
|
|
локализаций, когда рана перикарда |
|||
|
|
тампонируется свертком крови, в по- |
|||
|
|
лости перикарда скапливается кровь |
|||
Рис.8.27.Свертоккровивперикарде |
(Рис. 8.26). Если раневое отверстие в |
||||
перикарде сообщается с плевральной |
|||||
(секция)притампонаде. |
|
||||
|
|
полостью или средостением – тампона- |
|||
да не развивается и пациент в абсолютном большинстве наблюдений погибает на месте происшествия вследствие обескровливания, либо доставляется в стационар смассивнымгемотораксом.
Формированиезамкнутойполостиперикардапослеранениясердцаприводит к тому, что с каждой систолой в полость перикарда поступает кровь и через более илименеедлительныйпромежутоквремениколичествокровивмалорастяжимом перикарде достигает объема 300-500 мл и возникает внешняя компрессия сердца. В условиях прогрессирующего с каждой систолой сдавливания сердца поступающей в перикард кровью сердечная деятельность становиться неадекватной: в диастолусердценерасправляется,полыевеныпереполняютсякровьюирезковозрастаетЦВД,асердечныйвыброспрогрессивноснижается.Вследствиемалоговыброса развивается выраженная гипотензия, снижается органный кровоток (тахипноэ, сопор, кома). Быстро прогрессирующая тампонада сердца приводит к неизбежной асистолии и гибели пострадавшего через 10-20 мин (Рис. 8.27). Однако тампонада сердца является и жизнеспасающей посттравматической ситуацией, если в этот временнойпромежутокпациентубудетоказанасоответствующаяпомощь.
Клинические проявления тампонады сердца определяются довольно типичнымипризнаками,которыеприцеленаправленномпервичномосмотрепозволяют своевременно ее выявить. Классическими признаками тампонады сердца являются: ранение в проекции сердца, артериальная гипотензия, расширение вен шеи (высокое ЦВД), глухие сердечные тоны. У пациентов с политравмой и гипотензией, вследствие полифокальной массивной кровопотери, вены шеи могут быть не расширены, ключевым признаком в такой ситуации будет несоответствие уровней артериальной гипотензии и положительного ЦВД. При рентгенографии у этих пострадавшихвыявляетсярасширениетенисердца(Рис.8.28и8.29).

212 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
Рис.8.28.Тампонадасердца: |
Рис.8.29.Тампонадасердца:КТ. |
рентгенограмма. |
|
У пациентов с медленно прогрессирующей тампонадой при невыраженных типичных клинических проявлениях разрешить сомнения позволяют УЗИ сердца (Рис. 8.30) и гемодинамический тест на вдохе. При ненапряженной тампонаде сердца пациента просят сделать вдох и задержать дыхание – компрессия на перикард возрастает и у пациента исчезает периферический пульс (парадоксальный пульс), снижается артериальное давление (более чем на 10-15 ммHg) и возрастает ЦВД. Однакоподобныепризнакимогутвыявлятьсяивраннемпериоденарастающеголевостороннегоклапанногопневмоторакса.
Неотложная помощь. Установленный диагноз тампонады сердца – абсолютное показание к немедленной (часто реанимационной) торакотомии, которая должна выполняться в операционной. При сомнении в диагнозе либо при невозможности немедленно произвести торакотомию, пациенту показано выполнение перикардиоцентеза(Рис.8.31).Присохраненномсознаниипроцедуравыполняется подместнойанестезией,упациентоввкоме–безобезболивания.Широкопросвет- наяиглавводитсяслевауоснованиямечевидногоотросткаподуглом45˚внаправ-
|
лении подмышечной ямки, при этом |
|
поршеньшприцаподтягиваетсянасебя. |
|
Струйное поступление в шприц крови |
|
свидетельствует о наличии гемопери- |
|
карда. При касании иглой эпикарда, как |
|
правило, возникают экстрасистолы (по |
|
пульсу и на ЭКГ). Поэтому при проведе- |
|
нии пункции перикарда обязателен ЭКГ |
|
мониторинг. При глубоком проникно- |
|
вении и раздражении иглой миокарда |
|
на ЭКГ появляются единичные экстра- |
Рис.8.30.Тампонадасердца:УЗи. |
систолы и аритмия, расширение QRS- |

Глава8 Торакальныеповрежденияприполитравме |
|
213 |
|
|
|
Рис.8.31.Пункцияперикарда(объяснениевтексте).
комплекса и смещение интервала ST. В последние годы эффективность и целесообразностьпункцииперикардаприеготампонадекровьюдискутируется.
Послеполучениякровиизперикарданеобходимоаспирировать60-80мл,что резко повысит сердечный выброс и отсрочит асистолию. После эксфузии крови в полостьперикардапопроводнику(методСельдингера)следуетзавестиэластичный катетер и при необходимости повторить декомпрессию перикарда. Однако в некоторых ситуациях перикардиоцентез может быть ложноотрицательным – при наличии в полости перикарда крупных свертков крови. Если диагностические сомненияпослепункциисохраняются,необходимопроизвестимикроперикардиотомию: в V или VI межреберье по парастернальной линии слева продольным разрезом (2-3см)послойновскрываетсяполостьперикардадляпальцевойревизии,которая разрешает проблему диагноза. Указанные выше манипуляции не являются лечебными, они лишь позволяют отсрочить гибель пациента до момента выполнения реанимационнойторакотомии.
Осложненияпункцииперикарда.
•Пункцияполостисердца.
•Ранениекоронарнойартериииливены.
•Устойчиваяаритмия,фибрилляция.
Ж. Массивный гемоторакс. Этот тяжелый посттравматический синдром возникает вследствие быстрого накопления значительного (1,5-3,0 л) объема крови в плевральнойполостиприраненииилиразрывесосудовкорнялегкого,скупныхсосудов средостения, сосудов грудной стенки. При повреждении легкого, его корня гемоторакс может сопровождаться пневмотораксом, медиастинальной и подкожнойэмфиземой.
Клинические проявления массивного гематоракса зависят от интенсивности кровотечения, объема кровопотери, выраженности сопутствующих пневмоторакса, медиастинальной и подкожной эмфиземы. Ключевым признаком гемото-

214 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
Рис.8.32.Гемоторакс:УЗИ. |
Рис.8.33.Массивныйгемоторакс: |
|
рентгенограмма. |
ракса является наличие симптома свободной жидкости в плевральной полости на стороне повреждения и общих признаков кровопотери – бледность кожи, тахикардия и артериальная гипотензия. Выявление свободной жидкости (крови) в плевральной полости основано на феномене притупления при перкуссии, ослаблении дыхательныхшумовприаускультации,данныхУЗИ(Рис.8.32)ирентгенологических признаках – уровень жидкости в синусе, у угла лопатки или выше в вертикальном положении, или затемнение легочного поля при снимке в горизонтальном положении(Рис.8.33).Указанныетипичныепризнакимогутнивелироватьсяпневмотораксом, подкожной эмфиземой и легочным кровотечением (кровохарканьем). При наличии со- мнений–дилеммуразрешаетплевральнаяпункцияотлогихместполости–областисину- совввертикальномположенииизадне-базальныхотделовулежащихнаспинепациентов.
Неотложная помощь. Диагностированный массивный гематоракс, особенно при наличии ран грудной клетки в области грудины и межлопаточной области, изначально предполагает высокий риск необходимости реанимационной или экстренной торакотомии. Однако к немедленным мероприятиям первично относится восполнениеОЦК2лкристаллоидныхрастворовсоскоростьюадекватнойтяжести кровопотери с параллельным дренированием плевральной полости. При гемотораксе устанавливается широкопросветный (1 см) «нижний»дренаж в VI-VII межреберье по задней подмышечной линии, при гемопневмотораксе – дополнительно «верхний» дренаж во ІІ межреберье по средней ключичной линии. Одномоментная эксфузия из плевральной полости более 1,5 л крови при нестабильной гемодинамике в ответ на внутривенное введение 2 линфузионных сред требует немедленной реанимационной торакотомии. Поступление по дренажу из плевральной полости крови, которая образует свертки в принимающем сосуде свидетельствует о продолжающемся внутриплевральном кровотечении и требует экстренной торакотомии. Кровь, эксфузированная из плевральной полости при массивном гематоракседолжнабытьреинфузированавсосудистоеруслопостандартнойметодике.
Еслипослеопорожненияплевральнойполостинафонеинфузионнойтерапии у пациента имеется положительная гемодинамическая реакция используется активноединамическоенаблюдениекакзадренажем,такизасостояниемпациента.

Глава8 Торакальныеповрежденияприполитравме |
|
215 |
|
|
|
Показаниякреанимационной,экстреннойисрочнойторакотомии.
Реанимационная торакотомия. До недавнего времени реанимационная торакотомия рассматривалась исключительно как финальный элемент комплекса сердечно-легочнойреанимациипринеэффективностизакрытогомассажасердцаи повторных дефибрилляций. В настоящее время показания к ней значительно расширеныивключают:
•проникающиеранениягруднойклеткиспризнаками:
•тампонадысердца,
•массивноговнутригрудногокровотечения;
•необходимостьвоткрытоммассажесердца:
•приасистолиинафонекровопотерилюбойлокализациии
•неэффективностизакрытогомассажасердцаидефибрилляции;
•необходимостьвпережатиигруднойаорты:
•дляулучшениямозговогоикоронарногокровотока,
•дляобескровливаниябрюшнойаортыприееранениях.
Следует заметить, что по данным многоцентровых исследований реанимационная торакотомия при закрытой травме груди (в отличие от ранений) в большинственаблюденийоказываетсянеэффективной.
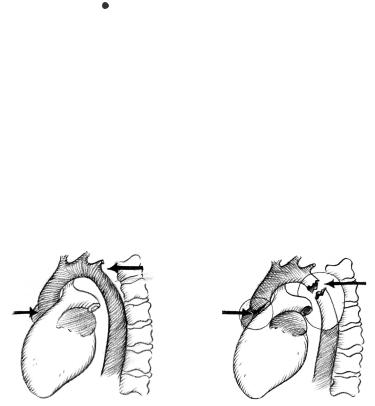
Выполняется реанимационная торакотомия из передне-бокового доступа в V межреберье слева и может быть расширена пересечением грудинно-реберных сочленений или тела грудины. При наличии опыта может быть рассмотрен вопрос опродольнойстернотомии.Размерторакотомииопределяетсялокализациейраны груди,характеромимасштабомвнутригрудныхповреждений.
Алгоритмреанимационнойторакотомии:
1.Прираненияхсредостенияилевойполовиныгруди–пациентвположе- нии на спине с приподнятым под углом 45˚ левым боком (валик уложен подпоясницуилопатку),леваярукафиксирова-
накверху; а) Приправостороннихранениях–аналогично справа.
2.Передне-боковой доступ в V межреберье (Рис. 8.34 и 8.35, см. цв. вкл.), при необходимости может быть расширен кзади для доступа каорте(полымвенам–справа)исредостению, либо пересечением грудинно-реберных сочленений или тела грудины – в билатеральную торакотомию (Рис. 8.36 и 8.37) для доступа к основаниюсердцаисосудамсредостения.
3.Для раскрытия раны в межреберье исполь-
Рис.8.34.Передне-боковая |
зовать 1 или 2 ранорасширителя, при этом |
торакотомиявVмежреберье |
максимально рассечь межреберную плевру по |
(схема). |
|

216 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
Рис.8.36.Билатеральнаяторакотомия |
Рис.8.37.Билатеральнаяторакотомия. |
(схема). |
|
всей длине межреберного промежутка, что предотвратит переломы реберпритракции.
4.Первичнаявизуализация:
а) массивный гемоторакс – марлевые салфетки в нижний синус и к верхушке легкого, легкое накрыть (обернуть) салфеткой или пе- ленкой,–отграничениеиабсорбциякрови;
b)дляосмотразаднегосредостениялегкоесместитькверхуирассечь нижнююсвязкулегкого,избегаяповреждениянижнейлегочнойвены;
c)для«выключения»легкогоизвентиляциисовместносанестезиологомрукойпереместитьконецэндотрахеальнойтрубкивбронх противоположноголегкого;
d)при массивном кровотечении из центральных отделов легкого иликорня–пережатькорень(груднойприемПрингла),затем,по- сле мобилизации нижней связки легкого, выполнить прием «скру-
чивания»–переместивнижнийкрайлегкогокверхуна180˚.
5.Ревизия – начало от максимального скопления свертков крови или по порядку:
а) удаляютсясалфеткаисверткииосматриваетсяперикардидиафрагма,затемкореньлегкого,егоцентральныеотделыимеждолевыещели,внутренняягруднаяартерия;
b)далее удаляются салфетка и свертки крови от верхушки – осматривается верхняя апертура и средостение сверху-вниз позади легкого;
c)затем–межреберья;
d)любаягематомавпроекцииперикардаподлежитревизии, любаягематомапоходуранениявсредостенииподлежитревизии.
6.Гемоперикардпритампонадесердцавперикарде:
а) широко рассечь перикард, избегая повреждения диафрагмального нерваивнутреннейгруднойартерии;

Глава8 Торакальныеповрежденияприполитравме |
|
217 |
|
|
|
Перикард может быть имбибирован кровью и «выглядеть как сердце», через отверстие в котором выбрасывается пульсирующая кровь. Недопустимоушиватьтакую«ранусердца».Шитьследуетранусердца,котороевыведеноврануперикарда!
а) ковоточащуюранусердцаследуетприкрытьпальцем,иосушить перикард;
b)для дальнейшей ревизии – при кровотечении из задней раны сердца, в переднюю рану для временного гемостаза следует ввести катетерФолеяираздутьманжету(до20млфиз.раствора);
c)шов на рану сердца накладывается атравматичной иглой с нерассасывающейся нитью, избегая попадания в шов коронарных артерий(Рис.8.38);
d)при завязывании узлов недопусти- магрубаятехника–прорезывание шва увеличивает размер раны, грубый шов может прорезаться и присердечномсокращении;
e)для предсердия лучше использовать непрерывный шов, как для крупной вены, делая вколы иглы междуударамисердца;
f)для предупреждения прорезывания
швов рекомендуют использовать прокладкиизперикардаилиплевры.
7.Кровотечениеизцентральныхотделовлегкого:
а) при массивном кровотечении из центральных отделов легкого недопустимо прошивать раневой канал – во-первых, с подъемом АД кровотечение возобновиться, во-вторых, всегда высок риск воздушнойэмболииприИВЛ;
b)для доступа к источнику кровотечения в раневой канал легкого радиально вводят два зажима, между которыми рассекают ткань легкого, после чего обзору доступен раневой канал и возможнавизуализацияисточникакровотечения;
c)после рассечения раневого канала осуществляется гемостаз и аэростаз, либо принимается решение о резекции легкого, вплоть допульмонэктомии.
8.Заборкровидляреинфузииприкровопотереболее20-25%ОЦК,
а) гемостаз важнее реинфузии, поэтому только после достижения гемостаза.
9.Оценка тяжести состояния: с обеспечением гемостаза переоценить состояниегемодинамики:

218 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
а) гемодинамикастабильна–продолжитьустранениепоследствий травмы;
b)гемодинамика нестабильна, угроза асистолии – прервать операциюдляреанимационнойпаузы(«damagecontrol»).
Объективными критериями, определяющими после предварительного дренирования плевральной полости, необходимость экстренной торакотомии в первыечасыпослетравмыявляются:
•Одномоментнаяэксфузияболее20%ОЦК(1500мл)кровиугемодинамически нестабильного пациента (тахикардия и гипотензия) на фоне проводимойпротивошоковойтерапии;
•Поступление у гемодинамически нестабильного пациента по дренажу крови, которая сворачивается в принимающей емкости (положительная пробаРувилуа-Грегуара–признакпродолжающегосякровотечения);
•Отхождение по дренажу, после предварительного опорожнения плевральной полости, у гемодинамически нестабильного пациентаболее 250 мл крови в течение часа; у гемодинамически стабильного – 500 мл в течениечаса либо более250мл в час напротяжениипервыхтрех часов на фонепроводимойпротивошоковойтерапии;
Вне зависимости от количества поступающей по дренажу крови при прогрессирующейгипотензии,брадиаритмииифибрилляции.
Срочная торакотомия выполняется в первые-третьи сутки после травмы. Показаниемквыполнениюсрочнойторакотомииявляются:
•Рецидивирующийклапанныйпневмоторакс;
•Устойчивыйколлапслегкого;
•Рецидивтампонадысердца,подозрениенаранениесердцаиаорты;
•Рецидив внутриплеврального кровотечения со скоростью эксфузии 250мл/чиболее;
•Повреждениепищевода.
Отсроченная торакотомия выполняется после полной стабилизации витальных функций, не раньше 2 недели после травмы. Показанием к выполнению отсроченнойторакотомииявляются:
•Свернувшийсягемоторакс;
•Хилоторакс;
•Эмпиемаплеврыикрупныеинородныетелагруднойполости.
Современная хирургия повреждений определяет сдержанное и аргументированноевыполнениеторакотомий при торакальнойтравме. Число торакотомийприторакальныхраненияхнедолжнопревышать15-25%, призакрытойтравмегруди–5-8%;соотношениеэкстренные–срочные торакотомийдолжнобытьнеменеекак1:3.
Глава8 Торакальныеповрежденияприполитравме |
|
219 |
|
|
|
З.Децелерационныйсиндром(Deceleration–замедление,торможение)или острая нестабильная посттравматическая аневризма аорты. Одним из наи-
более тяжелых последствий тяжелых закрытых торакальных травм после автокатастроф и падений с большой высоты является разрыв аорты. Высоко-кинетическое влияние на аорту приводит к поперечному надрыву или циркулярному разрыву ее внутреннейоболочкипограницефиксированныхиподвижныхееотделов,какправило, дистальнее отхождения левой подключичной артерии в начале нисходящего отдела грудной аорты (Рис. 8.39), с образованием субинтимальной гематомы по типу острой аневризмы (Рис. 8.40). В большинстве клинических ситуаций на протяжении нескольких часов после разрыва интимы острая аневризма прорывается, обусловливая немедленную смерть, однако у 6-20% больных формируется стабильная ложная аневризма,ионивыживают.Абсолютноебольшинствоэтихбольныхпогибаетнапротяжениипервыхсуток,арискотсроченногоразрывааортычрезвычайновысок,поэтомупроблемасвоевременнойдиагностикиинеотложнойпомощикрайнеактуальны.
Рис.8.39.Децелерационныйсиндром |
Рис.8.40.Децелерационныйсиндром |
(схемаприложениясилы). |
(схемаложнойаневризмы). |
Клинические проявления децелерационного синдрома неспецифичны и верификация его довольно проблематична. На процесс диагностического поиска существенно влияют крайняя тяжесть состояния пострадавших и наличие тяжелых экстраторакальных повреждений. Все диагностические мероприятия необходимо осуществлять на фоне противошоковой интенсивной инфузионно-трансфузионной иреспираторнойтерапии,аиногдапараллельносреанимационнымимероприятиями.Предполагатьразрываортыследуетвсегдаприналичиивысококинетического (инерционного) травмирующего воздействия на грудную клетку (рулевая травма) с множественными повреждениями элементов грудинно-реберного каркаса и, особенно, при переломах I-III ребер и грудины. Наиболее информативным методом диагностикиявляетсяобзорнаярентгенография,котораяпозволяетвыявитьрасширениеисмещениетенисредостениявлево(Рис.8.41). При этом теньверхнегосредостения округлая, смещающая верхушку левого легкого. На ЭКГ выявляются снижение вольтажа, расширение желудочковых комплексов, депрессия сегмента ST в

220 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
2-3 грудных отведениях – признаки ушиба сердца. УЗИ в выявлении децелерационного синдрома малоинформативны. Уточнить диагнозпозволяетКТсконтрастированием, однакоукритическихпациентовпродолжительное исследование вне доступа к средствамреанимациинедопустимо.
Неотложная помощь. Учитывая край-
нюю тяжесть состояния этих пациентов и, какправило,отсутствиеусловийдляургентного протезирования или стентирования грудной аорты на этапе квалифицирован-
ной хирургической помощи тактика должна быть сдержанной. У пострадавших с положительной гемодинамической реакцией на противошоковую терапию оперативное лечение аневризмы вне специализированных центров следует считать нецелесообразным,однаковажнымиэлементаминеотложнойпомощиявляются:
•интенсивная терапия, скорректированная на поддержание умеренной гипотензиинауровне90-100mmHg;
•ранняястабилизацияфлотирующихреберно-грудинныхсегментов. Отрицательная гемодинамическая реакция при адекватной противошоковой
терапии требует рассмотрения вопроса о проведении экстренной (реанимационной) трансстернальной торакотомии с целью ушивания разрыва аорты – в такой ситуации«операцииотчаяния».
В специализированных центрах травмы, при ургентной доступности специализированных кардиохирургических бригад и ангиографа, актуальным является трансартериальноестентированиесегментааорты,несущегооструюнестабильную аневризму(Рис.8.55).
Вторичный осмотр пострадавшего с торакальной травмой включает тщательное объективное обследование всех семи анатомических областей тела раздетого пациента для выявления и детализации имеющихся анатомических повреждений, переоценки функциональных расстройств органов и систем, определения необходимых дополнительных лабораторных, аппаратных и инструментальных исследованийсанализомполученныхрезультатов.
В структуру дополнительных исследований включают обоснованный объем исследований, доступный в данном стационаре, привлечение консультантов
– «узких» специалистов смежных специальностей стационара либо службы санитарной авиации. У всех пациентов обязательными являются УЗИ в объеме FASTпротокола,обзорнаярентгенографиягруднойполостииЭКГ.
При анализе рентгенологической картины произведенного обзорного снимка грудной клетки необходимо целенаправленно выявлять и оценивать ряд характерных признаков, ориентирующих на наличие вероятных повреждений органов и структургруди(см.рис.8.42).
