
polytrauma_sheiko
.pdf
Глава8 Торакальныеповрежденияприполитравме |
|
241 |
|
|
|
торакса определяются временем восстановления пассажа лимфы в постшоковом периоде и всегда сопровождаются более или менее продолжительным скрытым периодом. При проникающих ранениях заднего средостения отхождение лимфы по дренажу либо ее скопление в плевральной полости отмечается на 3-5 сутки после травмы; при закрытой травме груди хилоторакс может проявиться на второй неделе после травмы. Ключевым элементом диагностики является дифференцировка хилоторакса и посттравматической эмпиемы плевры, поскольку на раннем этапе восстановления лиматического пассажа лимфа имеет желтовато-серый, а не характерный молочный опалесцирующий цвет. Однако отстоявшись хилезная жидкость разделяется на два слоя: верхний – желтовато-молочный сливкообразный и нижний – более жидкий водянистый опалесцирующий. При микроскопии в экссудате обнаруживают капли жира и лимфоциты, наряду с лимфоцитопенией крови.Дляподтверждениядиагнозаивизуализацииразрываприторакоскопиииспользуют жирорастворимые красители (1см3 женской губной помады на 100-200 г сливочного масла), которые дают внутрь непосредственно перед или во время исследования, чтобы локализовать место разрыва, откуда будет поступать розовоалогоокрашиваниялимфа.
Тактика и лечение. При лечении посттравматического хилоторакса на протяжении 4-6 недель используют консервативное лечение, включающее активную аспирацию хилезной жидкости и высококалорийную диету, ориентированную на предотвращение алиментарного истощения. По поводу реинфузии излившейся лимфывкровотокимеютсяпротиворечивыесведенияотоптимистичныхсреинфу- зиейдо70литровлимфызанесколькомесяцев,допессимистичных–сописанием развития фатальных осложнений. Консервативный метод ориентирован на спонтанноезакрытиелимфатическогопротокаформирующимсяфибротораксом.
Оперативное лечение показано при высоком дебите лимфы с прогрессирующим истощением больного, либо упорно рецидивирующем хилотораксе. Эта категория пациентов подлежит передислокации в специализированные торакальные центры, где им выполняется торакоскопическое клипирование протока либо, при выраженных фиброзных сращениях в плевральной полости, торакотомия с выделениемиперевязкойпротока.
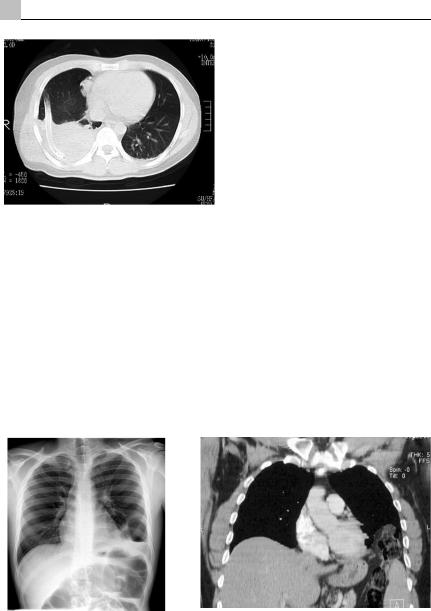
Свернувшийся гемоторакс. При позднем или неадекватном дренировании гематораксавплевральнойполостиформируютсямножественныесверткикрови,ино- гдаодинкрупный,выполняющийкакдиафрагмальноеизаднее-базальное,такиме- диастинальноепространстваплевральнойполости.Свернувшийсягематораксвсегда инфицируетсяиявляетсяреальнойугрозойразвитияэмпиемыплеврыисепсиса.
Диагностика. Клинические проявления свернувшегося гематоракса прогрессируют с 3-5 суток после травмы. У пациента нарастают боль в груди, одышка и температура тела, достигающая 38ºС. При аускультации и перкуссии определяются признакинарастающейвнутриплевральнойпатологии.Уточняютдиагнозобзорной и полипозиционной рентгенографией грудной клетки, КТ и УЗИ плевральной полости (Рис. 8.59). При плевральной пункции и дренировании получают гемолизированный экссудат и мелкие свертки крови. Торакоскопия позволяет как установить
242 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
окончательный диагноз, так и одномоментно устранить гемоторакс и санироватьполостьплевры.
Тактикаилечение.Лечениесвер-
нувшегося гематоракса направлено на удаление свертков крови и предупреждениеразвитияэмпиемыплеврыидыхательной недостаточности. Оптимальным методом лечения этой патологии является одномоментные либо повторные видеоторакоскопические санации плевральной полости, которые максимально эффективны в течение первой недели после травмы. В более поздние
сроки формируются внутриплевральные сращения или фиброзный свернувшийся гематоракс,чтоопределяетнеобходимостьвыполненияторакотомии.
Повреждение диафрагмы. Ранения диафрагмы встречаются в 3-4 раза чаще ее разрывов при закрытой торакоабдоминальной травме. При этом если ранения диафрагмы с равной частотой встречаются с обеих сторон, то разрывы, как правило, – слева. При ранениях дефект диафрагмы чаще не превышает 2-3 см, при ее разрывах – выявляются протяженные и радиальные, часто с полигональным расслоением мышечно-апоневротических структур. Следствием повреждения левого купола является образование диафрагмальной грыжи по типу травматической эвентрации, справа – печень предупреждает образование грыжи. При этом и при ранении,иприразрыведиафрагмыорганыбрюшнойполостимогутперемещаться
Рис.8.60.Разрывдиафрагмы: транслокациякишечника вплевральнуюполость (рентгенограмма).
Рис.8.61.Разрывдиафрагмы: транслокациякишечникавплевральную полость(КТ).

Глава8 Торакальныеповрежденияприполитравме |
|
243 |
|
|
|
в плевральную полость как непосредственно после травмы, так и спустя какое-то время, нередко через несколько месяцев и даже лет. Поэтому актуальной проблемой и наиболее частыми следствиями полного повреждения диафрагмы являются быстро прогрессирующая дыхательная недостаточность и кишечная непроходимость. Для ранений, кроме того, важна проблема своевременной диагностики вероятныхповрежденийоргановиструктурполостиживота.
Потяжестиразрывыдиафрагмыклассифицируютнатристепени:
•Iстепень–непротяженныеразрывымышечнойилимембранознойчасти;
•II степень – полный разрыв одного из мышечных отделов (боковой, внутренний,передний,задний)илимембранознойчасти;
•IIIстепень–разрывдвухиболееотделовдиафрагмы.
Диагностика. Наиболее информативным диагностическим методом для выявленияповреждениядиафрагмыявляетсяобзорнаярентгенографиягруднойклетки. Выявление петель кишечника или желудка в левой плевральной полости – наглядный рентгенологический признак (Рис. 8.60 и 8.61). При недиференцируемом затемнениинижнихотделовплевральнойполостиуточнитьдиагнозпозволитрентгенконтрастный зонд, введенный в желудок, либо отслеживание пассажа бария по кишечнику. Косвенным рентгенологическим признаком повреждения правого купола диафрагмы может являться его высокое стояние. Достоверным признаком повреждения диафрагмы является поступление по плевральному дренажу желчи, кишечного содержимого или лаважной жидкости, вводимой при лапароцентезе. Для уточнения диагноза у гемодинамически стабильных пациентов допустимо ис- пользованиеторако-илапароскопии.
Недиагностированный разрыв левого купола диафрагмы может привести к остро прогрессирующей дыхательной недостаточности и ущемлениюперемещенныхвплевральнуюполостьоргановживота.
Тактика и лечение. Диагностированное повреждение диафрагмы – показание к хирургическому лечению. Наиболее часто разрыв левого купола диафрагмы сочетается с внутрибрюшными повреждениями и выявляется при лапаротомии и интраоперационной ревизии. У пациентов не подвергшихся экстренной полостной операции устранение разрыва диафрагмы необходимо выполнять в срочном порядкепослестабилизациисистемжизнеобеспечения.Небольшиедефектыследует зашивать используя лапароили торакоскопические технологии. Для устранения протяженных и обширных разрывов показана торакотомия, при необходимости оценкижизнеспособностиперемещенныхоргановживота–лапаротомия.
В большинстве клинических ситуаций у пациента с политравмой повреждения диафрагмы выявляют во время лапаротомии, выполняемой для устранений внутрибрюшных повреждений. И хотя зашивание дефекта диафрагмы технически проще со стороны плевральной полости, выполнение торакотомии у пациента с тяжелой сочетанной травмой в такой ситуации не целесообразно. Закрытие практически любой раны диафрагмы технически возможно из лапаротомного доступа.

244 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
Посленизведенияпереместившихсявплевральнуюполостьорганов,длячегоиногданеобходимонесколькорасширитьранудиафрагмы,следуетоценитьжизнеспособностькраевдефекта.Посколькунепрерывныедыхательныеэкскурсиидиафрагмы создают изначально неблагоприятные условия для ее заживления по линии швов,краеваянекрэктомиячасточрезвычайноважна.Иеслиприколото-резанных ранах в иссечении краев нет необходимости, то при огнестрельных ранениях удаление нежизнеспособных тканей – обязательно. При решении вопроса о способе закрытия дефекта диафрагмы большое значение имеет их локализация и размер (Рис. 8.62, см. цв. вкл.). При ранении правого купола диафрагмы развитие грыжи маловероятно, однако неустраненный разрыв может способствовать как пролабированию печени в плевральную полость, так и утрате сократительной способности диафрагмы с развитием вторичной дыхательной недостаточности. Поэтому даже малыеразрывыдиафрагмыследуетзашивать.Еслиадекватноушитьранудиафрагмы невозможно необходимо выполнить гепатопексию подшиванием переднего края печени непрерывным швом (рассасывающейся нитью) к париетальной брюшиневдольребернойдуги.Устранениеразрывовлевогокуполаследуетвыполнять наложением одиночных (П- или Z-образных) швов в радиальном направлении, используя наложенные ранее швы в качестве держалок, для сближения краев раны и приближения к себе линии швов. При необходимости зону ушивания укрепляют формированием дупликатуры местными тканями, используют большой сальник или дно желудка. Устранение краевых ран или отрыва диафрагмы от места ее при- крепления,осуществляютподшиваниемдиафрагмыкгруднойстенкеП-образными швами, лигатуры которых проводят и завязывают на коже (способ В. Ф. ВойноЯсенецкого)либо,невыводялигатурунаружу,ноохвативеюребро,шовзавязывают изнутри. При частичном разрушении диафрагмы необходима ее аллопластика сетчатымили аутодермотрансплантантом, пластика прилежащими тканями с выкраиванием мышечно-надкостнично-плевральных лоскутов на ножке, вплоть до выполненияторакопластикисподнадкостничнойрезекциейребер.
Проникающиеранениягруднойполости.Всеогнестрельныеинеогнестрель-
ные ранения грудной клетки, за исключением точечных, подлежат первичной хирургической обработке. Выявление проникающего ранения в плевральные полости либо средостение первично требует синдромного подхода в определении хирургической тактики. Выявление гемо- и пневмоторакса требует обязательного дренирования плевральной полости на стороне повреждения. Показания к реанимационной, экстренной и срочной торакотомиям при гемо- и пневмотораксе, поврежденияхсердца,аортыипищеводадетальноописанывыше.
Наиболеепроблематичнымидляопределенияхирургическойтактикиявляютсяранениясредостения.Поданнымлитературыоколо80%такихраненийтребуют торакотомий,алетальностьдостигает20-80%.
Диагностика. Наличие проникающего в грудную полость ранения требует первичного определения направления и объема диагностического поиска для выявлениявозможныхповрежденийоргановиструктурсредостенияиспинногомоз-

Глава8 Торакальныеповрежденияприполитравме |
|
245 |
|
|
|
га. Обязательным является изучение направления раневого канала, выполнение плевральных пункций (при наличии признаков гемо/пневмоторакса), обзорной рентгенографии грудной клетки и ЭКГ. Наличие признаков повреждения трахеобронхиального дерева, пищевода, сосудов, спинного мозга требует соответствующих дополнительных исследований: фибробронхо- и эзовагоскопии, компьютернойтомографии,спинномозговойпункцииит.д.
Тактика и лечение. Гемодинамически стабильные пациенты даже при отсутствии признаков повреждений структур средостения должны быть обследованы в адекватном объеме для исключения вероятного их наличия. Гемодинамически нестабильные пациенты требуют первичного выявления напряженного пневмоторакса, тотального гематоракса, тампонады сердца для немедленной помощи в адекватномобъеме(см.выше).
Выявление у пострадавшего с ранением средостения двустороннего гематоракса, как правило, требует торакотомии. Однако решение о торакотомии необходимо принимать после предварительного дренирования плевральных полостей с оценкойобъемаэксфузиикровиихарактерагемодинамическойреакциинапроводимую инфузионную терапию после опорожнения полостей. Одномоментная эксфузия более 1,5 литра крови у гемодинамически нестабильного пациента требует торакотомиинасторонесбольшимсодержаниемкровивплевральнойполости.
Торакоабдоминальные повреждения при политравме. К торакоабдоми-
нальным повреждениям и ранениям традиционно относятся травмы, сопрово ждающиеся одновременным нарушением целости грудной и брюшной полостей, часто с повреждением диафрагмы. У пострадавших с политравмой подобные по- вреждениявстречаютсяв25-45%наблюдений.
Для определения характера торакоабдоминальных повреждений целесообразно использовать модифицированную классификацию А.Ю.Созон-Ярошевича (1949),наоснованиикоторойследуетразличать:
•А.Раненияиповреждениягруди,животаидиафрагмы:
•Торакоабдоминальныераненияиповреждения;
•Абдоминоторакальныераненияиповреждения;
•Торакоабдоминоспинальныераненияиповреждения;
•Б. Ранения и повреждения груди и живота без нарушения целостности диафрагмы:
•Сочетанныеранениягрудииживота;
•Сочетаннаязакрытаятравмагрудииживота.
При политравме с торакоабдоминальными повреждениями происходит не простое суммирование патологических изменений инициированных травмой, но качественно новоесостояниеорганизмасосложнойперестройкойфункцийсистем жизнеобеспечения обусловленное ярко выраженным синдромом взаимного отягощения. При этом в клинической картине могут превалировать функциональные

246 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
расстройства,инициированныедоминирующейторакальнойлибоабдоминальной травмой,характеромитяжестьюповрежденийвнутреннихоргановидиафрагмы.
На основании доминирующих в клинической картине проявлений посттравматических расстройств и характера повреждений традиционно выделяют три группы пострадавших, нуждающихся в различных по объему диагностических и лечебныхмероприятиях:
Первая группа – 10-25% пострадавших в структуре торакоабдоминальных травм с доминирующими торакальными повреждениями. В клинической карти-
не доминируют признаки тяжелой кровопотери, дыхательной недостаточности и шока,обусловленныеповреждениемсердца,легких,крупныхсосудовипереломамиреберногокаркаса.
Втораягруппа–около40%пострадавшихсдоминирующимиабдоминальны-
ми повреждениями. В клинической картине преобладают признаки кровопотери, перитонита и шока, вследствие повреждений полых и паренхиматозных органов, сосудовбрюшнойполости.
Третья группа – наиболее многочисленная, до 50% пострадавших с конку-
рентными по тяжести повреждениями грудии живота, когда ввиду тяжести со-
стояния пациентов выявить доминирующее в клинической картине повреждение непредставляетсявозможным.
Диагностика. Предполагать наличие торакоабдоминального ранения у пострадавших следует при локализации ран на грудной стенке ниже VI ребра, в поясничной области или в верхних отделах передней брюшной стенки. При закрытой травме груди и живота повреждения органов в обеих полостях вероятно при высокоинерционном повреждении – рулевая травма, кататравма. Основными симптомами, свидетельствующими о подобном характере повреждений являются наличие как пневмо- и/или гемоторакса, так и пневмо- и/или гемоперитонеума. О торакоабдоминальном характере ранения может свидетельствовать наличие инородныхтелвобеихполостяхлибовполости,смежнойсповрежденной.
Для подтверждения диагноза необходимо выполнение обзорной рентгенографии или рентгеноскопии, УЗИ и КТ обеих полостей. В сомнительных случаях обязательным является раннее выполнение плевральных пункций, лапароцентеза и перитонеального лаважа. Диагностический поиск направлен на своевременное выявление свободного газа, крови, желчи и кала в брюшной и плевральной полостях.
Тактика и лечение. Выбор рациональной хирургической тактики при торакоабдоминальной травме определяется характером повреждения и тяжестью состояния пациента. В абсолютном большинстве клинических ситуаций в структуре лечебнойпрограммыпоказановыполнениелапаротомиипослепредварительного дренированияплевральнойполости насторонеповреждения.Лапаротомииможет предшествовать только реанимационная торакотомия. На современном этапе развития хирургии повреждений наметилась четкая тенденция к сокращению числа широких торакотомий и тораколапаротомий. В структуре экстренных хирургиче-

Глава8 Торакальныеповрежденияприполитравме |
|
247 |
|
|
|
ских вмешательств частота торакотомий не должна превышать 12-20%, и выполняться по строгим показаниям в срочном и отсроченном порядке в соотношении 1:3кэкстренным.
От выполнения тораколапаротомий с пересечением реберной дуги при подобных травмах целесообразно отказаться ввиду тяжелых функциональных последствий самого крайне травматичного хирургического доступа, при котором визуализациянеулучшается,номогутухудшитьсяусловияоперации.
РЕЗЮМЕ
1.Наличие повреждения груди у пациента с политравмой всегда сопряжено с риском развития угрожающих жизни состояний. Типичные угрожающие жизни состояния:травматическаяасфиксия,напряженныйиоткрытыйпневмоторакс,флотирующая (нестабильная) грудь, массивный гемоторакс, тампонада сердца, де- целерационныйсиндром–должныбытьвыявленыужеприпервичномосмотре.
2.Наиболее эффективными диагностическими методами при торакальной травме являются УЗИ по FAST протоколу, пункции полостей, обзорная рентгенография и ЭКГ.
3.Наиболее ранними и эффективными методами неотложной помощи при торакальной травме являются дренирование плевральной полости, респираторная поддержка(вплотьдоИВЛ),стабилизацияфлотирующихреберныхклапанов.
4.Показания к торакотомии у пациента с политравмой должны быть строго аргу- ментированыивыполнятьсянеболеечему5-8%пациентовсзакрытойтравмойи 15-25%сранениямигруди;приэтомсоотношениепроизведенныхреанимацион ных(экстренных)исрочныхторакотомийдолжнобыть1:3,т.е.большинствоторакотомийнеобходимопроизводитьвпервыетроесутокпослетравмыпослепредварительногоадекватногодренированияплевральныхполостей.

Глава |
Абдоминальнііііые поврежден |
|
9 |
при политравме |
|
|
|
|
Поврежденияживотавструктуреполитравмыподаннымпубликацийпослед- нихлетсоставляют25-80%,алетальностьприихналичиидостигает9-30%.Наиболее часто повреждения живота сочетаются с травмой головы (60-70%), груди (10-40%) и конечностей (40-60%). Выявление внутрибрюшных повреждений у пациентов с политравмой довольно часто сопряжено с определенными объективными трудностями, особенно при наличии конкурентных по тяжести экстраабдоминальных повреждений. Более половины потенциально предотвратимых неблагоприятных исходов при политравме приходится на клинические ситуации курации пациентов с сочетанной абдоминальной травмой. Тяжелая сочетанная абдоминальная травма инициирует целый комплекс патогенетических факторов, ведущими из которых являются острая кровопотеря, эндотоксикоз и энтеральная недостаточность. Даже при своевременном и полноценном лечении повреждений органов живота, запущенные травмой патогенетические эффекты определяют клинически значимые посттравматические ишемические и стрессовые поражения слизистой оболочки кишечника, способствуют повышению вирулентности кишечной микрофлоры с ее «просачиванием» в системный кровоток, развитию энтеральной недостаточности, гипотрофииираневогоистощения.
Классификацияабдоминальнойтравмы.
І.Повиду:
А.Закрытыеповреждения(ушиб,инерционныеперемещения,сдавливание).
Б.Ранения(неогнестрельные,огнестрельные).
• проникающие–непроникающие. ІІ.Подоминирующемуклиническомусиндрому:
А.Свнутрибрюшнымкровотечением. Б.Сперитонитом.
ІІІ.Похарактеруповреждений:
А.Сконтузиейоргановживота(безповрежденияорганов); Б.Сповреждениеморгановиструктурбрюшнойполости:
а)сповреждениемпаренхиматозныхорганов; б)сповреждениемполыхорганов; в)сповреждениемсосудовбрыжейки.
В.Сповреждениеморгановиструктурзабрюшинногопространства: а)сповреждениемпаренхиматозныхорганов; б)сповреждениемполыхорганов; в)сповреждениеммагистральныхсосудов.

Глава9 Абдоминальныеповрежденияприполитравме |
|
249 |
|
|
|
IV.Поколичественномупризнаку:
•изолированная,множественная,сочетаннаяикомбинированная. V.Потяжеститравмы:
•легкая(NISS<17),среднейтяжести(NISS17-25),
•тяжелая(NISS26-45),крайнетяжелая(NISS>45).
VІ.Поналичиюосложнений: а)безосложнений;
б)сфункциональнымиосложнениями:шок,эрозивно-язвенное поражениеЖКТ,остраяпочечнаяипеченочнаянедостаточность,энтеральнаянедостаточность;
г)своспалительнымиосложнениями:перитонит,панкреатит,пиелонефритит.п.
Травмогенез абдоминальных повреждений. Традиционно все повреждения живота принято разделять на две группы: закрытые травмы и ранения. У пациентов с политравмой часто наблюдается сочетание производящих факторов внешней агрессии и комбинация результирующего травматического воздействия. Анализ механизма травмы позволяет своевременно выявлять скрытые повреждения и правильноопределитьдиагностическийпоискилечебнуюпрограмму.
При закрытой травме живота производящий фактор внешней агрессии может обусловливатьповреждениеоргановиструктурпотремразличныммеханизмам:
•прямое узконаправленное воздействие на брюшную стенку (удары в живот, падения на руль велосипеда) – вызывает локальную травму со сдавливанием,деформациейилиразрушениемиразрывомединичныхструктур – паренхиматозных органов (печень, поджелудочная железа, почка) либоперерастянутыхсодержимымполыхорганов(желудок,беременная матка),свторичнымкровотечениемиперитонитом;
•прямое несфокусированное воздействие (автомобильная травма: рулевая, кузовом, ремнем безопасности) – определяет полифокальное повреждениекакпаренхиматозныхиполыхоргановтакисосудовбрыжейкиизабрюшинногопространстваскровотечениемиперитонитом;
•инерционныеповреждениявследствиеперемещенияоргановиструктур при резком замедлении движения (падения с высоты) – определяет разрывы органов по зонам фиксации связочного аппарата, брыжеек кишечника,контузиииразрывыоргановиструктурживота.
Закрытая травма живота в подавляющем большинстве наблюдений сопряжена с повреждением паренхиматозных органов. Так при лапаротомиях поврежде- нияселезенкивыявляютсяв22-55%,печени–в18-45%,поджелудочнойжелезы–в 8-15%,втовремякакразрывыразличныхотделовкишечниканаблюдаютсяв3-18% клиническихситуаций.
Возникновение угрожающих жизни состояний характерно для проникающих неогнестрельных и огнестрельных ранений живота. При этом даже единичное ранение брюшной стенки может сопровождаться множественными внутрибрюшны-

250 В.Д.ШЕЙКО  Хирургияповрежденийприполитравмемирногоивоенноговремени
Хирургияповрежденийприполитравмемирногоивоенноговремени
ми повреждениями. Колото-резаные и низкоскоростные огнестрельные ранения сопровождаются повреждением смежных структур (печень – желудок, ободочная кишка–почка,кишка–брыжейка–магистральныесосуды)сослепыми,сквозными касательными ранами-дефектами органов и структур брюшной полости и забрюшинного пространства, вторичным кровотечением и перитонитом. Высокоскоростные огнестрельные ранения отличаются особой тяжестью, обусловливая разрушениетканейнетольковраневомканале,ноизасчетбоковогоударавызываютконтузионные некрозы и разрывы паренхиматозных и гидродинамические разрывы стенокполыхоргановнаудаленииотраны.
При ранениях живота, в отличие от закрытой травмы, практически с одинаковой частотой наблюдаются повреждения паренхиматозных и полых органов. Так при лапаротомиях по поводу проникающих ранений повреждения печени выявляются в 25-45%, тонкой кишки – в 18-55%, ободочной кишки – в 8-15%, сосудистых структурв18-25%клиническихситуаций.
Патофизиология абдоминальной травмы. Повреждение органов и структур живота в едином комплексе с хирургической агрессией, направленной на устранение последствий травмы, неизбежно привносит дополнительные патогенетические компоненты в общую патофизиологическую ситуацию. Наличие интраабдоминальных повреждений определяет одномоментное или последовательное возникновение нескольких патологических факторов: кровопотери, эндотоксемии, абдоминального компартмент–синдрома и энтеральной недостаточности, вплоть дометаболическогодистресс–синдрома.
Внутрибрюшное кровотечение при травме живота наиболее часто обусловлено повреждениями селезенки, печени и сосудистых структур брыжейки и забрюшинного пространства и могут сопровождаться кровопотерей до 35-50% ОЦК. Наиболее фатальный характер имеют кровотечения из ранений аорты и ее ветвей, дорзальныхразрывовпечени,приразрушенииселезенки.
Патофизиологическая значимость эндотоксикоза при абдоминальной травме определяется не только характером повреждения органов живота (прежде всего кишечника), но и тяжестью шока, продолжительностью гипоксии, своевременностью и объемом хирургического вмешательства. Ишемия, посттравматический и послеоперационный парез кишечника способствует повышению вирулентности кишечной микрофлоры, чрезмерному размножению и колонизации кишки патогенными штаммами, брожению кишечного химуса с дилятацией кишки с истончением ее стенки и нарушением внутристеночного кровообращения. В таких условиях быстро прогрессируют ишемические и стрессовые эрозивно-язвенные поражения слизистой оболочки кишечника, инициируется и прогрессирует патологическое «просачивание» кишечной микрофлоры и токсинов как через стенку кишки в брюшнуюполость,такивсистемныйкровоток.
У пациентов с тяжелой и критической политравмой тяжелое течение острого периода травматической болезни с продолжительным отсутствием энтерального питания может способствовать развитию энтеральной недостаточности с про-
