
Учебник Макаровой
.pdf
Показатель |
|
Характеристика |
|
ребенка |
|
Определение скорригированного или скорректированного возраста после 40 нед = |
|
|
|
разница между фактическим возрастом в нед и недостающими до доношенного срока |
|
|
|
|
|
|
|
нед гестации (например: ребенок 6 мес, родившийся при сроке гестации 28 нед, |
|
|
|
трактуется как ребенок 3 мес (6 мес х 4 = 24 нед; 24 нед – (40 нед – 28 нед = 12 нед; 24 |
|
|
|
нед – 12 нед = 12 нед или 3 мес) |
|
По соотношению массы |
|
Большие для данного гестационного возраста |
|
тела и гестационного |
|
Соответствующие гестационному возрасту; |
|
возраста – три группы |
|
Малые для гестационного возраста |
|
Если известен срок гестации и масса тела при рождении, то в оценке степени недоношенности
приоритет отдается массе тела
Первый этап выхаживания в амбулаторных условиях недоношенного ребенка проходит в родильном зале или палате интенсивной терапии для новорожденных. При наличии специально оснащенной реанимационной машины с кювезом и кислородным баллоном ребенка переводят на второй этап уже в первые часы жизни, при отсутствии явных противопоказаний (внутричерепного кровоизлияния, гемолитической болезни) к транспортировке. В специализированном отделении недоношенного ребенка размещают в палате с боксами.
После стойкой адаптации к внешней среде недоношенного ребенка выписывают из стационара на третий этап выхаживания (табл. 2.29). Мать обучают приемам ухода, массажа и упражнениям в воде. Преемственность между стационаром и поликлиникой обеспечивается передачей подробных медицинских сведений (выписки) с рекомендациями на ближайшие 1–3 мес.
Таблица 2.29. Критерии выписки из стационара недоношенных детей
|
Показатель |
|
|
Характеристика |
|
|
Вес ребенка |
|
|
1800-2000 г и более |
|
|
Температура тела |
|
|
Стабильная при нахождении ребенка в кроватке |
|
|
Сосание |
|
|
Самостоятельное (из груди или бутылочки), ребенок не требует |
|
|
|
|
|
||
|
|
|
дополнительного энтерального и парентерального питания |
|
|
|
|
|
|
|
|
|
Увеличение массы тела |
|
|
Устойчивое, ежедневная прибавка – 20-30 г |
|
|
Кислородозависимость |
|
|
Отсутствие |
|
|
Содержание гемоглобина |
|
|
Нижняя граница возрастной нормы |
|
|
При отмене или изменении доз ранее |
|
|
Отсутствие серьезных изменений в состоянии ребенка |
|
|
получаемых препаратов |
|
|
|
|
|
|
|
|
|
Рост недоношенных детей. Наиболее высокие темпы роста — в первые 3 мес жизни (3,5–5 см в месяц). В 1-м полугодии ежемесячная прибавка роста составляет 2,5–5,5 см, во 2-м — 0,5–3 см. Суммарная прибавка роста за год — 27–38 см. Средний рост новорожденного ребенка к году — 70,2–77,5 см. Масса тела недоношенных детей на 1-м году увеличивается в 6–7 раз; адекватна прибавка из расчета 20 г/кг массы тела при рождении. Антропометрические показатели выравниваются с данными у доношенных детей примерно к 2 годам, но при массе тела до 1500 г показатели задерживаются на более длительный срок.
Оценка массы, длины тела в соответствии со сроком гестации недоношенных детей представлена на диаграмме 2.15. Развитие соответствует гестационному сроку, среднее гармоничное при отнесении параметров ребенка от 10 до 90 процентиль. Например, мальчик родился в 32,5 недели с массой 1680,0 г, длиной тела – 42 см (показатели соответствуют 10-25 процентилям). Заключение: ФР среднее, соответствует гестационному возрасту.

а б Рис. 2.15. Диаграмма роста, массы тела при рождении к сроку гестации недоношенных: а – девочек, б – мальчиков
Источник: Voigt M, Fusch C, Olbertz D, Hartmann K, Rochow N, Renken C, Schneider KTM (2006).
ЗВУР констатируется при стабильно низких показателях при двух и более измерениях массы, длины тела ниже 3-й процентиля, или малом массе и (или) длине тела менее – 2 SDS при рождении по отношению к его гестационному возрасту.
После 43 нед оценку ФР проводят по диаграммам для детей раннего возраста (см. рис. 2.4. и 2.5), но с учетом скорригированного возраста (разница между фактическим постнатальным возрастом в неделях и недостающими до доношенного срока неделями гестации).
Нервно-психическое развитие. При малой массе при рождении появление психомоторных навыков задерживается на 1-1,5 мес, а при очень низкой массе – на 2-3 мес. К концу первого года большинство детей при низкой и очень низкой массе тела догонят своих доношенных сверстников, а при экстремально низкой массе тела при рождении – лишь к 2-7 годам.
Измерение окружности головки имеет большую значимость, чем у доношенных новорожденных: доказана тесная корреляция исходов физического и психомоторного развития преждевременно рожденных детей. При приросте окружности головки более 0,9 см в нед к 22 мес скорригированного возраста наблюдается более благоприятный исход развития.
Все недоношенные дети составляют группу повышенного риска по наиболее частым патологическим отклонениям, степень которых у различных детей существенно отличается. Высокой степенью риска характеризуются дети с экстремально низкой массой тела при рождении, перенесшие инфекционные заболевания, гипоксические и травматические повреждения ЦНС. Критерии диагностики патологических отклонений сгруппированы в табл. 2.30.
Таблица 2.30. Характеристика патологических отклонений и ведения недоношенных детей |
|
||||||||||||
Патологи |
Определение |
Механизм и критерии диагностики |
Принципы ведения |
|
|||||||||
я |
|
|
|
|
|
|
|
|
|
|
|
|
|
Бронхоле |
Хроническое |
|
ИВЛ на 1-й нед жизни и/или |
Питание |
с |
повышенным |
|||||||
гочная |
заболевание |
|
респираторная |
терапия. |
Терапия |
содержанием |
белка |
и |
высоким |
||||
дисплази |
морфологически |
|
кислородом в возрасте 28 дней и |
калоражем (120—150 ккал/кг в сут). |
|||||||||
я |
незрелых |
|
легких, |
старше. Сохранение ДН к концу |
Наблюдение |
педиатра |
вместе |
со |
|||||
|
развивающееся |
у |
неонатального |
|
|
периода. |
специалистами |
(пульмонолог, |
|||||
|
новорожденных детей в |
Интерстициальный |
|
отек, |
кардиолог, окулист, иммунолог, |
||||||||
|
процессе |
интенсивной |
чередующийся |
с |
|
участками |
невролог). Иммунизация в полном |
||||||
|
терапии |
респираторных |
повышенной прозрачности легочной |
объеме [в т.ч. от РСВ препаратом |
|||||||||
|
расстройств с помощью |
ткани, |
фиброз, |
лентообразные |
паливизумаб (синагис )]. Раннее и |
||||||||
|
искусственной |
|
|
|
|
|
|
адекватное |
|
|
лечение |
||

|
Патологи |
|
Определение |
|
Механизм и критерии диагностики |
|
|
Принципы ведения |
|
||||||
|
я |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
вентиляции |
|
легких |
|
уплотнения на рентгенограмме |
|
интеркуррентных инфекций |
|
|||||
|
|
|
и/или пневмонии |
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ретинопа |
|
Нарушение |
|
нормаль- |
|
Недоношенные с ЭНМТ, ЗРП - чем |
|
Обязательный офтальмологический |
|
|||||
|
тия |
|
ного |
образования |
|
меньше гестационный возраст, тем |
|
контроль на 6-й нед после рождения, |
|
||||||
|
недоноше |
|
сосудов |
|
сетчатки, |
|
меньше |
|
площадь |
|
при выявлении – |
еженедельный |
|
||
|
нных |
|
которое |
в |
норме |
|
васкуляризированной |
|
сетчатки, |
|
контроль |
с решением |
проведения |
|
|
|
|
|
завершается |
в |
40 нед |
|
имеются обширные |
аваскулярные |
|
профилактического |
хирургического |
|
|||
|
|
|
внутриутробного |
|
зоны. |
|
|
|
лечения. |
Непрямая |
бинокулярная |
|
|||
|
|
|
развития |
|
|
|
|
|
|
|
офтальмоскопия, УЗИ глаз и др. |
|
|||
|
|
|
|
|
|
|
|
|
|
|
Наблюдение офтальмолога 1 раз в |
|
|||
|
|
|
|
|
|
|
|
|
|
|
год до 18 лет |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
||||||||||
|
Анемия |
|
Ранняя в первые два мес |
|
Нормохромно-нормоцитарная |
|
С 7 дней жизни – фолиевая кислота 1 |
|
|||||||
|
недоноше |
|
жизни |
|
|
|
гипорегенераторная |
|
анемия |
|
мг/сут, витамин Е 20 мг/кг/сут, |
|
|||
|
нных |
|
|
|
|
|
вследствие |
транзиторной |
|
витамины группы В; всем детям с 28- |
|
||||
|
детей |
|
|
|
|
|
гипопродукции |
|
эндогенного |
|
го дня жизни – препараты железа с |
|
|||
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
эритропоэтина, |
а |
также |
|
целью |
профилактики |
поздней |
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
недостаточности эритропоэтинового |
|
анемии в дозе 2-4 мг/кг/сут |
|
|||||
|
|
|
|
|
|
|
ответа |
|
|
|
|
|
|
|
|
|
|
|
Поздняя на 3-м мес |
|
С ярко выраженным железо- и |
|
Лечебные дозы препаратов железа в |
|
|||||||
|
|
|
|
|
|
||||||||||
|
|
|
жизни и старше |
|
белководефицитным характером |
|
дозе 5 мг/кг/сут |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Сокращения: ИВЛ – искусственная вентиляция легких, ДН – дыхательная недостаточность, РСВ – респираторный синцитиальный вирус, ЭНМТ – экстремально низкая масса тела, ЗРП – задержка развития плода
Режимы кормлений, сна и бодрствования устанавливают в зависимости от массы тела при рождении (табл. 2.31).
Таблица 2.31. Режимы дня для недоношенных детей
|
Возраст |
|
|
Масса при рождении ниже 1750 г |
|
|
Масса при рождении 1750-2500 |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
От 1 до 3- |
|
|
7 кормлений через 3 ч |
|
|
До 2-2,5 мес 7 кормлений через 3 ч, затем – |
|
|
4 мес |
|
|
Сон днем – 4 раза по 2,5 ч |
|
|
через 3,5 ч 6 кормлений |
|
|
|
|
|
Каждое бодрствование – 15-20 мин |
|
|
Сон днем – 4 раза по 2-2,5 ч |
|
|
|
|
|
|
|
|
Бодрствование – 30-40 мин |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
От 3-4 до |
|
|
6 кормлений через 3,5 ч |
|
|
6 кормлений через 3,5 ч, с 5 мес – 5 |
|
|
6-7 мес |
|
|
Сон днем – 4 раза по 2-2,5 ч |
|
|
кормлений через 4 ч |
|
|
|
|
|
Каждое бодрствование – 39-40 мин |
|
|
Сон днем – 3 раза по 2,5 ч |
|
|
|
|
|
Постепенно, начиная с 5 мес, сон днем сокращается |
|
|
Бодрствование до 1,5 ч |
|
|
|
|
|
до 2 ч 15 мин, а бодрствование удлиняется до 1 ч |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
От 6-7 до |
|
|
5 кормлений через 4 ч |
|
|
5 кормлений через 4 ч |
|
|
9-10 мес |
|
|
Сон днем – 3 раза по 2 ч 15 мин. – 2,5 ч |
|
|
Сон днем – 3 раза по 2 ч |
|
|
|
|
|
Бодрствование до 1,5 –2 ч |
|
|
Бодрствование до 1,5 ч |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
От 9-10 до |
|
|
5 кормлений через 4 ч |
|
|
5 кормлений через 4 ч |
|
|
12 мес |
|
|
Сон днем – 3 раза по 2 ч |
|
|
Сон днем – 3 раза по 1,5-2 ч |
|
|
|
|
|
Бодрствование до 2 ч 15 мин |
|
|
Бодрствование до 2,5 ч |
|
|
|
|
|
|
|
|
|
|
Идеальная пища для недоношенного ребенка — грудное молоко, — сама природа обеспечила эту физиологическую целесообразность. Однако, учитывая высокие потребности недоношенного ребенка в белке, макро- и микроэлементах, рекомендуется использовать фортификаторы (усилители), которые добавляют в сцеженное грудное молоко в первые 10 мин кормления. К ним относятся «Неонатал-ВМF» (Россия), «PreNAN FM 85» (Швейцария), «Similac» (США), «Фрисо Breast milk fortifier» (Голландия), «Enfamil NМF» (Голландия) и др. Ребенок, родившийся с очень низкой или экстремально низкой массой тела, должен получать фортификатор длительно и в амбулаторных условиях. Метод же вскармливания недоношенного ребенка определяет функциональная зрелость и общее состояние ребенка.
При отсутствии грудного молока используют специальные высококалорийные смеси (часто с приставкой ПРЕ), которые назначают в зависимости от массы тела. В детской поликлинике при массе тела недоношенного ребенка от 1800 г и более применяют адаптированные смеси:

«PreNAN» (Швейцария), «Similac Neo Sure» (США) (в течение всего 1-го года жизни), «Hipp Pre» (Австрия), «Нутрилак Премиум ПРЕ» (РФ), «Nutrilon Pre 1» (Голландия), «Фрисопре»
(Голландия), «Humana Pre» (Германия), «Enfalac» (США), «Enfamil Prematura» (Голландия), «Беллакт ПРЕ» (Белоруссия).
Рекомендуют режимное вскармливание детей с интервалами 3-3,5 ч (7-8 раз в сут), в т.ч. и ночное
время суток. Следует отказаться от свободного вскармливания в связи с неспособностью таких детей
регулировать объем высосанного молока и высокой частотой перинатальной патологии.
К моменту рождения недоношенного ребенка энергетические потребности его невысокие, однако к 17-му дню жизни энергетическая ценность рациона возрастает до 130 ккал/кг/сут.
Основные моменты по уходу и воспитанию недоношенного ребенка представлены в табл. 2.32.
Таблица 2.32. Приѐмы ухода и воспитания недоношенных детей
|
Показатель |
|
|
Характеристика |
|
|||||||||||
|
Выкладывание |
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
Не ранее 1 мес, на жесткой поверхности (матрасике) без подушки, т.к. у детей даже в |
|
||||||||||
|
недоношенного ребенка на |
|
|
|
||||||||||||
|
|
|
1 мес отсутствует защитный рефлекс |
|
|
|
|
|||||||||
|
живот |
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Массаж передней брюшной |
|
|
Ежедневный, но очень поверхностный и нежный, не раньше 1 мес при достижении |
|
|||||||||||
|
стенки |
|
|
|
|
|
|
массы тела 1700–1800 г. |
|
|
|
|
|
|||
|
Игрушка |
|
|
Подвешивают на уровне груди на высоте 60–70 см независимо от срока гестации, |
|
|||||||||||
|
|
|
||||||||||||||
|
|
|
возраста и состояния ребенка |
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
При массе < 1000 г – на 2-м мес жизни. При отсутствии заболеваний – с 2 нед через |
|
||||||
|
Купание |
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|
день, при наличии опрелостей — ежедневно |
|
|
|
||||||
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
В возрасте > 3 нед – 1 мес при достижении массы тела 2100–2500 г в весенне-летний |
|
||||||
|
|
|
|
|
|
|
|
|
период и 2500–3000 г — в осенне-зимний. Первая прогулка летом — 20–30 мин, |
|
||||||
|
Прогулки |
|
|
|
|
|
||||||||||
|
|
|
|
|
|
|||||||||||
|
|
|
|
|
|
зимой — 10–15 мин при температуре воздуха не ниже 5 °С, время увеличивают |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
постепенно |
|
|
|
||||
|
Занятия физкультурой |
|
|
|
При массе тела < 1750 г – c 2,5 мес, > 1750 г — на 1–1,5 мес раньше |
|
|
|||||||||
Диспансерное наблюдение детей, родившихся недоношенными: контроль за ФР, НПР,
показателями периферической крови, выявление заболеваний на ранних сроках. В 1-й мес после выписки со 2 этапа выхаживания проводят еженедельный осмотр ребенка участковым педиатром и заведующим отделением. В течение следующих 6 мес осмотр ребенка осуществляется 2 раза в месяц на дому, далее - осмотр 1 раз в мес в поликлинике; в периоды подъема инфекционной заболеваемости – на дому. Диспансеризация проводится специалистами: неврологом, ортопедом, офтальмологом, отоларингологом, по показаниям — детским хирургом, аллергологом, кардиологом, пульмонологом и др. Примерная схема наблюдения недоношенных детей в амбулаторной практике представлена в табл. 2.33.
Таблица 2.33. Амбулаторное наблюдение недоношенных детей на первом году жизни |
|||||||||||
Возраст |
|
|
|
|
Вид работы |
|
|
|
Кратность |
||
|
|
|
|
|
|
|
осмотра |
||||
|
|
|
|
|
|
|
|
|
|
||
|
Диагностика отклонений в онтогенезе и прогноз состояния здоровья (группа риска, |
|
|||||||||
К моменту |
направленность риска, прогноз развития). Оценка сведений за период, предшествующий |
|
|||||||||
осмотру. Оценка ФР и НПР. Клиническая оценка ребенка. Расчет питания, подбор |
Первый |
||||||||||
выписки |
|||||||||||
оптимального вида вскармливания, составление режима питания. Оценка социально- |
день после |
||||||||||
(первичный |
|||||||||||
бытовых условий (температура воздуха, влажность, освещенность, возможность |
выписки |
||||||||||
осмотр) |
|||||||||||
проведения гигиенических процедур). Коррекция медикаментозной терапии, |
|
||||||||||
|
|
||||||||||
|
рекомендованной на 2-м этапе выхаживания |
|
|
|
|
|
|||||
2-3 нед |
Оценка сведений за период, предшествующий осмотру. Оценка ФР и НПР. Клиническая |
|
|||||||||
оценка |
ребенка. |
Коррекция |
питания. |
Консультации |
узких |
специалистов. |
Еженедель |
||||
после |
|||||||||||
Параклинические |
и |
инструментальные |
методы |
исследований. |
Коррекция |
но |
|||||
выписки |
|||||||||||
медикаментозной терапии, назначение витаминов, микроэлементов, пробиотиков |
|
||||||||||
|
|
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Оценка сведений за период, предшествующий осмотру. Оценка ФР и НПР. Клиническая |
|
|
|
|
|
|
4-6 мес |
|
|
оценка ребенка. Коррекция питания, введение прикормов. Консультации |
узких |
|
|
1 раз в 2 |
|
|
|
|
специалистов; параклинические и инструментальные методы исследований по |
|
|
нед |
|
||
|
|
|
|
|
|
|
|||
|
|
|
|
индивидуальному графику. Мониторинг медикаментозной терапии. Вакцинация. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
6-12 мес |
|
|
Оценка сведений за период, предшествующий осмотру. Оценка ФР и НПР. Клиническая |
|
|
1 раз в мес |
|
|
|
|
|
оценка ребенка. Коррекция питания, введение прикормов, режим и расчет питания. |
|
|
|
|||
|
|
|
|
|
|
|
|
||
|
|
|
|
Консультации узких специалистов; параклинические и инструментальные |
методы |
|
|
|
|
|
|
|
|
|
|
|
|
|
|

|
|
|
исследований по индивидуальному графику. Мониторинг медикаментозной терапии. |
|
|||||||||||||||||
|
|
|
Вакцинация. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Закиров И.И., Сафина А.И. Диспансерное наблюдение за недоношенными детьми на первом году жизни в детской |
|||||||||||||||||||||
поликлинике. Вестник современной клинической медицины. 2013. 6(1). 68-76 |
|
|
|
|
|
||||||||||||||||
В заключение – пример записи осмотра врачом-педиатром недоношенного ребенка (табл. 2.34). |
|
||||||||||||||||||||
Таблица 2.34. Пример записи осмотра недоношенного ребенка |
|
|
|
|
|
||||||||||||||||
|
Запись в форме №112/у (история развития ребенка) |
|
|
|
Иллюстрация, рекомендации |
|
|||||||||||||||
Дата |
|
|
|
Первичный патронаж. |
|
|
|
|
|
|
|
|
|
|
|
||||||
T=36,2о С |
|
Мальчик, |
1 |
мес 15 дней. Ребенок |
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
выписан |
из |
|
стационара. |
От |
III |
|
|
|
|
|
|
|
|
||||
ЧД – 38 в мин |
беременности |
(I |
– |
закончилась |
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
абортом, II – выкидышем). Матери |
|
|
|
|
|
|
|
|
|||||||||
ЧСС – 140 в мин |
27 лет, во время беременности в 16 и |
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
Б/р |
– |
3x3 |
см, не |
20 нед – угроза прерывания, дважды |
|
|
|
|
|
|
|
|
|||||||||
переболела ОРИ. Роды I в 32 нед |
|
|
|
|
|
|
|
|
|||||||||||||
выбухает. |
|
|
|
|
|
|
|
|
|
||||||||||||
|
гестации путем кесарева сечения, |
|
|
|
|
|
|
|
|
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
||||||||||
Масса тела при |
оценка по шкале Апгар 5-6 баллов. К |
|
|
|
|
|
|
|
|
||||||||||||
груди приложен на 2 сут, сосал вяло, |
|
|
|
|
|
|
|
|
|||||||||||||
рождении 1800 г, |
|
|
|
|
|
|
|
|
|||||||||||||
срыгивал, получал молочную смесь |
|
|
|
|
|
|
|
|
|||||||||||||
длина – 43 см (25-75 |
|
|
|
|
|
|
|
|
|||||||||||||
для |
недоношенных. Переведен в |
|
|
|
|
|
|
|
|
||||||||||||
процентиль), при |
|
|
|
|
|
|
|
|
|||||||||||||
отделение |
|
|
недоношенных. |
Не |
|
|
|
|
|
|
|
|
|||||||||
выписке из |
|
|
|
|
|
Мальчик 1,5 мес при выписке |
|
||||||||||||||
|
вакцинирован. |
|
Объективно: |
|
|
|
|||||||||||||||
стационара – 2600 г, |
|
|
|
|
|
|
|
|
|
||||||||||||
состояние удовлетворительное. Кожа |
|
|
|
|
|
|
|
|
|||||||||||||
48 см, окружность |
Рекомендации: |
режим |
дня |
и |
бодрствования |
– |
|||||||||||||||
и |
слизистые чистые. Мышечная |
||||||||||||||||||||
головы 33 см. |
|
щадящие; |
гигиенические ванны – ежедневно; |
||||||||||||||||||
|
гипотония. |
|
|
Дыхание |
в |
легких |
|||||||||||||||
|
|
|
|
|
воздушные ванны; прогулки разрешены до 1-1,5 ч 1-2 |
||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
Аз – 1 мес, Ас – 1 |
пуэрильное. |
|
Тоны |
сердца |
ясные |
раза |
в |
день; массаж, лечебная физкультура. |
|||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||||||
мес, До – 1 мес? |
ритмичные. Живот мягкий, печень + |
Адаптированная молочная смесь для недоношенных |
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||||||
(ребенок должен |
2 см из-под края реберной дуги. Стул |
в первые 6 мес. Расчеты: объемный метод: 1/5 от |
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||||||
держать голову в 2 |
5 |
раз |
|
|
в |
день, |
желтый |
массы = 2400 x 1/5= 480 мл в сут, разовый объем – 80 |
|||||||||||||
|
|
|
|
|
|
|
|
|
|||||||||||||
мес, вероятно |
|
кашицеобразный. Диурез не нарушен |
мл. Частота кормлений – 6 раз через 3,5 ч. |
||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
||||||||||||
гипертонус мышц |
|
|
|
|
|
|
|
|
|
Потребность ребенка в Б – 2,5 г/кг (6 г/сут), Ж – 6,5 |
|||||||||||
шеи), Э – 1 мес; |
|
|
|
|
|
|
|
|
|
г/кг (15,6 г/сут), У – 13,0 г/кг (31,2 г/сут), 115 ккал/кг |
|||||||||||
имеются отклонения |
|
|
|
|
|
|
|
|
|
(176 ккал/сут). Меню-раскладка на 1 день: в 600, 930, |
|||||||||||
в двигательной |
|
|
|
|
|
|
|
|
|
1300, 1630, 2000, 2330 – молочная смесь по 80 мл + |
|||||||||||
сфере |
|
|
|
|
|
|
|
|
|
|
|
витамин D 1000 МЕ. В 1,5 мес 1 вакцинация против |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
вирусного |
гепатита В, через день – БЦЖ. Осмотр |
|||||||
Заключение. Недоношенный ребенок с низкой массой тела, |
педиатром на дому 4-5 раз, далее 2 раза в мес в 1-е |
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
сроком гестации 32 нед. Перинатальное поражение ЦНС, |
|
полугодие; консультации невролога, офтальмолога, |
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
синдром двигательных нарушений. Физическое развитие при |
хирурга; нейросонография, УЗИ органов брюшной |
||||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
рождении среднее, соответствовало гестационному возрасту. |
полости, почек, сердца, тазобедренных суставов. |
|
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||||||
НПР не нарушено. Нарушено функциональное состояние |
|
|
|
|
|
|
|
|
|
||||||||||||
организма. Сопротивляемость хорошая. Группа здоровья II. |
|
|
|
|
|
|
|
|
|||||||||||||
2.4.Группы риска детей грудного возраста
Внастоящее время большинство новорожденных детей относится к группам риска (табл. 2.35), соответственно в амбулаторно-поликлинических условиях они наблюдаются в группе здоровья II.
Группа риска новорождѐнному ребенку устанавливается в роддоме или при проведении первичного патронажа.
Таблица 2.35. Новорожденные дети групп риска, находящиеся на диспансеризации
|
Основные |
|
|
Дополнительные |
|
|
|
|
(по завершении периода новорожденности) |
|
|
|
|
|
|
|
|
|
1-я группа – новорожденные с риском развития патологии ЦНС. |
|
|
Группа риска по тугоухости и глухоте |
|
|
2-я группа – новорожденные с риском внутриутробного |
|
|
Группа риска по анемии |
|
|
инфицирования. |
|
|
Группа риска по развитию синдрома внезапной |
|
|
3-я группа – новорожденные с риском развития трофических |
|
|
смерти |
|
|
нарушений и эндокринопатий. |
|
|
Группа риска по развитию аллергических |
|
|
4-я группа – новорожденные с риском развития врожденных |
|
|
заболеваний |
|
|
пороков органов и систем. |
|
|
Группа риска по частым ОРИ и социальной |
|
|
5-я группа – новорожденные группы социального риска |
|
|
дезадаптации |
|
Приложение: методические рекомендации Минздрава СССР от 1984 г.; приказ Минздрава России № 108 от 29.03.96 г. и методические рекомендации г. Иваново от 1988 г.
Факторы риска, учитывающие при определении новорожденного ребенка и детей грудного возраста в группы риска по развитию патологии ЦНС, внутриутробного инфицирования и др., представлены в табл. 2.36.
Таблица 2.36. Факторы риска, учитывающие при определении ребенка в группу риска
Группа риска |
Факторы риска |
|
|
|
|
|
Основные группы |
|
|
|
|
Риск развития |
Возраст матери менее 16 и более 40 лет; вредные привычки и профвредности матери; |
|
патологии ЦНС |
экстрагенитальная и др. патология матери; токсоплазмоз и др. инфекционные заболевания; |
|
|
масса ребенка более 4000 г; недоношенность, переношенность |
|
|
|
|
|
|
|
Риск |
Экстрагенитальная и др. патология; токсоплазмоз, ЦМВИ; ОРИ и бактериальные заболевания; |
|
внутриутробного |
длительный безводный период; раннее отхождение околоплодных вод; кесарево сечение; |
|
инфицирования |
гнойничковые заболевания матери, мастит; домашние роды; переношенность; недоношенность, |
|
|
ЗВУР |
|
|
|
|
Риск развития |
Экстрагенитальная патология; нерациональное питание беременной и кормящей; вредные |
|
трофических |
привычки и профвредности; выраженный токсикоз; роды 4 и более, интервал между |
|
нарушений и |
беременностями 1 год и менее; недоношенность, переношенность; многоплодная беременность. |
|
эндокринопатий |
Большая масса тела при рождении; врожденные аномалии развития, мальабсорбция; |
|
|
использование противосудорожной терапии; заболевания печени, почек, кожи, частые ОРИ, |
|
|
острые кишечные инфекции |
|
|
|
|
|
|
|
Риск врожденных |
Кровнородственные браки; наличие хромосомных заболеваний, ВПР у родителей; количество |
|
пороков развития |
стигм более 5; сахарный диабет у беременной; возраст матери более 30 лет, отца более 40 лет; |
|
|
вредные привычки и профвредности родителей; рождение детей с ВПР; многократная угроза |
|
|
прерывания беременности; остро развивающееся многоводие; инфекционные болезни в первые |
|
|
12 недель беременности; действие ионизирующего излучения; прием лекарственных |
|
|
препаратов; самопроизвольные аборты в анамнезе |
|
|
|
|
|
|
|
Социальный риск |
Неполная семья; многодетные; малообеспеченные; плохие жилищно-бытовые условия; |
|
|
несовершеннолетние матери; семьи, в которых была смерть детей до 1 года; имеющие детей- |
|
|
инвалидов; мигранты; асоциальные формы поведения родителей |
|
|
|
|
|
Дополнительные группы |
|
|
|
|
Риск развития |
Наследственные заболевания у матери, сопровождающиеся поражением слухового аппарата; |
|
тугоухости |
инфекционные и вирусные заболевания матери во время беременности (краснуха, грипп, |
|
|
ЦМВИ, герпес, токсоплазмоз), токсикозы беременности, асфиксия, внутричерепная родовая |
|
|
|
|
|
травма, гипербилирубинемия > 20 ммоль/л, гестационный возраст > 40 нед, недоношенность, |
|
|
ГБН. Медикаментозная агрессия (применение ототоксических препаратов: антибиотики |
|
|
аминогликозидового ряда – мономицин, канамицин, гентамицин, линкомицин и др., фуросемид, |
|
|
аспирин, хинин), применяемые матерью во время беременности или назначаемые ребенку |
|
|
|
|
Риск развития |
Отягощенный аллергологический анамнез (аллергические заболевания в семье: атопический |
|
пищевой и |
дерматит, бронхиальная астма, полинозы, пищевая и лекарственная непереносимость, |
|
лекарственной |
злоупотребление пищевыми аллергенами во время беременности). Патология беременности и |
|
аллергии |
родов (прием медикаментов во время беременности, тяжелые формы гестоза беременности, |
|
|
недоношенность, незрелость). Проблемы уже родившегося ребенка (раннее искусственное |
|
|
вскармливание, синдром нарушенного кишечного всасывания, повторные курсы лечения |
|
|
|
|

|
антибиотиками, ИДС) |
|
|
|
||
Сокращения: ГБН – гемолитическая болезнь новорожденного; ЦМВИ – цитомегаловирусная инфекция. |
||||||
Наблюдение детей групп риска проводят в антенатальный и постнатальный периоды (табл. 2.37). |
||||||
Таблица 2.37. Наблюдение детей групп риска в анте- и постнатальном периоде |
||||||
Антенатальный период |
|
|
|
|
Постнатальный период это же только для риска ЦНС |
|
УЗИ плода в 10 – 14, 20 – 24 и 32-34 нед |
|
|
Оценка неврологического статуса |
|||
Обследование у беременных уровня -фетопротеина и |
(мышечный тонус, рефлексы, тремор) |
|||||
хорионического гонадотропина в 16-20 нед |
|
|
|
|||
|
|
|
|
|
|
Осмотр окулиста (глазное дно) в 1 и 12 мес |
При выявлении |
ВПР, |
хромосомных |
или |
других |
|
|
наследственных |
болезней |
тактика |
определяется |
Контроль за динамикой размеров головы и состоянием |
||
|
||||||
консультативно: врач-генетик, врач УЗИ, акушер- |
черепных швов |
|||||
|
||||||
гинеколог, по |
показаниям |
неонатолог |
и |
другие |
Обращают внимание на позу, двигательную активность, |
|
специалисты |
|
|
|
|
|
|
|
|
|
|
|
акт сосания, срыгивания, рвоту, прибавки массы тела |
|
|
|
|
|
|
|
|
Прогнозирование |
и мероприятия по устранению и |
Контроль психомоторного развития |
||||
уменьшению влияния факторов риска |
|
|
||||
|
|
|
||||
|
|
|
|
|
|
Нейросонография |
|
|
|
|
|
|
Невролог в 1, 3, 12 мес. и по показаниям |
Приказ Минздрава РФ от 28.12.2000 г. » №157 «О совершенствовании пренатальной диагностики в профилактике |
||||||
наследственных и врожденных заболеваний у детей» |
|
|||||
Рекомендации по наблюдению в группах риска детей следующие:
1.Индивидуальный план наблюдения (дополнительные посещения педиатра (первые 3 мес – 2 раза в мес, далее ежемесячно в течение 1 года), осмотр врачами-специалистами, патронажи медицинской сестры):
– назначение оптимального санитарно-гигиенического режима;
– физическое воспитание (максимальное пребывание на свежем воздухе, массаж, гимнастика, водные процедуры, воздушные ванны, закаливание);
– сохранение и поддержание лактации, естественное вскармливание;
– своевременное назначение продуктов и блюд прикорма;
– коррекция срыгиваний, метеоризма; седативная терапия;
– профилактика фебрильного судорожного синдрома, гипоксии при острых заболеваниях;
– в случае заболевания – госпитализация в стационар многопрофильной больницы;
– санитарно-просветительная работа с родителями, обучение родителей методам воспитания здорового ребенка.
2.Дополнительные исследования (обследование на внутриутробные инфекции, печеночные пробы и др.) в зависимости от группы риска; общие анализы крови, мочи в 1, 3, 12 мес и при интеркуррентных заболеваниях.
3.В 1 месяц – оценка течения периода новорожденности, реализации имеющегося риска, выявление новых неблагоприятных факторов и, с учетом данных осмотра, определяется группа здоровья и группа риска.
4.Переоценка значимости факторов риска проводится в 1, 3, 6, 12 мес.
5.Снятие с учета при отсутствии клинических проявлений – примерно через 4 мес – 1 год.
Диспансеризация детей групп риска осуществляется по следующей схеме (табл. 2.38).
Таблица 2.38. Диспансерное наблюдение детей групп риска
|
Специалисты, |
|
|
|
Клинические данные |
|
|
|
Профилактические мероприятия |
|
|
|
|
|
|
|
|
|
|||
|
исследования |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Группа риска патологии ЦНС |
|
||||
|
В 1 мес – 5-6 врачебных |
|
|
|
Поза и двигательная активность, |
|
|
|
Охранительный режим, спокойная |
|
|
патронажей; в 1-е |
|
|
|
активность при сосании, прибавка в |
|
|
|
обстановка, максимум пребывания на свежем |
|
|
полугодие – 2 раза в |
|
|
|
массе тела, характер срыгивания и |
|
|
|
воздухе. Массаж, гимнастика, плавание. |
|
|
мес, во 2-м – 1 раз в |
|
|
|
рвоты, стигмы дисэмбриогенеза, |
|
|
|
Естественное вскармливание. Борьба с |
|
|
месяц; осмотр |
|
|
|
окружность и форма головы в динамике, |
|
|
|
аэрофагией. Ванны с успокаивающими |
|
|
заведующим отделения. |
|
|
|
состояние черепных швов, родничков, |
|
|
|
травами (мята, пустырник, валериана). |
|
|
Наблюдение |
|
|
|
мышечный тонус и движения в суставах, |
|
|
|
Прививки после осмотра невролога при |
|

|
|
Специалисты, |
|
|
|
|
Клинические данные |
|
|
|
Профилактические мероприятия |
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
исследования |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
неврологом. |
|
|
|
|
реакция на звук и свет, темпы ФР, НПР, |
|
|
|
отсутствии отклонений |
|
|
|
Нейросонография |
|
|
|
|
рефлексы новорожденного |
|
|
|
|
|
|
|
Группа риска внутриутробного инфицирования и развития гнойно-септических заболеваний |
|
|||||||||
|
|
Патронаж |
|
|
|
|
|
|
|
|
Соблюдение санитарногигиенического |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
новорожденного 5 раз, |
|
|
|
|
Общее состояние, неврологический |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
режима. Ежедневные гигиенические ванны. |
|
||
|
|
далее осмотр в |
|
|
|
|
статус, температура тела, состояние |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Кипячение и проглаживание белья. |
|
||
|
|
декретированные сроки. |
|
|
|
|
кожи, слизистых, пупочной ранки, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Естественное вскармливание. Обработка |
|
||
|
|
Анализы крови и мочи в |
|
|
|
|
активность сосания, срыгивания, рвота, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
грудных желез перед кормлением. Туалет |
|
||
|
|
1, 3, 12 мес, после |
|
|
|
|
прибавка в массе тела и росте, размеры |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
пупочной ранки. Борьба с запорами. |
|
||
|
|
каждого заболевания. |
|
|
|
|
печени, селезенки, характер стула, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Вакцинация – при отсутствии клиники |
|
||
|
|
Обязательный осмотр |
|
|
|
|
частота мочеиспускания |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
согласно календаря прививок |
|
||
|
|
заведующим отделения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Группа риска трофических нарушений и эндокринопатий (БЭН, паратрофия, рахит, анемия) |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
Профилактика гипогалактии. Соблюдение |
|
|
|
Педиатр, специалисты в |
|
|
|
|
Бледность кожи, снижение тургора |
|
|
|
режима дня. Физическое воспитание (массаж, |
|
|
|
декретированные сроки. |
|
|
|
|
тканей, уменьшение или увеличение |
|
|
|
гимнастика, водные процедуры, воздушные |
|
|
|
Анализ крови, мочи, |
|
|
|
|
толщины кожной складки на |
|
|
|
ванны, закаливание). Рациональное |
|
|
|
кала в 1 мес, затем l раз |
|
|
|
|
конечностях и ягодицах, туловище, |
|
|
|
вскармливание. Специфическая и |
|
|
|
в 3 мес. Обязательны |
|
|
|
|
прибавка массы тела, сон, аппетит, |
|
|
|
неспецифическая профилактика рахита. |
|
|
|
весы для контрольного |
|
|
|
|
характер и частота стула, |
|
|
|
Профилактика анемии. Выявление и лечение |
|
|
|
взвешивания ребенка |
|
|
|
|
мочеиспускания |
|
|
|
очагов инфекции. Витамины: РР, Е, С, В, А; |
|
|
|
|
|
|
|
|
|
|
|
|
адаптогены |
|
|
|
|
|
|
|
|
Группа риска врожденных пороков развития |
|
||||
|
|
Осмотр педиатра и |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ФР, НПР, стигмы дисэмбриогенеза, |
|
|
|
|
|
|
|
|
специалистов в |
|
|
|
|
|
|
|
Режим, питание – по возрасту. Физическое |
|
|
|
|
|
|
|
|
трофические изменения кожи и |
|
|
|
|
||
|
|
декретированные сроки. |
|
|
|
|
|
|
|
воспитание (массаж, гимнастика, водные |
|
|
|
|
|
|
|
|
слизистых, состояние сна, аппетита, |
|
|
|
|
||
|
|
По показаниям осмотр |
|
|
|
|
|
|
|
процедуры, воздушные ванны, закаливание). |
|
|
|
|
|
|
|
|
характер и частота стула, |
|
|
|
|
||
|
|
кардиолога, генетика. |
|
|
|
|
|
|
|
Витамины, санация очагов инфекции |
|
|
|
|
|
|
|
|
мочеиспускания |
|
|
|
|
||
|
|
ЭКГ, Эхо-КГ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Группа риска частой острой заболеваемости и нарушения социальной адаптации |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
Привлечение правоохранительных органов, |
|
|
|
|
|
|
|
|
Выявление признаков психической |
|
|
|
||
|
|
В декретированные |
|
|
|
|
|
|
|
отдел социальной защиты к работе с |
|
|
|
|
|
|
|
|
депривации, минимальной мозговой |
|
|
|
|
||
|
|
сроки + социальный |
|
|
|
|
|
|
|
родителями, в т.ч. в вопросах лишения |
|
|
|
|
|
|
|
|
дисфункции, невротизации, ФР, НПР, |
|
|
|
|
||
|
|
патронаж. По |
|
|
|
|
|
|
|
родительских прав. При любых заболеваниях |
|
|
|
|
|
|
|
|
кожа и подкожножировая клетчатка |
|
|
|
|
||
|
|
показаниям – |
|
|
|
|
|
|
|
обязательная госпитализация ребенка в |
|
|
|
|
|
|
|
|
(экхимозы, ссадины), частые |
|
|
|
|
||
|
|
лабораторные |
|
|
|
|
|
|
|
стационар. Оказание социально-правовой |
|
|
|
|
|
|
|
|
заболевания, суицидные попытки, |
|
|
|
|
||
|
|
исследования |
|
|
|
|
|
|
|
помощи матери и ребенку. Социальный |
|
|
|
|
|
|
|
|
синдром внезапной смерти |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
патронаж в динамике |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Группа риска тугоухости |
|
||||
|
|
Контроль за развитием |
|
|
|
|
|
|
|
|
После перенесенных инфекций консультация |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
слухового анализатора. |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Выявление признаков психической |
|
|
|
отоларинголога, по показаниям – сурдолога. |
|
|
|
|
Обследование на ВУИ. |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
депривации, ФР, НПР, стигмы |
|
|
|
При развитии отита – раннее направление к |
|
|
|
|
Звукореактотест в 1, 2, 4 |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
дисэмбриогенеза, состояние сна, |
|
|
|
сурдологу. Избегать назначения ототоксичных |
|
|
|
|
мес. Аудиометрия, |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
аппетита, характер и частота стула, |
|
|
|
препаратов (аминогликозиды, фуросемид, |
|
|
|
|
импедансометрия с |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
мочеиспускания |
|
|
|
препараты этакриновой кислоты, хинина, |
|
|
|
|
акустическим |
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
капель в уши: софрадекс , анауран , гаразон ) |
|
|
|
|
рефлексом |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Риск развития пищевой и лекарственной аллергии |
|
||||
|
|
|
|
|
|
|
|
|
|
|
Элиминация бытовых аллергенов, пищевых |
|
|
|
Консультация |
|
|
|
|
Общее состояние, состояние кожи, |
|
|
аллергенов из рациона кормящей матери и |
|
|
|
|
аллерголога, |
|
|
|
|
слизистых, пупочной ранки, срыгивания, |
|
|
ребенка. Позднее введение фруктовых соков и |
|
|
|
|
аллергологическое |
|
|
|
|
рвота, прибавка в массе тела и росте, |
|
|
пюре, раннее введение мяса. Выявление |
|
|
|
|
обследование по |
|
|
|
|
размеры печени, селезенки, характер |
|
|
гастропатологии. Исключение |
|
|
|
|
показаниям |
|
|
|
|
стула, частота мочеиспускания |
|
|
нерациональной антибиотикотерапии. |
|
|
|
|
|
|
|
|
|
|
|
|
|
Коррекция дисбиоза кишечника |
|
После перенесенной ВУИ, гнойно-септической патологии наблюдение во II группе здоровья включает осмотр педиатром в первые 3 мес – 2 раза в мес, далее – ежемесячно в течение 1 года жизни; детей старше 1 года – 1 раз в 3 мес; наблюдение инфекционистом, по показаниям – детского хирурга. Обращают внимание на состояние пупочной ранки, кожи и слизистых, характер стула, неврологический статус; контролируют показатели крови и мочи, по показаниям – обследование на ВУИ. Вакцинация – через 1 мес после выздоровления по индивидуальному календарю.
Каждый третий-четвертый младенец страдает функциональными нарушениями ЖКТ, что обусловлено особенностями роста и анатомо-физиологическими особенностями. Важно
исключить симптомы тревоги или «красные флаги»: лихорадка, плоская весовая кривая, рвота с
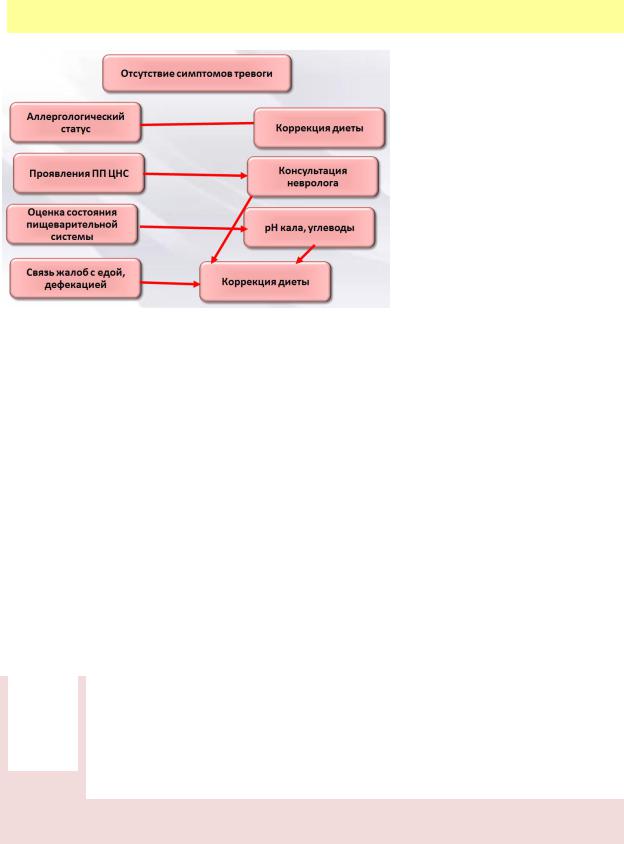
 примесью крови, кровь в кале, пассивное напряжение брюшной стенки, отказ от еды.
примесью крови, кровь в кале, пассивное напряжение брюшной стенки, отказ от еды.
Алгоритм обследования ребенка с гастроинтестинальными нарушениями – рис. 2.16.
Рис. 2.16. Алгоритм обследования ребенка с гастроинтестинальными нарушениями
(сокращение – ПП ЦНС – перинатальное поражение центральной нервной системы)
Основные принципы терапии при младенческих срыгиваниях – табл. 2.39.
Таблица 2.39. Основные принципы терапии
|
Этап |
|
|
|
Принцип |
|
|
|
|
|
|
|
|
|
|
|
|
|
Необходима постуральная терапия, т.е. лечение положением тела, уменьшающая вероятность |
|
|
|
|
|
|
гастроэзофагеальных забросов и способствующая очищению пищевода от желудочного содержимого |
|
|
Первый |
– |
|
|
При кормлении грудью следить за тем, чтобы ребѐнку в рот попал не только сосок, но и |
|
|
|
|
околососковый кружок (ареола) |
|
||
|
при |
|
|
|
|
|
|
|
|
|
|
|
|
|
доброкачеств |
|
|
Положение матери во время кормления сидя, стул с высокой и твѐрдой спинкой. При этом ребѐнок |
|
|
|
енных |
|
|
|
|
|
|
|
|
|
освобождается от стесняющей одежды, находится под углом 45–60 от горизонтальной плоскости |
|
|
|
срыгиваниях |
|
|
|
||
|
|
|
|
|
||
|
|
|
|
|
При доброкачественных срыгиваниях после кормления ребѐнок должен находиться в вертикальном |
|
|
|
|
|
|
положении, а спать преимущественно на спине или правом боку на небольшой подушечке, ножки |
|
|
|
|
|
|
головной части кроватки должны быть приподняты примерно на 5 см |
|
|
|
|
|
|
|
|
|
|
|
|
|
Использование титруемого количества смеси с загустителями. В легких случаях используют смеси с |
|
|
|
|
|
|
добавлением в качестве загустителя картофельный или рисовый крахмал, при средней и тяжелой |
|
|
|
|
|
|
степенях тяжести – клейковины (камедь) семян рожкового дерева |
|
|
Второй – при |
|
|
|
|
|
|
патологическ |
|
|
|
|
|
|
|
|
До кормления материнским молоком в каждое кормление ребѐнку с ложки дают 10–30 мл лечебной |
|
||
|
их |
|
|
|
смеси (обычно от 30 до 50 % разового объѐма кормления), а затем докармливают грудью |
|
|
срыгиваниях |
|
|
|
|
|
|
лечебная |
|
|
|
В технике кормления ребѐнка на искусственном вскармливании имеет адекватный выбор бутылочки |
|
|
диетическая |
|
|
|
и отверстия в соске. Разработаны антиколиковые бутылочки из небьющегося стекла с наклоном |
|
коррекция |
|
|
|
узкой части под углом 30 ° и клапаном в горлышке |
|
|
|
|
|
|
|
|
|
При упорных срыгиваниях медикаментозные препараты, нормализующие моторно-эвакуаторную функцию пищеварительного тракта и оказывающие антирефлюксное воздействие (прокинетики)
Профилактика функциональных нарушений ЖКТ у грудных детей:
1.Придерживаться основных правил вскармливания.
2.Отказ от рафинированной пищи, еды всухомятку и включение в рацион овощей и фруктов, богатых клетчаткой кормящей матери и в последующем – ребенка.
3.Правильно организованный режим дня и адекватная физическая активность.
4.Выработка с раннего детства привычки к опорожнению кишечника в определенное время дня.
5.Психологическая поддержка родителей.

Дети с гастроинтестинальными нарушениями наблюдаются во II группе здоровья. По показаниям |
|||
из дополнительных методов диагностики проводится копрограмма, УЗИ органов брюшной |
|||
полости. При подозрении на пищевую непереносимость – определение общего и специфических |
|||
иммуноглобулина Е. При подозрении на лактазную недостаточность – рН кала, тест на |
|||
содержание остаточных углеводов в кале. Из специалистов – невролог, детский хирург, |
|||
офтальмолог, эндокринолог и гастроэнтеролог (по показаниям). |
|||
В заключение – запись с тактикой ведения новорожденного ребенка группы риска участковым |
|||
врачом-педиатром (табл. 2.40). |
|
||
Таблица 2.40. Пример ведения новорожденного ребенка группы риска и с патологией ЦНС |
|||
Запись в форме №112/у (история развития ребенка) |
Иллюстрация, рекомендации |
||
Дата |
Динамический патронаж |
|
|
T=36,5о С |
Девочка, 10 дней. Жалобы на беспокойство, |
|
|
|
плохой сон, срыгивания после кормления в |
|
|
ЧД – 31 в |
небольшом объеме. Анамнез жизни: ребенок от I |
|
|
мин |
беременности, протекавшей на фоне анемии. |
|
|
ЧСС – |
Роды срочные, тугое обвитие пуповины вокруг |
|
|
шеи, оценка по Апгар 6-8 баллов. К груди |
|
||
120 в мин |
|
||
приложена через 6 ч после рождения, грудь |
|
||
|
|
||
Б/р – |
сосала активно. Максимальная убыль массы тела |
|
|
– 5%. Пуповинный остаток отпал на 4 сут. БЦЖ и |
|
||
2,5x2,5 |
|
||
прививка против гепатита В – в роддоме; |
|
||
см, |
|
||
выписана на 6 сут. На грудном вскармливании. |
|
||
напряжен |
Девочка 10 дней |
||
|
|||
Объективно: состояние ближе к средней степени |
|
||
|
|
||
Масса |
тяжести. Плачет, беспокойна. Поза |
Рекомендации: режим I, прогулки 2 ч, свободное |
|
физиологическая, крик эмоциональный, кожа и |
естественное вскармливание. Со 2-й нед жизни |
||
тела при |
|||
слизистые розовые, чистые. Пупочная ранка |
легкий поглаживающий массаж, тактильно- |
||
рождении |
|||
сухая. Подкожная клетчатка развита хорошо, |
кинетическая стимуляция ладоней и пальцев, |
||
3200 г, |
|||
отеков нет. Голова округлой формы. Рефлексы |
ограничение резких сенсорных раздражений (резкие |
||
длина – |
|||
новорожденных оживлены: спонтанные |
движения, громкие звуки, яркий свет). |
||
52 см (25- |
|||
Бабинского и Моро, клонус стоп, синдром Грефе |
Медикаментозное лечение: |
||
75 |
|||
+. Мышечный гипертонус разгибателей рук и ног. |
|
||
проценти |
|
||
Дыхание в легких пуэрильное, ЧД – 40 в мин. |
Rp.: Tabl. Glycini 0,25 |
||
ль). |
|||
Тоны сердца ритмичные, ЧСС – 136 в мин. Живот |
|
||
|
|
||
|
мягкий, печень + 2 см из-под края реберной дуги, |
D.t.d. N 50 |
|
|
|
||
|
эластичная, селезенка не пальпируется. Стул |
S. Под язык или за щеку по ½ табл. 2 раза в день |
|
|
после каждого кормления 6-8 раз, желтый, |
||
|
(1 раз перед сном), в течение 10 дней ??? до 5 лет |
||
|
кашицеобразный. Мочится 15-16 раз в сут. |
||
|
запрещены таблетированные и порошковые |
||
|
|
||
Заключение: Перинатальное поражение ЦНС, |
формы |
||
|
|||
гипертензионный синдром, острый период поставлен на |
Rp.: Tabl. Acetazolamidi 0,25 |
||
основании анамнеза: беременность на фоне анемии, в родах |
|||
|
|||
тугое обвитие пуповины вокруг шеи, легкая асфиксия при |
D.t.d. N 30 |
||
оценке по шкале Апгар; наличия гипертензионного синдрома: |
|||
|
|||
выраженное беспокойство ребенка, срыгивания, напряженный |
S. Внутрь ¼ таблетки в 16.00 принимать 4 дня, 3 |
||
|
|
||
большой родничок 2,5-2,5 см, имеются спонтанные |
дня перерыв, так три курса, предварительно |
||
|
|
||
Бабинского и Моро, клонус стоп, синдром Грефе +. Острый |
измельчив и развести в 0,5 ч.л. молока. |
||
|
|
||
период – развитие заболевания с рождения, в момент осмотра |
|
||
ребенку 10 дней. Группа риска по ВУИ. II группа здоровья. |
Планируется 4-5 патронажей, осмотр невролога и |
||
|
|
неонатолога на дому; нейросонография, по |
|
|
|
показаниям ЭЭГ, обследование на ВУИ; далее |
|
|
|
осмотр в поликлинике 2 раза в мес до полугода. |
|
2.5. Медицинские рекомендации по воспитанию здорового ребенка
Рекомендации родителям или законным представителям детей направлены на комплексное физическое, умственное, нравственное, эстетическое, духовное развитие ребенка (табл. 2.41). При воспитании детей до 3 лет больший удельный вес занимают средства для физического развития, а для детей старшего возраста приоритет отдается методам умственного воздействия.
