
- •1. Вступительная лекция к курсу факультетской педиатрии........ 5
- •28 Марта 1963 г.
- •I. Вступительная лекция к курсу факультетской педиатрии
- •2. Лекция о простой диспепсии
- •2 М. С. Маслов 33.
- •I стадия
- •II стадия
- •1. Сцеженное грудное молоко по 10 мл 10 раз и морковная смесь но 20 мл 5—б раз в сутки
- •4. Лекция о колите
- •I степени
- •II степени
- •III степени
- •6. Вторая лекция о дистрофиях
- •6 Атаманы Альоомицин * //
- •7. Лекция об анемиях
- •8. Лекция о лейкозах
- •9. Первая лекция о врожденных пороках сердца
- •1 В настоящее время принято считать, что сброс крови слева направо происходит не только при систоле, но и во время диастолы.
- •2 В последнее время проведение обычной ангиокардиографии при незаращенин боталлова протока считается нецелесообразным; лучше — зондирование и селективная ангиокардиография.
- •1 Без особой надобности к аортографии, являющейся опасным методом исследования, прибегать не следует,
- •10. Вторая лекция о врожденных пороках сердца
- •11. Лекция о ревматическом пороке сердца
- •12. Лекция о декомпенсации сердечной деятельности
- •13. Лекция о катаральной пневмонии
- •6 М. С. Маслов 161
- •1 В настоящее
- •14. Лекция о лобарной пневмонии
- •15. Лекция о хронической пневмонии
- •7 М, с. Маслов
- •16. Лекция о плевритах
- •17. Лекция об эпидемическом гепатите
- •18. Лекция о холецистите
14. Лекция о лобарной пневмонии
Перед вами Валерий С, 14 лет. Он поступил в клинику 3/Х 1955 г. с жалобами на высокую температуру, кашель, боль в правом боку при вдохе. Заболел внезапно 28/IX, когда сразу поднялась температура, появились головная боль, кашель и боль в правом боку. Приглашенный врач заподозрил воспаление легких, назначил норсульфазол, но состояние больного не улучшалось, и он на 6-й день был направлен к нам в клинику.
Мальчик от молодых здоровых родителей. Мать работает техником в нашем институте, отец с семьей не живет. Ребенок от первой беременности, родился с весом 3500 г, вскармливался грудью до года, прикорм был введен с 5 месяцев. Развивался физически и психически нормально. Семья занимает одну комнату площадью в 12 м2, сырую, не-" солнечную, плохо проветриваемую. Мальчик переболел корью, скарлатиной, ветряной оспой, много раз болел ангиной, 2 раза пневмонией.
При поступлении температура 38,6°. Мальчик был в сознании, в удовлетворительном состоянии, но с выраженной одышкой: Дыхание у него было 48 в минуту, пульс—106 ударов в минуту. При осмотре кожа и слизистые глаз умеренно розовые. В зеве умеренная краснота. Прощупывались лимфатические узлы на шее и подмышечной области величиной с горошину .
При перкуссии легких справа сзади, начиная с нижнего угла лопатки, отмечалось укорочение перкуторного звука, при пальпации определялось усиленное голосовое дрожание, а при выслушивании — дыхание с отчетливо выраженным бронхиальным оттенком. На остальном протяжении легких перкуторный звук ясный и дыхание чистое, везикулярное. Границы сердца оказались в пределах возрастной нормы. Тоны сердца у верхушки слегка приглушены. Живот был мягкий, печень и селезенка не прощупывались.
Моча по цвету была светлой, ее удельный вес 1020, в осадке обнаруживались единичные лейкоциты. Кал нормальной окраски и консистенции. Анализ крови при поступлении: эр. 4 180000, НЬ 70%, цветовой показатель 0,7. л. 16 850, н. 65% (с. 57%, п. 8%), лимф. 25%, мон. 10%; РОЭ —55 мм в час.
При рентгеноскопии справа над диафрагмой определялся участок инфильтрации легочной ткани за счет пневмонических изменений. Купол диафрагмы дифференцирован, подвижность его ограничена. Сердце в пределах нормы (рис. 55).
На 2-й день пребывания в клинике и на 7-й день от начала болезни температура упала до 37° и все последующие дни была нормальной. Боли в груди и одышка прошли, незначительный кашель держится. Сегодня вы видите ребенка уже в хорошем состоянии. При
объективном исследовании сегодня перкуторный звук справа сзади уже ясный, и на этом участке выслушиваются слегка жесткое дыхание и единичные мелкие влажные хрипы. Анализ крови, сделанный вчера, обнаружил уже нормальную картину. При рентгеноскопии на месте инфильтрации определяется только нежное завуалирование.
В данном случае у больного ведущими были жалобы на заболевание дыхательного аппарата. Объективное исследование подтвердило наличие воспалительного очага в нижней правой доле. Воспалительный характер подтверждало наличие усиленного голосового дрожания, бронхиального дыхания и укорочения перкуторного звука, что исключало возможность выпотного плеврита, но не раздражения плевры. Своеобразная локализация воспаления в одной доле и отсутствие разлитых катаралъных явлений позволяло исключить катаральную пневмонию и поставить диагноз лобарной или крупозной пневмонии нижней доли правого легкого. Этот клинический диагноз подтвердился при рентгеноскопии легких. Наличие лейкоцитоза и ускоренная РОЭ также подтверждают данный диагноз.
• Причину, вызвавшую развитие пневмонии у нашего больного, выявить не удалось. Можно только предположить возможность сильного охлаждения, учитывая наличие у нас в городе очень переменчивой и холодной погоды. Предрасполагающими факторами надо считать л!ро-. живание в сырой холодной комнате и перенесение повторных ангин и пневмоний, могущих обусловить сенсибилизирование организма.
Перед нами типичный случай лобарной пневмонии у мальчика школьного возраста с характерным циклическим течением. Вы должны обратить внимание, что у мальчика отсутствовали характерные для взрослых симптомы в виде озноба, ржавой мокроты, цианоза. В осталь-. ном симптоматология та же, что и у взрослых. У мальчика была нор-, мальная реакция со стороны крови и, как видите, он хорошо справился со своим заболеванием, легко перенес кризис. - , .
Но так типично протекают далеко не все случаи лобарных пневмоний. Сейчас я покажу вам другую больную.
•Галя М., 9 лет, поступила в клинику 21/IX с жалобами на кашель, одышку, высокую температуру, потерю аппетита. Заболевание у нее. началось остро 14/IX, сопровождаясь подъемом температуры до 38°, рвотой и сильными болями в области живота. Приглашенный врач заподозрил аппендицит и предложил девочку госпитализировать, но мать отказалась ввиду того, что состояние девочки было хорошим. В. дальнейшие дни температура поднялась до 39°, усилился кашель, развилась одышка, боли в животе прошли. Врач заподозрил пневмонию, назначил лечение сульфатиазолом. Состояние девочки не улучшалось, наоборот, кашель и одышка усилились, и мать поместила девочку в клинику.
■ Девочка от пожилых родителей. Отец страдает алкоголизмом, несколько раз лежал в психиатрической больнице. Мать работает в ларьке по сбору утильсырья. Девочка от 13-й беременности, протекавшей тяжело, с явлениями токсикоза. Из 13 беременностей 11 закончились родами, 2— абортами. Из 11 детей остались в живых только 2, наша девочка и мальчик 8 лет. Девочка родилась в асфиксии, была очень слабенькой, вялой, грудь взяла не сразу и сосала очень вяло. Пуповина долго не отпадала, пупочная ранка долго кровоточила. Вес при. рождении 3200 г. Получала грудь матери до 1 года, а затем лрдкорм.: Развивалась физически и психически замедленными темпами. Головку стала держать только с 6 месяцев, сидеть —с V/2 лет, ходить — с 2 лет, говорить — с 4 лет. По словам матери, у нее была маленькая головка и большой язык, высовывавшийся изо рта. В настоящее время девочка
речь других понимает, сама говорит плохо, поручения матери выполняет, интересуется игрушками и картинками, но они быстро ей надоедают. С 7 лет девочка посещает учреждение для умственно отсталых детей. Из острых инфекций она перенесла свинку, много раз болела катаром верхних дыхательных путей.
Девочка поступила в довольно тяжелом состоянии с выраженным цианозом, одышкой, раздуванием крыльев носа. Дыхание было 40 в минуту. При осмотре сразу бросились в глаза головка малых размеров, особенно в черепной части, уплощение корня носа, косой прорез глаз. Девочка имела избыточное отложение жира везде, но особенно в области живота. Кожные покровы бледны, слизистые оболочки бледно-розовые, зев умеренно красный. Прощупываются мелкие величиной с горошину шейные, подмышечные и паховые лимфатические узлы.
Грудная клетка правильной формы, равномерно участвует в акте дыхания. При перкуссии отмечается отчетливое укорочение перкуторного звука слева сзади, начиная с IV ребра, и в левой подмышечной области с V ребра. Справа звук ясный. Дыхание слева вверху жесткое, а в области укороченного перкуторного звука ослабленное, но при глубоком вдохе издали доносится бронхиальный оттенок дыхания. Хрипов не выслушивается. Дыхание справа чистое, но жестковатое.
Верхняя граница сердца — со второго межреберья, левая — по наружному краю соска, правая — на 1 см вправо от правой грудинной линии. Тоны сердца слегка приглушены.
Живот мягкий, безболезненный при ощупывании. Печень и селезенка не прощупываются.
В моче патологических изменений нет. Копрограмма также нормальная. Реакция Пирке отрицательная.
Анализ крови: эр. 3 400 000, НЬ 69%, цветовой показатель 1,0, л. 6500; н. 61% (с. 56%, п. 5%), лимф. 32%, мон. 6%, э. 1%; РОЭ — 45 мм в час.
При рентгеноскопии слева от III ребра до диафрагмы определяется однородное интенсивное затемнение легочной ткани. Левый купол диафрагмы не дифференцируется. Сердце слегка сдвинуто влево* В правом легком эмфизема.
Из данных анамнеза и объективного исследования мы видим, что перед нами опять заболевание дыхательного аппарата. Острое начало, приглушение, соответствующее нижней доле левого легкого, наличие В глубине бронхиального оттенка дыхания и отсутствие катаральных явлений в других отделах легких позволяют высказать предположение о развитии лобарной пневмонии в нижней доле левого легкого. Вместе с тем, более массивный характер тупости, ослабление дыхательных шумов в области притупления и данные рентгеноскопии позволяют предполагать соучастие в воспалительном процессе плевры с небольшим количеством выпота. Поэтому мы можем поставить в данном случае диагноз плевропневмонии.
Обращаю ваше внимание на своеобразное начало заболевания: доминирование первые дни жалоб на заболевание со стороны органов брюшной полости, что заставило врача заподозрить аппендицит. Кашель и одышка появились лишь со 2—3-го дня болезни. Такое необычное начало довольно типично для детей. Обращаю ваше внимание и на слабую реакцию со стороны кровотворного аппарата; наличие лейкопении вместо лейкоцитоза.
Необычно и дальнейшее течение. Девочка поступила на 7-й день болезни, но еще в течение 4 дней наблюдались колебания температуры от 37 до 39° и только на 11-й день температура снизилась критически
до нормы, но через 2 дня снова в течение 3 дней отмечались вечерние повышения температуры до 38°, и только последние 8 дней температура снизилась до нормальной. Еще 28/IX, т. е. на 14-й день болезни, у девочки отмечались укорочение перкуторного звука, жесткий характер дыхания и на рентгеноскопии — затемнение, но менее интенсивное. Только к 4/Х, т. е. на 20-й день болезни, исчезло укорочение звука в левой нижней доле и дыхание сделалось нормальным.
Туберкулезный характер пневмонии исключается как по клинической картине, так и на основании отрицательной реакции Пирке. Вместе с тем мы видим, что разрешение пневмонии затянулось на длительный срок и сопровождалось временным обострением. Причины такого своеобразия течения лобарной пневмонии лежат в пониженной реактивности организма девочки и извращении у нее нервнорегуляторных механизмов. Девочка —- микроцефал с дегенеративным состоянием центральной нервной системы, с резко задержанным психическим развитием и извращенным обменом веществ. При этих условиях защитные механизмы не могут дать эффекта.
Перед вами прошли 2 больных с лобарной пневмонией. Вы могли проследить и разницу между лобарной и мелкоочаговой пневмонией, о которой мы говорили на прошлой лекции. Чему учат нас разобранные нами больные?
Прежде всего вы имеете право сделать вывод, что лобарной пневмонией болеют дети старшего возраста и это не случайное, а закономерное явление. Вы имеете также право сделать вывод, что лобарные пневмонии у детей протекают легче, чем мелкоочаговые катаральные пневмонии. Клиническая картина лобарных пневмоний напоминает клиническую картину у взрослых и вместе с тем отличается от них рядом особенностей: отсутствием озноба, болей в груди, ржавой мокроты, типичной крепитации. Вместе с тем иногда кашель и одышка выявляются только с 2—3-го дня болезни, первые же дни преобладают рефлекторные явления либо со стороны живота, либо со стороны мозговых оболочек, что заставляет даже думать о возможности развития перитонита или менингита. Кроме того, вы можете сделать и правильный вывод о большом значении для особенностей течения пневмонии различной реактивности детей.
Для того, чтобы понять, почему у детей старшего возраста в отличие от детей раннего возраста встречаются преимущественно крупноочаговые (фокальные) и лобарные пневмонии, надо остановиться на вопросах" этиологии и патогенеза. Принципиальной разницы между фокальной и лобарной пневмонией нет. Прежде всего лобарность поражения при крупозной пневмонии необязательна, и воспалительный процесс может захватить только часть доли. Крупозная пневмония начинается как фокальная, и всегда может остановиться на этой стадии, не захватывая целиком доли. Об этом особенно наглядно свидетельствуют данные рентгенологического исследования. С другой стороны, и типично фокальные пневмонии большей частью имеют циклическое течение, аналогичное течению крупозной пневмонии, и, наоборот, лобарные пневмонии могут протекать ациклически, абортивно или длительно. Поэтому можно считать, что циклически протекающие фокальные пневмонии являются одним из вариантов лобарной пневмонии или их переходной формой.
Это подтверждается их общей этиологией. И фокальная, и лобар-ная пневмонии — остроинфекциоиные заболевания, возбудителем которых является пневмококк. Только в редких случаях возбудителем может быть пневмобацилла Фридлендера. В отличие от мелкоочаговой
пневмонии возбудителем гораздо чаще может быть пневмококк I и II группы, аналогично пневмониям взрослых. Гораздо реже возбудителем бывают некоторые разновидности IV группы пневмококков (10, 16, 19 и др.). Частота нахождения той или иной группы в значительной степени варьирует в зависимости от местности, времени года, условий быта и пр.
Можно считать, что в возникновении крупноочаговых пневмоний чаще имеет место экзогенное заражение как от больных пневмонией, так и от лиц, с ними соприкасавшихся.
Но одного заражения ребенка вирулентным типом пневмококка еще недостаточно для возникновения пневмонического процесса. Мы крайне редко наблюдаем контактные пневмонии и эпидемические вспышки. Возникновению крупноогчаговых пневмоний способствуют факторы, снижающие устойчивость организма, его барьеров и состояния иммунитета. Лобарные пневмонии обычно наблюдаются ранней весной (февраль — апрель) и осенью (октябрь — ноябрь) при наличии резких изменений метеорологических условий (внезапных колебаний температуры, барометрического давления, движений воздуха и пр.). По-видимому, имеют значение не отдельные метеорологические факторы, а атмосферная неустойчивость, смена слоев воздуха, перемещение полярного и тропического воздуха, состояние нёба, напряженности электрического поля и униполярности (преобладания на земной поверхности положительно заряженных ионов). Известно также, что вызывающим заболевание фактором является внезапное и резкое охлаждение, быстрый переход от перегревания к охлаждению, наличие физической или психической травмы. Очевидно, все эти факторы обусловливают изменение реактивных свойств микроорганизма. По-видимому, в основе создания предрасположения лежит возникновение сосудистых и трофических рефлексов. Рефлекторно возникающее при переохлаждении сужение сосудов, являющееся в основе защитным приспособлением с точки зрения терморегуляции, вместе с тем ограничивает кровоснабжение и понижает жизнедеятельность тканей верхних дыхательных путей. Одновременно возникают и трофические рефлексы, тормозящие обмен веществ и понижающие теплопродукцию тканей легких.
• В связи с исключительным богатством легких сосудами значение нервнорефлекторных явлений в патологии этого органа должно быть особенно большим. Многочисленные исследования отечественных авторов убедительно свидетельствуют о наличии глубоких изменений со стороны легочной ткани в результате механических и химических раздражений центральной нервной системы.
Все это облегчает внедрение и размножение микробов и способствует возникновению пневмонических очагов. Предполагают, что этому помогает доказанное выделение пневмококками особого вещества диффузионного фактора или фактора распространения Дюран — Рейнолса, понижающего устойчивость межклеточного вещества и тем самым повышающего инвазионную способность пневмококков. Чаще всего пневмококк проникает в легкие через бронхи, но нельзя исключить возможность и гематогенного возникновения пневмоний. Известно, что легочная паренхима обладает выделительной функцией по отношению к введенным в кровь инфекционным агентам (пневмококкам), и при известных условиях выделившиеся из кровяного русла возбудители могут оказаться возбудителями пневмонии. Американские авторы (Корилос, Бирнбаум) придают большое значение в механизме возникновения крупозных пневмоний ателектазам и рассматривают их как массивный инфицированный ателектаз. Не отрицая возможности
такого происхождения некоторых форм пневмоний, надо все же скат зать, что значимость этого механизма преувеличена. Против этой гипотезы говорит и то, что при крупозных пневмониях никогда не наблюдается сплошного поражения всей доли и краевые отделы её часто остаются воздушными, также не удается отметить заметного уменьшения пораженной доли.
Проникнувший через барьер эпителия в подслизистую ткань пневмококк распространяется дальше лимфогенно. Если лимфатические узлы не могут задержать микробов, то развивается формирование воспалительного очага в прикорневой области, а иногда — по току меж-тканевой жидкости субплеврально. При размножении микробов в этом первичном очаге происходит образование токсических веществ"--эндотоксинов, под влиянием которых повышается проницаемость капилляров и возникает зона серозного воспаления, сменяющаяся затем опече-нением. Дальше процесс распространяется и по ходу лимфотока, и от альвеолы к альвеоле.
Согласно новым патологоанатомическим и рентгенологическим данным воспалительный процесс начинается не как равномерное одновременное поражение целой доли, а с развития ограниченного участка, так называемого микробного очага, серозного пропитывания" ткани вследствие токсического изменения проницаемости стенок сосудов в условиях бурного размножения пневмококков. Из этого первичного очага процесс быстро распространяется дальше, к отеку присоеди-' няется лейкоцитарная реакция с расширением капилляров и выхожде-нием эритроцитов в просвет альвеол. В дальнейшем эксудат приобретает фибринозный характер с большим содержанием эритроцитов (красная гепатизация) или характер преимущественно лейкоцитарный, бедный фибрином (серое опеченение). Так как процесс захватывает долю легкого не сразу, а постепенно, то можно в одном легком видеть н фазу гепатизации, и зону микробного отека на периферических участках (Цинзерлинг).
Как известно, типовые особенности пневмококков зависят от наличия в капсуле их особых полисахаридов, которые являются отчасти антифагинами и предохраняют их от захватывания фагоцитами, а с другой стороны, обусловливают инвазионные свойства, поскольку пневмококки, лишенные специфических полисахаридов, являются маловирулентными для организма. В свою очередь эти полисахариды обладают некоторыми антигенными свойствами, обусловливая выработку антител, которые в присутствии комплемента крови способны нейтра-' лизовать их. Что касается эндотоксинов пневмококков, то они не обладают видовой специфичностью, не могут вызвать продукции особых антител и вместе с тем сенсибилизировать организм.
Но если в этиологии и механизмах возникновения долевых пневмоний имеется много общего с возникновением мелкоочаговых пневмоний, то спрашивается, чем объяснить особенности течения, цикличность и критическое разрешение? Почему в одних случаях воспалительный процесс быстро, за 1—2 дня, поражает всю долю, в других ограничивается только одним крупным очагом, в одном участке доли, почему не заболевают другие участки легких, хотя пневмококки имеются везде?
Эти вопросы разрешаются с точки зрения зрелости защитных механизмов ребенка и наличия состояния аллергии. Быстрота развития воспалительного очага и образования эксудата во многом напоминает развитие в эксперименте анафилактического состояния, гиперергиче-ской реакции сенсибилизированного к пневмококковым протеинам организма. Наличие на слизистых дыхательных путей постоянных са-
профитов — пневмококков IV группы — и перенесение ребенком сезонных катаров верхних дыхательных путей обусловливают развитие и нарастание иммунитета к пневмококковым эндотоксинам. Но одновременно с иммунизацией при нормальной реактивности происходит и сенсибилизация организма. Сенсибилизированный же организм дает на внедрение инфекции уже гиперергическую реакцию.
Как известно, аллергия проявляется: 1) изменением скорости наступления реакции, 2) количественным изменением степени реакции, 3) качественным изменением характера реакции, 4) периодическим изменением реакции в разные периоды, 5) нарушением равновесия вегетативного отдела в сторону ваготонии. Все это мы наблюдаем и при долевых пневмониях. Чтобы понять гиперергическую реакцию, надо выяснить, что такое реактивность и чем она обусловливается. Реактивность является до известной степени мерой функциональной возбудимости систем организма, степени совершенства в организации физиологических механизмов, направленных на ликвидацию возникших патологических процессов. Характер и особенности реагирования находятся в зависимости от степени функциональной зрелости и лабильности центральной нервной системы и связанных с ней эффекторных органов и систем.
Детский организм в процессе онтогенеза проделывает ряд этапов развития центральной нервной системы и обладает в разные периоды различной реактивностью. В раннем детстве еще не действуют полностью рефлекторные механизмы, через посредство которых на более поздних этапах осуществляются полностью защитные реакции организма (воспалительная и иммунобиологическая). Реактивность детей старшего возраста обусловливается совокупностью регуляторных механизмов и прежде всего рефлекторных, обеспечивающих возможность сравнительно широкого изменения функций и приспособления к разнообразным изменениям во внешней среде и к раздражителям. В силу большого контакта с пневмококками и большой зрелости нервнорефлек-торного аппарата они обладают большим противопневмококковым иммунитетом, и возбудитель не получает возможности везде размножаться и вызывать воспалительный процесс в каждом участке легкого, а только в тех местах, где в силу каких-либо нарушений кровоснабжения, ателектаза или других условий местный иммунитет оказался недостаточным. Сенсибилизация же благоприятствует и более бурному течению воспалительного процесса, повышая проницаемость сосудистых стенок и способствуя распространению отечной реакции. У детей же раннего возраста, у которых ткань легких еще не сенсибилизирована и противопневмококковый иммунитет отсутствует или невелик, развивается одновременно много мелких очагов. Само собой разумеется, что и у детей старшего возраста, но при наличии подорванного питания, имеется пониженный иммунитет, и воспаление в легких может протекать по типу лобулярной пневмонии.
Фокальную пневмонию можно рассматривать как такую, при которой аллергические механизмы выработались еще не в достаточной степени. В пользу гиперергического характера лобарных пневмоний говорит то, что они обычно наблюдаются у здоровых, крепких детей с хорошей реактивностью и что им обычно предшествуют повторные сезонные катары дыхательных путей.
Таким образом, можно прийти к заключению, что лобарные пневмонии являются острым инфекционным заболеванием пневмококкового характера, но развивающимся только у иммунизированного и сенсибилизированного организма, склонного к гиперергическим реакциям. При 178
внедрении в организм очень вирулентных пневмококков заболевание может возникнуть и без предварительной сенсибилизации и, наоборот, при наличии выраженной сенсибилизации пневмония лобарного типа может быть вызвана и маловирулентными возбудителями. С точки зрения гиперергической реакции делаются понятными многие стороны лобарной пневмонии: наличие гиперемированной кожи с ярко красным дермографизмом, блеск глаз, склонность к потливости, аритмиям, резкий лейкоцитоз. Специальными исследованиями доказано, что при лобарных пневмониях имеется снижение симпатического и преобладание парасимпатического отдела. Эксперименты на животных с искусственной сенсибилизацией их полностью согласуются с таким взглядом (Д. Е. Альперн).
г%
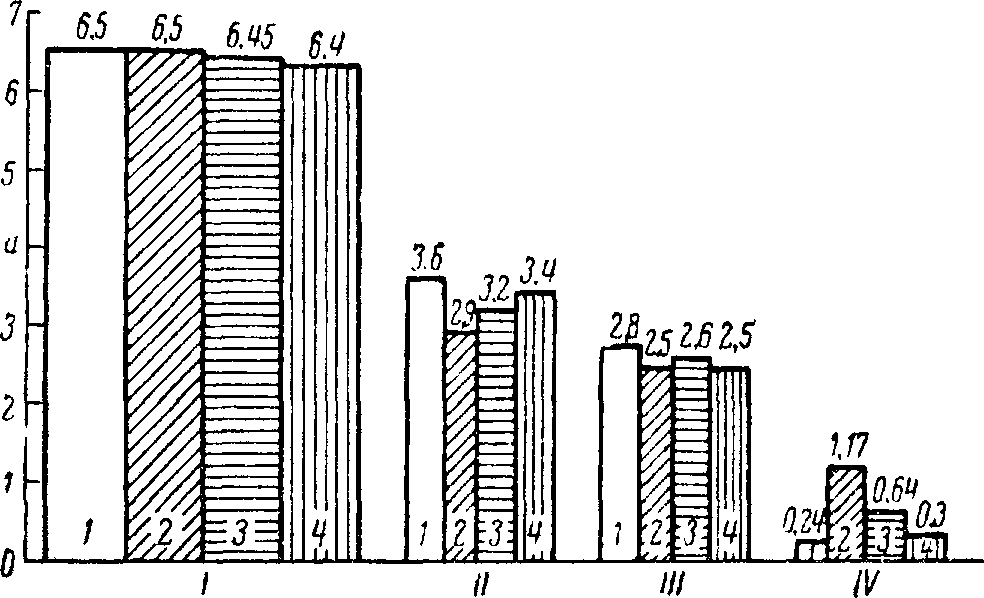
Рис. 56. Белковый состав крови при крупозной пневмонии у детей по Ананьиной.
/ — общий белок; // — альбумины; /// — глобулины; IV — фибриноген. 1 — в норме; 2 — в разгар пневмонии; 3 — при улучшении; 4 — по выздоровлении.
Крупозная пневмония не является только местным заболеванием легких, но в той или иной степени вовлекаются и некоторые органы и системы, хотя и не в такой степени, как при катаральных пневмониях. В первую очередь страдает сердечно-сосудистая система, выявляя ряд функциональных нарушений, а иногда и дистрофических изменений миокарда (А. Б. Воловик, В. Ф. Знаменский). Часто наблюдаются функциональные нарушения печени (дезинтоксикационная, мочевино-образовательная, гликогенообразовательная функции). Возможно нарушение функций почек, желудка, поджелудочной железы. Извращается витаминный обмен (особенно аскорбиновой кислоты), изменяется содержание ферментов крови (каталазы, липазы, угольной ангидразы). Наблюдается иногда нарушение окислительно-восстановительных процессов, кислотно-щелочного равновесия (Л. А. Юрьева, Фадеева и др.), выделения хлоридов мочой, повышения выделения азота. В крови происходит некоторое уменьшение альбумина и увеличение фибриногена, из глобулиновых фракций наблюдается нарастание а- и у-глобулинов (Ананьина) (рис. 56). Меняется содержание сахара в крови и изменяется гликемическая реакция.
Что касается состояния центральной нервной системы, то в начальной фазе болезни имеет место заторможенность, но она может быстро смениться возбуждением с бредом, иногда галлюцинациями, агрессивностью. Новые изменения происходят в период кризиса и после
него, иногда в виде так называемой послеинфекционной астении. Со стороны вегетативного отдела, как я уже говорил, бывает преоблада-. ние парасимпатического тонуса, но в тяжелых формах может быть угнетение обоих отделов вегетативной нервной системы. В легких формах может быть легкое повышение возбудимости обоих отделов (Ананьина).
Нарушения газообмена при лобарных пневмониях носят менее выраженный характер, чем при катаральных у детей раннего возраста. Жизненная емкость легких снижается в силу большей распространенности процесса (выключения целой доли) и отчасти из-за рефлекторного торможения дыхательных движений болевыми ощущениями со стороны плевры. Минутная легочная вентиляция возрастает почти на 45% при увеличении частоты дыхания на 75% и снижении глубины дыхания всего на 13%. В силу этого наступает компенсаторная гипервентиляция, за счет которой и происходит большее поглощение кислорода здоровыми участками легкого, хотя показатель использования кислорода несколько снижается (Н. А. Шалков). Кроме компенсаторной гипервентиляции, детский организм обладает возможностью дополнительного включения в кровообращение легочных капилляров, часть которых в норме находится в спавшемся состоянии, а также развертывания большего числа альвеол и отделов легких, находящихся прежде в покое и нефункционировавших. Величина дыхательного коэффициента при лобарной пневмонии возрастает с 2,7 до 3,6, а это значит, что для получения 100 мл кислорода ребенок должен пропустить через легкие вместо 2,7 л воздуха уже 3,6 л. Артериальная гипоксемия наблюдается и ее степень зависит от тяжести процесса и от индивидуальной реактивности организма. Нормализация газообмена происходит быстро, уже в ближайшие дни после кризиса (Л. Ф. Гусарова). Исходя из наблюдений о наличии цианоза и при незначительных по величине очагах в легких, можно предположить, что он носит рефлекторный характер, стоящий в зависимости от нарушения работы сосудодви-гательного центра.
Большие возможности развития компенсаторной гипервентиляции в борьбе с гипоксемией, а также сравнительно малая поражаемость. миокарда и лучшее состояние иммунитета и нервнорефлекторных механизмов обеспечивают лучшее развитие защитных и компенсаторных приспособлений и более благоприятное течение лобарных пневмоний. Понятно, что у детей с пониженным питанием и ослабленным иммунитетом возможно затяжное и вялое течение болезни, сопровождающееся осложнениями. Фокальные пневмонии протекают несколько хуже, чем лотЗарные. И прежде, в досульфидиновую эру, лобарные пневмонии давали всего €,5—1,5% летальности, в настоящее время летальность приближается к нулю. Введение в практику лечения сульфаниламидов и антибиотиков резко изменило и течение лобарной пневмонии.- уже редко приходится наблюдать полное циклическое развитие, вместо критического разрешения на 7—8-й день болезни часто оно наступает уже на 3—5-й день, а иногда и на 2-й. При этом имеет место снижение температуры до нормы, улучшение общего состояния, но явления в легких еще держатся несколько дней. Кризис происходит менее бурно и в силу этого наблюдаются иногда небольшие вторичные .волны повышения температуры. Реакция со стороны крови также бывает не всегда выраженной.
Поскольку нам, педиатрам, часто приходится иметь дело с атипичным началом лобарной пневмонии, необходимо остановиться на их патогенезе. Патогенез псевдоперитонеальных пневмоний объясняется 18а
иррадиацией болей из грудной клетки при раздражении диафрагмаль-ного нерва, который имеет анастомозы с солнечным сплетением и с чувствительными кожными нервами эпигастрия. Понятно, что чаще всего перитонеальные явления развиваются при локализации процесса в правой нижней доле. Менингеальный синдром в начале крупозной пневмонии обусловлен не воспалительным процессом, а служит проявлением менингизма рефлекторного характера. Но, учитывая возможность уже в начальной стадии лобарной пневмонии пневмококковой бактериемии, можно представить и появление легкого раздражения мозговых оболочек и брюшины, не доходящего, однако, до настоящего воспаления в силу имеющегося иммунитета и наличия антител.
|
щ |
11 |
г: |
14 |
25 |
28 |
V |
28 |
29 |
3D \1/Х\ 2 I 3 |
Ц 5 |
8 |
7 |
| |
|
1 |
8 |
3 |
ю |
11 |
11 |
13 |
Щ |
15 |
16 1 17 | 18 \ 19 |
20 |
21 |
22 |
23 |
|
ад
39 38\-
Сулыратиозол 0,5 х ч пениииллип вн утрчмыихЕчно Ал о рис ты а кальций
Кофеин Т% по аполоЫ ложке
Рис. 57. Температурная кривая ребенка Г. М., 9 лет.
Изредка приходится наблюдать так называемые центральные, вернее прикорневые, пневмонии, когда воспалительный процесс ограничивается только прикорневой областью и не имеет тенденции к распространению и маскируется присоединяющимся ателектазом. Понятно, что при этом будет очень мало объективных данных при перкуссии и аускультации, почему они и называются еще немыми. Но наличие одышки, отставания одной половины грудной клетки при дыхании и данные рентгеноскопии позволяют заподозрить и эту форму пневмонии, а появление в дальнейшем хрипов и критического падения температуры подтверждает диагноз.
Несмотря на то, что лобарная пневмония имеет хороший прогноз," при ней возможны осложнения. Наиболее частым осложнением был гнойный плеврит (почти в 10%). Сейчас он наблюдается очень редко". В- виде исключения приходится наблюдать развитие абсцесса в легких после пневмонии, метапневмонического менингита, — перитонита, пиелонефрита, артритов. Но эти осложнения при современных методах лечения стали менее грозными.
После всего того, что я сказал о патогенезе лобарной пневмонии и о развивающихся при ней компенсаторных механизмах, для вас будет понятной и менее активная терапия при ней. Уже в меньшей степени требуется активное вмешательство, поскольку сам организм хорошо пользуется своими защитными приспособлениями. Как нужно лечить таких больных, вы ясно поймете из разбора лечения наших больных (рис. 57).
Основной является борьба с гипоксемией и с инфекционным началом. Наши дети были помещены в палаты с небольшим количеством больных и хорошо проветриваемые. Кроме того, дети выносились на ве-
ранду на свежий прохладный воздух. Очень важно успокоить ребенка, создать вокруг него хорошую окружающую среду. Ввиду отсутствия каких-либо кишечных расстройств детям были назначены общий стол и обильное питье, а для поддержания аппетита — витамины С и А.
Доказдно, что при крупозной пневмонии быстро наступает обеднение витамином С: уменьшается содержание его в крови и увеличивается выведение его мочой. Известно также, что появление защитных противопневмококковых тел совпадает по времени с восстановлением баланса аскорбиновой кислоты (Ю. Ф. Домбровская). Поэтому назначение ее при пневмонии является вполне целесообразным. Наши больные получали аскорбиновую кислоту по 200 мг в день. Что касается витамина А, то он также быстро истощается при пневмониях в связи с нарушением функций печени. А между тем он является витамином защиты эпителиальных покровов, предохраняет эпителий дыхательных путей от метаплазии, поддерживает сопротивляемость по отношению к инфекционным заболеваниям, повышает функции ретикуло-эндоте-лиальной системы. В силу этого назначение витамина А является полезным, предохраняющим от развития осложнений.
Для подавления пневмококковой флоры мальчику был назначен сульфатиазол по 0,25 4 раза в день. Девочке же в силу ее гипореактив-ности и снижения иммунитета, кроме сульфатиазола, был назначен пенициллин внутримышечно по 400 000 ед. 2 раза в сутки. Все эти назначения продолжались до полного разрешения пневмонии и еще несколько дней для предупреждения осложнений. Если пневмония вызывается пневмобациллой Фридлендера, названные антибиотики малоэффективны и необходимо применение стрептомицина. В силу этого крайне желательно всегда бактериологическое исследование мокроты.
С целью смягчения одышки и цианоза девочке были назначены горчичники на грудь, а для уменьшения образования выпота — раствор хлористого кальция (10%) внутрь по десертной ложке 3 раза в день. Из сердечных средств мы ограничились назначением 1%-ного раствора кофеина. Кофеин показан и как возбуждающий кору головного мозга, стимулирующий ее деятельность.
Состояние обоих детей стало быстро улучшаться: у мальчика —■ уже со 2-го дня поступления в клинику, у девочки — с 4-го дня, но полное выздоровление наступило только с 20-го дня.
Вы видите, что для лечения наших больных мы пользовались гораздо менее активными методами лечения, чем при бронхопневмониях. При легких заболеваниях можно вообще обойтись без лекарств и ограничиться только режимом и питанием. Наоборот, при наличии резко сниженной реактивности необходимо использование более сильных средств помощи организму. Особое внимание нужно уделить периоду кризиса: при резких нарушениях сердечной деятельности здесь показано применение камфары и даже дигиталиса. При наличии сильного беспокойства и возбуждения целесообразно назначение бромурала, люминала, теплых обертываний. Если имеются сильные боли в груди, надо назначить кодеин, дионин или пантопон. При затяжном течении приносит пользу применение диатермии или банок на грудь. При подозрении на абсцедирование следует подумать о назначении курса лечения УВЧ, трансфузий крови. Само собой разумеется, что при выраженной дыхательной недостаточности необходима и кислородная терапия. Но повторяю еще раз, что при правильном применении сульфаниламидов и антибиотиков кризис протекает легко и осложнений . почти не бывает.
