
- •1. Вступительная лекция к курсу факультетской педиатрии........ 5
- •28 Марта 1963 г.
- •I. Вступительная лекция к курсу факультетской педиатрии
- •2. Лекция о простой диспепсии
- •2 М. С. Маслов 33.
- •I стадия
- •II стадия
- •1. Сцеженное грудное молоко по 10 мл 10 раз и морковная смесь но 20 мл 5—б раз в сутки
- •4. Лекция о колите
- •I степени
- •II степени
- •III степени
- •6. Вторая лекция о дистрофиях
- •6 Атаманы Альоомицин * //
- •7. Лекция об анемиях
- •8. Лекция о лейкозах
- •9. Первая лекция о врожденных пороках сердца
- •1 В настоящее время принято считать, что сброс крови слева направо происходит не только при систоле, но и во время диастолы.
- •2 В последнее время проведение обычной ангиокардиографии при незаращенин боталлова протока считается нецелесообразным; лучше — зондирование и селективная ангиокардиография.
- •1 Без особой надобности к аортографии, являющейся опасным методом исследования, прибегать не следует,
- •10. Вторая лекция о врожденных пороках сердца
- •11. Лекция о ревматическом пороке сердца
- •12. Лекция о декомпенсации сердечной деятельности
- •13. Лекция о катаральной пневмонии
- •6 М. С. Маслов 161
- •1 В настоящее
- •14. Лекция о лобарной пневмонии
- •15. Лекция о хронической пневмонии
- •7 М, с. Маслов
- •16. Лекция о плевритах
- •17. Лекция об эпидемическом гепатите
- •18. Лекция о холецистите
7 М, с. Маслов
16. Лекция о плевритах
Владимир А., 8 лет, поступил в клинику 8/Х 1955 г. с жалобами на высокую температуру, боли в правом боку при глубоком вдохе и при громком разговоре, небольшой кашель, а также на понижение аппетита.
Заболевание началось остро 7/Х, сразу поднялась температура до 39,6°, появились боль в правом боку, кашель, одышка. С подозрением на пневмонию ребенок был направлен в клинику.
Мальчик живет в семье, недостаточно обеспеченной: мать — инвалид, отец умер год тому назад. Семья состоит из 4 человек (мать и 3 детей). Комната холодная, сырая. Мальчик родился с весом 4500 г, сразу взял грудь, сосал активно и кормился грудью до 11 месяцев, прикорм введен с 6 месяцев (каша, овощное пюре, бульон, сухари, фарш), после года получал общий стол со взрослыми.
Физически и психически развивался удовлетворительно: начал сидеть с 6 месяцев, ходить — с 11 месяцев, говорить — с 11 месяцев. Всегда был спокойным, послушным, охотно общался с другими детьми. В настоящее время учится в школе во 2-м классе на «хорошо» и «отлично». Мальчик очень любил отца и тяжело перенес его смерть, сделался более замкнутым, молчаливым, менее активным.
Из заболеваний перенес в возрасте 2 лет корь, в 3 года — свинку, в 5 лет — скарлатину, в 6 лет — коклюш, на 7 и 8-м годах дважды болел пневмонией в тяжелой форме. С 1954 г. состоит на учете в тубдиспансере. Ребенок поступил в клинику в тяжелом состоянии с высокой температурой и одышкой. Дыхание 48 в минуту с участием крыльев носа, затруднено на выдохе.
Ребенок правильного телосложения, но несколько пониженного питания. Туловище несколько изогнуто вправо, правое плечо стоит ниже левого. Кожные покровы бледноватые, слизистые также. Миндалины увеличены и разрыхлены. Тургор тканей понижен. На шее, подмышками и в пахах прощупываются плотные, безболезненные, подвижные, увеличенные до фасоли лимфатические узлы.
Грудная клетка правильной формы, правая половина ее отстает при дыхании, межреберные промежутки сглажены. Кончики пальцев врача при проведении ими вдоль подмышечной линии скользят, не ощущая межреберных промежутков. Отмечается резкое укорочение перкуторного звука справа в подмышечной области и сзади с середины лопатки до самого низа. Сзади слева у позвоночника определяется полоса притупления треугольной формы, сливающаяся с тупостью правой половины грудной клетки. Ладони, охватывающие грудную клетку, ощущают при надавливании большую резистентность и как бы одеревенелость справа. Голосовое дрожание в этой области ослаблено. В левом легком — перкуторный звук ясный. При аускультации слева дыха-
ние выслушивается без хрипов, справа вверху носит жесткий характер, а постепенно книзу делается более ослабленным и внизу почти не выслушивается.
Верхняя граница сердечной тупости — с верхнего края III ребра, левая граница — на 2 см кнаружи от сосковой линии, правая граница не определяется, сливаясь с легочной тупостью. Тоны сердца учащены (138 в минуту), приглушены, шумов не определяется. Живот мягкий, но слегка ригиден в области правого подреберья. Печень и селезенка не прощупываются. Дермографизм ярко-красный, разлитой, появляется через 10 сек и держится до 2 мин 30 сек. Рефлексы сухожильные и брюшные — жисые.
Дополнительные данные показали, что со стороны мочи у ребенка все в пределах нормы, в кале имеются ламблии. Реакция Пирке отрицательная, но реакция Манту 1 : 1000 резко положительная. Анализ крови: эр. 4 700000, НЬ 74%, цветовой показатель 0,78, л. 11400; н. 60% (с. 57% и п. 3%), лимф. 24%, мон. 14%, э. 1%, базофилов 1%. Артериальное давление 110/65 мм рт ст.
Дыхание 48 в минуту, глубина дыхания 90, жизненная емкость всего 500 мл. В мокроте палочки Коха не обнаружены. Рентгеноскопия обнаружила затемнение справа, занимающее всю нижнюю часть грудной клетки и, кроме того, более отчетливо в виде полосы соответственно междолевой косой щели (рис. 59). Левая граница сердца смещена влево, купол диафрагмы справа не дифференцируется.
С чем мы имеем дело?
Речь идет об остро развившемся заболевании дыхательного аппарата. Об этом ясно говорят как данные анамнеза, так и данные объективного исследования. Воспаление легких лобарного типа исключается тем, что притупление не соответствует полностью нижней доле, носит слишком тупой характер, отсутствует усиленный бронхиальный оттенок дыхания и нет усиления голосового дрожания. Наоборот, резко притуплённый перкуторный звук с почти полным отсутствием дыхания внизу и значительное ослабление голосового дрожания заставляют нас предполагать наличие жидкости в полости плевры, т. е. эксудативный плеврит. Скоплением жидкости объясняется и смещение сердца, а также средостения влево, что обусловило появление треугольника Раухфуса и некоторое сжатие верхней части легкого, обусловившее появление в нем жесткого дыхания.
Уменьшенная глубина дыхания и резко пониженная жизненная емкость объясняются наличием болевых ощущений и ограничением экскурсии правого легкого в силу сдавления его эксудатом. Рентгенологическое обследование подтверждает выпот в нижних частях правой половины грудной клетки и вместе с тем выявляет более густую тень в междолевой косой щели. Таким образом, совокупность данных позволяет констатировать у нашего ребенка как паракостальный, так и ин-терлобарный плеврит. Что касается характера выпота, то на основании данных температурной кривой, незначительного лейкоцитоза, ней-трофилеза и отсутствия сдвига нейтрофилов влево можно говорить о серозном, но не гнойном выпоте даже без производства пробной пункции.
Об этиологии данного плеврита мы имеем право судить по целому ряду данных. Прежде всего потому, что ребенок с 1954 г. состоит на учете тубдиспансера в связи с перенесенным первичным туберкулезным комплексом. У него имеется резко положительная реакция Манту.
Плевриты всегда являются вторичными, развивающимися на фоне какого-либо основного заболевания (пневмонии, сепсиса, туберкулеза). 7» 195
Но у нас нет никаких оснований думать о пневмонии, сепсисе. Наоборот, развитие у ребенка интерлобита почти всегда бывает связано с обострением туберкулезного очага в легких или в лимфатических узлах. Чаще всего и обычные серозные паракостальные плевриты имеют именно туберкулезную этиологию. Сравнительно редко наблюдаются ревматические серозные плевриты, но у нас нет никаких данных об этом заболевании у нашего больного. Таким образом, мы почти с полной достоверностью можем считать и у нашего больного туберкулезную этиологию серозного плеврита. В острой стадии рентгенологическое исследование не может выявить обострения первичного туберкулезного очага у корня легких, поскольку он бывает замаскирован наличием выпотного плеврита. Когда же плеврит рассосется, в большинстве случаев уже отчетливо начинают выявляться инфильтративные явления в гилюсах легких.
Надо думать, что у нашего больного произошло обострение туберкулезного очага, с одной стороны, в связи с плохими бытовыми условиями, а с другой — могла иметь некоторое значение глубокая психическая травма, связанная со смертью отца. Разберем следующий пример.
Капитолина К-, 4 лет, поступила в клинику 26/VIII 1955 г. с жалобами на высокую температуру, кашель, одышку. Девочка заболела 15/VIII, когда у нее впервые поднялась температура до 39?, развились кашель, одышка. С диагнозом бронхопневмонии девочка в тяжелом состоянии была помещена в детскую больницу Выборгского района, где был подтвержден диагноз пневмонии. Начиная же с 23/VIII общее состояние больной стало ухудшаться, температура стала давать большие размахи, усилилась одышка, появился серо-синюшный колорит кожи. При исследовании больной были обнаружены нарастание тупости в левой половине грудной клетки, ослабление дыхания. При пробной пункции плевры получен густой сливкообразный гной. Ребенок был переведен 26/VIII к нам в клинику. Девочка от 4-й беременности, родилась в срок, доношенной. Вскармливалась грудью матери. Развивалась нормально. Материально-бытовые условия семьи вполне удовлетворительные. Уход за ребенком хороший. Из заболеваний перенесла несколько раз грипп, в 2 года болела корью, в 3 — пневмонией. При поступлении в клинику состояние ребенка тяжелое, сильная одышка, дыхание 52 в минуту с раздуванием крыльев носа. Ребенок пониженного питания, окраска кожи серовато-бледная, на шее и в подмышечной области прощупываются лимфатические узлы величиной с горошину.
Граница сердца в пределах нормы, тоны сердца глуховатые, пульс резко учащен до 132 в минуту, удовлетворительного наполнения. При перкуссии легких слева в подмышечной области и сзади ниже лопатки— тупой звук и наличие одеревенелости, справа сзади в нижней доле — звук притупленно-тимпанический. При выслушивании справа — жесткое дыхание и значительное количество сухих и влажных звучных хрипов, внизу — дыхание с бронхиальным оттенком. Слева вверху — дыхание жесткое и наличие влажных хрипов, внизу — также хрипы и дыхание жесткое, но доносится как бы издалека. Голосовое дрожание и бронхофония ослаблены, отмечается эгофония, межреберные промежутки сглажены.
Живот мягкий, прощупывается край печени, выходящей из-под реберной дуги на 3 см, а также и край селезенки.
В моче обнаружены следы белка. Копрограмма нормальная.
Анализ крови: эр. 4 500 000, НЬ 68%, л. 20 100; н. 74,5% (с. 58,5%, п. 13%, юных 2%, м. 1%), лимф. 22%, мон. 3,5%.
При рентгеноскопии обнаружены слева резкое затемнение, начиная с III ребра, с горизонтальным уровнем и смещение средостения и сердца вправо. В данном случае ребенок поступил в клинику с уже установленным диагнозом левостороннего выпотного гнойного плеврита, и наше исследование могло только полностью подтвердить этот диагноз. Обращаю ваше внимание на характер температуры, общее тяжелое состояние, колорит кожи и выраженный лейкоцитоз, нейтрофилез со сдвигом влево, как полностью соответствующие гнойному характеру выпота.
В клинике состояние больного продолжало ухудшаться, выпот стал нарастать, смещение сердца увеличилось, и потому ребенку под местной анестезией был сделан в восьмом межреберье торакоцентез, через который выделилось свыше 150 мл желтоватого сливкообразного гноя с хлопьями и сгустками фибрина. В полость плевры введена дренажная трубка, фиксированная к коже швами, и создан дренажный отток гноя. В таком состоянии вы и видели ребенка.
Этиология гнойного плеврита здесь ясна. Он образовался на фоне бронхопневмонии, т. е. является синпневмоническим (парапневмониче-ским) плевритом, поскольку к моменту его образования еще были налицо явления не вполне разрешившейся пневмонии. Возбудителями являются пневмококки.
Серозные плевриты чаще встречаются у детей старшего возраста. По данным Борисова, из общего числа всех серозных плевритов на ясельный возраст приходится всего 8%, на дошкольный— 10%, на младший школьный — 36%, старший школьный — 46%. Этиология их долгое время была спорной. Одни авторы (Кисель и др.) утверждали, что они всегда только туберкулезной этиологии. Однако как клинические наблюдения, так и опыты на животных не могли подтвердить такой концепции. В настоящее время многие клиницисты считают, что большинство серозных плевритов действительно туберкулезной этиологии (в 75—• 80%), но в 20—25% нельзя найти никакой связи с туберкулезом (отрицательные биологические пробы и отрицательные клинические и рентгенологические данные), и, наоборот, выявляется несомненная связь с ревматической инфекцией (в 15—20%), а в отдельных случаях — и с нетуберкулезным заболеванием легких. В последних случаях серозные плевриты являются реактивными как результат коллатеральной реакции или как ответ на действие токсинов. Они чаще бывают при фокальной или крупозной пневмонии, отличаются небольшим образованием серозно-фибринозного выпота, доброкачественным течением и быстрым всасыванием без перехода в нагноение.
Серозные ревматические плевриты обычно выявляются через 1 — 2 недели после острого приступа, дают образование типичного серозного выпота в большом количестве и протекают параллельно с другими проявлениями ревматизма.
Что касается туберкулезных серозных плевритов, то, по Равич-Щерба, разлитой аллергический серозный плеврит является ответом сенсибилизированной плевры на туберкулезный токсин, исходящий из какого-либо отдельного очага. В этом случае он носит характер, аналогичный ревматическому плевриту.
Чаще бывает перифокальный серозный плеврит, сопровождающий легочную инфильтрацию, вовлекающую в процесс плевру. Эта форма плеврита не носит еще характера туберкулезного поражения плевры, а является неспецифическим воспалением.
По данным Карачевцевой, из 132 больных с серозным плевритом у 88 был аллергический тип, у 37 — перифокальный, у 3 — ревматический и у 4 — синпневмонический.
В противоположность этим формам может быть и истинный туберкулез плевры с образованием выпота как результат парциального поражения плевры туберкулезным процессом с частичным высыпанием бугорков, или изолированными или в сочетании с очаговым деструктивным легочным процессом. Сюда же можно отнести и гематогенный серозный плеврит при генерализованном туберкулезе.
Понять происхождение серозных плевритов мы можем только с точки зрения реактивности макроорганизма. Обычно, серозные плевриты возникают у детей аллергизированных при воздействии на них раздражающих факторов и при нарушении нервнорегуляторных механизмов. Чаще всего они выявляются у детей ослабленных, плохо развивающихся, получавших неполноценное питание, живших в плохих социально-бытовых условиях, подвергавшихся частым инфекциям. Имеет значение и воздействие климатических факторов, поскольку чаще всего они выявляются в осенние и весенние месяцы с резкими колебаниями температуры. Некоторую роль играют переохлаждение, злоупотребление солнцем, ртутно-кварцевой лампой, а также психические переживания. По данным Медовикова, при этом происходят раздражение и повышение тонуса симпатического отдела вегетативной нервной системы.
Активные очаги, оставшиеся после первичной инфекции в железах, гилюсах и средостении, находящиеся близко к плевре, связанные с ней лимфотоком, являются основным источником ее инфицирования в течение всего детства. Сама система легочного кровообращения и лимфотоков способствует фиксации палочек Коха, поступающих из бронхиальных узлов и из средостения в субплевральное пространство. Через грудной проток, верхнюю полую вену и правое сердце по малому кругу кровообращения инфекция может быть занесена в подплевраль-ную капиллярную сеть. Исследования Струкова показали, что ретроградные токи лимфы у детей не ограничиваются областью, прилегающей к корню, а распространяются в дорсо-каудальном направлении и могут достигать плевры и образовывать лимфангоиты подплевральной сети. Таким образом, у детей сравнительно легко образуются условия для распространения туберкулезного процесса на висцеральную плевру как контактным, так и лимфо-гематогенным путем. Париетальный листок плевры вовлекается в процесс позднее в результате сенсибилизации.
Висцеральные плевриты протекают без местных болевых симптомов при явлениях общей интоксикации. Воспалительные изменения париетальной плевры идут уже обычно вместе с коллатеральной реакцией со стороны других прилегающих к ней органов и тканей и прежде всего с болевыми ощущениями. Чаще приходится наблюдать поражение обоих листков плевры.
Характер воспалительной реакции плевры зависит от массивности и вирулентности инфекции, общей и специфической резистентности организма, его возрастных морфологических особенностей, аллергического состояния ткани и ряда экзогенных и эндогенных факторов. В связи с наличием активных очагов в железах корня легких у детей часто развиваются медиасгинальные и междолевые плевриты, но из-за трудности их выявления они не всегда диагностируются.
Из экспериментов на животных и клинических наблюдений нам известно, что плевра в нормальном состоянии обладает большой естественной сопротивляемостью и устойчивостью к микробам, является своеобразным защитным органом (Нетцель, Вассерман, Цитрон и др.). Микробы, введенные в полость плевры, частично гибнут под действием бактерицидной жидкости плевры, частично фагоцитируются. В плевральной жидкости доказано наличие преципитинов, агглютининов, оп-198
сонинов. Всякое же нарушение целостности плевры или ее раздражение изменяет ее реактивность, понижает ее сопротивляемость к патогенным микробам, и она теряет свои защитные физиологические свойства. С другой стороны, всякое изменение общего состояния организма, ослабление иммунитета и снижение общих реактивных особенностей неизбежно отражается и на реактивности плевры.
Чтобы понять происхождение плеврита, надо не только найти тот или Иной очаг в организме, но надо понять общее состояние организма и его реактивность. В частности, возникновению плевритов могут способствовать такие факторы, как переохлаждение, переоблучение солнцем, кварцем, травма. Все эти моменты ведут к раздражению симпатического отдела вегетативной нервной системы, изменяют кровообращение в плевре, ведут к венозному застою и ослаблению ее сопротивляемости.
У детей имеются и возрастные местные анатомо-физиологические особенности, благоприятствующие развитию плеврита, именно рыхлость, нежность, обильная васкуляризация ткани плевры и средостения, относительно малая подвижность грудной клетки и плевральных листков, наличие в ней широких синусов, бухт, неполных междолевых щелей, тесная связь плевры с легкими благодаря густой сети лимфатических сосудов (Рабинович, Белоусова). При всяком воспалении плевры имеет место развитие сперва гиперемии, затем набухания и десквамации эпителия, образование наложений и выпотов. Эксудат любого характера может накапливаться во всех участках плевральной полости и быть паракостальным, медиастинальным, интерлобарным и поддиафрагмаль-ным. Давление в полости плевры при плеврите всегда отрицательное и даже ниже, чем в норме. Распределение выпота в полости плевры своеобразно, она скапливается не там, куда ее влечет тяжесть, а там, где позволяет легочная ткань, где легче всего оказываются свободные пространства для жидкости. Такими местами являются каудально-ла-теральные отделы плевральной полости, где имеет место наибольшее расширение грудной клетки в силу большего развертывания реберной дуги, максимального спадения легких и наличия максимального отрицательного давления. Это было установлено еще Соколовым. Если ребенок дышит за счет развертывания верхних отделов грудной клетки или дыхание у него поверхностное, то такого распределения выпота может и не быть, а, наоборот, развивается так называемый плащевид-ный плеврит.
Гнойные плевриты, как я сказал, являются по преимуществу заболеванием детей раннего возраста. Из 100 больных на возраст до 5 лет приходится 81. Возбудителем их в 65—80% является пневмококк, но у детей первых месяцев встречаются чаще стрептококки.
Как и серозные плевриты, гнойные всегда бывают вторичными заболеваниями, возникшими на почве мелкоочаговой или крупозной пневмонии, абсцесса легких, бронхоэктазий, медиастинита, перикардита, поддиафрагмального абсцесса или флегмоны грудной стенки, реже фарингита, ангины, синусита, заглоточного абсцесса, острых инфекций и хронических гнойных заболеваний. По Борисову, больше 90% гнойных плевритов исходят из поражения легких.
Надо думать, что относительная частота гнойных плевритов пневмококкового характера объясняется незрелостью нервнорефлекторных механизмов ребенка, несовершенством выработки антител и более легкой проницаемостью и меньшей стойкостью плевры. При фокальных и крупозных формах пневмоний детей старшего возраста часто имеет место раздражение плевры и даже образование в ней реактивного вы-
пота, но организм задерживает его на этой фазе и обусловливает быстрое всасывание. У ребенка же раннего возраста проникновение возбудителей в полость плевры вслед за ее раздражением уже неизбежно ведет к образованию гнойного воспаления. Так называемые парапнев-монические плевриты возникают в результате прорыва в полость плевры абсцесса, нагноившегося пневмонического очага, вследствие перехода инфекции per continuitatem или- по лимфатическим путям.
Постпневмонические плевриты встречаются чаще у детей более старшего возраста. Механизм их возникновения — это или разрыв оставшихся, неликвидированных гнойных подплевральных очажков, или занос на ослабленную и сенсибилизированную плевру микробов по лимфатическим путям из более отдаленных очагов.
Но опять-таки одного заноса микробов в плевру еще не достаточно, необходимо ослабление естественной сопротивляемости организма, понижение общего иммунитета. Циркуляция в крови токсинов также способствует этому, равно как и наличие вредных факторов охлаждения, нарушений правильной гигиены, питания.
Как диагностируется плеврит, я вам показал на больных. Вы видели, что имеется целый ряд типичных симптомов плеврита при осмотре, пальпации, перкуссии, аускультации и рентгенологическом исследовании, если только имеется типичное паракостальное расположение выпота. Труднее диагностика при так называемых плащевидных плевритах. Местные изменения здесь не характерны, но все же можно заметить незначительное отставание больной стороны при дыхании, некоторое выбухание верхних отделов, отечность кожи, перкуторный же звук почти не изменен и местами даже с тимпаническим оттенком, и дыхание прослушивается. Здесь решающее значение принадлежит рентгенологическому исследованию: наличие завуалирования легкого и типичной краевой полоски решает диагноз.
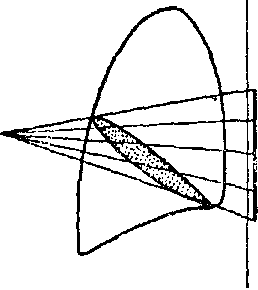
Еще труднее диагностика интерлобарных плевритов. При них будут только общие явления — токсикоз, высокая температура, лейкоцитоз, нейтрофилез. Перкуторные и аускультативные изменения большей частью не выражены или очень незначительны по ходу междолевых борозд (рис. 60). Но зато здесь рентгеноскопия определяет диагноз. Выпот в верхней щели выступает в обычном положении больного в виде полосы, веретена или сплющенного овала с хорошо очерченными краями. Выпот в главной правой косой щели лучше всего определяется в лор-дотическом положении Флейшнера. Тогда он выявляется в виде треугольника с острым концом с резко очерченными краями. В обычном положении видна только размытая тень неправильной формы. Все это наглядно представляет прилагаемая схема (рис. 61).
Медиастинальные плевриты также диагностируются при помощи рентгенологического исследования.
Пробные пункции при гнойных плевритах обязательны, они решает диагноз и определяют характер выпота и возбудителя.
Гнойные плевриты у детей можно разделить на короткие, затяжные и рецидивирующие. Тяжесть течения зависит от возбудителя, времени возникновения выпота и количества гноя. Стрептококковые плевриты протекают тяжелее, чем пневмококковые.
Синпневмонические плевриты принимали прежде у детей раннего возраста более тяжелое течение с явлениями резкого токсикоза, чем постпневмонические. Они давали рецидивы, перфоративные эмпиемы под кожу, в клетчатку, средостение, в околопочечную клетчатку, в полость перикарда, а также в просвет бронхов, в трахею. В связи с при-200
менением антибиотиков сейчас гнойные плевриты у детей очень редки, в то время как прежде каждая 8-я пневмония осложнялась гнойным плевритом.
Серозные плевриты можно разделить по течению на однофазные, моноциклические, затяжные, рецидивирующие. Первые начинаются остро или исподволь, продолжаются около 3—5 недель и могут быть как легкими, так и тяжелыми, протекающими по типу септического заболевания, с гектической температурой, помрачением сознания, явлениями коллапса. Температура в обычных случаях держится в пределах 38—39° около 15—20 дней на одном уровне, но может быть и ре-миттирующей и интермиттирую-щей. Снижение температуры чаще бывает медленно литическим. Рецидивирующая форма, встречающаяся примерно у 25% всех больных, дает волнообразную температуру или 2—3 рецидива повышения температуры, причем соответственно волнам температуры наблюдается ухудшение самочувствия, иногда увеличение выпота, повышение РОЭ. Нередко литическое падение температуры очень долго не доходит до нормы, температура держится на субфебрильных цифрах, временами давая свечки. При этих Рис. 60. Схема проекции междолевых щелей.
формах ТЩатеЛЬНОе КЛИНИЧесКОе а — fissura interiobaris nedia; б — fissura interiobaris
и рентгенологическое исследова- pdnceps'' *чс^!*гкое- 1 ~
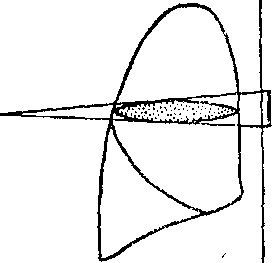
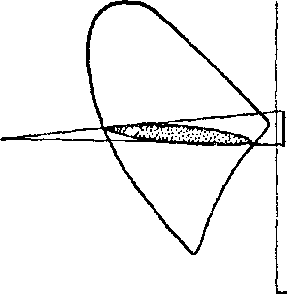
/ // ~ ///
Рис. 61. Положение больного при рентгеноскопии междолевых плевритов.
/ — обыкновенное передне-заднее положение для верхней щели дает резко очерченное затемнение; // — обычное передне-заднее положение для цижней косой щели дает нечеткое слабое затемнение; /// — лордотическое положение для нижней косой щели дает резко очерченное клиновидной формы затемнение.
ние открывает наличие специфического поражения легких или бронхиальных узлов.
Реактивные серозные плевриты на фоне воспаления легких протекают с явлениями лейкоцитоза, нейтрофилеза и подвергаются рассасы-
ванию гораздо быстрее, иногда в несколько дней, иногда одновременно с ликвидацией легочного очага, и только в небольшой части случаев выпот задерживается в полости и после разрешения пневмонии.
При всех формах серозного плеврита имеет место поражение других органов. Помимо обострения со стороны бронхиальных узлов и легких, в редких случаях наблюдаются проявления диссеминации туберкулеза. У отдельных больных встречаются изменения в перикарде, брюшине, в суставах, раздражение мозговых оболочек. Переход серозного плеврита в гнойный и развитие пневмоторакса обычно наблюдаются лишь при инфицировании полости плевры другими микробами.
По исчезновении выпота в полости плевры остаются плевральные сращения и довольно долго высокая РОЭ. От серозного плеврита дети обычно не погибают, но катамнез показывает, что через определенное время после выписки из больницы у них нередко наблюдаются обострения туберкулеза, от которого они могут и погибнуть. Конечно, много значит, в какие условия ребенок попадает после больницы.
Течение гнойных плевритов может быть коротким, затяжным, рецидивирующим, что зависит от возраста, степени сопротивляемости ребенка, вида микробов, их вирулентности и от характера первичного страдания (сепсис, пневмония). У грудных детей они протекают тяжелее, чем у старших. У последних они часто принимают хронический и рецидивирующий характер, но дают более благоприятный прогноз. Более тяжело протекают стрептококковые плевриты, а также при комбинации пневмо- и стрептококка. У значительной части больных наблюдаются рецидивы, причиной которых являются задержка микробов в гнойных осумкованных выпотах, швартах и понижение сопротивляемости организма. Хронические формы являются продолжением затянувшихся острых или рецидивирующих форм. Чаще хроническое течение дают осумкованные, ограниченные пристеночные эмпиемы, реже — междолевые или медиастинальные.
Из осложнений можно указать на выхождение гноя под кожу грудной клетки, реже — в клетчатку средостения или в околопочечную клетчатку, в перикард, в пищевод. Может образоваться и внутренняя перфорация и выхождение гноя в просвет бронха, трахеи, что проявится отхождением гноя полным ртом во время приступов кашля. При такой перфорации иногда наступает значительное улучшение. Такие прорывы прежде'наблюдали примерно у 7—10% всех больных.
Гнойные плевриты часто осложняются гнойным отитом, антритом, менингитом, общим сепсисом. Прежде гнойные плевриты давали летальность у детей раннего возраста до 40%, у детей старшего возраста — 15—20% (Краснобаев). В настоящее время в связи с применением антибиотиков при лечении плевритов летальность резко снижена.
При серозных плевритах наша терапия должна быть выжидательной и симптоматической, но активной в отношении туберкулеза. Учитывая туберкулезную этиологию серозных плевритов и наличие в организме обострения специфического характера, целесообразно назначение ребенку стрептомицина, ПАСК, фтивазида, а также рыбьего жира.
Как я уже говорил, мы избегаем даже пробных пункций, так как всякая травма плевры, даже незначительная, может изменить ее реактивность и вызвать не улучшение, а ухудшение. Диагностика же серозного выпота плеврита в подавляющем большинстве случаев и так ясна. Конечно, при подозрении на гнойный плеврит пункция является уже обязательной. При очень большом серозном выпоте, затрудняющем дыхание, сдавливающем органы, обусловливающем резкую одышку, цианоз, показано выпускание жидкости из полости плевры. 202
Ребенку необходим постельный режим с широким использованием свежего воздуха. Пища должна быть смешанной, высококалорийной, богатой витаминами, но с некоторым ограничением жидкости и хлористого натрия, способствующих задержке воды в организме. Применение банок, согревающих компрессов, горчичников обычно малоэффективно. Рекомендуемую многими авторами аутогемотерапию мы не применяем, ибо не видим от нее какого-либо эффекта и она мало обоснована теоретически. Большое значение имеют трансфузии крови с целью повышения общей сопротивляемости организма.
Также малоэффективны широко применявшиеся прежде втирания зеленого мыла в остром периоде. Их можно применять, если рассасывание выпота затягивается. Но лучше вместо зеленого мыла назначать втирания йод-вазогена. Имеет некоторый смысл назначение кальция (особенно глюконата кальция) как вещества, обладающего противовоспалительным свойством и влияющего на состояние сенсибилизации. При этом мы избегаем применять его внутривенно, оберегая ребенка от психической травмы. Даем препарат внутрь в виде 10%-ного раствора, хотя некоторые авторы и советуют именно подкожное введение слабых растворов (0,25%) от I мл с повышением дозы до 10 мл. Для общего укрепления назначают рыбий жир, железо, фитин. Для укрепления стенок сосудов и понижения их проницаемости дают цитрин и рутин.
Для противодействия образованию эксудатов можно назначать и мочегонное (диуретин). При наличии резких болей в груди можно испробовать внутрикожную новокаиновую блокаду (введение по ходу ребер 0,25%-ного раствора новокаина в количестве 15—30 мл). Новокаин оказывает некоторое влияние на течение воспалительного процесса. В менее тяжелых случаях можно ограничиться применением внутрь кодеина, дионина, пантопона.
После рассасывания жидкости из плевры и снижения температуры до нормальной необходимо еще длительное наблюдение за больным ребенком. Для полного затихания туберкулезного процесса в очагах необходимо принять следующие меры: в течение 1—2 месяцев после выписки из больницы ребенка рекомендуется выдержать в условиях облегченной нагрузки, усиленного питания и широкого использования свежего воздуха. Крайне желательно направить ребенка в санаторные или полусанаторные условия. Для предупреждения спаек и деформаций показана дыхательная гимнастика. При наличии же специфических очагов показана и специфическая терапия: стрептомицин, фтивазид, ПАСК Ревматические серозные плевриты протекают более благоприятно и требуют только антиревматического лечения.
Для лечения гнойных плевритов требуется уже более энергичное врачебное вмешательство. Нужно помнить, что гнойный плеврит — это не только местное заболевание, но и заболевание всего организма в целом. Поэтому ребенку необходимо создать все условия для укрепления и улучшения общего состояния. Ребенок должен быть окружен особенно хорошим уходом, режимом с широким использованием свежего воздуха. Учитывая, что ребенок с плевритом теряет значительное количество воды и белка, страдает плохим аппетитом, расстройством кишечника, склонен к дистрофии, ему необходимо особенно полноценное питание, высококалорийное, с большим содержанием белка и витаминов. Необходимо следить за работой кишечника, давая пепсин, панкреатин, тонизирующие. Совершенно необходимы также и средства, повышающие общий иммунитет, снижающие интоксикацию организма, в виде гемотрансфузии, введения витаминов А, В и С.
Для борьбы с инфекционным началом необходимо энергичное лечение антибиотиками (пенициллином, стрептомицином, биомицином и др.) с дачей их внутрь и введением парентерально. Совершенно необходимо удалить гной из полости плевры и ввести в нее антибиотики. Гной удаляют или через толстую иглу с отсасыванием большим люэров-ским шприцем, или при наличии густого гноя при помощи аппарата Потэна или толстым троакаром с надетой резиновой трубкой. После отсасывания гноя вводят в полость плевры по 50 ООО ед. пенициллина повторно. Одновременно делают внутримышечные инъекции антибиотиков. Если не удается удаление гноя вышеописанным методом, применяют операцию торакотомии. К операции резекции ребра в настоящее время прибегают редко, поскольку она дает ряд тяжелых отдаленных последствий.
|
8/Х | 9 | ID 1 7/ | 12 | 13 | П | 15 | 16 | 17 | 18 | 19 \ 20 \ 21 | 2 |
2 | 23 |
|
Стрептоиид Стрептоиид п енациллин а т и. S 0.3 и й |
|
|
о Глюконат кальиия о \ Витамины Си В, /\ а \ А а Кофеин 1% п 1 \ а а /\ |
|
|
Стул нормальный | |
|
Диета, для туберкулезныи больныи | |
Рис. 62. Температурная кривая ребенка В. А., 8 лет, с серозным плевритом.
Симптоматически применяют кофеин, гитален, камфару, карболен. В дальнейшем необходима дыхательная гимнастика.
У наших больных лечение проводилось в соответствии с этими принципами.
Ребенок с серозным плевритом (рис. 62) вначале получал у нас в клинике курс лечения стрептомицином по 200 000 ед. 2 раза в день в течение 16 дней и ввиду наличия тонзиллита дополнительно был проведен курс инъекций пенициллина (по 200 000 ед. 2 раза в день в течение 10 дней). После отмены пенициллина ему был назначен фтива-зид по 0,2 3 раза в день. Одновременно как противовоспалительное средство ребенку давали внутрь 10%-ный раствор глюконата кальция по 1 десертной ложке 4 раза в день в течение 16 дней и витамины (аскорбиновую кислоту по 100 мг и витамин Bi по 5 мг вместе с глюкозой внутрь 2 раза в день).
Первое время в течение 7 дней больной получал также внутрь 1%-ный раствор кофеина по 1 десертной ложке 3 раза в день.
Пищу ребенок получал высококалорийную, как туберкулезный больной.
Что касается второй больной с гнойным плевритом, то ее длительно лечили вначале повторными отсасываниями гноя, введением пенициллина в полость плевры к парентерально, гемотрансфузиями. Но ввиду того, что гной в полости плевры все накапливался, ребенок истощался, ему была сделана торакотомия с наложением дренажа для усиления оттока гноя, и ребенок был переведен в хирургическое отделение.
