
Хирургия пищевода руководство для врачей. Черноусов А.Ф
..pdf
Рис. 63. Наиболее часто встречающиеся варианты ветвления первой (а, б) и второй (в, г) радиальных тонкокишечных артерий.
тично иссекают клетчатку. При этом встретившиеся лимфатические узлы аккуратно удаляют, перевязывая питающие их мелкие сосуды во избежа ние неприятного кровотечения, затрудняющего дальнейшие этапы опера ции. Перед перевязкой радиальных сосудов и их ветвей всегда выполняют пробное пережатие с помощью мягких сосудистых зажимов, как можно дальше от развилки (рис. 64). В области проксимального конца планиру емого трансплантата мягкий сосудистый зажим кладут на аркаду в по перечном направлении по отношению к длиннику кишки. Оценивают адекватность кровоснабжения будущего проксимального конца транс плантата. Если видимая пульсация во всех ветвях 1-й артерии исчезает, кишка начинает синеть и теряет тонус, приходится отказываться от вклю чения этого участка кишки в трансплантат.
При обследовании 2-го радиального сосуда необходимо выяснить, надо ли перевязывать его основной ствол или можно ограничиться пере-
140
medwedi.ru
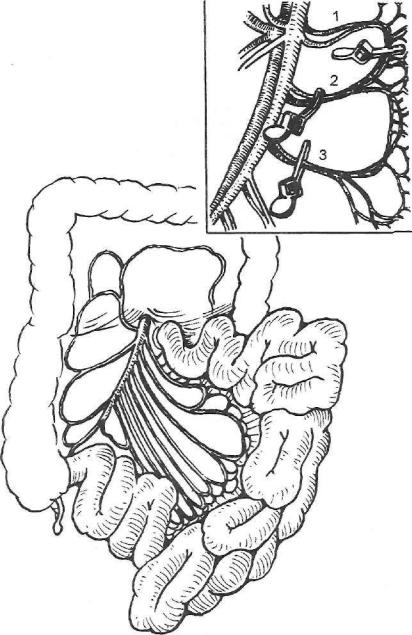
Рис. 64. Кровоснабжение тонкой кишки. Пробное пережатие 2—3-го радиальных сосудов и аркады между 1-м и 2-м радиальными сосудами при формировании тонкокишечного трансплантата.
141
вязкой ветвей, что предпочтительнее для формирования трансплантата наибольшей длины. При 1-м варианте ветвления 2-го еюнального сосуда (см. рис. 63, в, г) перевязка его ветвей и обеспечение кровотока по вто ричным аркадам вполне возможны. Если есть необходимость, так же перевязывают более дистальные сосуды или их ветви. Таким образом, в зависимости от длины выкраиваемого изоперистальтического трансплан тата, количества и ширины аркад основным питающим сосудом чаще оказываются 3-я и 4-я, реже — 5-я радиальные кишечные артерии. Необ ходимую длину трансплантата (при субтотальной эзофагопластике — от устья основного питающего сосуда в корне брыжейки до угла нижней че люсти) измеряют, укладывая нить или тесьму вдоль сосудистых аркад. Для упрощения этой процедуры предварительно рассекают брюшинные листки вдоль аркад или в виде трилистников, отступя от сосудов пример но на 1,5 см.
При удовлетворительном кровоснабжении проксимального конца бу дущего трансплантата артерии и вены брыжейки, освобожденные от брю шины и клетчатки, пересекают между зажимами отдельно друг от друга и как можно дальше от развилок между аркадами, чтобы не нарушить кро воток по ним. В то же время необходимо иметь в виду, что радиальные сосуды могут ветвиться очень близко к основным стволам верхней бры жеечной артерии и вены, которые необходимо также тщательно оберегать от травмы. Поэтому большое значение имеет использование специально го, очень точного и надежного инструментария (зажимы, пинцеты, нож ницы), позволяющего исключить соскальзывание лигатур или зажимов и любую травму питающих кишку сосудов. Затем пересекают кишку в про ксимальной ее части в намеченном месте (при использовании 1-й тощекишечной артерии проксимальный конец кишки может быть весьма коротким — всего несколько сантиметров). Аборальный конец кишки ушивают. У основания трансплантата накладывают Y-образный еюноеюноанастомоз по типу «конец в бок».
После этого формируют загрудинно-предфасциальный (или подкож ный) канал от мечевидного отростка до яремной вырезки грудины с по мощью ложек С.С.Юдина. Не следует пытаться формировать загрудинный тоннель рукой: это часто приводит к повреждению медиастанальных плевральных листков. При использовании ложек С.С.Юдина такое ос ложнение встречается очень редко.
В других случаях (после предварительного трансхиатального удаления пищевода) тонкокишечный трансплантат обычно планируют провести на шею через заднее средостение. Наконец, не исключен вариант и внутриплевральной сегментарной пластики пищевода. Перед проведением трансплантата на шею его сосудистую ножку (брыжейку) фиксируют 1— 2 швами к апоневрозу в области правого края лапаротомной раны, чтобы предотвратить перекрут ножки.
Разрезом параллельно и кпереди от левой кивательной мышцы об нажают пищевод на шее. Выводят в рану трансплантат и формируют эзофагоеюноанастомоз по одной из подходящих методик: «бок в бок» при отсутствии «слепого мешка» пищевода, «конец в конец» или «конец в бок» с пересечением пищевода и ушиванием его аборального конца, если имеется опасность образованияmedwedi«слепого.ru мешка» собственного пи щевода.
142

Рис. 65. «Выпрямление» тонкокишечного трансплантата (а—в). Объяснения в тексте.
При большом количестве избыточных кишечных петель, препятству ющих проведению трансплантата на шею, их резецируют, пересекая толь ко короткие сосуды, тщательно предохраняя от травмы сосудистые ар кады. Таким образом, трансплантат «выпрямляется», что значительно улучшает пассаж пищи и в определенной степени кровоснабжение верх него конца трансплантата, так как уменьшается масса ткани кишки и со храняется сосудистое русло (рис. 65, а—в).
При недостаточной для наложения анастомоза на шее длине тонко кишечного трансплантата его укладывают под кожу груди, выводя про-
143

Рис. 66. Формирование концевой еюностомы по Ру на передней стенке грудной клетки для последующей ремобилизации тонкокишечного трансплантата.
ксимальныи конец как можно выше в виде концевой еюностомы для того, чтобы в последующем (через 3—4 мес) выполнить ремобилизацию трансплантата (рис. 66).
В зависимости от того, до какого уровня под кожей груди удалось до вести тонкокишечный трансплантат, а также от протяженности ожоговой стриктуры ремобилизация и завершение 2-го этапа эзофагопластики мо гут быть выполнены различно.
Так, если трансплантат доведен до грудиноключичного сочленения, а пишевод обожжен почти весь или полностью, делают один большой раз рез от уровня перстневидного хряща трахеи книзу, сначала параллельно и кпереди от левой кивательной мышцы, затем по средней линии груди и живота с обходом пупка слева ( п е р в ы й в а р и а н т ) . Выделяют транс плантат из сращений острым путем, стараясь не повредить питающих со-
144
medwedi.ru

Рис. 67. Ремобилизация тонкокишеч ного трансплантата в брюшной полос ти и в подкожном канале (справа ввер ху схема операционного доступа).
судов. Обязательно необходимо выделить трансплантат из спаек в брюш ной полости (рис. 67). Этот прием позволяет, как правило, удлинить его настолько, чтобы можно было завершить пластику. Если длина транс плантата после предпринятых мер остается недостаточной для наложения анастомоза на шею (со временем выкроенная кишка и ее брыжейка, как известно, всегда удлиняются), то, проведя пробное пережатие, убедив шись в адекватности кровоснабжения трансплантата, пересекают и пере вязывают еще один радиальный сосуд в брыжейке тощей кишки (рис. 68). Подтягиванию трансплантата на шею может помешать слишком высоко сформированный Y-образный еюноеюноанастомоз. В таких случаях анас томоз резецируют, проходимость тощей кишки восстанавливают анасто мозом «конец в конец» и накладывают новый Y-образный еюноеюно анастомоз (рис. 69, а, б).
145

Рис. 68. Ремобилизованный тонкоки шечный трансплантат подготовлен для пересечения еще одного радиального сосуда.
В других случаях, когда трансплантат доведен при предыдущей опера ции только до середины тела грудины, разрез книзу начинают с этого уровня, а на шее делают отдельный разрез для доступа к пищеводу. Трансплантат ремобилизуют, как было указано выше. Между двумя раз резами кожи и подкожной жировой клетчатки формируют тоннель и со единяют трансплантат с шейным отделом пищевода (рис. 69, в, г).
В т о р о й о с н о в н о й в а р и а н т (при условии сохранения верхнегрудного отдела пищевода): трансплантат ремобилизуют из под кожного тоннеля, выполняют переднебоковую торакотомию справа в IV межреберье и переводят трансплантат в правую плевральную полость (рис. 70, а, б). Для этого делают диафрагмокруротомию по Савиных. Анастомоз трансплантата с пищеводом под куполом плевры формируют по одной из подходящих методик (рис. 70, в, г). Недостатки внугриплевральной эзофагопластики известны: значительная тяжесть операции и опасность несостоятельности пищеводного анастомоза, поэтому больной должен быть достаточно сохранным. Внутрипросветная декомпрессия и адекватное дренирование области операции обязательны.
146
medwedi.ru

Рис. 69. «Удлинение» тонкокишечного трансплантата перенесением Y-образного анастомоза в дистальном направлении. I вариант (а, б), II вариант (в, г). Объяс нения в тексте.
147

Рис. 70. Перенесение подкожного трансплантата в правую плевральную полость (а, б), ремобилизация с перемещением его на шею (в, г).
148
medwedi.ru

Для с е г м е н т а р н о й п л а с т и к и пищевода в плевральной полости по типу «чемоданной ручки» и даже для пластики шейного отде ла пищевода может быть использован небольшой сегмент тощей кишки на длинной сосудистой ножке. При этом основным питающим сосудом становится 2-я или 3-я радиальная артерия, а трансплантат располагается антиперистальтически. Избыток тощей кишки удаляют, пересекая корот кие сосуды (рис. 71).
149
