
Хирургия пищевода руководство для врачей. Черноусов А.Ф
..pdf
Рис. 126. Формирование желудочной культи (а, б) и начальный момент наложе ния анастомоза с пищеводом (в).
из желудка в пищевод, на пищевод сразу выше опухоли накладывают Г- образный зажим и ниже зажима пересекают; мобилизованный желудок выводят в рану и формируют желудочную культю. Потягивая с помощью Г-образного зажима пищевод книзу и кпереди, на V2 периметра рассекают
его заднюю стенку по линии намеченной резекции и накладывают пер medwedi.ru
вый ряд узловых швов на заднюю губу анастомоза (рис. 126 а—в). После
211

этого пересекают переднюю полуокружность пищевода и, проведя в же лудочную культю толстый зонд, формируют переднюю стенку анастомоза (рис. 127, а—в). Затем по всему периметру анастомоза накладывают второй
ряд узловых П-образных «салазочных» швов по БорбЗОВу В КОЛИЧОСТВв |
I |
|||
5, В зависимоегп от ДИАМОТроВ AHACTQMQзпрусмы.ч ОРГАНОВ (рИС I 28) |
ЭТИ |
|||
ШВЫ бвру! НА 1АЖИМЫ| lATOM УДАЛЯЮ! |
к'н.ч, шпы or i т и п |
us |
упиши |
|
.1 I) ЦО ПЛОТНОГО I OlipHI 1)1 ИОИОПИМ |
« ШИ1Ш0ММХ I | |
I ПО |
'>'н |н.1|ц 1.1 |
|
ТЯГИВАЮТ, начиная С заднем стенки анастомоза, при пом и,пи.и • ГА10Т iniiiai niinpoiiai I. ПИЩОВОД В желудочную трубку. В ре IVHI.I,
с и я ВНТИрбфЛЮКОНЫЙ ЭЗОфАГОГАОТрОАНАОТОМОЗ ПО ТИПУ «ЧврН
иопроливАйки» I •«>111 ОТВНКЙ пищеводе ГОНКАЯ п нопрочиАЯ, I не иичитьоя однорядным швом, п<- прибегли I ПОПЫТКАМ фор
ИНТИрофЛК)! I пин» пни.и ми.пикши.н о .т.к ГОМОЗИ ПрИ 01И п и т lyioi i.м КО I ЦИИЛЫ1Ы1 I ШИШН01ЦИ1 НИН ipil'l'lil
15.5.3. Осложнения операции проксимальной резекции желудка
Осложнения во время операции. 1. Ранение селезенки при мобилизации желудка происходит обычно при грубых манипуляциях и неизбежно ведет к увеличению кровопотери, усложнению и увеличению времени операции. Для прекращения кровотечения, пока не перевязаны селезеночные сосуды, на ножку селезенки необходимо наложить длинный зажим.
2. Ранение крупных сосудов — артерий и вен возможно при выполне нии расширенной лимфаденэктомии. Для профилактики подобного ос ложнения необходимы деликатное и неторопливое обращение с тканями, использование атравматического инструментария (пинцеты, ножницы, зажимы). При ранении крупных, жизненно важных сосудов возникает не обходимость в наложении сосудистого шва.
3. Ранение пищевода. Если стенка желудочной культи толстая, а стенка пищевода, наоборот, тонкая, рыхлая и непрочная, никогда не следует при формировании анастомоза пытаться во что бы то ни стало наложить, второй ряд инвагинационных швов: при этом мышцы пищевода будут рваться и анастомоз нужно будет перекладывать в худших условиях. Однорядные анастомозы также хорошо заживают, если сформированы аккуратно, атравматическими узловыми синтетическими монофиламентными швами без из лишнего затягивания узлов (только до плотного соприкосновения тканей).
Осложнения ближайшего послеоперационного периода. 1. Несостоя тельность эзофагогастроанастомоза чаще бывает частичной, субклини ческой и определяется только при контрольном рентгеновском иссле довании с водорастворимым контрастом на 5-е сутки после операции. При этом обычно выявляют «усик» контрастного вещества, выходящего за контуры анастомоза. Необходимо с помощью эндоскопической техни ки провести зонд для питания в двенадцатиперстную кишку, продолжить интенсивную антибактериальную терапию при ежедневном рентгеноло гическом контроле за состоянием плевральных полостей, диафрагмы, анастомоза. Обычно такая несостоятельность ликвидируется консерва тивным лечением в течение 7—10 дней. В других случаях развивается поддиафрагмальный абсцесс, который необходимо пунктировать и промы вать под контролем рентгеноскопии, ультрасонографии или компьютер ной томографии.
Несостоятельность швов анастомоза на большом протяжении наблю дается реже, проявляется признаками местного или разлитого перитонита. В таких случаях необходимы экстренная лапаротомия, санация и дрениро вание брюшной полости, адекватное дренирование области анастомоза.
Несостоятельность высокого анастомоза может осложниться медиастинитом и плевритом. При этом также необходимо проводить адекватное дренирование, повторные плевральные пункции или дренирование плев ральной полости, если анастомоз сообщается с ней.
Осложнения отдаленного послеоперационного периода. 1. Чаще всего это рубцовый стеноз эзофагогастроанастомоза, развивающийся обычно у больных, перенесших в ближайшем послеоперационном периоде несо стоятельность швов анастомоза. Лечение состоит в бужировании и гидро статической баллонной дилатации анастомоза, эффект в большинстве случаев хороший.
214
medwedi.ru
2. Рефлюкс-эзофагит. Развивается чаше при однорядном анастомозе, который не в состоянии предотвратить желудочно-пищеводный рефлюкс. Может возникать и тогда, когда инвагинирующие швы второго ряда на кладывают слишком близко к первому и антирефлюксный эффект при таком клапане не достигается. Осложнение лечат по общим правилам, из ложенным в предыдущих разделах.
15.6.Внутриплевральная резекция пищевода
содномоментной пластикой желудком
Показания: 1) кардиоэзофагеальный рак; 2) послеожоговые и пептические стриктуры нижней трети пищевода, не поддающиеся лечению бужированием.
Если в первом случае замещение резецированного пищевода по онко логическим соображениям лучше делать с помощью изоперистальтической желудочной трубки, то при доброкачественных стриктурах можно использовать и целый желудок (рис. 129).
Противопоказания: 1) выраженные послеожоговые деформации и сте нозы желудка; 2) повреждение желудочно-сальниковых сосудов во время предыдущих операций; 3) грубо сформированная гастростома с резкой деформацией желудка; 4) другие предшествовавшие операции, исклю чающие использование желудка для эзофагопластики (резекция желудка, гастроэнтеростомия и т.д.); 5) выраженные кардиореспираторные рас стройства.
Специальная подготовка: по общепринятой схеме, антибактериальная профилактика.
Специальный инструментарий: расширители — подъемники реберных дуг Сигала.
Позиция больного: сначала на спине с валиком под нижними ребрами, затем на левом боку с валиком на уровне лопаток (операционный стол поворачивают налево вместе с больным).
Анестезия: эндотрахеальный наркоз.
Доступ: широкая верхняя срединная лапаротомия с обходом пупка слева, затем переднебоковая торакотомия в IV—V межреберьях справа.
15.6.1.Основные этапы операции:
—лапаротомия, ревизия брюшной полости на предмет выявления метастазов;
—мобилизация левой доли печени и абдоминального отдела пище вода; сагиттальная диафрагмотомия, мобилизация нижнегрудного отдела пищевода, определение резектабельности опухоли;
—мобилизация желудка, лимфаденэктомия в объеме D2 или D3, пересечение пищевода выше опухоли;
—формирование желудочного трансплантата, удаление препарата, дренирование и закрытие брюшной полости;
—торакотомия, выведение трансплантата в плевральную полость;
215

Рис. 129. Внутриплевральная пластика пищевода желудком. Схема формирования трансплантата при раке (а, б) и при доброкачественных стриктурах (в, г) (рис. 130—138 — этапы операции).
216
medwedi.ru

дополнительная мобилизация и резекция пищевода, удаление лим фатических узлов заднего средостения; формирование эзофагогастроанастомоза, дренирование плевраль ной полости.
15.6.2. Техника операции
При кардиоэзофагеальном раке операцию начинают в брюшной по лости. После сагиттальной диафрагмотомии и мобилизации абдоминаль ного и ретроперикардиального сегментов пищевода определяют резектабельность опухоли. Мобилизацию желудка и лимфаденэктомию выпол няют так же, как было описано выше, но изоперистальтическую желудоч ную трубку формируют значительно большей длины. Большой сальник обязательно удаляют (рис. 130). Пищевод пересекают выше опухоли с по-
Рис. 130. Мобилизация же лудка при кардиоэзофаге альном раке — линия отсе чения большого сальника обо значена пунктиром.
217

Рис. 131. Пересечение пищевода при кардиоэзофагеальном раке (справа вверху — прошивание орального конца пишевода).
мощью сшивающего аппарата, оральный конец прошивают длинной крепкой нитью (рис. 131).
Сформированный изоперистальтический трансплантат привязывают к оральному концу пищевода. Устанавливают дренажи вдоль верхнего края поджелудочной железы и под левым куполом диафрагмы, лапаротомную рану ушивают (рис. 132).
После торакотомии выводят за нить в плевральную полость желудоч ный трансплантат. Выполняют дополнительную мобилизацию грудного
218 medwedi.ru

Рис. 132. Продолжение операции: фиксация сформированного желудочного трансплантата к оральному концу пищевода (справа вверху — схема дренирова ния брюшной полости).
219
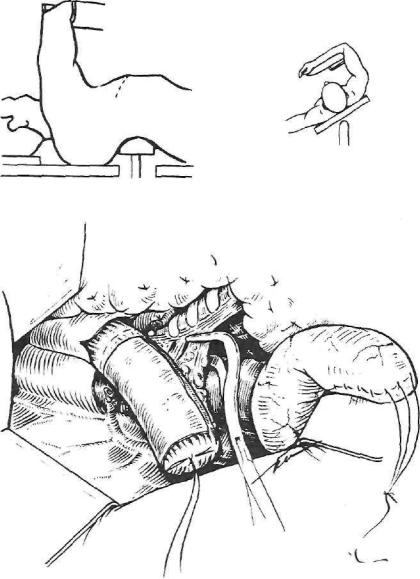
Рис. 133. Выведение желудочного трансплантата в правую плевральную полость, дополнительная мобилизация грудного отдела пищевода, лимфаденэктомия из средостения (вверху — положение больного на операционном столе и хирургичес кий доступ).
отдела пищевода блоком с плеврой и медиастинальными лимфоузлами, тщательно лигируя все сращения и пищеводные сосуды. Пищевод отсека ют по линии намеченной резекции (рис. 133).
При необходимости диаметр верхнего конца желудочной трубки «подгоняют» к диаметру пищевода, резецируя конец трансплантата таким
220 medwedi.ru

Рис. 134. Формирование верхнего конца желудочной трубки для внутриплеврального анастомоза с пищеводом (а—в). Объяснения в тексте.
образом, чтобы со стороны его «малой кривизны» на протяжении 2,5— 3 см не было металлических скрепок. Верхнюю часть стебля ушивают вручную узловыми швами. Этот прием облегчает инвагинацию пищевода в желудочную трубку, которая оказывается несколько шире, чем анасто моз и пищевод. Кроме того, исключается присутствие ригидных металли ческих скрепок в зоне анастомоза, что также облегчает его формирование (рис. 134).
221
