
Хирургия заболеваний и повреждений кисти. Усольцева Е.В
..pdf
в виде связок, оболочек, фасций и других структур мягкого скелета соединяет все органы в единую массу тела. В кисти особенно богато представлены многообразные элементы — производные соединительной ткани. Генетическое единство многочисленных и разнообразных «волокнистых снарядов» кисти впервые было отмечено еще Н. И. Пироговым (1843), детально описавшим эти соединительнотканные структуры и впервые систематизировавшим их на основании различия выполняемой ими функции. Авторы, изучавшие соединительнотканные образования в последующие годы, почти не добавляя нового, детализируют описания отдельных приборов.
Т А Б Л И Ц А 9
Характер заболеваний соединительнотканных вспомогательных приборов сухожилий кисти
Характер заболевания |
Число |
% |
больных |
||
|
|
|
Болезнь Дюшоитрена |
390 |
17,0 |
Стенозирующие лигаментиты |
875 |
38,1 |
Периартикулярный полифиброзит |
260 |
11,3 |
Буреиты |
56 |
2,4 |
Миофасцикулит |
48 |
2,1 |
Сочетанные формы |
510 |
22,1 |
Диагноз не точен |
161 |
7,0 |
|
|
|
В с е г о . . . |
2300 |
100 |
|
|
|
Клинические наблюдения показывают, что патологический процесс в соединительнотканной системе пальцев и кисти редко ограничивается каким-либо одним анатомическим образованием, а постепенно распространяется на весь вспомогательный аппарат. Соединительная ткань вовлекается в процесс при ряде заболеваний, особенно в пожилом и старческом возрасте, когда уменьшается приспособляемость организма к изменениям внешней среды и нагрузкам. Поэтому большой интерес представляет фон, т. е. общее состояние здоровья пациента, на котором развиваются склеропатические заболевания соединительнотканных вспомогательных приборов кисти (в %):
Здоровы |
|
|
|
1,5 |
|
Болезни системы |
органов |
кровообращения |
. . . 14,7 |
||
> |
т> |
» |
дыхания |
3,0 |
|
» |
мочевыделительной |
системы |
1,5 |
||
> |
системы органов пищеварения |
18,0 |
|||
Дегенеративно-дистрофические |
поражения |
орга- |
|||
нов опоры и движения |
|
|
20,5 |
||
Болезни |
эндокринной системы |
2,5 |
|||
» |
обмена |
веществ |
|
|
3,3 |
> |
нервной системы |
|
|
4,2 |
|
> |
крови |
|
|
|
0,1 |
Сочетанные заболевания |
|
|
25,0 |
||
Прочие |
заболевания |
|
|
5,7 |
|
Таким сбразом, заболевания вспомогательных приборов кисти возникают обычно на фоне общих недугов и их последствий чаще у пожилых людей (средний возраст больных — 47 лет); их трудовой стаж в среднем превышает 20 лет. Вследствие этого, обследуя больного с поражениями соединительнотканных приборов кисти, хирург должен расширить границы опроса и осмотра, широко использовать консультацию специалистов и лабораторные анализы для того, чтобы лечить не болезнь, а больного. Это необходимо, чтобы составить правильный план лечения, предусмотреть прогноз, чтобы уберечь пациента от процедур, отягощающих его состояние, отклонить оперативные вмешательства, не способствующие выздоровлению. В качестве примера приведем одну из допущенных нами ошибок.
Художник С., 62 лет, оперирован нами в стационаре цо поводу контрак-
туры Дюпюитрена правой кисти III степени. По заключению терапевта и данным клинических анализов, противопоказаний к операции не было.
Операцию — апоневрэктомию — под проводниковой анестезией больной перенес хорошо, а ночью у него развились явления острой дизурии. При детальном обследовании специалистами диагностирован рак предстательной
железы с метастазами. При своевременном распознавании раковой болезни было бы целесообразно воздержаться от апоневрэктомии.
БОЛЕЗНЬ ДЮПЮИТРЕНА
Болезнь или контрактура Дюпюитрена (1832), вызванная ретракцией ладонного апоневроза, известная хирургам давно, наблюдается часто, преимущественно у мужчин в возрасте 40—60 лет. Она продолжает всесторонне изучаться, но этиология и патогенез
заболевания остаются |
«тайной» и по сей день (СоззеЪ — цит. |
по Р. Л. Гинзбургу, |
1969). |
В различных вариантах продолжают разрабатываться травматическая, неврогенная, эндокринная, наследственная и другие теории происхождения контрактуры Дюпюитрена. (Л. Н. Брянцева, 1963; В. А. Чернавский с соавт., 1977).
В одном отношении авторы пришли к общему мнению: контрактура Дюпюитрена — не изолированное поражение ладонного апоневроза, а заболевание системы соединительной ткани, патологи-
ческие процессы которой пристально изучаются в последние годы.
Строение ладонного апоневроза (рис. 59) неоднородно, в нем заметны две системы волокон: продольного направления пучки образуют предсухожильные ленты. Система поперечных пучков составляет глубокий слой апоневроза, более заметный в дистальной части ладонной впадины. Они имеют вид тесьмы и поддерживают свод пясти. Между предсухожильными лентами апоневроза образуются «окна». Ладонный апоневроз тесно связан со скелетом кисти системой волокон, начинающихся от его задней поверхности, отграничивающих на пясти четыре канала для прохождения сухожилий сгибателей.
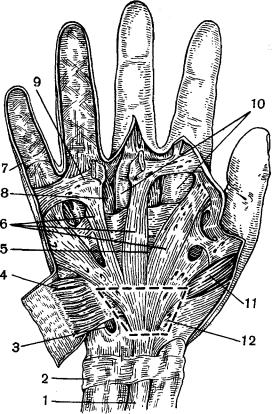
Рис. 59. Ладонный апоневроз.
1 — сухожилие длинной ладонной мышцы; 2 — ге(таси!ит пехогшп; з — от верстие для локтевых артерии и нерва; 4 — короткая ладонная мышца; 5 — ладонный апоневроз; в — предсухожильные ленты ладонного апоневроза; 1 — кольцевидная связка сухожильного влагалища пальца; 8 — «окно» в ладонном апоневрозе; 9 — поперечные пучки ладонного апоневроза; 10 — проксимальные завороты сухожильных влагалищ; 11 — короткая отводящая большой палец мышца; 12 — пунктиром показана зона иссечения трапециевидного лоскута из
ладонного апоневроза.
Строение ладонного апоневроза отличается значительной вариабельностью. Обилие в ладонном апоневрозе, как и в ладонной связке запястья, чувствительных нервных окончаний характеризует эти образования как места возникновения афферентных им-
пульсов.
Многочисленные гистологические исследования отечественных и зарубежных авторов указывают, что характерные для контрактуры Дюпюитрена узелки и тяжи не однородны, а различны по происхождению и строению.
В основе болезни Дюпюитрена лежат диспластические изменения ладонного апоневроза с пролиферацией фибробластов, образованием коллагеновых волокон и плотных сухожильных тяжей и узлов вместо эластического листка апоневроза. Гистологическое исследование удаленного конгломерата апоневроза проводилось многими авторами; описывается идентичная картина пролиферации плотной соединительной ткани с различными вариантами.
В зависимости от распространенности поражения апоневроза в расстройств функции различают несколько степеней болезни.
Большинство хирургов различают три степени заболевания. Первая — наличие узелков и тяжей на ладони — функция пальцев
икисти не нарушена. Вторая степень — распространение тяжей
иузлов на проксимальную фалангу одного или нескольких пальцев, нарушается функция пальцев, полное активное и пассивное
разгибание уже невозможно. Третья степень — стойкая деформация и ограничение функции кисти за счет распространения процесса на среднюю фалангу пальцев и глубокую фасцию. Вследствие поражения склеропатическим процессом сумочно-связочного и суставного аппарата возникает стойкая сгибательная контрактура пальцев, иногда и фиброзный анкилоз сочленений.
Чаще всего больные обращаются к врачу в исходе II или в начале III степени болезни, I степень — ограниченного уплотнения апоневроза — они принимают за мозоль, намин.
Диагностика контрактуры Дюпюитрена трудностей не представляет; часто распознавание возможно «с первого взгляда». Анамнез, осмотр, ощупывание и исследование функции пальцев и кисти уточняют степень распространенности процесса и фон общего здоровья пациента. Иногда приходится дифференцировать болезнь Дюпюитрена с неврогенной контрактурой (в случаях поражения локтевого и срединного нерва) и с фолькмановской контрактурой, кдмпилодактилией (врожденной флексионной контрактурой IV— V пальцев) и клинодактилией (боковым отклонением пальцев), при которых апоневрозктомия не показана.
У большинства пациентов болезнь Дюпюитрена протекает циклично: периоды ремиссии чередуются с обострением.
Клиническую картину болезни Дюпюитрена характеризуют приводимые ниже истории болезней.
Слесарь 3., 26 лет, обратился по поводу узла на правой ладони, появившегося около полугода. Узел не болит, но мешает при упоре инструмента.
Лечился парафином — эффект был весьма кратковременным. При осмотре на правой ладони, на уровне пястно-фалангового сустава IV пальца видны
омозолелая, втянутая кожа и округлое уплотнение, на ощупь плотное, спаянное с подлежащими тканями и кожей, малоподвижное, в виде тяжа, про-
должающегося к центру ладони. Функция пальцев и кисти в полном объеме.
Других жалоб нет. Диагноз: контрактура Дюпюитрена правой кисти I степени. Рекомендованы диспансеризация и консервативное лечение: 1) санация
рук; 2) проверка и совершенствование рабочих приемов и инструментов (через цехового врача); 3) защитный манжет на ладонь; 4) инъекции в зону уплотнения лидазы в 0,5% растворе новокаина (10—20 мл) один раз в неделю;
5) электрофорез гиалуронидазы (шея — кисть); 6) парафинотерапия.Чаппликации нафталановой мази; 7) массаж шеи, надплечья, руки; 8) лечебная
гимнастика с преобладанием упражнений на расслабление мышц. Указанные мероприятия чередовались, дозировались, повторялись и дополнялись
другими в зависимости от переносимости и результата, но лечение не прерывалось. Через полгода узел и тяж почти не прощупывались, болезнь не прогрессировала в продолжение двух лет.
Таким образом, при контрактуре Дюпюитрена I степени односторонней, не прогрессирующей, не застарелой рекомендуется диспансериващш и комплексное консервативное лечение.

Инженер П., 54 лет, болен 4 года —
плотные узлы на ладони у основания IV—V пальцев правой руки, постепенно распространяются на пальцы. Год на
зад заметил узел на левой ладони, неоднократно лечился прогреваниями,
электризацией и инъекциями лидазы, блокадой. В анамнезе ангины, ревматоидный полиартрит, холецистит и наслед-
ственное предрасположение к соединительнотканному диатезу. Диагноз: контрактура Дюпюитрена правой кисти
II степени (рис. 60) в V пальца левой кисти I степени. Рекомендовано лече-
ние основных заболеваний с одновременной консервативной терапией кистей
только что изложенными средствами. Однако больной после консультации с
другими |
специалистами |
настоял на |
|
|
операции. |
|
|
|
|
Операция |
иссечения |
пораженной |
|
|
части ладонного апоневроза. Провод- |
|
|||
никовая анестезия в средней трети |
|
|||
предплечья 0,5% раствором новокаина |
|
|||
с добавлением инфильтрационной — по |
|
|||
ходу операции; обескровливающий элас- |
Рис. 60. Контрактура Дюпю- |
|||
тический |
бинт |
на уровне |
обезболива- |
итрена. |
ния. Овальным разрезом у основания |
|
|||
ладони, |
между |
возвышениями большо- |
|
|
го пальца и мизинца послойно выделен и иссечен трапециевидный лоскут ладонного апоневроза (см. рис. 59, 12) на протяжении примерно 2 см.
Гемостаз. |
Рана |
прикрыта |
салфеткой. На ладони и проксимальных |
фа- |
||||||
лангах IV—V |
пальцев через |
лоскутные Г-образные разрезы обнажены, |
||||||||
выделены |
и иссечены |
склерозированные |
участки |
апоневроза, отсечены |
||||||
тяжи, |
идущие |
на |
тыл |
и |
к |
глубокой |
фасции. |
Гемостаз. Глухой |
шов |
|
ссех |
ран, |
давящая |
повязка, |
иммобилизация гипсовой лонгетой в |
позе |
|||||
раскрытой ладони с разведенными пальцами. В послеоперационном периоде — отек кисти, частичный некроз края раны, тугоподвижность паль-
цев. Производилось комплексное консервативное лечение более месяца. Через полгода подобная операция на левой руке. Результат оперативного
лечения через 4 года — инженер П. трудоспособен, боли в руках не ощущает, функция левой кисти почти в полном объеме; на правой кисти ограни-
чено разгибание IV—V пальцев. Рубцы эластичны, мягкие ткани над пястнофаланговыми суставами IV—V пальцев уплотнены и чувствительны.
Частичную апоневрэктомию с иссечением трапециевидного лоскута у основания ладони между возвышениями большого пальца и мизинца (по П. Д. Топалову, 1972) мы производим у трудоспособных пациентов и при прогрессирующей контрактуре II—III степени. Указанным методом оперировано более 50 больных; сравнивая результат предшествовавших наблюдений, отмечаем некоторые преимущества этого метода.
Пенсионер С., 75 лет, обратился с просьбой ампутировать ему два пальца на правой руке и два на левой; они настолько «скрючены», что мешают
умыться, одеться, взять ложку в руку. Болен свыше 30 лет. Диагноз: прогрессирующая болезнь Дюпюитрена III степени с поражением правой и ле-
вой кисти и подошвенного апоневроза правой стопы. На правой кисти свободен от стяжения только II палец; на левой — I и П. Мы не могли отказать
больному в настойчивой просьбе и оперировали. Операция представляла
ряд трудностей, с которыми часто приходится встречаться хирургу в запущенных случаях болезни Дюпюитрена. Наркоз закисью азота. При выделении трапециевидного лоскута апоневроза между возвышениями большого
пальца и мизинца обнаружилось уплотнение части волокон апоневроза до хрящевой консистенции. Выделены и иссечены лоскут апоневроза, часть ко-
роткой ладонной мышцы, часть ге1таси!ит Пехогшп, и обнаружилось, что срединный нерв спаян с локтевой синовиальной сумкой. После удаления измененных тканей, невролиза срединного нерва стало возможно отвести
I палец, частично разогнуть III и IV пальцы. Согнутый крючком, вдавленный в возвышение мизинец ампутирован на уровне проксимальной фаланги. Тща-
тельный гемостаз. Затем при постепенном разгибании сначала IV, потом III
пальца в участках наибольшего натяжения кожи в шахматном порядке произведены на ладони надрезы кожи и апоневроза (по П. Д. Топалову). Такие
же насечки при отведении I пальца сделаны на межпальцевой складке. Операционные раны зашиты, насечки оставлены открытыми и припудрены пени-
циллином. Фиксация кисти в положении достигнутого разгибания пальцев мягкой повязкой и тыльной гипсовой лонгетой. С третьего дня гипсовая
лонгета снималась для активных и пассивных движений. Операционные раны зажили первичным натяжением, насечки — под струпом и путем гра-
нулирования. При первой же перевязке больной отметил ряд приятных ощущений: теплоты, свободы пальцев, отсутствие онемения и покалывания в кончиках пальцев. Применялись: массаж шеи, надплечья, руки; УФО, УВЧ,
лечебная гимнастика и общеукрепляющее лечение. Через полгода по настоя-
нию больного — подобное рассечение рубцово измененного апоневроза произведено на левой кисти.
Рассечение тяжей без иссечения ладонного апоневроза — более простая операция; она может быть выполнена при наличии операционного блока и в условиях амбулатории. Подкожная фасциетомия с вторичным заживлением ран сейчас находит более широкое распространение при лечении больных не только старческого возраста, хотя полностью контрактуры пальцев II—III степени этим методом устранить и не удается (В. А. Чернавский с соавт., 1977; Апуап, КпгеЬ, 1976; Нагпзоп, 1977 и др.).
Результат чрескожной и подкожной фасциэктомии во многом зависит от активности больного после операции.
В настоящее время значение консервативных методов лечения болезни Дюпюитрена не отвергается. Их используют и как подготовку к операции и в последующем послеоперационном периоде и как самостоятельный вид лечения больных, у которых частичное или полное удаление апоневроза невыполнимо.
Консервативное лечение предусматривает комплекс индивидуальных мероприятий, направленных на: 1) лечение общих заболеваний, на фоне которых возникла болезнь Дюпюитрена; 2) снятие и уменьшение болезненных ощущений и 3) рассасывание стя-
жений.
В зависимости от степени контрактуры, общего здоровья, трудоспособности больного мы рекомендуем или комплексное консервативное лечение (50,7%), или оперативное (27,1%), или же комбинированное (22,2%).
Интересуясь результатами лечения болезни Дюпюитрена на протяжении многих лет, мы располагаем следующими сведениями, охватывающими более 500 консультаций.
Комплексное консервативное лечение с диспансеризацией больных у 48% способствовало улучшению; на протяжении трех и более лет процесс приостанавливался в развитии. У 52% заболевание прогрессировало. После операции хороший результат, т. е. сохранение функции и отсутствие ретракции, отмечен у 61,5% больных; удовлетворительный результат — сохранение функции при неполностью устраненной контрактуре — у 19,7% и плохой результат, т. е. прогрессирование болезни с ограничением функции и усилением контрактуры, — у 18,8%.
Прогноз лечения не только больным, но и хирургам часто кажется более обнадеживающим, чем он бывает на самом деле. Обострения общих недугов, осложнения в процессе лечения нередки. При интенсивном применении физиотерапии наблюдаются обострения мочекаменной, желчнокаменной болезни, дизурические кризы, обострения гипертонической болезни и других недугов. Болезни Дюпюитрена часто сопутствуют парестезии и другие расстройства чувствительности кисти. Послеоперационный период нередко осложняется гематомой, краевым некрозом кожи, расхождением краев раны, асептическим отеком кисти и пальцев, расстройством чувствительности, стягивающими рубцами, стойким трофоневротическим отеком, тугоподвижностью и контрактурой пальцев (М. В. Андрусон, Л. Д. Горидова, 1977).
СТЕНОЗИРУЮЩИЕ ЛИГАМЕНТИТЫ
Среди больных, обращающихся к хирургам поликлиник, значительно число страдающих стенозирующими процессами фиброзных каналов. Они составляют самую большую группу в числе заболеваний вспомогательных приборов (см. табл. 9).
Стенозирующий лигаментит кольцевидных связок сухожильных влагалищ пальцев. Важное значение для функции длинных сгибателей пальцев имеют связки, подкрепляющие стенки собственных синовиальных влагалищ пальцев, особенно кольцевидные. Они образованы утолщением пучков фиброзной оболочки влагалища
ирасположены на уровне диафиза средней и проксимальной фаланг
инад пястно-фаланговыми суставами. Через эти связки, как через блоки, проходят в пальцевых тоннелях сухожилия сгибателей.
Стенозирующие лигаментиты пальцев и запястья давно известны хирургам, но, как и при контрактуре Дюпюитрена, до настоящего времени неясен их патогенез. Много лет дебатировался вопрос о локализации болезненных изменений. Большинство авторов считают, что патологический процесс сосредоточивается в кольцевидных связках сухожильных влагалищ пальцев, а изменения во влагалище и сухожилиях появляются вторично. Но наблюдения показывают, что в ряде случаев первичные изменения развиваются и в стенках сухожильного влагалища. Стенозирующим лигаментитом пальцев чаще страдают женщины в возрасте 35—50 лет, но наблюдается он и у детей.
Частота стенозирующего лигаментита отдельных пальцев такова: 1-25,5%; II - 3,3%; III — 19,7%; IV - 43,8%; V - 7,7%.
Распознавание стенозирующего лигаментита пальцев в острой фазе не представляет затруднений — больные сами красочно излагают и показывают основной симптом: «щелкание», «соскакивание», «пружины» пальца при разгибании: осмотр и ощупывание подтверждают диагноз. Распознавание стенозирующего лигаментита, принявшего затяжное течение, бывает иногда затруднительным, так как основной симптом «защелкивания» переходит в контрактуру. Отличием от контрактуры Дюпюитрена являются: отсутствие характерных узлов и тяжей на ладони и пальцах, ограниченность процесса одним пальцем и болезненность соответственно кольцевидной связке. Фазность заболевания при стенозирующем лигаментите часто отмечают сами больные. Начальная фаза характеризуется болью при надавливании у проксимального края сухожильного влагалища, над пястно-фаланговым суставом и периодическими затруднениями полного сгибания и разгибания пальца, особенно утром.
Весьма важно для успеха лечения уже в начальной фазе склеротического процесса выявить непосредственную причину — «пусковой механизм» и «фон» общего здоровья пациента.
Кассир-упаковщица Ф., 27 лет, проработав на подсчете ассигнаций три дня после годичного перерыва, заболела стенозирующим лигаментитом
I пальца правой кисти. В данном случае стеноз кольцевидной связки I пальца
развился у практически здоровой женщины от профессиональной перегрузки после длительного перерыва в работе. Лечение было неэффективным до тех
пор, пока больная не была освобождена от работы и не уменьшилась ее домашняя нагрузка. После иммобилизации пальца, электрофореза лидазы и назначения внутрь бутадиена больная поправилась.
Если при обследовании пациента выясняется, что стенозирующий лигаментит развился исподволь на фоне других дистрофических склеропатических расстройств опорно-двигательного аппарата (плече-лопаточный периартрит, эпикондилит, артрозы, спондилоартроз и пр.), больному следует разъяснить, что это не «мест-
ный», и не «новый» |
процесс, а |
проявление общего |
заболевания, |
и предупредить, что |
требуется |
продолжительное |
комплексное |
лечение не только у хирурга, но и у терапевта и невропатолога. При этом часто бывает необходимо изменение привычного режима жизни, отдыха, питания и лечения общих недугов: болезней печени, сердечно-сосудистой системы, нарушения обмена веществ и др.
Во второй стадии заболевания обращается большинство больных, так как «защелкивание» пальца наступает часто и устраняется с трудом и с болью, иногда только с помощью второй руки, а после этого остается боль в пальце. На уровне ущемления отчетливо прощупывается болезненное уплотнение. В подобных случаях необходимо трудоустройство, и, хотя консервативное лечение лигаментита уже менее успешно, его следует неоднократно и тща-
тельно провести, прежде чем предложить больному операцию. Интенсивная рассасывающая и противовоспалительная терапия ферментами, иногда стероидными препаратами, воздействием физических факторов в течение 3—6 нед часто устраняет стеноз.
В третьей стадии больных беспокоят ограничение функции пальцев, стойкая контрактура, из которой больной не может вывести палец без помощи второй руки; боль после «защелкивания» остается надолго и распространяется по всей руке. В таких случаях, если стенозирующий лигаментит пальца развился у практически здорового, трудоспособного пациента, целесообразно сразу оперировать. У больных, отягощенных общими недугами, и людей старческого возраста проводятся лечение основных заболеваний и консервативная терапия лигаментита. Но если пациента не покидает боль, и палец мешает самообслуживанию, то имеются показания к операции лигаментотомии независимо от возраста.
Распространенное сдержанное отношение к рассечению кольцевидной связки объясняется тем, что устранение стеноза не гарантирует от рецидива и дальнейшего развития процесса в других пальцах. Во всех случаях, начиная лечение больных прогрессирующими заболеваниями вспомогательных приборов кисти, необходимо устранить напряжение рук (Е. В. Усольцева, 1965).
Рабочим и служащим при консультации с профпатологом часто приходится рекомендовать изменить рабочую позу, иногда и сменить профессию. Перенапряжение рук имеет место и в домашней работе, особенно у женщин. Необходимо также обучить больного расслаблению мышц тела и особенно рук. В силу многолетних трудовых навыков люди очень редко держат руки расслабленными, даже во время отдыха, и обучение расслаблению часто оказывается трудной задачей. Напряжение мышц бывает вызвано и защитной — рефлекторной контрактурой на постоянную или периодическую
боль, поэтому одновременной |
первоочередной задачей лечения |
этих больных является снятие, успокоение боли. |
|
Снятие болевого синдрома, |
как всем понятно, — это самый |
важный вопрос для больного и врача, но достичь его часто весьма трудно. Выбор средств всегда индивидуален.
Чаще всего и наиболее эффективно мы применяем новокаиновую блокаду и протеолитические ферменты. Хороший результат в период обострения болей наблюдается и от орошения хлорэтилом болезненного очага и паравертебральной зоны в сочетании с липкопластырной бандажной повязкой на палец. Часто боли успокаивались после курса нежного массажа, токов д'Арсонваля, теплого местного душа, долгосрочной повязки с перцовым пластырем и других не раздражающих процедур, применяемых на область шейных симпатических узлов и зону стеноза.
Оперативное лечение: для доступа к кольцевидной связке сухожильных влагалищ II—III—IV—V пальцев удобны продольные и Г-образные разрезы на ладони под дистальной кожной бороздой, при стенозирующем лигаментите I пальца — в зоне

Рис. 61. Схема соотношений кольцевидной связки и сухожильного вла-
галища большого пальца. Вид сухожилия после рассечения связки.
наибольшей болезненности в борозде над пястно-фаланговым суставом. Лоскутный разрез кожи протяженностью до 2— 3 см не сбоку, где проходят сосуды и нервы, а над сухожилиями, позволяет достаточно расширить рану крючками, тупо отодвинуть клетчатку и обнажить сухожильное влагалище и удерживающую его кольцевидную связку (рис. 61). Она оказывается утолщенной, плотной, иногда хрящевидной,
припаянной к периартикулярным тканям. Сгибая и разгибая палец, уточняют локализацию стеноза, препятствующего скольжению сухожилий. Связка рассекается по боковой поверхно-
сти под контролем глаза над зондом (если удается подвести), а уплотненная часть ее иссекается. После рассечения свя-
зочного аппарата, если сухожильное влагалище не изменено, скольжение сухожилий происходит уже свободно, тогда нет оснований его вскрывать. При застарелом процессе и продолжительном консервативном лечении сухожильное влагалище оказывается уплотненным, неэластичным, не отделимым от вспомогательных приборов и рассекается вместе со связкой. Гемостаз. Глухой шов раны.
Закрытая лигаментотомия преимуществ не имеет, а рецидивы после нее наблюдаются чаще.
Лигаментотомия наиболее трудна на I пальце при стенозе на уровне пястно-фалангового сустава, так как здесь часто в патологический процесс вовлекается и связочный аппарат сесамовидных костей. Иногда при операции лучевая сесамовидная косточка оказывается настолько впаянной в склерозированные фиброзные перемычки, что рассечь их удается, только удалив косточку. Такую операцию мы производили неоднократно с отличным исходом.
Стенозирующий лигаментит геИпасиШт ех1епзогит (удерживателя разгибателей). Среди лигаментитов ге1шаси!ит ех1еп8ошт практическое значение имеет стеноз I канала (болезнь де Кервена).
Ке1;шаси1ит ех1епзогит имеет вид ленты, охватывающей тыльную и боковые стороны луче-запястного сустава. Отростки, отходящие от его внутренней поверхности, срастаются с гребешками лучевой кости, образуя шесть костно-фиброзных каналов. В пер-
