
Хирургия заболеваний и повреждений кисти. Усольцева Е.В
..pdf
Рис. 103. Действие межкостных и червеобразных
мышц на смещение отломков проксимальной фа-
ланги.
/ — червеобразная мышца; 2 — межкостная мышца.
углом, открытым к ладони, и вершина угла упирается в сухожилие
разгибателя пальцев.
Внесуставные переломы, проксимальных фаланг составляют почти треть переломов. Чаще они бывают поперечными, реже косыми или оскольчатыми. При этом переломе угловое смещение отломков выражено сильнее. Проксимальный отломок фиксируется межкостными мышцами в положении сгибания в пястно-фаланго- вом сочленении, в то время как дистальный под влиянием тонуса червеобразных мышц отклоняется к тылу, образуя угол, открытый к тылу; вершина угла упирается в сухожилия сгибателей пальца. Искривление и ротация дистальной части пальца при этом значительны (рис. 103).
Внесуставные переломы пястных костей — самые частые среди внесуставных. Расположение пястных костей в ряд и малая подвижность их по сравнению с пальцами способствуют одновременному перелому нескольких костей. Среди внесуставных закрытых переломов в большинстве случаев наблюдаются поперечные, косые и спиральные переломы диафиза, реже — шейки пястной кости.
Смещение отломков разнообразное: под углом, открытым к тылу, к ладони, в сторону, по длине и по периферии.
Распознавание закрытых внесуставных переломов затруднений не представляет, так как отмечаются общеизвестные признаки перелома: травма в анамнезе, боль, припухлость, деформация, нарушение функции, ненормальная подвижность, иногда костная крепитация. При смещении отломков под углом, открытым к ладони, иногда заметен выступ на тыле кисти, ограничение сгибания в пястно-фаланговом суставе. При косых переломах отмечается ротация дистального отломка кости. Кроме перечисленных признаков, следует обратить внимание на утолщение и укорочение, вынужденное положение соответствующего пальца и невозможность плотного прилегания кисти и отдельных пальцев к гладкой поверхности (рис. 104), вынужденное отставание и выстояние пальца при сжатии в кулак, западение головки пястной кости при переломе шейки пястной кости (рис. 105). Эти косвенные признаки иногда бывают очень характерными при переломах костей кисти.
Обследование заканчивается рентгенографией в двух проекциях. При скудности клинических признаков и неотчетливой рентгенологической картине более целесообразно предположить перелом и произвести повторное обследование через 7—8 цней, чем отказаться от предположительного диагноза.
Лечение закрытых переломов костей кисти в последнее десятилетие вновь изучается и пересматривается у нас и за рубежом. Метод вытяжения — скелетного и за мягкие ткани — уступает место хирургическому сопоставлению отломков и остеосинтезу.
Разрабатываются способы внутрикостного, чрескостного остеосинтеза, перекрестной фиксации спицами Киршнера, инъекционными иглами, пластмассовыми пластинками, гомотрансплантатами (рис. 106, Ю7), нереактиввыми нитями в виде моноволокна (нейлон, дакрон и др.). С этой целью разрабатываются специальные направители, проводники, шилья, создаются компрессионнодистракционные аппараты (рис. 108). В. М. Гришин (1966) при переломах фаланг и пястных костей рекомендует свою методику закрытого остеосинтеза — для проведения спицы он использует специальный металлический набор (рис. 109).
Для введения спиц Киршнера при остеосинтезе применяется ручная и электродрель. При остеосинтезе инъекционными иглами они захватываются зажимом Кохера или «пулевыми» щипцами. Одни авторы предварительно проделывают ход шилом, другие избегают этого, применяя более прочные иглы с мандреном для возможности в послеоперационном периоде вводить через них антибиотики.
Интрамедуллярный закрытый остеосинтез затруднителен при оскольчатых, спиральных и других трудно сопоставимых переломах. Кроме того, при этом методе всегда дополнительно травмируется сустав, что часто ведет к реактивному артриту, а наличие спицы — к замедленной консолидации.
Дискуссия о преимуществах интрамедуллярного и чрескостного остеосинтеза и дистракционно-компрессионного метода лечения переломов костей кисти продолжается (В. А. Чериавский с соавт., 1975; Ю. Г. Шапошников и С. И. Ильенков, 1975, и др.).
В настоящее время состояние вопроса о лечении переломов костей кисти и пальцев позволяет нам повторить один из выводов, сделанных нами еще 1939 году: для лечения переломов фаланг и пястных костей на сегодняшний день нет ни общепринятого метода, ни аппарата, удовлетворяющего хирурга и больного. Продолжает обсуждаться вопрос о необходимости и продолжительности дополнительной фиксации перелома после остеосинтеза отломков. По мере накопления опыта и изучения результатов большинство хирургов рекомендуют подкреплять остеосинтез иммобилизующей повязкой и подходить индивидуально к продолжительности фиксации, учитывая характер повреждений, строение кости, состояние скользящего аппарата кисти, возраст пациента. Средний срок фиксации при переломах фаланг — 20—25 дней, пястных костей — 30—40 дней.
После остеосинтеза необходимо внимательное наблюдение за состоянием кисти — контрольная рентгенограмма в двух проекциях, чтобы подтвердить правильность соотношения отломков, оси пальца, расположения спицы; проверить надежность фиксации,
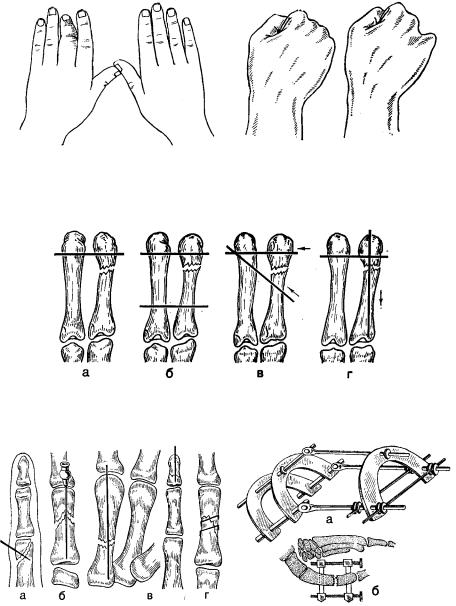
Рис. 104. Характерное укорочение |
Рис. 105. |
Характерное западение |
|
и неполное прилегание III пальца |
головки |
при переломе |
шейки |
левой кисти по сравнению с правой |
IV пястной кости правой |
кисти. |
|
при переломе проксимальной фа- |
|
|
|
ланги. |
|
|
|
Рис. 106. Способы фиксации (схема) отломков при остеосинтезе трансоссальной металлической спицей.
а — одной; б — двумя параллельными; в — двумя перекрестными; г — в комбинации с внутрикостной.
Рис. 107. Способы фиксации отломков (схема).
а — чрескожный остеосинтез отломка при внутрисуставном переломе; б — интрамедуллярная фиксация инъекционной иглой; в — металлическим стержнем; г — скобами.
Рис. 108. Дистракционно-компрессион- ные аппараты для лечения переломов трубчатых костей кисти.
а — Волкова —• Оганесяна; б — Матева.
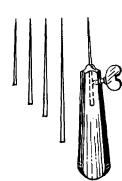
Рис. 109. Металлическая ручка с шильями для закрытого внутрикостного остеосинтеза при переломах пястных костей и фаланг (В. М. Гришин, 1966).
состояние кровообращения и чувствительности. Если больной уходит домой, то следует инструктировать его о необходимости возвышенного положения руки, дать указание о следующем посещении и назначить обезболивающие легкие снотворные средства. Все авторы отмечают, что чем плотнее осуществлены сопоставление и фиксация от-
ломков, тем короче срок заживления перелома и лучше анатомические и функциональные исходы.
В повседневной практике метод остеосинтеза переломов костей кисти и пальцев не нашел широкого распространения вне специальных отделений хирургии кисти, вне травматологических пунктов и поликлиник, консультируемых специалистами.
Консервативное лечение остается основным методом. По данным Уап \УеШг (1973), 88% свежих переломов кисти лечатся бескровно, 9,5% — иммобилизацией спицей, чаще без разреза, 2% — остеосинтезом, 0,5% — путем вытяжения. В основе консервативного метода лечения переломов кисти лежат сейчас следующие требования: 1) точное сопоставление отломков и строгая фиксация; 2) иммобилизация необременительной гипсовой повязкой в функциональномположениисконвергенциейкончиков пальцевнашиловидный отросток лучевой кости; 3) фиксация большого пальца в положении оппозиции; 4) свобода движения всех неповрежденных пальцев; 5) наблюдение за кровообращением — борьба с отеком; 6) ранние, прогрессирующие и продолжительные занятия лечебной гимнастикой; 7) при неудавшейся репозиции, фиксации или вторичном смещении своевременное направление в специальное отделение.
Большинство хирургов для иммобилизации переломов фаланг, пястных костей и костей запястья продолжают пользоваться гипсовыми лонгетами, накладываемыми с ладонной, реже с тыльной поверхности, укрепляемыми на кисти или предплечье (рис. 110). В 1939 году, учтя наблюдавшиеся при иммобилизации осложнения, мы начали фиксировать переломы фаланг наложенными с тыла и ладони короткими, тонкими, узкими гипсовыми полосами, укрепляя их еще до затвердевания ходами мягкого бинта. Такая повязка не обременяет пациента, боль утихает скорее, кровоизлияние рассасывается раньше, объем активных движений нарастает в более короткий срок, чем при массивной гипсовой лонгете. Но не следует полагать зазорным применять сейчас и вытяжение по методу Белера; в отдельных случаях у хирургов, освоивших этот метод, оно дает хорошие результаты.

Рис. НО. Иммобилизующие повязки при
переломах фаланг и пястных костей.
о — тыльная металлическая шина с прокладкой, укрепляемая гипсовым бинтом на кисти и пластырем на пальце; б — ладонная шина, укрепляемая гипсовой повязкой (по Белеру); в — фиксация кисти при переломе пястных костей без смещения с помощью дренажных трубок и плас-
тыря.
Аппараты для вытяжения продолжают изобретаться и совершенствоваться у нас и за рубежом.
На основании изложенных выше клинических и рентгенологических данных в отношении каждого конкретного случая перелома костей кисти следует различать, является перелом «устойчивым» или «неустойчивым». К первой группе относятся: неполные, сколоченные, легко сопоставляемые переломы, не имеющие тенденции к вторичному смещению. Существенным отличием этих повреждений является сохранение равновесия между мышцами кисти. В отличие от этого «неустойчивые» переломы характеризуются тенденцией отломков к смещению с нарушением мышечного равновесия (рис. 111). Это — полные спиральные, поперечные, косые переломы со смещением, с трудно сопоставляемыми и удерживаемыми отломками кости. Они составляют, по данным литературы, около 5%, по нашим данным — 6,8%.
Основное внимание в лечении «устойчивых» переломов должно уделяться восстановлению утраченных функций. Предварительно необходимо обезболить и устранить, если есть, деформацию и наложить необременяющую иммобилизацию на 3—4 нед. Гипсовая лонгета, клеоловая или липкопластырная повязка или же металлическая шина должна охватывать только поврежденный луч кисти, не мешая движениям неповрежденных пальцев. Отказ от иммобилизации при этих переломах необоснован и нецелесообразен (Е. В. Усольцева, 1939, 1961; Уотсон-Джонс, 1972, и др.).
Надежная фиксация перелома ус-
Рис. 111. Схема перелома диафиза проксимальной фаланги при «устойчи-
вом» (а) и «неустойчивом» (б) характере смещения отломков.
покаивает боль, движения свободными пальцами становятся безболезненными, что предупреждает их тугоподвижность.
Консервативный метод лечения закрытых переломов пястных костей и фаланг кисти остается основным. Открытое сопоставление отломков показано при «неустойчивых» переломах тогда, когда не удается устранить смещение или удержать отломки в правильном положении.
Переломы шейки пястных костей часто представляют трудности сопоставления и удержания отломков. Они склонны и к вторичному смещению, деформации и ограничению подвижности пястнофаланговых суставов при заживлении с неустраненным смещением. При переломе шейки головка пястной кости отклоняется к ладони и образуется угловое искривление к тылу. Лучшим методом репозиции является сгибание пястно-фалангового сустава до прямого угла, отдавливание головки пястной кости к тылу и давление по оси фаланги. В таком положении после репозиции и удерживаются отломки узкой тыльной гипсовой лонгетой 3 нед. При неудавшейся репозиции производится интрамедуллярная фиксация отломков спицей через головку в проксимальном направлении. Занятия лечебной гимнастикой начинаются, как только прекратится боль и когда хирург убедится в правильном сопоставлении и прочном удержании отломков.
По нашим данным, при внесуставных закрытых переломах фаланг и пястных костей со смещением отломков иммобилизующей повязкой удалось сопоставить и удержать отломки в 62,1%, различными методами вытяжения — в 25%, остеосинтезом — в 3,8%, сведения не точны — в 9,1 %.
Закрытые внесуставные переломы пястных костей и фаланг пальцев правильно распознаны в 90.2%, неправильно — в 9,8%. Средняя продолжительность лечения колеблется от 20 до 30 дней (см. табл. 12).
Примерно 80% пострадавших, заканчивая лечение, возвращаются к своей работе, 10—15% — меняют специальность, сохраняя трудоспособность, и около 5% , часто в сочетании с общими болезнями, получают инвалидность.
ЗАКРЫТЫЕ ВНУТРИСУСТАВНЫЕ ПЕРЕЛОМЫ
Внутрисуставные закрытые переломы фаланг и пястных костей составляют 31,2% закрытых переломов костей кисти, переломы дистальных фаланг — 18,2%, средних — 37,5%, проксимальных — 21,4%, пястных костей — 13,3%, сесамовидных костей — 0,6%, костей запястья — 9%.
Внутрисуставные переломы в дистальных межфаланговых суставах. Наиболее характерным и частым видом перелома является отрыв тыльного края основания на месте прикрепления разгибателя пальца. Размер костного отломка и степень смещения имеют существенное значение для исхода (рис. 112).

Рис. 112. Варианты отрыва тыльного края дистальной
фаланги.
а — отрыв I—II степени — за - живление перелома с образованием «клюва»; б — отрыв III— IV степени — заживление с деформацией сочленяющихся по-
верхностей.
Мы различаем четыре степени повреждения (Е. В. Усольцева, 1939). Первая степень: костный отломок небольших размеров, суставная поверхность не пострада-
ла. Смещение и деформация незначительны; дистальная фаланга слегка согнута в межфаланговом суставе и активно не разгибается.
Вторая степень: отломок кости больших размеров — с ним смещена треть суставной поверхности дистальной фаланги и деформация на тыле отчетлива. Дистальная фаланга согнута в межфаланговом суставе под тупым углом и активно не разгибается.
Лечение внутрисуставных переломов тыльного края дистальной фаланги I—II степени следующее. Когда суставная поверхность дистальной фаланги еще сохранена, производится обезболивание 1 % раствором новокаина — 5 мл у основания пальца (обезболивание в области перелома ошибочно, так как затрудняет сопоставление и укрепление отломков). Пальцу придается положение гиперэкстензии в дистальном межфаланговом суставе, при одновременном сгибании до прямого угла в проксимальном межфаланговом. Это положение принято теперь называть пишущим (см. рис. 91). Отломки сближаются надавливанием большим пальцем, и в этом положении палец фиксируется гипсовой, клеевой
Рис. 113. Фиксация дистального межфалангового сустава с помощью: гипсовой повязки (а), спицы (б) и шва (в).
или шинной повязкой. Эти переломы чаще встречаются в молодом возрасте, когда суставы еще эластичны и не склонны к тугоподвижности. Больные спокойно переносят повязку и лечение заканчивается выздоровлением. Фиксация продолжается не менее 3—4 нед. Если отломки за это время срослись, то последующего лечения не требуется, функция постепенно восстанавливается в процессе труда. Повязка иногда изнашивается, и ее приходится менять 2—3 раза.
Третья степень: половина и более суставной поверхности дистальной фаланги оторвана с сухожилием разгибателя. Сочленовная поверхность нарушена; оторванный фрагмент раздроблен, оттянут к тылу. В дистальном межфаланговом суставе активное разгибание невозможно, имеется гемартроз.
Четвертая степень — отрывной перелом, когда основание дистальной фаланги полностью отделено от диафиза кости на уровне метафизарной линии. Смещение отломков достигает иногда половины диаметра фаланги: гемартроз, палец деформирован, в дистальном суставе активные движения невозможны.
При переломах III и IV степени производится обезболивание у основания пальца, пункция сустава; отломки сопоставляются путем потягивания, надавливания, поворота и гиперэкстензии пальца. Палец устанавливается в пишущем положении, фиксируется, производится контрольная рентгенография. Если не удалось вправление или удержание отломков, то производится чрескостный остеосинтез нитью, одной—двумя спицами или другим методом (рис. ИЗ). При этом обеспечивается возможность полного объема движения пальцами, свободными от повязки. Если отломки удалось хорошо сопоставить и удержать в правильном положении в течение 3—4 нед, то образуется мозоль, тогда после снятия повязки и комплексного лечения пострадавший постепенно включает палец в рабочий процесс.
Кроме указанных, наблюдаются еще отрывные переломы лучевого и локтевого края дистальных фаланг соответственно прикреплению коллатеральных связок. Изредка эти отрывы сочетаются с переломом тыльного края фаланги. Значительно реже происходят переломы ладонного края фаланги на месте прикрепления сухожилий глубокого сгибателя пальцев.
Помимо повреждений ногтевой фаланги, в дистальном межфаланговом суставе наблюдаются и переломы средней фаланги. В большинстве случаев перелом имеет вид отрыва небольших фрагментов на месте прикрепления коллатеральных связок. Смещение отломков иногда бывает значительным, и палец отклоняется в сторону, как при вывихе.
Среди внутрисуставных переломов проксимального межфалангоеого сочленения чаще наблюдаются отрывные переломы боковых поверхностей или тыльного края средней фаланги, реже перелом головки проксимальной фаланги. Большое значение при этом имеет сохранение достаточной связи отломка с надкостницей и
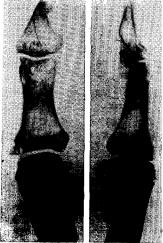
Рис. 114. Внутрисуставной закрытый отрывной перелом латерального края проксимальной фаланги большого пальца.
Фоторентгеноотпечаток (прямая и боковая проекция) через год после травмы: отломок лежит свободно, повернут на 180°, на проксимальной фаланге на месте отрыва образовалась замыкающая пластинка. Ворсинчатый синовит — боли, ограничение функции пальца. Артротомия, уда-
ление отломка, выздоровление.
мягкими тканями. В некоторых случаях отломок, как инородное тело, свободно лежит в суставе или мягких тканях.
Среди внутрисуставных переломов пястно-фаланеоеых суставов повреждения I пальца составляют около трети переломов. Характерны отрывные переломы латерального края основания проксимальной фаланги и
реже — медиального. При отрывах латерального или медиального краев наблюдаются небольшие отломки, сохраняющие связь с над-
костницей, но иногда они смещаются с поворотом вокруг оси на 90-180° (рис. 114).
Отрывы суставных поверхностей проксимальных фаланг II— III—IV и V пальцев встречаются значительно реже, чем I. Форма и смещение отломков подобны описанным.
Внутрисуставные переломы головки пястной кости наблюдаются реже и бывают типа отрывных или раздробленных.
Распознавание внутрисуставных переломов фаланг пальцев без рентгенографии весьма затруднено, так как внутрисуставными
нередко оказываются косые, спиральные переломы диафиза фаланг (рис. 115).
С приобретением опыта хирурги при распознавании внутрисуставных переломов фаланг обращают внимание на малозаметные признаки, на обстоятельства травмы. Отрывные внутрисуставные переломы часто происходят при чрезмерных движениях при фиксированном пальце. Острая боль, испытываемая в момент травмы, скоро успокаивается, и иногда пострадавший некоторое время продолжает работать. Боль снова усиливается по мере накопления крови в суставе и окружающих тканях и раздражения нервных окончаний. Припухлость и гемартроз сустава развиваются медленнее, чем при ушибе и растяжении, и держатся долго. При ощупывании кончиком пинцета или зонда обнаруживается локализованная болезненность в зоне прикрепления связок, капсулы и сочленяющихся поверхностей. Обследуя движения, хирург обнаруживает ограничение функции при отсутствии пружинящей неподвижности, характерной для вывиха.
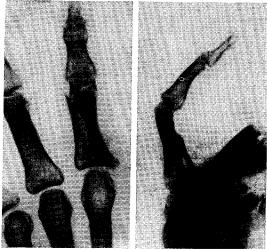
Рис. 115. Перелом диа-
физа проксимальной фаланги, проникающий в
пястно-фаланговый сустав (прямой и боковой
снимки).
При переломах в области боковых выступов средней и проксимальной фаланги или пястной кости необходимо сразу же сопоставить отломки, так как деформация сочленяющейся поверхности головки сопровождается значительным отклоне-
нием пальца и стойким ограничением функции. Поэтому в случаях, когда не удается вправить или удержать отломок, нужно пытаться достичь этого с помощью инструментов или оперативным путем. Несколько раз нам удалось установить сместившийся отломок проксимальной фаланги чрескожно с помощью шила.
Первоочередная задача лечения внутрисуставных переломов кисти — обезболивание и удаление крови из сустава путем пункции; после этого производится сопоставление отломков.
При внутрисуставных отрывных краевых переломах, когда отломок мал, смещен и его не удается сопоставить, исход лечения имеет следующие варианты: отломок прирастает, и постепенно восстанавливаются контуры суставной поверхности; отломок прирастает, и деформируется суставная поверхность; отломок не прирастает и становится инородным телом. При этом изредка наблю-
дается блокирование сочленения вследствие ущемления фрагмента.
Сопоставить отломки при внутрисуставном переломе консервативными приемами часто удается неполностью, и переломы заживают с деформацией и ограничением функции сустава. В на стоящее время многие хирурги при наличии отломка, соскальзывающего после репозиции, применяют чрескожную фиксацию костного фрагмента спицей Киршнера или инъекционной иглой. При более крупных отломках, повернутых вокруг оси, не поддающихся сопоставлению, при интерпозиции поврежденной капсулы или
связки показано восстановление нормальных соотношений оперативным путем.
Удаление отломка, составляющего значительную часть суставной поверхности, неизбежно влечет за собой боковое отклонение пальца с последующим артрозом и ограничением функции. По-
