
Травматология и ортопедия. В трёх томах. Шапошников Ю.Г. / Травматология и ортопедия. Руководство для врачей. Том 1. Шапошников Ю.Г
..pdfнаправлении по отношению к акромиону. При ушибах сустава без нестабильности скопление выпота в капсуле сустава приводит к ее выбуханию.
Изменения в суставной полости и сумках плечевого сустава чаще всего встречаются при ревматических заболеваниях. На дорсальном горизонтальном срезе в случае сочетания артрита и бурсита подостная мышца имеет более четкие контуры, чем в норме.
Ультрасонографическая диагностика заболеваний и поврежде ний тазобедренного сустава. Диагностическое значение ультрасонографии тазобедренного сустава (ТБС) варьирует в зависимости от возраста обследуемого. Наиболее информативными являются ис следования ТБС у новорожденных и детей раннего возраста. В более поздние сроки ультрасонография служит дополнительным методом по отношению к рентгенографии.
Методика |
и с с л е д о в а н и я у н о в о р о ж д е н н ы х и де |
тей раннего |
возраста . Для обследования новорожденных и |
детей раннего возраста (до 1 года) используют пеленальный столик, а также два валика диаметром 10—12 см и длиной до 40 см. Ребенок лежит на боку между этими валиками, ручки удерживает мать или ассистент, ножки зажаты валиками и придерживаются рукой ис следователя.
Удобнее в работе линейный датчик с достаточной длиной рабочей поверхности. Датчик устанавливают на область ТБС строго во фрон тальной плоскости по линии, проходящей через вершину большого вертела (основная проекционная линия). При правильной установке датчика на экране монитора появляется изображение среза ТБС (рис. 10.2). Слева (латерально) располагается первая опознаватель ная точка — большой вертел (3) и шеечная часть бедренной кости, справа (медиально) — латеральная часть подвздошной кости (8). Вторая опознавательная точка (влево по экрану) — верхний костный край вертлужной впадины (7). Латеральная стенка подвздошной кости (6) представлена на экране в виде эхопозитивной структуры, расположенной параллельно верхнему краю монитора. В центре экрана определяется округлое эхогенное образование — головка бедренной кости (1). В возрасте 2—3 мес в норме в центре головки появляется эхопозитивная структура, соответствующая точке око стенения. Сверху головка ограничена капсулой (9), латерально (справа по экрану) — лимбусом (2), снизу она ограничена еще одной костной структурой — нижним краем вертлужной впадины — третья опознавательная точка (6). Описанные опознавательные точ ки особенно необходимы для ориентации при исследовании с по мощью секторального датчика. После того как на эхограмме ТБС найдены основные опознавательные структуры (головка, верхний и нижний костные края подвздошной кости, лимбус), переходят к следующему этапу — проведению линий и измерению углов между ними. Основная линия (ОЛ) проходит через верхний костный край от латеральной стенки подвздошной кости, линия костной крыши (ЛКК) соединяет верхний и нижний края суставной впадины, линия хрящевой крыши (ЛХК) идет от верхнего костного края через центр
202

Рис. 10.2. Тазобедренный сустав (схема).
ОЛ — основная линия; ЛКК — линия костной кры ши; ЛХК — линия хрящевой крыши; 1 — хрящевая головка бёдра; 2 — хрящевая крыша и лимбус; 3 — большой вер тел; 4 — шеечная часть бед ра; 5 — У-образный хрящ; б—7 — крыша вертлужной впадины; 8 — латеральный контур подвздошной кости; 9 — капсула тазобедренного сустава; 10 — мышечная пе регородка. Объяснение в тек сте.
лимбуса. Между ОЛ и ЛКК образуется угол костной крыши (а), который характеризует степень оссификации костной крыши сус тавной впадины, в норме а г 60°. Между ОЛ и ЛКК образуется угол хрящевой крыши (fi), в норме 55° ^р s 70°.
Дополнительную информацию о стабильности ТБС позволяет получить функциональное УЗИ сустава (провокационный тест), во время которого производят сгибание ножки ребенка до 90°, макси мальное приведение и внутреннюю ротацию. Датчик во время про ведения теста жестко фиксируют в области ТБС (см. выше) и не смещают во время движения ножки. В норме головка бедренной кости находится в суставной впадине и при пассивных движениях ее положение в суставе изменяется незначительно.
Показания — наличие клинических признаков нарушения фор мирования ТБС.
У л ь т р а с о н о г р а ф и ч е с к а я с е м и о т и к а н а р у ш е н и й ф о р м и р о в а н и я т а з о б е д р е н н о г о с у с т а в а. Основными ди агностическими признаками патологического развития ТБС служат признаки дисплазии: дефект верхнего края костной крыши в виде ступеньки, овальная форма головки, положительный провокацион ный тест; нарушение геометрических характеристик а < 60°, р > 70°; полная инконгруэнтность ТБС, головка бедренной кости находится вне суставной впадины.
На основании данных патологических знаков (Graf) были опи саны 4 типа ТБС у новорожденных и детей раннего возраста.
Ти п 1. Полностью зрелый ТБС. Верхний костный край или угловой (1А), или слегка закруглен (1Б), хрящевая крыша треу гольной формы, с узким (1А) или широким (1А) основанием, пол ностью покрывает головку, а "60°, р<55° (1А), р>55° (1Б).
Ти п 2А, В. О физиологической задержке оссификации верхнего костного края можно говорить только в том случае, если нет уль тразвуковых признаков дисплазии (ступенчатый дефект костного края, патологическая подвижность головки). На сонограмме выяв-
203
ляется округлый костный край ацетабулярной ямки. Хрящевая кры ша с широким основанием, покрывает головку на 50°<sz<60°, 0<7О°. Через 1—2 мес этот тип переходит в тип 1. Считают, что если 2-й тип ТБС выявлен при рождении или до 3 мес, то у ребенка тип 2А, если после 3 мес, —. тип 2В.
Ти п 2С (предвывих). Соотношение между костным и хрящевым покрытиями смещается в сторону мягкого, склонного к деформациям хряща. Верхний костный край значительно закруглен, но при этом хрящевая крыша все еще покрывает головку. В том случае, если при повторном УЗИ спустя 3—4 мес установлено, что этот тип перешел в 1-й, то чаще всего это значит, что имеет место один из вариантов развития ТБС. Однако если при первичном УЗИ допол нительно выявляют описанные выше признаки дисплазии, то сразу приступают к лечению. При выявлении через 3 мес после первичного УЗИ типа 2С ТБС (до этого ультразвуковые признаки дисплазии не были обнаружены) ребенка также следует лечить.
Ти п 3 (подвывих). ТБС занимает пограничное положение. Контур костной крыши нечеткий, верхний костный край уплощен, хрящевая крыша расширена, смещена и не может обеспечить кон центрическое состояние сустава. По мере повышения давления го ловки бедренной кости на хрящевую крышу происходит ее струк турная перестройка, хрящевые клетки исчезают и замещаются коллагеновыми волокнами и фибриллами. Это выражается в том, что эхошютность деформированной хрящевой крыши увеличивается. Та кое состояние хрящевой крыши специально выделяют как тип ЗВ, подчеркивая тем самым запущенность нелеченой патологии ТБС. Угол а при типе 3 меньше 43°, а угол /? больше 70°. Таким образом, если при первичном осмотре выявлен 3-й тип ТБС, необходимость лечения не оспаривается. Тем не менее этот тип можно рассмат ривать как пограничный вариант развития ТБС, и в этом случае через 5—6 мес он переходит в тип 1. В связи с этим при таком ТБС его необходимо тщательно осмотреть, решить, имеются ли ультразвуковые признаки дисплазии, сопутствующая патология, в частности неврологические симптомы, и только тогда поставить вопрос об адекватном лечении ребенка.
Т и п 4 (вывих). Явная патология. Головка бедренной кости находится вне суставной впадины. Вопрос о необходимости ортопе дического пособия не обсуждается.
Методика |
и с с л е д о в а н и я у детей старше |
1 года |
и взрослых . |
Методика исследования, проводимого |
у данного |
контингента больных, значительно отличается от описанной выше методики, применяемой при обследовании у новорожденных. При выполнении исследования добиваются получения на экране монитора изображения, соответствующего модифицированному сагиттальному срезу, который проходит через ось головки бедренной кости. Больной лежит на спине, колени и бедра — в положении небольшой наружной ротации, датчик расположен на вентральной поверхности бедра, центрирован по оси, мысленно проведенной через шейку бедренной кости.
204
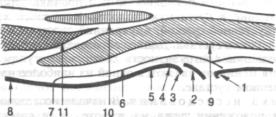
Рис. 10.3. Сканирование тазобедренного сустава.
1 — вентральный край вертлужной впадины; 2 — головка бедренной кости; 3 — зона роста; 4 — метафиз бедренной кости; 5 — шейка бедра; 6 — суставная капсула; 7 — каудальная часть вентрального заворотка; 8 — диафиз бедренной кости; 9 — подвздошнопоясничная мышца; 10 — портняжная мышца; 11 — четырехглавая мышца. Объяснение в тексте.
При правильной установке датчика на экране монитора четко определяется контур головки и шейки бедренной кости (рис. 10.3). У детей на контуре головки имеется выемка, соответствующая зоне роста. Выше контура костных образований капсула ТБС представ лена четко отграниченной эхопозитивной структурой, между кон туром головки и суставной капсулой визуализируется эхонегативный нижний заворот шеечной части капсулы ТБС. Расстояние между костным контуром и суставной капсулой в норме составляет 5,1 ±0,7 мм, разница в величине этого расстояния, определенного на правом и левом бедре, не превышает 1,0 мм.
Дополнительную информацию о взаимоотношениях костного кон тура и суставной капсулы позволяет получить функциональные пробы проведения УЗИ в положении максимальной внутренней и наружной ротации бедер.
Показания — клинические признаки синовита ТБС, болезнь Пертеса, асептический некроз головки бедренной кости, ревмато идный и инфекционные артриты.
Ультразвуковая семиотика повреждений и заболеваний тазо бедренного сустава. Основными признаками, свидетельствующими
опатологии ТБС, при УЗИ являются:
1)увеличение расстояния между костным контуром и суставной капсулой более 7 мм или различие в величине этого расстояния в правом и левом суставах более 1 мм;
2)деформация костного контура головки и шейки бедренной
кости;
3)уменьшение четкости и однородности зоны роста у детей. Менискосонография. Ультрасонографическая симптоматика па
тологических процессов, поражающих ткани коленного сустава (мышцы и их сухожилия, серозные сумки, суставная капсула), незначительно отличается от признаков, характеризующих патоло гию ПС и ТБС.
Анатомической особенностью коленного сустава является наличие менисков — хрящевых пластинок трехгранной формы, расположен-
205

ных между суставными поверхностями и проникающих на опреде ленное расстояние в суставную полость. Наружный край мениска срастается с суставной сумкой, внутренний заострен в форме клина
иобращен в полость сустава. Данное образование играет роль буфера
ипридает большую конгруэнтность костным выступам. Поражения
изаболевания менисков являются одной из наиболее частых причин болей в коленном суставе.
Методика и с с л е д о в а н и я . В начале исследования больной находится в положении лежа на животе, ноги слегка согнуты в коленях. Датчик располагают в области подколенной ямки парал лельно длинной оси нижней конечности в месте максимальной пуль сации артерии, определяемой пальпаторно, и на экране монитора эта позиция служит для определения правильного положения дат чика. Под контролем руки исследователя датчик смещают по про екции суставной щели медиально до того момента, когда на экране появится клиновидная эхопозитивная структура умеренной интен сивности, соответствующая заднему рогу внутреннего мениска. За тем больной поворачивается на бок на стороне поражения, сгибает ногу в колене до 40—60°, датчик располагают в проекции суставной щели над промежуточной частью мениска и постепенно смещают кпереди до того момента, когда на экране монитора визуализируется структура переднего рога. Аналогично проводят исследование на ружного мениска.
Показания — повреждения и дегенеративные, изменения мени сков.
У л ь т р а с о н о г р а ф и ч е с к а я с е м и о т и к а п о в р е ж д е ний и з а б о л е в а н и й м е н и с к о в к о л е н н о г о сустава. 1. Линейная структура повышенной эхоплотности между суставны-
Рис 10.4. Сканирование коленного сустава.
1 — бедренная кость; 2 — большебериовая кость; 3 — мениск; 4 — отек, выпот; 5 — разрыв; б — поврежденная часть мениска; 7 — капсула; 8 — дегенеративные изменения. Объяснение в тексте.
206
ми поверхностями бедренной и большеберцовой костей соответствует неполному разрыву мениска.
2.Лентовидная эхонегативная структура между суставными по верхностями бедренной и большеберцовой костей соответствует пол ному разрыву с дислокацией поврежденной части мениска и обра зованием гематомы.
3.Негомогенное повышение эхоплотности является следствием дегенеративных изменений менисков.
4.Затрудненная визуализация менисков или эхонегативный «об руч», охватывающий мениск со всех сторон, обусловлен наличием выпота в полости коленного сустава (рис. 10.4).
10.2. ДОППЛЕРОГРАФИЯ
Ультразвуковые методы исследования заняли одно из ведущих мест
всовременной клинической медицине. Этому способствовал ряд факторов, прежде всего достоверность получаемых результатов, неинвазивность, доступность и относительная простота процедуры. Ее можно повторять неоднократно, не причиняя вреда обследуемому.
Вклинической практике для диагностики поражений перифери ческих сосудов чаще всего используют приборы, работающие в постоянном режиме излучения ультразвуковых колебаний частотой от 2,5 до 10 МГц. В последнее время отдают предпочтение приборам с направленной регистрацией кровотока. Колебания низкой частоты (2,5—5 МГц) лучше других проникают в ткани и предназначены для исследования нижней полой вены, аорты, подвздошных и бед ренных сосудов. Высокочастотное излучение (5—10 МГц) проникает
вткани на небольшую глубину, поэтому их используют для опре деления кровотока в поверхностно расположенных сосудах. Основ ными достоинствами данных приборов являются простота эксплуа тации, портативность, возможность использования в любых усло виях, а также большой объем информации о кровотоке как в ар териях, так и в венах.
Т е х н и к а и с с л е д о в а н и я п е р и ф е р и ч е с к и х сосудов. Датчик прибора устанавливают в проекции исследуемого сосуда. Ис пользуют различные углы наклона его к оси сосуда (45°, 60°, 90°, 105°, 135°), что имеет значение при расчете линейной скорости кровотока.
При аускультативной оценке кровотока произвольно меняют угол наклона датчика до появления максимального звука. Исследуют определенные зоны, а именно: в проекции подвздошной, общей бедренной, поверхностной бедренной, задней большеберцовой арте рий и тыльной артерии стопы (рис. 10.5).
Стандартные положения датчика при исследовании магистраль ных артерий нижних конечностей.
Н-1 — точка определения кровотока в наружной подвздошной артерии (на 5 см выше пупартовой связки по перпендикуляру, восстановленному к границе ее средней и медиальной третей);
Н-2 — общая бедренная артерия (ниже пупартовой связки на границе ее средней и медиальной третей);
207

Рис 10.5. Стандартные положения датчика при исследовании магист ральных сосудов нижних конечностей с помощью ультразвуковой допплерографии. Объяснение в тексте.
Н-3 — проксимальный от дел поверхностной бедренной артерии (граница средней и верхней третей бедра по ли нии, разграничивающей пе реднюю и медиальную повер хности) ;
Н-4 — дистальный отдел поверхностной бедренной ар терии (средняя линия меди альной поверхности бедра на 5—7 см выше медиального мыщелка бедренной кости);
Н-5 — дистальный отдел глубокой артерии бедра (над сухожилием латеральной пор ции четырехглавой мышцы бедра, на 5—7 см выше лате рального мыщелка бедренной кости);
Н-6 — подколенная арте рия (в подколенной ямке, по средней линии, на 5—7 см дистальнее линии коленного су става);
Н-7 — проксимальный от дел передней большеберцовой артерии (граница средней и
верхней третей голени, латеральнее передней поверхности большеберцовой кости);
Н-8 — проксимальный отдел задней большеберцовой артерии (параллельно точке Н-6, на 1 см медиальнее большеберцовой кости); Н-9 — дистальный отдел передней большеберцовой артерии (сре
динная линия передней поверхности голеностопного сустава);
Н-10 — дистальный отдел задней большеберцовой артерии (по зади медиальной лодыжки);
Н-11 — тыльная поверхность стопы (латеральнее длинного раз гибателя большого пальца);
Н-12 — малая берцовая артерия (кпереди от латеральной ло дыжки) .
Исследование проводят на симметричных участках обеих конеч ностей. Техника исследования вен не отличается от определения кровотока в артериях. Датчик устанавливают в проекции исследу-
208

емой вены, после чего осуществляют аускультативную и графиче скую оценку интенсивности шумов.
Для оценки получаемых данных используют два вида информа ции: 1) сигналы кровотока — допплеровского сдвига, регистрируемые аускультативно и графически в виде кривых; 2) значение регио нарного систолического давления на различных уровнях конечности (РСД). Широко используются аускультативный анализ допплеров ского сигнала. При определении артериального кровотока в норме он всегда многофазен, фиксируется на всем протяжении магист ральных артерий конечности. Венозный шум низкочастотный, «ду ющий», волнообразный, синхронен с дыханием. Он регистрируется на крупных венах: подвздошных и бедренных, реже на подколенных и глубоких венах голени.
Проводят оценку А-волн и S-волн. S-волны отражают спонтанный кровоток в венах, усиливающийся при выдохе и уменьшающийся при вдохе, А-волны — увеличение венозного кровотока при компрессии дистальных отделов конечности. Кроме того, применяют дистальную и проксимальную компрессионные пробы, пробу Вальсальвы и оцени вают увеличение регистрируемых волн при глубоком дыхании.
При графической записи проводят качественную и количествен ную оценку показателей кривой артериального и венозного крово тока. При этом наиболее информативными в определении нарушений гемодинамики являются показатели максимальной линейной скоро
сти кровотока (рис. 10.6). |
|
Vm — максимальная (пиковая) линейная скорость |
кровотока |
(см/с); |
|
VR — максимальная линейная скорость ретроградного кровотока |
|
(см/с); |
|
а — время нарастания антеградного кровотока (с); |
|
b — время снижения антеградного кровотока (с); |
|
с — время распространения ретроградного кровотока |
(с); |
Vcp — средняя скорость кровотока (см/с);
у
Ускорение = — (см/с);
А
Рис. 10.6. Нормальная допплеровская пульсовая кривая. Объяснение в тексте.
209

Замедление - -£• (см/с2);
О
Пульсовой индекс (ПИ) - —^—-.
Vcp
Измерение регионарного систолического давления (РСД) — дру гой важный метод оценки артериального кровотока. Для объектив ного сравнения показателей РСД применяют индекс регионарного систолического давления (ИРСД), предложенный Winspr (1950), — процентное соотношение систолического давления в артериях ниж них конечностей к систолическому давлению в плечевой артерии. Доказано, что этот показатель в значительной степени чувствителен
кразличным окклюзивным и стенотическим поражениям артерий.
10.3.ТЕРМОГРАФИЯ
Внастоящее время накоплен большой опыт применения термографии в диагностике различных хирургических заболеваний. С помощью этого метода можно определить состояние гемодинамики в системе микроциркуляции и выявить окклюзионные процессы в перифери ческих сосудах. В связи с этим в последнее время термография нашла применение для оценки состояния периферического крово обращения, микроциркуляции и состояния метаболизма в тканях при различных видах травм, для контроля за ходом репаративных процессов и эффективностью проводимого лечения.
При изучении микроциркуляции и метаболизма в тканях у больных с переломами костей нижних конечностей применяют теп ловизор AGA-780 (Швеция), который позволяет получать чернобелое изображение исследуемого объекта, причем в комплект входит и цветной монитор. Тепловизор AGA-780 является быстродейству ющей системой воспроизведения термоизображения. Наряду с этим он оснащен системой блоков для проведения обработки температур ных данных. При динамическом обследовании больных необходимо соблюдать стандартные правила записи: использовать постоянное расстояние между объектом исследования и объективом камеры, а также один и тот же диапазон температурных измерений прибора. Запись термоизображения проводят в основном в прямых проекциях, но в случае необходимости могут быть использованы прямые и боковые проекции.
Результаты многочисленных исследований, проведенных с по мощью тепловизионной техники, позволили прийти к выводу о необходимости в каждом конкретном случае проводить как качест венный, так и количественный анализы термоизображения.
Воснову качественной оценки термоизображения положен прин цип симметричного распределения температурных полей относи тельно срединной линии тела. Визуальная, или качественная, оценка позволяет выявить очаг повышенного теплоизлучения и дать его характеристику по следующим параметрам: анатомическая локали зация, размер, форма, структура, степень излучения. Обязательно
210
проводят оценку не только центрального теплоизлучения, но и периферического, которое во многих случаях является одним из критериев правильной оценки термоизображения. Качественная оценка термоизображения в системе AGA-780 характеризуется мно гоплановостью. Исследователю предоставляется возможность прово дить температурный анализ на экране черно-белого изображения, цветного монитора, термопролиферирующего устройства и т. д.
Кроме качественного анализа, осуществляют количественную оценку термоизображения. В настоящее время существуют три спо соба такой оценки:
1) сравнительная оценка температур на участках, расположенных симметрично относительно средней линии тела человека;
2)измерение температуры в патологическом очаге и на близле жащих участках тканей;
3)сопоставление измеренных температур с данными, получен ными при обследовании здоровых людей (контрольная группа).
Изучение количества теплоизлучения, как и визуальная оценка термограмм, необходимо при динамическом наблюдении за крово снабжением сегмента конечности при проведении хирургического или консервативного лечения.
10.4. РЕОВАЗОГРАФИЯ
Реовазография — один из основных методов исследования пери ферического кровообращения. Это бескровный метод, принцип ко торого состоит в регистрации колебаний электрического сопротив ления живых тканей, обусловленных изменениями кровенаполне ния их при каждой пульсовой волне. Для преодоления большого поляризационного сопротивления, а также электрического сопро тивления кожных покровов при реовазографии используют токи высокой частоты.
Реовазография — один из методов функционального исследова ния, обладающий многими достоинствами прямых и косвенных спо собов регистрации гемодинамических параметров. Кровь характе ризуется более высокой электропроводностью, чем остальные ткани, поэтому увеличение кровенаполнения приводит к уменьшению элек трического сопротивления на данном участке тела, уменьшение кровенаполнения — к увеличению сопротивления.
Таким образом, величина реовазографических волн определяется пульсовыми объемными изменениями артерий: при изменении про света артерий изменяется вид реографической кривой.
Запись реограмм проводят на трех- и шестиканальном электро кардиографе аппарата «Галилео» (Италия) с реографическими бло ками. Для регистрации продольной реографической кривой исполь зуют свинцовые циркуляторные электроды. Их покрывают одним слоем марли, смоченной изотоническим раствором хлорида натрия, кожу предварительно обрабатывают спиртом. Электроды наклады вают на обе конечности симметрично по сегментарному принципу. Запись реограмм проводят при горизонтальном положении пациента,
211
