
2 курс / Топографическая анатомия и оперативная хирургия / Сироид Д.В Топографическая анатомия
.pdf200
ство (как и полость живота в целом) ограничено внутрибрюшной фасцией (f. endoabdominalis). В зависимости от того, какую глубокую мышцу поясничной области покрывает эта достаточно тонкая фасция, ее можно называть «поперечной», «квадратной» или «поясничной». Спереди забрюшинное пространство отделено от брюшной полости задним листком париетальной брюшины. На уровне диафрагмы внутрибрюшная фасция срастается с париетальной брюшиной, образуя тем самым верхнюю границу забрюшинного пространства. Эти образования срастаются и по бокам (на уровне продолжения задней подмышечной линии), ограничивая тем самым забрюшинное пространство слева и справа. Место срастания брюшины, внутрибрюшной и забрюшинной фасции называется фасциальным узлом. Нижняя граница забрюшинного пространства проходит по пограничной линии таза. Эта граница условно отделяет забрюшинное пространство от полости малого таза (в том числе, собстенно забрюшинную клетчатку – от позадипрямокишечной). К органам забрюшинного пространства относятся: почки, надпочечники, брюшные отделы мочеточников. Кроме того, к органам забрюшинного пространства можно отнести те части поджелудочной железы и двенадцатиперстной кишки, которые располагаются ретроперитониально. Наиболее крупными артериями забрюшинного пространства являются брюшная аорта
иее ветви, в том числе – почечные и общие подвздошные артерии. За счет слияния общих подвздошных вен образуется нижняя полая вена – самая крупная вена забрюшинного пространства. В нее оттекает кровь из множества вен, в том числе – из почечных. Нижняя полая вена смещена вправо, аорта – влево, поэтому левая почечная вена длиннее, чем правая, а левая почечная артерия обычно бывает короче, чем правая. Обычно левая почечная вена располагается кпереди от аорты, а правая почечная артерия – кзади от нижней полой вены. Иногда наблюдается ретроаортальное расположение левой почечной вены, что может приводить к нарушению венозного оттока от почки. Левая яичковая (яичниковая) вена обычно впадает в левую почечную вену, а правая - непосредственно в нижнюю полую. Есть мнение, что именно в связи с этим левостороннее варикоцеле (варикозное расширение вен семенного канатика) встречается гораздо чаще, чем правостороннее. К наиболее крупным нервным образованиям забрюшинного пространства относятся брюшные отделы симпатических стволов и симпатические нервные сплетения, расположенные на передней поверхности аорты (вокруг чревного ствола
иверхней брыжеечной артерии – солнечное сплетение, вокруг нижней брыжеечной артерии – нижнее брыжеечной сплетение). Мочеточник, проходя по передней поверхности больших поясничных мышц, пересекается с бедренно-половым нервом, что обусловливает возможность иррадиации боли (при соответствующей локализации камня в мочеточнике) в наружные половые органы и на внутреннюю поверхность бедра. В забрюшинном простран-
стве образуются непарная, полунепарная вены и грудной лимфатический проток. Парааортальные лимфатические узлы относятся к наиболее круп-
ным лимфоузлам забрюшинного пространства, они располагаются вдоль аорты. К образованиям забрюшинного пространства относится забрюшинная
201
фасция, листки которой делят клетчатку рассматриваемого пространства на три слоя. Самый поверхностный (задний) слой называется «собственно забрюшинная клетчатка». Спереди этот слой ограничен забрюшинной фасцией и ее задним листком, который на уровне почки называется позадипочечной фасцией, а позади мочеточника – позадимочеточниковой фасцией. Средний слой клетчатки забрюшинного пространства составляют околопочечная клетчатка (между предпочечной и позадипочечной фасциями) и околомочеточниковая клетчатка (между предмочеточниковой и позадимочеточниковой фасциями). Самый глубокий слой забрюшинной клетчатки называется околоободочной клетчаткой. Околоободочная клетчатка спереди ограничена париетальной брюшиной и позадиободочной фасцией, а сзади – забрюшинной фасцией и ее передним листком, представленным предпочечной и пред-
мочеточниковой фасциями.
Доступы к почкам и мочеточникам
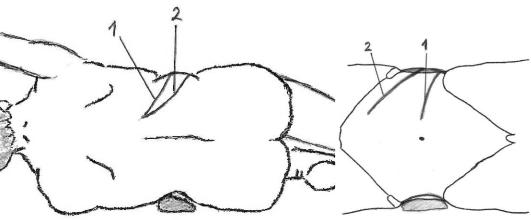
Наиболее популярными доступами к почкам являются доступ Федорова и доступ Бергманна-Израэля. Оба доступа являются внебрюшинными, то есть не сопровождаются рассечением брюшины. В этом состоит их преимущество, так как внебрюшинные доступы сводят к минимуму риск повреждения органов брюшной полости и занесения в брюшную полость инфекции. В обоих случаях пациент должен лежать на противоположном боку, под который подкладывается валик. Ногу пациента, на которой он лежит, сгибают в коленном и тазобедренном суставе (для большей устойчивости туловища). Доступ Федорова ведут от точки пересечения нижнего края 12-ого ребра с наружным краем мышцы, выпрямляющей позвоночник (задней почечной точки), к пупку, однако до пупка не доводят, а заканчивают по наружному краю прямой мышцы живота (рис. 5.3.3). Таким образом, доступ Федорова выполняется в наружных отделах поясничной области и переднебоковой стенки живота. При люмботомии по Федорову послойно рассекают элементы поверхностного, среднего и глубокого слоев. К поверхностному слою относятся: кожа, подкожная клетчатка и поверхностная фасция. В качестве элементов среднего слоя рассекают три слоя мышц: поверхностный, средний и глубокий мышечные слои. К поверхностным мышцам, рассекаемым при люмботомии по Федорову, относятся широчайшая мышца спины и наружная косая мышца живота. Затем рассекаются нижняя задняя зубчатая мышца и внутренняя косая мышца живота (средний слой мышц). После этого рассекают поперечную мышцу живота и ее апоневроз (глубокий слой мышц). При разведении краев рассеченной поперечной мышцы и ее апоневроза обычно нарушается целостность внутрибрюшной (поперечной) фасции – элемента глубокого слоя. При этом хирург попадает в полость живота, а именно – в забрюшинное пространство. Собственная забрюшинная клетчатка (поверхностный слой клетчатки забрюшинного пространства) смещается в стороны и рассекается достаточно плотная позадипочечная фасцию (один из двух листков забрюшинной фасции). После этого смещается околопочечная клетчатка (часть среднего слоя клетчатки забрюшинного пространства) и почка
202
вывихивается в рану. Вывихивать почки следует осторожно, чтобы не порвать добавочную почечную артерию, которая в 30 % случаев может отходить от брюшной аорты к нижнему полюсу почки. При разрыве этой артерии она, сокращаясь, уходит в глубину тканей с развитием очень обильного и трудноостанавливаемого кровотечения, опасного для жизни пациента. Поэтому, прежде чем вывихивать почку, следует пропальпировать ее со стороны нижнего полюса на предмет нахождения там добавочной почечной артерии. Если почку собираются удалять, то эту артерию пересекают между зажимами. Вывихиванием почки завершается оперативный доступ к ней.
Доступ Бергманна-Израэля рационально использовать в тех случаях, когда требуется обнажить не только почку, но и мочеточник. Положение пациента на операционном столе то же, что и при доступе Федорова. Разрез ведут от середины 12-ого ребра косо вниз и кпереди, параллельно подвздошному гребню и паховой связке, выше них на 3-4 см (рис. 5.3.3). При необходимости разрез доводят до нижней трети паховой связки, что позволяет обеспечить внебрюшинный доступ не только к почке, но и к большей части мочеточника. Слои при этой люмботомии рассекаются те же, что и при доступе Федорова.
А Б Рис. 5.3.3. Проекция доступа к почке (А.– вид сзади; Б.– вид спереди):
1.– по Федорову; 2.– по Бергманну-Израэлю.
Из оперативных приемов (и этапов операции) на почке и мочеточнике наиболее часто выполняют:
-нефрэктомию (удаление почки);
-резекция почки (удаление ее части);
-нефтостомию (наложение свища на почку);
-нефротомию (рассечение почки);
-нефропексию (фиксацию почки);
-пиелотомию (рассечение лоханки почки);
-пиелорафию (ушивание лоханки почки);
-уретеротомию (рассечение мочеточника);
-уретерорафию (ушивание мочеточника).
При удалении почки обработку компонентов почечной ножки обычно проводят в той последовательности, в какой они располагаются сзади напе-
203
ред (т.е. от более поверхностных образований – к более глубоким): вначале перевязывают и пересекают мочеточник, затем – почечную артерию, затем – почечную вену. Однако последовательность обработки этих компонентов существенно зависит от причины проведения операции. Так, при злокачественной опухоли почки, следует вначале перевязать почечную вену вместе с расположенными рядом с ней лимфатическими сосудами, при водянке почки
– вначале перевязать почечную артерию (чтобы приостановить приток жидкости к почке) и т.д. Правая почечная артерия обычно является более длинной, чем левая (так как обе образуются от брюшной аорты, которая смещена в левую сторону). Правая почечная артерия пересекает нижнюю полую вену, находясь сзади от нее (что соответствует принципу целесообразности, так как в противном случае она бы прижимала нижнюю полую вену к задней стенке живота). От почечной артерии могут отходить яичковые (яичниковые) артерии. Это происходит чаще справа, чем слева (так как правая почечная артерия длиннее). Левая почечная вена, как правило, является более длинной, чем левая (так обе впадают в нижнюю полую вену, которая смещена в правую сторону). Левая почечная вена пересекает брюшную аорту, находясь спереди от нее. В левую почечную вену чаще, чем справа, впадают яичковые (яичниковые) вены. Забор почки у донора при возможности выбора стараются осуществлять с левой стороны, чтобы в трансплантате был больший отрезок вены – при трансплантации почки восстановить венозный отток достаточно тяжело и иногда неудавшийся сосудистый шов приходится отсекать.
Удаление коралловидных камней, заполняющих большую часть лоханки почки, целесообразно осуществлять путем рассечения не лоханки, а почки. При этом почка рассекается на две половины по линии Цондека, проходящей на 1 см кзади от выпуклого края почки. Эта линии приблизительно отделяет задний сегмент почки от других сегментов, занимающих более переднее положение (таким образом, в меньшем количестве повреждаются внутрипочечные образования). На почку накладывается П-образный или матрацный шов с использованием анатомического пинцета, колющей иглы и толстого рассасывающегося материала (для уменьшения травматизации почки и прорезающего эффекта). При наложении шва на лоханку и мочеточник соблюдаются принципы наложения кишечных швов. Однако сквозные швы при этом не используются, чтобы избежать контакта шовного материала с мочой, так как это способствует камнеобразованию.
Паранефральная блокада
Показаниями к выполнению паранефральной блокады являются: почечная или печеночная колика, перитонит, панкреатит, динамическая кишечная непроходимость, облитерирующие заболевания сосудов нижних конечностей, то есть необходимость воздействия на солнечное сплетение. Солнечное сплетение располагается на передней стенке брюшной аорты вокруг ее ветвей: чревного ствола и верхней брыжеечной артерии (оно состоит из чревного сплетения и верхнего брыжеечного сплетения). Солнечное сплете-
204
ние участвует в иннервации содержимого забрюшинного пространства и брюшной полости.
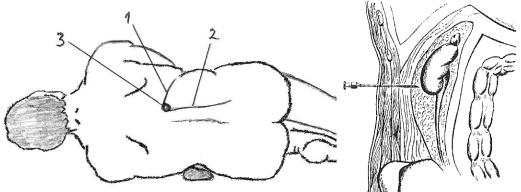
Пациент должен лежать на операционном столе так же, как и при выполнении операций на почке: на противоположном боку, под который подкладывается валик (рис. 5.3.4). Нога, на которой лежит пациент, должна быть согнута в коленном и тазобедренном суставах. Паранефральная блокада должна выполняться в задней почечной точке, расположенной в месте пересечения нижнего края 12-ого ребра с наружным краем мышцы, выпрямляющей позвоночник. После обработки места выполнения манипуляции антисептиком и создания «лимонной» корочки» иглу вкалывают перпендикулярно к поверхности кожи.
Рис. 5.3.4. Место выполнения паранефральной блокады: 1.– нижний край 12-ого ребра; 2.– наружный край мышцы, выпрямляющей позвоночник; 3.– место выполнения паранефральной блокады.
Продвижению иглы должно предшествовать введение анестетика. Это не только обеспечивает обезболивание, но и препятствует забиванию просвета иглы мягкими тканями. Глубина вкола зависит от индивидуальной толщины тканей. Врачу следует ориентироваться на чувство «провала» (преодоления сопротивления), которое возникает при проколе позадипочечной фасции. После этого продвижение иглы нужно остановить и отсоединить шприц от иглы. Если вкол иглой был осуществлен правильно, то острие иглы должно находиться в околопочечной клетчатке. При этом должны наблюдаться колебательные движения наружной части иглы (вверх и вниз) в такт дыханию пациента. Такое движение иглы связано с тем, что позадипочечная фасция сращена с диафрагмой. При выдохе диафрагма поднимается вверх, тянет за собой позадипочечную фасцию и острие иглы – наружная часть иглы при этом будет опускаться вниз благодаря рычагу, роль которого выполняет 12ое ребро. При вдохе игла возвращается в исходное положение. После того, как врач убедился в наличии колебательных движений иглы, к ней присоединяют шприц и вводят анестетик. Вторым признаком, подтверждающим расположение острия иглы в околопочечной клетчатке, являет относительно свободное (без значительного сопротивления) введение анестетика, который при этом заполняет околопочечную клетчатку.
205
Возможные осложнения при выполнении паранефральной блокады:
1)Введение иглы в паренхиму почки. При этом обычно возникает сопротивление введению анестетика, при повреждении внутрипочечных сосудов обратно в шприц будет поступать кровь.
2)Повреждение иглой почечных сосудов. При этом анестетик вводится свободно, обратно в шприц поступает артериальная или венозная кровь.
3)Прокол почечной лоханки. При этом анестетик вводится свободно, обратно в шприц поступает моча.
4)Прокол восходящей ободочной кишки (справа) или нисходящей ободочной кишки (слева). При этом анестетик вводится свободно, при отсоединении шприца ощущается кишечный запах.
Если симптомов осложнений не наблюдается, врач вводит через иглу около 80 мл анестетика, который должен полностью заполнить околопочечную клетчатку. При этом пациент, как правило, ощущает появление распирающей боли в пояснице, что подтверждает правильность выполнения манипуляции и свидетельствует о заполнении околопочечной клетчатки. Учитывая, что размеры фасциальной капсулы почки индивидуальны, объем вводимого анестетика также может значительно отличаться. После заполнения околопочечной клетчатки анестетик начнет распространяться по пути наименьшего сопротивления в сторону солнечного сплетения – к конечному месту своего действия.
НАБОР ЗАДАНИЙ ДЛЯ САМОКОНТРОЛЯ Тест № 1
В результате ранения в латеральном отделе поясничной области были повреждены поверхностные мягкие ткани, грудопоясничная фасция и мышцы поверхностного мышечного слоя. Какие поверхностные мышцы могли быть повреждены в этой ситуации?
А. Широчайшая (спины) и наружная косая (живота) В. Широчайшая (спины) и внутренняя косая (живота) С. Наружная косая и внутренняя косая (живота)
D. Выпрямляющая позвоночник и нижняя задняя зубчатая Е. Квадратная (поясницы) и большая поясничная
Тест № 2 У больной выявлена поясничная грыжа под 12-ым ребром. Какое «сла-
бое» место могло стать грыжевыми воротами в этом случае? А. Треугольник Пти В. Щель Морганьи С. Щель Ларрея
D. Ромб Лесгафта-Грюнфельта Е. Щель Бохдалека
206
Тест № 3 Хирург выполнил левостороннюю нефрэктомию. Какой наиболее ра-
циональный оперативный доступ обычно применяют при этой операции? А. Федорова В. Кохера С. Израэля
D. Пирогова Е. Ларрея
Тест № 4 Хирург, воспользовавшись внешними ориентирами, определил проек-
цию люмботомии по Бергманну-Израэлю. Какое образование должен был использовать хирург для определения проекции нижней части этого доступа?
А. Пупок В. Верхний край лобкового симфиза
С. Нижний край лобкового симфиза D. Паховую связку
Е. Край прямой мышцы живота Тест № 5
Врач выполняет паранефральную блокаду справа. Игла стала продвигаться легко, введение анестетика из шприца стало свободным. После отсоединения шприца от иглы стал ощущаться кишечный запах. Какая кишка могла быть повреждена с наибольшей вероятностью в этой ситуации?
А. Сигмовидная В. Восходящая ободочная
С. Нисходящая ободочная D. Тощая
Е. Подвздошная
Тест № 6 Больному с панкреатитом выполнили паранефральную блокаду. В ка-
кую клетчатку нужно ввести основную часть анестетика при выполнении этой манипуляции?
А. Подкожную В. Околопочечную
С. Парауретральную D. Параректальную Е. Околоободочную
Эталоны ответов: № 1 - А, № 2 – D; № 3 – А; № 4 – D; № 5 - В, № 6 - В.
207
5.4. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ БРЮШНОЙ ПОЛОСТИ
Актуальность темы. Патология органов брюшной полости (воспалительные заболевания, травматические повреждения, новообразования и т.д.) встречается достаточно часто. Знание сложных взаимоотношений между органами и образованиями брюшной полости позволяет ориентироваться при постановке диагноза, предвидеть возможные пути распространения патологических процессов и выполнять оперативные вмешательства.
Перечень основных теоретических вопросов:
1.Понятие о полости живота, брюшной полости и брюшинной полости. Деление брюшной полости на этажи.
2.Образования брюшины верхнего этажа: связки, брыжейки; сумки (сальниковая, печеночная, преджелудочная); пространства (подпеченочное, правое
илевое поддиафрагмальные). Возможная локализация и пути распространения патологических процессов. Топографическая анатомия органов верхнего этажа брюшной полости (брюшного отдела пищевода, желудка, начального отдела двенадцатиперстной кишки, селезенки, печени, желчного пузыря, тела и хвоста пожделудочной железы): расположение (синтопия, скелетотопия, голотопия), покрытие брюшиной, наличие связок и брыжеек, особенности кровоснабжения, иннервации, венозного и лимфатического оттока.
3.Образования брюшины нижнего этажа: связки, брыжейки, синусы (правый
илевый брыжеечные), каналы (правый и левый боковые), углубления (дуоденоеюнальное, верхнее и нижнее илеоцекальное, ретроцекальное, межсигмовидное). Возможная локализация и пути распространения патологических процессов. Понятие о внутренних грыжах (грыжа Трейца). Топографическая анатомия органов нижнего (среднего) этажа брюшной полости (отделы тонкой и толстой кишки, червеобразный отросток): расположение (синтопия, скелетотопия, голотопия), покрытие брюшиной, наличие связок
ибрыжеек, особенности кровоснабжения, иннервации, венозного и лимфатического оттока. Прием Губарева (дуодено-еюнальный изгиб, илеоцекаль-
ный угол).
УМЕТЬ:
1.интерпретировать особенности расположения внутренних органов брюшной полости и варианты покрытия их брюшиной, обозначать эти органы и их части на наглядных пособиях;
2.интерпретировать особенности кровоснабжения органов: а) верхнего этажа брюшной полости (система чревного ствола); б) нижнего этажа брюшной полости. Обозначать места перевязки сосудов при конкретных оперативных вмешательствах;
3.интерпретировать особенности иннервации, венозного и лимфатического оттока органов брюшной полости;
4.обозначать образования брюшины при ревизии верхнего этажа брюшной полости (связки, сумки, пространства), называть используемые образования, определять практическое значение;

208
5.обозначать образования брюшины при ревизии нижнего этажа брюшной полости (связки, брыжейки, каналы, синусы и углубления), называть используемые образования, определять практическое значение, моделировать выполнение приема Губарева.
Понятие о брюшной полости
Рис. 5.4.1. Содержимое брюшной полости (сагиттальный срез): 1.-венечная связка печени; 2.-печеночно-желудочная связка; 3.-сальниковое отверстие; 4.-поджелудоч- ная железа; 5.-забрюшинное пространство; 6.-двенадцатиперстная кишка; 7.-брыжейка тонкой кишки; 8.-петли тощей кишки; 9.- брыжейка сигмовидной кишки; 10.-прямая кишка; 11.-прямокишечно-пузырное углубление; 12.-мочевой пузырь; 13.-петли подвздошной кишки; 14.-большой сальник; 15.- передний листок париетальной брюшины; 16.-брюшинная полость; 17.-поперечная ободочная кишка; 18.-брыжейка поперечной ободочной кишки; 19.-сальниковая сумка; 20.-желудок; 21.-печень; 22.- диафрагма.
Брюшная полость – это полость, расположенная в нижней части туловища и ограниченная пределами париетальной брюшины. Брюшная полость является частью полости живота и содержит в себе комплекс органов и обра-
зований брюшины. Париетальной (пристеночной) брюшиной называют ту ее часть, которая покрывает стенки брюшной полости: сверху – диафрагму, снизу – содержимое малого таза, сзади – содержимое забрюшинного пространства, спереди и с боков она является самым глубоким слоем переднебо-
ковой стенки живота. Висцеральная (внутренностная) брюшина покрывает органы брюшной полости, формирует их связки и брыжейки. «Полость брюшины» (брюшинная полость) – это щель между париетальной и висцеральной брюшиной, то есть между органами и стенками брюшной полости. Полость брюшины, в отличие от брюшной полости, не содержит в себе ни органов, ни образований брюшины (в ней в норме имеется только небольшое количество жидкости серозного характера, обеспечивающее скольжение подвижных частей органов друг относительно друга). Выделяют три варианта покрытия органов брюшиной: 1) интраперитониальное (внутрибрюшинное)
– со всех сторон; 2) мезоперитониальное (на большем протяжении, но не со всех сторон); 3) экстраперитониальное (внебрюшинное) – только с одной стороны. Если орган располагается в забрюшинном пространстве, то для описания его покрытия брюшиной можно использовать понятие «ретроперитониальное» (позадибрюшинное), которое является частным случаем экстраперитониального расположения. Наибольшей потенциальной подвижно-
209
стью обладают органы, покрытые брюшиной интраперитониально. Подвижность органа ограничена образованиями брюшины (связками или брыжейками). Большинство брюшинных связок представляют из себя листки брюшины между рядом расположенными органами, между которыми располагаются сосуды, нервы и лимфатические образования. Брыжейка также образована двумя листками брюшины с расположенными между ними сосудами, нервами и лимфатическими образованиями, но она соединяет орган с задней стенкой брюшной полости.
Для понимания сложных взаимоотношений между содержимым брюшной полости необходимо четко представлять ход брюшины (см. рис. 5.4.1, 5.4.2). С переднебоковой стенки живота париетальная брюшина переходит на диафрагму в качестве диафрагмального листка. С диафрагмы листки брюшины опускаются на верхнюю (диафрагмальную) поверхность печени в качестве серповидной, а также левой и правой венечной связки (ligamentum coronarium hepatis). Серповидная связка (lig. falciforme) проходит в сагиттальной плоскости между левой и правой долями печени. Печень покрыта брюшиной мезоперитониально. Около ворот печени листки висцеральной брюшины сходятся и направляются к малой кривизне желудка (в качестве печеночножелудочной связки) и к верхней стенке двенадцатиперстной кишки (в качестве печеночно-двенадцатиперстной связки). Печеночно-желудочная связка
(lig. hepatogastricum) и печеночно-двенадцатиперстная связка (lig. hepatoduodenale) в совокупности составляют большую часть малого сальника (omentum minus) – рис. 5.6.1. Желудок покрыт брюшиной интраперитониально. По большой кривизне желудка листки висцеральной брюшины опять сходятся вместе, срастаются и опускаются вниз. Затем они подворачиваются и поднимаются вверх, срастаясь с предыдущими двумя листками. Так образуется большой сальник, который на большем протяжении представлен четырьмя сращенными между собой листками брюшины. Большой сальник (omentum majus) начинается от большой кривизны желудка и срастается с передней поверхностью поперечной ободочной кишки. Верхняя часть этого сальника между желудком и поперечной ободочной кишкой называется желудочноободочной связкой (lig. gastrocolicum). От большой кривизны желудка влево (к селезенке) идет желудочно-селезеночная (lig. gastrolienale) связка. Селезенка и поперечная ободочная кишка обычно бывают покрыты брюшиной интраперитониально. Брыжейка поперечной ободочной кишки (mesocolon transversum) условно делит брюшную полость на верхний и нижний этаж. Верхний этаж брюшной полости располагается выше поперечной ободочной кишки и ее брыжейки, вплоть до диафрагмы. Нижний этаж брюшной полости располагается ниже брыжейки поперечной ободочной кишки вплоть до плоскости, проведенной по пограничной линии таза. Самая нижняя часть брюшной полости (ниже пограничной линии) является брюшинным отделом (этажом) малого таза.
В верхнем этаже брюшной полости содержатся следующие органы: брюшной отдел пищевода (интра-), желудок (интра-), начальный отдел двенадцатиперстной кишки (интра-, затем – мезо- и ретро-), печень (мезо-),
