
- •Міністерство охорони здоров’я України Вінницький національний медичний університет ім. М.І. Пирогова
- •Методичні вказівки для студентів при підготовці до практичного заняття
- •I. Актуальність теми:
- •III. Основні етапи заняття
- •IV. Методичне забезпечення
- •VI. Базовий рівень підготовки
- •VII.План і організаційна структура навчального заняття з дисципліни.
- •VIII. Зміст навчального матеріалу:
- •3. Визначити ступінь тяжкості сффт
- •Взаємодія між рівнями надання спеціалізованої медичної допомоги населенню при підозрі на сффт
- •Допомога новонародженим на етапі операційної (необхідні умови)
- •Ведення пологів при багатоплідді
- •Лікування вагітних з істміко-цервікальною недостатністю.
- •Діагностика періодів і фаз пологів.
- •Передчасний розрив плодових оболонок
- •1. Ведення вагітних з підозрою на прпо.
- •2. Діагностика (підтвердження) прпо
- •3. Ведення вагітних із передчасним розривом плодових оболонок
- •3.1. Термін вагітності 22 - 25 тижнів:
- •3.2. Термін вагітності 26 - 34 тижні:
- •3.3. Термін вагітності 35 - 36 тижнів:
- •4. Тактика ведення вагітних при наявності інфекційних ускладнень.
- •Шкала Сільвермана-Андерсена
- •Переношена вагітність
- •Оцінка ступеню „зрілості шийки матки” за Бішопом
- •3.7. Методи індукції пологів:
- •Недоцільно використовувати в/венні форми простагландинів для індукції пологів.
- •Завдання для самостійної роботи студентів
- •Ситуаційні задачі
Взаємодія між рівнями надання спеціалізованої медичної допомоги населенню при підозрі на сффт
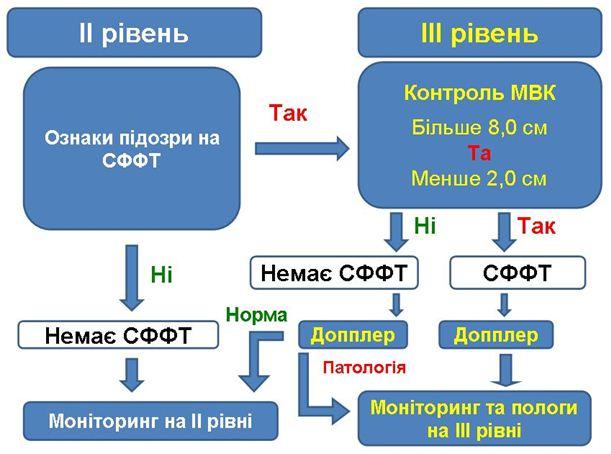
На схемі представлений алгоритм взаємодії між ІІ та ІІІ рівнями надання допомоги.
Якщо при проведенні рутинного УЗД вагітній з багатопліддям на ІІ рівні надання спеціалізованої медичної допомоги населенню (ЦРЛ) у лікаря виникла підозра на СФФТ, він повинен скерувати таку жінку на ІІІ рівень надання допомоги (Обласна лікарня, Міжрегіональний Перинатальний Центр) з метою підтвердження або спростування підозри та з'ясування тактики подальшого ведення (спостереження та розродження).
На
ІІІ рівні
вимірюються показники МВК
![]() в
обох плодів і в разі відсутності секвенції
мало/багатоводдя або встановлення
дихоріальної двійні - жінка повертається
на ІІ рівень для подальшого рутинного
спостереження в ЖК. В разі встановлення
секвенції
мало/багатоводдя
в
обох плодів і в разі відсутності секвенції
мало/багатоводдя або встановлення
дихоріальної двійні - жінка повертається
на ІІ рівень для подальшого рутинного
спостереження в ЖК. В разі встановлення
секвенції
мало/багатоводдя
![]() (≥8
см та ≤2 см) та підтвердженні діагнозу
монохоріальної діамніотичної двійні
встановлюється діагноз СФФТ. В разі
встановлення секвенції мало/багатоводдя,
але показникам МВК що не відповідають
повністю діагностичним рівням (понад
8 см та менше 2 см), приділяється увага
вивченню додаткових ознак ймовірного
СФФТ. При відсутності додаткових ознак
СФФТ жінка може бути повернута на ІІ
рівень з метою подальшого ведення
вагітності в умовах ЖК за місцем
проживання. При наявності додаткових
ознак СФФТ доцільно виконати доплерометрію
в магістральних судинах плодів (зокрема
- а.пуповини). У разі, якщо показники
Доплерометрії знаходяться у межах
гестаційної норми для даного терміну
вагітності - жінка може бути повернута
для подальшого спостереження на ІІ
рівень. При відхиленні одного або
декількох показників кровоплину в
магістральних судинах плодів - жінці
пропонується спостереження та подальше
розродження на ІІІ рівні.
(≥8
см та ≤2 см) та підтвердженні діагнозу
монохоріальної діамніотичної двійні
встановлюється діагноз СФФТ. В разі
встановлення секвенції мало/багатоводдя,
але показникам МВК що не відповідають
повністю діагностичним рівням (понад
8 см та менше 2 см), приділяється увага
вивченню додаткових ознак ймовірного
СФФТ. При відсутності додаткових ознак
СФФТ жінка може бути повернута на ІІ
рівень з метою подальшого ведення
вагітності в умовах ЖК за місцем
проживання. При наявності додаткових
ознак СФФТ доцільно виконати доплерометрію
в магістральних судинах плодів (зокрема
- а.пуповини). У разі, якщо показники
Доплерометрії знаходяться у межах
гестаційної норми для даного терміну
вагітності - жінка може бути повернута
для подальшого спостереження на ІІ
рівень. При відхиленні одного або
декількох показників кровоплину в
магістральних судинах плодів - жінці
пропонується спостереження та подальше
розродження на ІІІ рівні.
В разі, якщо жінка була повернута для рутинного спостереження на ІІ рівень, проте у неї підсилились існуючі та, або з'явились нові ознаки підозри на СФФТ - вона знову скеровується для консультативного огляду на ІІІ рівень.
Виявлення СФФТ або ознак підозри на наявність СФФТ є вимагає скерування вагітної на ІІІ рівень надання перинатальної допомоги.
Сьогодні існують методи лікування фето-фетального трансфузійного синдрому: за допомогою амніодренажу (відкачування навколоплідних вод) і нова, більш продуктивна методика лікування – лазерна коагуляція плацентарних анастомозів. При цьому лазером припікаються сумісні судини на плаценті.
Після лазерної коагуляції, проведеної в кращих світових клініках, одна дитина виживає у 84% випадків, так як при лікуванні за допомогою амніодренажа тільки в 51%. При застосуванні новітнього фетоскопу діаметром 1 мм виживання може досягати 100%. Суттєві неврологічні відхилення у дітей після амніодренажу зустрічаються в 10%, що в 2 рази частіше, ніж після лазерної коагуляції.
Діагностика та лікування СФФТ
Дискордантний ріст плодів (ДРП)
Дискордантний ріст плодів (ДРП) - це різниця між передбачуваними масами плодів, виражена у відсотках.
МГВП та ЗВУР - показники відповідності розмірів плода терміну гестації.
Малий для гестаційного віку плід (МГВП) - розміри плода менше 10-ї перцентилі для даного терміну гестації. МГВП це гетерогенна група плодів. 50-70% МГВП - це плоди, які здорові, але є конституційно маленькими внаслідок генетичних властивостей (батьки маленького зросту).
ЗВУР - плод/плоди які не досягли свого генетично детермінованого ростового потенціалу внаслідок дії патологічних (фізіологічних) факторів:
материнські фактори (гіпертензивні розлади, аутоімунні захворювання, вживання ліків, паління, зловживання алкоголем, наркоманія)
плодові фактори (хромосомні та структурні аномалії, вірусні чи протозойні інфекції, багатоплідна вагітність)
плацентарні фактори (судинні порушення, анатомічні порушення, хромосомні розлади (плацентарний мозаїцизм), аномалії прикріплення пуповини)
Актуальність ДРП, МГВП, ЗВУР
Поява ДРП може підвищувати ризик перинатальних ускладнень. Поява у першому триместрі ДРП може свідчити про хромосомні аномалії. У плодів з ДРП на 33% вище ризик появи ЗВУР.
У передчасно народжених дискордантних двоїн за наявності МГВП/ЗВУР у порівнянні з дискорданними двійнями без МГВП/ЗВУР, комбінований ризик тяжкої неонатальної захворюваності
 тасмертності
тасмертності
 (смерть,
ВШК ІІІ-ІV, тяжкий РДС, НЕК) у 7,7 разів
вище.
(смерть,
ВШК ІІІ-ІV, тяжкий РДС, НЕК) у 7,7 разів
вище.При ДРП можуть бути виявлені такі неонатальні ускладнення:
|
Неонатальні ускладнення, пов'язані з дискордантністю |
Відношення шансів |
|
Низька маса тіла (<2500 г) |
2,97 (1,36 - 6,51) |
|
Дуже низька маса тіла (<1500 г) |
8,73 (3,15-24,19) |
|
Надходження у ВРІТ |
3,26 (1,97 - 5,40) |
|
Потреба у додатковому кисні |
1,71 (1,00 - 2,90) |
|
Гіпербілірубінемія |
1,69 (1,07 - 2,66) |
|
Транзиторне тахіпное |
1,62 (1,02 - 2,54) |
ЗВУР
МЕТА:виявити дискордантний ріст плодів (ДРП) та малий для гестаційного віку плід (МГВП) та затримку внутрішньоутробного розвитку (ЗВУР).
Завдання лікаря на цьому етапі:
Встановити діагноз ДРП, МГВП, ЗВУР
МЕТА:Визначити основні показники для подальшої діагностики.
Метод дослідження- УЗД, Доплер,КТГ.
Перелік показників (прямих та розрахункових), необхідних для подальшої діагностики:
передбачувана маса плода (ПМП)
окружність живота (ОЖ) у двох плодів
біпарієтальний розмір
окружність голови
темпи росту плода
кінцевий діастолічний кровоплин в а.пуповини
індекс резистентності
МВК або амніотичний індекс
КТГ (нестресовий тест)
біофізичний профіль плода (БПП
 )
)
Лікар,
за даними УЗД (відео
![]() )
та враховуючи термін вагітності, робить
висновки, відносно наявності чи
відсутності таких станів, як:
)
та враховуючи термін вагітності, робить
висновки, відносно наявності чи
відсутності таких станів, як:
ДРП
МГВП
ЗВУР
![]() Запорукою
правильної інтерпретації даних УЗД та
коректного встановлення діагнозів
"ДРП", "МГВП", "ЗВУР" - є
якомога більш точний
розрахунок терміну гестації.
Запорукою
правильної інтерпретації даних УЗД та
коректного встановлення діагнозів
"ДРП", "МГВП", "ЗВУР" - є
якомога більш точний
розрахунок терміну гестації.
![]() Діагноз
ЗВУР остаточно може бути поставлений
лише на основі даних, отриманих за
допомогою Допплерометрії.
Діагноз
ЗВУР остаточно може бути поставлений
лише на основі даних, отриманих за
допомогою Допплерометрії.
Визначити тактику ведення вагітності, розробити план подальшого ведення вагітності та поінформовано узгодити його з жінкою. Визначити час та метод розродження
МЕТА:Визначити подальшу тактику ведення вагітності з діагнозом "ЗВУР". Розробити план подальшого ведення вагітності та поінформовано узгодити його з жінкою. Визначити час та метод розродження.
Метод- доплерометрія, УЗД та антенатальнийКТГ(нестресовий тест).
За результатами доплерометрії (з протоколу УЗД), лікар визначає такі показники:
індекс резистентності
кінцевий діастолічний кровоплин
|
індекс резистентності |
кінцевий діастолічний кровоплин |
висновок |
|
нормальний |
присутній |
норма |
|
нормальний |
нульовий або зворотній |
|
|
підвищений |
присутній |
Можливі патологічні перинатальні наслідки. Лікар проводить додатковий збір інформації щодо об'єму амніотичної рідини та/або БПП [алгоритм] |
|
підвищений |
нульовий або зворотній |
Можливі
патологічні перинатальні наслідки.
Лікар проводить додатковий збір
інформації щодо БПП і приймає рішення
щодо термінового розродження (алгоритм)
|
![]() Лише
доплерометрія здатна достовірно
передбачувати патологічні перинатальні
наслідки у плодів зі ЗВУР.
Лише
доплерометрія здатна достовірно
передбачувати патологічні перинатальні
наслідки у плодів зі ЗВУР.
Додатковий
метод дослідження: антенатальний КТГ
![]() (нестресовий
тест).
(нестресовий
тест).
![]() Якщо
висновки КТГ приймають значення
"патологічний стан (гострий дистрес
плода)", то лікар приймає рішення про
термінове розродження у разі життєздатності
плода (плодів).
Якщо
висновки КТГ приймають значення
"патологічний стан (гострий дистрес
плода)", то лікар приймає рішення про
термінове розродження у разі життєздатності
плода (плодів).
![]() Поєднання
ДРП та МГВП/ЗВУР - абсолютне показання
для спостереження та розродження на
ІІІ рівні надання допомоги.
Поєднання
ДРП та МГВП/ЗВУР - абсолютне показання
для спостереження та розродження на
ІІІ рівні надання допомоги.
Лікар
діє згідно алгоритму
![]() .
.
В залежності від отриманих даних ситуація може мати такі варіанти розвитку:
Розродження у терміні 36-37 тижнів
Розродження термінове у разі життєздатності плода (плодів)
Повторення вимірів в залежності від клінічної ситуації
Документація.Діагноз лікар вписує в індивідуальну карту вагітної або історію пологів.
Загибель одного з плодів
Сіамські близнюки (зрощення близнюків)
Варіанти можливих положень плодів.
Обидва плоди у повздовжньому положенні:
а) обидва у головному;
б) обидва у тазовому;
в) один у головному, другий – у тазовому та навпаки.
2. Обидва плоди у поперечному положенні.
3. Один у поздовжньому, другий в поперечному положенні.
Ускладнення пологів при багатоплідній вагітності:
а) слабкість пологової діяльності;
б) відшарування та виділення посліду до народження другого плода, як наслідок – внутрішньоутробна загибель другого плода;
в) кровотеча у третьому періоді пологів, у ранньому післяпологовому періоді;
г) колізія близнюків;
д) поперечне положення другого плода;
е) субінволюція матки в післяпологовому періоді.
Основні етапи дій лікаря при веденні БВ:
Провести діагностику БВ
Забезпечити антенатальний догляд вагітної з БВ
На цьому етапі лікар жіночої консультації проводить такі дії:
Визначити план ведення вагітності та поінформовано узгодити його з жінкою
Здійснити ведення БВ згідно базових підходів (незалежно від хоріальності)
Провести навчання жінки щодо розпізнавання небезпечних симптомів
Здійснити моніторинг перебігу вагітності у жіночій консультації
Призначити медикаментозну профілактику прееклампсії та анемії
Провести профілактику передчасних пологів
Здійснити ведення БВ згідно специфічних підходів (в залежності від хоріальності)
Крім того антенатальне ведення багатоплідної вагітності передбачає такі заходи:
призначення адекватного харчування (збалансована дієта зі збільшеним вмістом білка, мультивітамінів, мікроелементів);
регулярний контроль за величиною тиску, показниками загального клінічного дослідження сечі (частота пізнього гестозу вагітних підвищується в 4 рази, найбільш тяжкі форми спостерігаються в разі дизиготної двійні);
постійний контроль за рівнем гемоглобіну, гематокрит ним числом, проведення ранньої профілактики анемії і запобігання підвищеній крововтраті під час пологів (додаткове вживання препаратів заліза);
обмеження фізичної активності, постільний режим після 24-26 тижня вагітності для запобігання передчасним пологам;
спостереження за тонусом і скороченням матки (біль у крижах, посилення піхвових виділень) для вчасного попередження загрози передчасних пологів; контроль за станом шийки матки (згладжування, розкриття), який проводять кожні 1-2 тижні;
проведення токолітичної, спазмолітичної терапії, накладання шва на шийку матки по показанням;
впровадження планової госпіталізації вагітних у періоди 18-22 і 31-34 тижні, які є критичними термінами щодо передчасного переривання вагітності у випадках багатопліддя, за наявності ускладнень – негайна госпіталізація.
Наприкінці вагітності здійснюють монітор не спостереження за діяльністю серця плодів (нестресовий, стресовий тести, біофізичний профіль, допплерометричне визначення кровообігу – допплеросонографія).
Визначити оптимальний термін розродження
для різних форм багатоплодової вагітності (дихоріальна, монохоріальна діамніотична, монохоріальна моноамніотична) з огляду на показники мертвонароджуваності та неонатальної смертності.
Розродження двоїн в терміні ≥34 тижня
 супроводжується
зниженням рівня мертвонародження та
малюкової смертності.
супроводжується
зниженням рівня мертвонародження та
малюкової смертності. Пролонгування БВ до термінів 39-40 тижнів
 та
більше супроводжується значним
підвищенням ризику мертвонароджуваності.
та
більше супроводжується значним
підвищенням ризику мертвонароджуваності.
Оптимальним терміном розродження є такий, в якому показник неонатальної смертності дорівнює показнику проспективного ризику загибелі плода. Розродження у цей термін буде сприяти зниженню одночасно мертвонароджуваності та неонатальної смертності
 .
.
Спосіб розродження та тактика ведення пологів залежить від хоріальності.
|
Хоріальність |
Обговорення способу розродження та тактики ведення пологів |
Оптимальний гестаційний вік для розродження двоїн |
|
Монохоріальна діамніотична Ризик внутрішньоутробної загибелі плода(ів) при монохоріальній двійні після 32 тижнів вагітності у 8 разів вище ніж у дихоріальної. |
В 32-34 тижнів: Навіть при неускладненій МД існує ризик антенатальної загибелі плода/плодів, незважаючи на інтенсивність спостереження! |
В 36-37 тижнів Якщо немає показів для більш раннього розродження. |
|
Монохориальна
моноамніотична
|
|
В 32 тижні Після 32 тижнів перинатальні втрати значно збільшуються и сягають 11-22% |
|
Дихоріальна діамніотична |
В 34-36 тижнів |
В 37-38 тижнів Найменший ризик перинатальної смертності й захворюваності для дихоріальній двійні у 36-38 тижнів. |
![]() Розродження
двійні в терміні до 36 тижнів вагітності
здійснюється за наявності таких станів,
коли пролонгування вагітності є більш
небезпечним для матері/плодів, ніж
розродження:
Розродження
двійні в терміні до 36 тижнів вагітності
здійснюється за наявності таких станів,
коли пролонгування вагітності є більш
небезпечним для матері/плодів, ніж
розродження:
Ускладнення вагітності
Екстрагенітальна патологія
Прогресуюче погіршення стану плода/плодів
Внаслідок зростання кількості плодів тривалість вагітності зменшується. Так, за наявності двійні розродження відбувається, якщо немає ускладнень, близько 37-го тижня вагітності; з кожним додатковим плодом тривалість вагітності зменшується в середньому на 4 тижні. Зрілість легень плодів у випадку багатоплідної вагітності досягається раніше, ніж при вагітності одним плодом, якщо потрібно, досліджують амніотичну рідину шляхом амніоцентезу.
Провести пологи та розродження
Забезпечити умови для безпечного розродження через природні родові шляхи та визначити основні принципи організації допомоги при багатоплодових пологах (інфраструктура, персонал, обладнання)
На цьому етапі лікар робить такі кроки:
Приймає рішення щодо вибору стаціонару.
МЕТА:Прийняти рішення щодо належного рівня перинатальної допомоги для розродження даної конкретної вагітності.
Оскільки пологи двійнею є пологами високого ризику, розродження таких вагітних необхідно здійснювати у закладах, де є досвідчений персонал, необхідне обладнання та умови для надання екстреної допомоги.
Враховуючи систему перинатальної допомоги в Україні доцільним буде скеровувати вагітних з двійнею для розродження на ІІІ рівень допомоги.
Але деякі жінки, які мають неускладнений перебіг вагітності та задовільний стан обох плодів можуть народжувати на ІІ рівні допомоги, за умови забезпечення необхідних організаційних умов, належної інфраструктури та достатньої кількості досвідченого персоналу.
Перевіряє наявність обов'язкових загальних умов, необхідних для безпечного розродження багатоплодової вагітності.
МЕТА: Перевірити наявність обов'язкових загальних умов, необхідних для безпечного розродження багатоплодової вагітності.
Загальними умовами для розродження багатоплодової вагітності є наступні:
Наявність персоналу та обладнання для цілодобового надання екстреної допомоги матері та новонародженим:
Можливість цілодобово проводити екстрений КР
Можливість надання екстреної допомоги у разі акушерських ускладнень (кровотеча, еклампсія, тощо)
Можливість надання реанімаційної допомоги двом новонародженим
Цілодобово функціонує клінічна лабораторія
Цілодобово доступні препарати крові
Перевіряє відповідність приміщення та обладнання, необхідних для безпечного розродження багатоплодової вагітності.
МЕТА:Перевірити відповідність приміщення та обладнання вимогам безпечного розродження БВ.
Вимоги до приміщення:
Індивідуальна пологова кімната, в якій має народжувати жінка з двійнею
Операційна, що знаходиться поруч
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Необхідне обладнання.
Апарат КТГз можливістю запису на плівку (бажаноапарат КТГ з можливістю запису на плівку ЧСС обох плодів одночасно).
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Набір для надання екстреної допомоги матері:
В/в катетери - мінімум 2 шт. (16G)
Системи, шприци, стерильні рукавички
Розчини кристалоїдів (Рингеру лактат, фізрозчин) та колоїдів (модифікований желатин)
Утеротоніки (окситоцин, ергометрин, мізопростол)
Мішок Амбу для дорослих, повітрявод
Апарат УЗД в пологовій залі (бажано) (фото
 )
)
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Перевіряє відповідність приміщення та обладнання, необхідних для надання допомоги новонародженим.
МЕТА:Перевірити відповідність приміщення та обладнання вимогам безпечного розродження БВ.
Вимоги до приміщення:
Індивідуальна пологова кімната, в якій має народжувати жінка з двійнею
Операційна, що знаходиться поруч
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Необхідне обладнання.
Апарат КТГз можливістю запису на плівку (бажаноапарат КТГ з можливістю запису на плівку ЧСС обох плодів одночасно).
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Набір для надання екстреної допомоги матері:
В/в катетери - мінімум 2 шт. (16G)
Системи, шприци, стерильні рукавички
Розчини кристалоїдів (Рингеру лактат, фізрозчин) та колоїдів (модифікований желатин)
Утеротоніки (окситоцин, ергометрин, мізопростол)
Мішок Амбу для дорослих, повітрявод
Апарат УЗД в пологовій залі (бажано) (фото
 )
)
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Перевіряє наявність достатньої кількості медичного персоналу відповідної кваліфікації для надання допомоги вагітним з БВ та новонародженим.
МЕТА:Перевірити наявність достатньої кількості медичного персоналу відповідної кваліфікації для надання допомоги вагітним з БВ та новонародженим.
Для надання допомоги вагітним з двійнею необхідно залучити достатню кількість медичного персоналу відповідної кваліфікації:
два акушер-гінеколога
анестезіолог, анастезистка
лікар-неонатолог, неонатальна медична сестра
операційна медсестра
акушерка
![]() За
даними доказової медицини
За
даними доказової медицини
![]()
Вимоги до кваліфікації.
На кожних пологах потрібна присутність принаймні одного медичного працівника який володіє всіма реанімаційними навичками:
Вентиляція за допомогою мішка і маски
Непрямий масаж серця
Інтубація трахеї
Введення ліків
Інший (або інші) - повинні вміти допомагати основному реаніматологу
Особливі обставини:
Якщо очікуються пологи високого ризику і може виникнути потреба повної реанімації, для надання допомоги новонародженій дитині необхідна присутність принаймні двох осіб (вентиляція легень та непрямий масаж серця):
Якщо виникає необхідність вводити ліки під час надання реанімаційної допомоги новонародженому, мають бути залучені щонайменше 3 медичних працівника.
Якщо очікуються передчасні пологи або діагностовано затримку внутрішньо-утробного розвитку плода в пологовому залі обов'язкова присутність лікаря педіатра-неонатолога, оскільки реанімація глибоконедоношеної дитини досвідченим неонатологом за участі кваліфікованої реанімаційної бригади істотно зменшує ризик її смерті [В].
У випадку багатоплідної вагітності потрібна присутність декількох реанімаційних бригад відповідно до кількості плодів.
Вимоги до кваліфікації.Один фахівець повинен володіти всіма реанімаційними навиками (вентиляція за допомогою мішка і маски, непрямий масаж серця, інтубація трахеї, введення ліків), а інший (або інші) - бути здатним(и) надати кваліфіковану допомогу основному реаніматологу.
![]() Кожна
реанімаційна бригада повинна мати
визначеного керівника (лікар-педіатр-неонатолог,
лікар-акушер-гінеколог, дитячий
лікар-анестезіолог), а всі інші члени
бригади повинні чітко знати свої
обов'язки під час реанімації, згідно
клінічного Протоколу з первинної
реанімації та післяреанімаційної
допомоги новонародженим (док.
Кожна
реанімаційна бригада повинна мати
визначеного керівника (лікар-педіатр-неонатолог,
лікар-акушер-гінеколог, дитячий
лікар-анестезіолог), а всі інші члени
бригади повинні чітко знати свої
обов'язки під час реанімації, згідно
клінічного Протоколу з первинної
реанімації та післяреанімаційної
допомоги новонародженим (док.
![]() ).
).
Вибрати спосіб розродження.
Вибрати спосіб розродження при багатоплідній вагітності (БВ) з урахуванням клінічних варіантів.
Враховуючі високий ступінь перинатального ризику, рішення щодо вибору способу розродження рекомендується приймати консілярно (декількох експертів) та з поінформованою згодою жінки.
Способи розродження:
Кесарський розтин.
Вагінальні пологи.
Вибір способу розродження, власне, передбачає оцінку можливості безпечних вагінальних пологів (або з іншого боку - оцінку показань до кесарського розтину (КР). Для того, щоб здійснити вибір, необхідно всебічно оцінити акушерську ситуацію та врахувати наведені фактори:
Положення плодів
Передлежання плодів
Передбачувана маса плодів
Хоріальність
Наявність рубця на матці
Сучасні дані доказової медицини, рівня достовірності І та ІІ свідчать про те, що плановий КР не може бути рекомендований для розродження всіх двоїн

Плановий КР для двійні може бути зумовлений показаннями, які:
Пов'язані з положенням або/та передлежанням плодів
НЕ пов'язані з положенням та/або передлежанням плодів
Плановий КР є абсолютно показаним, коли вагінальні пологи не можливі:
Плід А знаходиться у косому або поперечному положенні
Плановий КР є виправданим коли Плід А знаходиться у тазовому передлежанні

Поодинокі випадки моноамніотичної двійні не дозволяють отримати ґрунтовні наукові дані з проспективних досліджень щодо оптимального способу розродження. Враховуючи високий ризик сплутування пуповин, особливо під час вигнання першого плода, рекомендується плановий КР
Абсолютні
показидо кесарського розтину (якщо
є хоча б одно з нижченаведених значень)
(рис.
1
![]() ):
):
|
Фактор |
Значення фактору для плода А |
|
Положення плодів |
косе АБО поперечне |
|
Передлежання плодів |
тазове |
|
Передбачувана маса плодів |
не має значення |
|
Амніальність |
моноамніотична |
Абсолютні
показидля прийняття рішення щодо
вагінальних пологів (![]() 1
1
![]() ,2
,2
![]() ,3
,3
![]() ):
):
|
Фактор |
Значення фактору | |
|
для плода А |
для плода B | |
|
Положення плодів |
повздовжнє |
повздовжнє |
|
Передлежання плодів |
головне |
головне |
|
Передбачувана маса плодів |
конкордантні плоди | |
|
Хоріальність |
не має значення | |
|
Наявність рубця на матці |
рубець відсутній | |
Загальний
алгоритм (рис.
2
![]() )
)
Відносні показидо кесарського розтину:
|
Фактор |
Значення фактору | |
|
для плода А |
для плода B | |
|
Положення плодів |
повздовжнє |
косе АБО поперечне АБО сідничне |
|
ТА | ||
|
Передлежання плодів |
головне |
не
головне
|
|
ТА | ||
|
Передбачувана маса плодів |
не має значення |
<1500
грам
|
|
Хоріальність |
не має значення | |
|
Наявність рубця на матці |
| |
