
ambulatornaja_hirurgija_2002
.pdf
проводниковая анестезия латеральной области шеи — блокадой ветвей шейного сплетения по А. В. Покровскому (рис. 5.18). Техника последних четырех видов блокад подробно описана в руководствах по анестезиологии.
Рис. 5.15. Схема блокады седалищного нерва по Войно-Ясенецкому (Специализированная амбулаторная хирургия / Под ред. Б. Г. Апанасенко. 1999).
Рис. 5.16. Схема блокады плечевого сплетения по Куленкампфу. (Специализированная амбулаторная хирургия / Под ред. Б. Г. Апанасенко. 1999).
Рис. 5.17. Схема блокады плечевого сплетения по Гаврилину (Специализированная амбулаторная хирургия / Под ред. Б. Г. Апанасенко. 1999).
Рис. 5.18. Анестезия ветвей шейного сплетения по А. В. Покровскому и соавт. (1986) и Р. Усманову (1988) при операциях на сонных артериях (Кузин М. И., Харнас С. Ш.
Местное обезболивание. 1993).
Осложнения местного обезболивания и блокад, их профилактика и лечение.
Местная анестезия является простым и наиболее безопасным методом обезболивания при пунктуальном соблюдении всех правил ее проведения. Наиболее опасны анафилактический шок, интоксикация вследствие передозировки препарата, ошибочное введение другого раствора, гнойно-септические осложнения, инфицирование вирусным гепатитом или вирусом СПИДа, повреждение крупного сосуда или паренхиматозного органа.
Интоксикация при передозировке анестетика обычно связана с незнанием его высшей разовой дозы, случайным попаданием раствора непосредственно в сосудистое русло или с повышенной индивидуальной чувствительностью пациента.
Признаки интоксикации: общая слабость, холодный пот, тошнота, рвота, частый слабый пульс, снижение артериального давления; в тяжелых случаях — двигательное возбуждение, судороги, делирий, апноэ. Профилактикой передозировки является четкое знание разовых высших доз анестетиков, обязательный контроль сигнатуры на ампулах с анестетиком, постоянное проведение пробы на «кровь в шприце», непрерывный речевой и визуальный контакт с больным на протяжении всей анестезии, операции и блокады. При появлении признаков передозировки анестетика хирург должен прекратить введение анестетика, ввести внутривенно струйно 20 мл 40% раствора глюкозы, 5 мл 5% раствора аскорбиновой кислоты, 2 мл 10% раствора кофеина.
Первыми, признаками ошибочного введения в ткани раствора не анестетика является головная боль (гипертонические растворы) или полное отсутствие анестезии (изотонические растворы). При ошибочном введении вместо анестетика растворов, способных
вызвать некроз тканей в месте инъекции (10% растворы хлорида натрия, хлорида кальция), место введения раствора необходимо немедленно инфильтрировать 0,25% раствором новокаина в количестве 150—200 мл. В отдельных случаях проводится лечение, направленное на купирование резорбтивного действия случайно введенного вещества.
Профилактика гнойно-септических осложнений связана со строгим соблюдением всех правил асептики и антисептики.
Для предупреждения повреждения крупных сосудов и паренхиматозных органов необходимо четкое знание их топографии и выполнение отработанных методик местного обезболивания и новокаиновых блокад.
Список литературы
1.Винник Л. Ф. Обезболивание в амбулаторной хирургии // Амбулаторная хирургия войскового и корабельного врача. СПб.: ВМА, 1997. 340 с.
2.Вишневский А. В. Местное обезболивание по методу ползучего инфильтрата. 2-е издание. М.: Медицина, 1956. 351 с.
3.Дамир Е. А. Анестезия в поликлинических условиях // Справочник по анестезиологии и реаниматологии / Под ред. А. А. Бунатяна. М.: Медицина, 1982. 240 с.
4.Кузин М. Н., Харнас С. Ш. Местное обезболивание. М.: Медицина, 1993. 224 с.
5.Лыткин М. И., Косачев Н. Д. Панариций. Л.: Медицина, 1975. 192 с.
6.Маслов В. И. Малая хирургия. М.: Медицина, 1998. 208 с.
7.Машковский М. Д. Лекарственные средства: В 2 тт. 14-е изд. / Издатель СБ. Дивов. М,: ООО «Издательство Новая Волна», 2001. Т. Т. 540 с.
8.Морган Дж. Э., Мэгид С. М. Клиническая анестезиология. СПб.: Невский диалект, 1998. 258 с.
9.Насонов Е. Л., Чичасова Н. В., Ковалев В. Ю. Глюкокортикоиды в ревматологии. М., 1998. 160 с.
10.Осложнения при анестезии / Под ред. Ф. К. Оркина, Л. X. Купермана. М.:
Медицина, 1985. Т. 1. 376 с.
11.Пащук А.Ю. Регионарное обезболивание. М.: Медицина, 1987. 156 с.
12.Расцветаев И. Л., Винник Л, Ф., Ершов А. В., Савельев Ю. С, Мисявичус Э. Н. Анестезиологические пособия и лечебные блокады в амбулаторных условиях // Специализированная амбулаторная хирургия: Практическое руководство для врачей / Под. ред. Б. Г. Апанасенко. СПб., 1999. С. 43-110.
13.Стиллман Р. М. Хирургия: Учебное пособие для врачей / Под ред. С. А. Симбирцева, А. Н. Бубнова. 3-е издание. СПб.: МАПО, 1995. 448 с.
14.Ходоров Б. И. Исследование физиологических механизмов блокирующего действия новокаина и других анестетиков на нервные волокна // Сборник научных трудов к 70летию А. В. Вишневского. М., 1976. С. 59—81.
15.Хромов Б. М. Местное обезболивание // Хирургическая помощь в поликлиниках и амбулаториях. Л., 1980. С. 69-74.
16.Шаак В. А., Андреев Л. А. Местное обезболивание в хирургии: Практическое руководство для врачей и студентов. М.: Госиздат, 1926. 218 с.
17.Хеглин Ю. Хирургическое обследование. М.: Медицина, 1991. 462 с.
5.3.ДИАГНОСТИЧЕСКИЕ МАНИПУЛЯЦИИ
Вповседневной работе хирурга поликлиники значительное место занимает выполнение диагностических манипуляций. Они призваны объективно подтвердить представления врача о характере заболевания, полученные на основании знакомства с жалобами пациента, его анамнезом и данными физикального обследования. Производство этих манипуляций сопряжено в ряде случаев с определенным риском для больного, поэтому требует от врача знания показаний и противопоказаний к каждому методу исследования. Необходимо строгое соблюдение правил асептики (если манипуляция инвазивна или выполняется под местной анестезией) и детального представления всех нюансов техники процедуры, характере возможных осложнений, мер их профилактики и лечения. Целый ряд диагностических манипуляций (лапароцентез, торакоцентез, биопсия внутренних органов, артериография и др.), ввиду особых условий их выполнения и повышенного риска для жизни больного могут выполняться лишь в стационарных условиях или в специализированных центрах амбулаторной хирургии [6] и в данном разделе рассматриваться не будут.
Все диагностические инструментальные исследования фиксируются записями в амбулаторной карте пациента и в специальном журнале, который ведется на отделении хирургии в поликлинике.
5.3.1. Биопсия
Биопсия (biopsia: bios — жизнь и ops, opos — глаз, зрение, смотрю живое) — прижизненное взятие каких-либо тканей из организма с последующим их морфологическим исследованием. Эта процедура носит прежде всего диагностический характер, поскольку позволяет с большой информативностью оценить изменения в тканях, выявить и дифференцировать патологический процесс (воспаление, дегенерация, доброкачественная или злокачественная опухоль), но может иметь и лечебный эффект, поскольку часто иссекается вся патологическая зона. В широком смысле любая операция, связанная с иссечением тканей и органов, является вариантом биопсии, так как любой удаленный материал должен подвергаться обязательному морфологическому исследованию. При биопсии не только уточняется характер патологического процесса, но и границы поражения, что важно для прогноза, выбора метода лечения и дальнейшей реабилитации больных.
По объему забора тканей различают следующие виды биопсий эксцизионная (для исследования иссекается все патологическое образование, как правило, в пределах визуально неизмененных тканей), инцизионная (для исследования иссекается участок патологического образования скальпелем либо другим инструментом) и аспирационная.
Вариантами инцизионной биопсии в зависимости от техники забора тканей и используемого инструмента являются: скарификация — соскабливание поверхности тканей; пункционная биопсия — когда частицы тканей насасывают в сухой стерильный шприц путем прокола ткани исследуемого участка троакаром, толстой или тонкой иглой (в отношении пункции костной ткани используется термин трепанобиопсия).
Аспирационная биопсия (содержимое бронхиального дерева, полостей и т.д. аспирируют при катетеризации и исследуют частицы фрагментов слизистой, опухоли).
По срокам получения информации выделяют экспресс-биопсию (результат оценивается в течение ближайших часов с момента забора материала) и плановую биопсию (результат узнают в течение 5—12 дней после процедуры). Информативность плановой биопсии всегда достовернее, чем экстренной.
Для прицельного забора тканей используются все современные методики визуализации патологического очага: прямой контроль глазом, эндоскопический, ультразвуковой и рентгенологический контроль, пальцевая фиксация объекта.
Показания к биопсии в практике амбулаторного хирурга:
•при удалении любых поверхностно расположенных доброкачественных опухолей и опухолевидных образований (чаще всего выполняется эксцизионная биопсия);
•при подозрении на озлокачествление образований, обнаруженных во время выполнения диагностических исследований (выявление при ректороманоскопии полипа на широком основании и др.) выполняется инцизионная, реже эксцизионная биопсия;
•при длительно не заживающих ранах и свищах выполняется соскабливание или инцизионная биопсия для исключения специфической природы воспалительного процесса;
•при изолированном или распространенном увеличении лимфатических узлов выполняться могут эксцизионная биопсия при поверхностном расположении либо пункционная или инцизионная при глубоко расположенных узлах;
•при обследовании полостей (суставов, бурс и т.д.) применяют пункционную или аспирационную биопсию.
Противопоказания к выполнению биопсий в поликлинике:
•наличие явных признаков малигнизации;
•при необходимости выполнять эксцизионную биопсию образований или лимфоузлов, расположенных глубоко, рядом с крупными сосудами или жизненно важными органами;
•при наличии у больного заболеваний свертывающей системы крови;
•биопсия образований щитовидной железы, молочной железы, внутренних органов выполняются либо в специализированных центрах амбулаторной хирургии, либо в стационаре.
Общие требования к организации выполнения биопсий:
•биопсии выполняются в асептических условиях операционной или перевязочной;
•на отделении ведется журнал направлений удаленного материала на гистологическое исследование и учета результатов;
•направляемые препараты фиксируются в растворе формалина (свежеприготовленный раствор, состоящий из 1 части формалина и 4-5 частей воды);
•удаленный препарат не режется, на части, а фиксируется целиком;
•препарат в гистологическую лабораторию сопровождается направлением с указанием данных больного, предварительного диагноза, вида манипуляции и даты его выполнения, подписи врача.
Техника выполнения биопсий:
а) эксцизионная биопсия выполняется, как правило, под местной инфильтрационной анестезией; разрез кожи окаймляющий, если образование находится на коже или в ее толще, отступя в пределах здоровой ткани, либо линейный, если образование расположено глубже и не связано с кожей;
б) инцизионная биопсия редко требует анестезии, кусочек ткани отсекается скальпелем; ножницами или биопсийными щипцами;
в) соскабливание выполняется скальпелем без анестезии; г) пункционная биопсия: выполняется тонкой или толстой иглой.
Биопсия тонкой иглой (рис. 5.19, 5.20) не требует анестезии. Образование фиксируется пальцами левой руки. Иглой, надетой на сухой стерильный шприц, протыкается толща образования. Постоянно поддерживая разрежение в шприце, продвигают иглу взад — вперед через ткань образования несколько раз в разных направлениях (обычно требуется 3-6 проходов иглы).

Рис. 5.19. Пункционная тонкоигольная аспирационная биопсия. Вкол иглы.
Рис. 5.20. Пункционная тонкоигольная аспирационная биопсия. Аспирация биоптата.
Ткань насасывается в шприц. Затем поршень шприца отпускают и он принимает нейтральное положение, иглу удаляют и прижимают место пункции стерильной салфеткой. Снимают со шприца иглу, содержащую образец ткани, наполняют шприц воздухом и снова надевают на него иглу. Кончик иглы прижимают к предметному стеклу. Выдавливают и распыляют на нем материал из иглы и готовят мазок, размазав материал по стеклу вторым предметным стеклом. Препарат фиксируют высушиванием на воздухе или специальным фиксатором и отправляют в цитологическую лабораторию [5, 6].
Биопсия толстой иглой проводится, как правило, под местной инфильтрационной анестезией кожи с использованием иглы Дюфо, а лучше специальной режущей иглы или иглы Сильвермана (рис. 5.21—5.24). Перед введением иглы скальпелем делают 5 мм разрез кожи и подкожной клетчатки, затем проводят иглу с мандреном до образования, удаляют мандрен, помещают режущую вставку внутрь иглы и продвигают ее в образование. Вращательным движением надвигают иглу на режущую вставку до ее кончика. Этот маневр позволяет взять образец ткани, используя лезвия режущей вставки. Затем извлекают из ткани иглу вместе с режущей вставкой. Полученный образец ткани направляют на гистологическое исследование, на рану накладывают асептическую повязку. Аналогично поступают с режущими иглами других конструкций.

Рис. 5.21. Варианты толстоигольной аспирационной биопсии. Вкол иглы.
Рис. 5.22. Варианты толстоигольной аспирационной биопсии. Захват биоптата.
Рис. 5.23. Варианты толстоигольной аспирационной биопсии. Отсечение биоптата.

Рис. 5.24. Варианты толстоигольной аспирационнои биопсии. Извлечение иглы.
Прицельная пункционная биопсия под контролем ультразвукового датчика пока в основном доступна специализированным амбулаторным центрам.
Осложнения при выполнении биопсий встречаются редко и связаны либо с нарушением асептики (воспаление в зоне биопсии), либо техники манипуляции (кровотечения, повреждение рядом расположенных анатомических структур).
5.3.2. Зондирование
Зондирование (франц. sonder — выведывать, исследовать) — диагностический метод инструментального исследования полых органов, ран, свищевых ходов и каналов при помощи специальных зондов, направленный на выяснение их глубины, длины, формы, размеров, наличия инородных тел и секвестров. Кроме того, «пальпация пуговчатым зондом» применяется также для топической диагностики воспалительных очагов на пальцах и кисти [7],
Показания:
•уточнение глубины и формы глубоких ран;
•уточнение размеров, формы различных свищей и полостей;
•топическая диагностика воспалительных очагов на кисти.
Противопоказания:
•раны с явными признаками проникновения в полости тела (брюшную, грудную и т.д.) подлежат обследованию в дежурном хирургическом стационаре;
•глубокие раны, расположенные вблизи крупных сосудов, сопровождающиеся эпизодом сильного кровотечения, должны также обследоваться в хирургическом стационаре.
Техника зондирования
Ощупывание проводится в асептических условиях перевязочной или операционной тонким металлическим стержнем (чаще пуговчатым зондом). Зонд проводят медленно, без насилия, чтобы не образовать ложный ход и не инфицировать неизмененные окружающие ткани, строго следуя форме раневого канала (рис. 5.25.). В ряде случаев дополнительно используют полые пластиковые или резиновые зонды и катетеры, с помощью которых можно извлечь аспирацией инородные тела или выполнить фистулографию. Результаты зондирования отмечаются в амбулаторной карте.
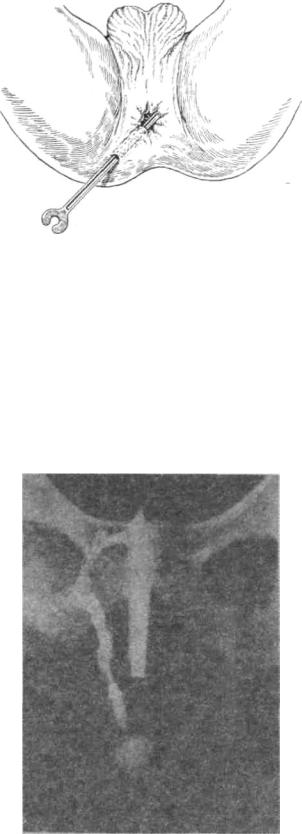
Рис. 5.25. Зондирование прямокишечного свища.
Методика топической диагностики пуговчатым зондом воспалительных очагов на кисти и пальцах заключается в легком надавливании на кожу перпендикулярно к ней и, начиная пальпировать от здорового места, приближаясь к больному участку по радиусам, выявляют и локализуют зону максимальной болезненности.
Осложнения зондирования редки и связаны с нарушением техники — при форсированном движении возможно формирование ложного хода.
5.3.3. Фистулография
Фистулография (fistulographia) — диагностический метод, представляющий собой рентгенологическое исследование заполненных контрастом свищей (рис. 5.26).
Рис. 5.26. Фистулография прямокишечного свища.
Фистулография направлена на выяснение причин, поддерживающих длительный нагноительный процесс в ране, уточнения формы, протяженности, расположения свища, определения связи его с глубже расположенными органами. Этот метод дополняет зондирование, более информативен, так как зондом не всегда можно полностью ре-
визовать свищ (из-за узости и извитости канала) и менее травматичен, так как при его выполнении исключается возможность формирования ложного хода.
Вкачестве контрастного вещества чаще используют масляные йодсодержащие растворы (иодолипол), реже водорастворимые йодсодержащие препараты (урографин, омнипак, кардиотраст и др.) или взвесь суспензии сернокислого бария, крайне редко — газообразные вещества. Фистулографии, как правило, должна предшествовать обзорная рентгенография области свища.
Вряде случаев используется хромофистулография — прокрашивание свищевого хода красителем (чаще 1% раствором метиленовой сини), обычно непосредственно перед иссечением свищевого хода.
Техника фистулографии
Манипуляция выполняется с учетом правил асептики и антисептики. Введение в наружное отверстие свища иглы или катетера производят непосредственно перед рентгенографией, при этом диаметр катетера по возможности должен совпадать с диаметром свищевого хода, чтобы контраст не вытекал наружу. К использованию водорастворимых препаратов прибегают при крайне узком свище, имеющем большоесопротивление при введении густого контраста. В тех случаях, когда в полости много содержимого, то оно предварительно откачивается; объем вводимого вещества должен полностью соответствовать объему свищевого хода. После введения контраста наружное отверстие свища закрывают стерильным шариком и заклеивают лейкопластырем, иногда затягивают предварительно наложенным вокруг свищевого отверстия кисетным швом, чтобы контраст не истекал на кожу.
Показания к фистулографии:
• наружные свищи;
• длительно незаживающие раны, при зондировании которых на дне определяется канал;
• кисты, предлежащие к кожным покровам.
Противопоказания:
• непереносимость йода;
• выраженный острый гнойный процесс в зоне свища.
5.3.4. Пункция
Пункция (лат. punctio — укол, прокол) — прокол полой иглой или троакаром тканей и полостей с диагностической или лечебной целью.
Для диагностики при пункции производят забор содержимого полостей на цитологическое исследование (торакоцентез, лапароцентез, прокол бурс и суставных полостей, кист) или тканей для гистологического исследования (пункционная биопсия); кроме того, можно вводить контрастное вещество или газ (ангиография, пневмомедиастинум, пневмоперитонеум).
Лечебная пункция направлена:
—на введение в сосудистое русло, полости или ткани лекарственных препаратов;
—для извлечения из полостей излившейся крови и возможной ее реинфузии (по показаниям);
—для удаления патологических скоплений гноя, экссудата, газа.
При необходимости удалить очень большое количество жидкости из полостей (литры) пользуются троакаром.
Показания к пункции в условиях поликлиники:
•удаление воспалительной жидкости с диагностической и лечебной целью и введение лекарственных препаратов при острых и хронических бурситах, тендовагинитах, тенобурситах, артритах [2];
•удаление с целью диагностики содержимого поверхностных кистозных образований;
