
ambulatornaja_hirurgija_2002
.pdf
межпальцевую складку, через межкостные промежутки по Е. В. Усольцевой; в — поперечный разрез через дистальный отдел предплечья; проводниковая анестезия: 1 — срединного, 2 — локтевого, 3 — поверхностной ветви лучевого нерва (Усольцева Е. В., Машкара К. И. Хирургия заболеваний и повреждений кисти, 1978).
Проводниковая анестезия срединного, локтевого и лучевого нервов в области запястья позволяет безболезненно оперировать на кисти и используется для более обширных операций на кисти, кожной пластике пальцев кисти и др. (рис. 5.4. а, в). Для обезболивания срединного нерва игла вводится в борозде между сухожилиями лучевого сгибателя кисти и длинного ладонного сгибателя кисти в косо-дистальном направлении подфасциально (рис. 5.5). Для обезболивания локтевого нерва он блокируется под сухожилием локтевого сгибателя кисти, проксимальнее кожной складки на 1—2 см; первая порция 1—2 % раствора новокаина вводится подкожно, затем игла продвигается дистально вглубь к гороховидной кости и шиловидному отростку локтевой кости и вводится 4—5 мл 1 % раствора новокаина (рис. 5.6).
Рис. 5.5. Блокада срединного нерва на запястье (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998).
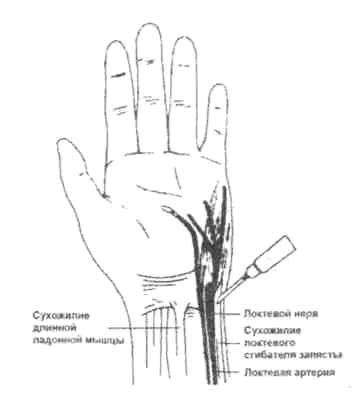
Рис. 5.6. Блокада локтевого нерва на запястье (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998).
Поверхностная ветвь лучевого нерва блокируется проксимальнее анатомической табакерки между сухожилиями короткого и длинного разгибателей большого пальца; 4—6 мл 1% раствора новокаина инфильтрируется подкожная клетчатка на участке 3—5 см (рис. 5.7). При проводниковой анестезии на уровне запястья обезболивание наступает через 10—15 минут, поэтому рекомендуют добавлять инфильтрационное обезболивание в зону вмешательства. Противопоказания: невриты локтевого, лучевого и срединного нервов.

Рис. 5.7. Блокада лучевого нерва на запястье (Морган Дж. Э. мл., МэгидС. М. Клиническая анестезиология. 1998).
Внутривенная анестезия под жгутом
Метод основан на локальном действии анестетика, введенного в вену конечности ниже наложенного жгута. Обезболивающее средство проникает в ткани конечности и благодаря диффузии действует на нервные окончания, нервные ветви и крупные нервные стволы.
При этом проявляется проводниковый эффект внутривенной анестезии. Классическая методика местной внутривенной анестезии по Биру не получила распространения из-за токсичности используемых в то время местных анестетиков. С появлением новых эффективных, менее токсичных местноанестезирующих препаратов интерес к этому виду регионарной анестезии возрос. Показания: операции на предплечье, кисти, стопе, голени. Противопоказания: детский возраст, психические заболевания; метод малопригоден у больных с неустойчивой психикой, а также у пациентов с заболеваниями сосудов и нервов.
Внутрикостная анестезия
Внутрикостную анестезию используют при ортопедических операциях на конечностях и в травматологии. Больного укладывают на операционный стол, руку приподнимают вверх и держат в таком положении 1-2 минуты, накладывают эластический бинт. Правильность наложения жгута определяют отсутствием пульса на лучевой артерии и побледнением пальцев и кисти. Можно вместо резинового бинта применить манжетку от аппарата для измерения кровяного давления. Участок кости, избранный для внутрикостного введения раствора новокаина, должен отвечать следующим требованиям: кортикальный слой кости на месте предполагаемого введения кости желательно избрать более тонким, расположенным поверхностно и доступным для ощупывания; прокол кости делать в стороне от места прохождения сосудов и нервов. Избрав место для пункции
кости, проводят анестезию кожи, клетчатки и надкостницы (3—5 мл 0,25% раствора новокаина). Вращательными движениями с давлением по оси иглу вводят в губчатое вещество кости, аспирируют несколько капель крови из спонгиозного вещества кости и вводят новокаин в количестве 5—10 мл. Пункцию кости проводят за пределами воспалительного очага, со строгим соблюдением асептики и антисептики. Внутрикостная анестезия обеспечивает относительно длительное обезболивание целого сегмента конечности — всей кисти или стопы. Для анестезии кисти раствор новокаина обычно вводят в эпифиз лучевой кости, а при операции на стопе — в пяточную кость. Для проведения внутрикостной анестезии помимо обычных тонких игл для обезболивания мягких тканей необходимы иглы для пункции кости и резиновый бинт. В амбулаторных условиях ее применяют редко.
Спинномозговая и перидуральная анестезии проводятся с участием анестезиологов в специализированных центрах амбулаторной хирургии или в условиях стационаров.
5.2.5. Новокаиновые блокады
Новокаиновая блокада — метод патогенетической терапии, основанный с одной стороны, на временном перерыве периферической иннервации, с другой — на действии новокаина на регуляторные функции центральной нервной системы. Она применяется для снятия или уменьшения болей, для достижения более благоприятного течения патологического процесса, а также с целью дифференциальной диагностики некоторых заболеваний. И. Л. Расцветаев с соавт. (1999) считают, «что в связи со значительным расширением арсенала местных анестетиков, медикаментов, применяемых при блокадах, углублением представлений о механизме действия блокад, широкими показаниями для их выполнения и разными способами реализации целесообразно называть их не новокаиновыми блокадами, а лечебными медикаментозными блокадами» [12].
Блокады различают способу выполнения — инъекционные и катетеризационные; по продолжительности действия — кратковременные и пролонгированные; по цели — лечебные и лечебно-диагностические; по направленности локального воздействия — блокады нервных проводников (ветвей, стволов, сплетений, корешков, узлов); блокады рефлексогенных зон и клетчаточных пространств; периорганные; внутрисосудистый блок; короткий блок патологических очагов; блокады активных микрозон и «болевых» точек.
Основу любой блокады составляет раствор местного анестетика (новокаин, лидокаин и др.). Для быстрого снятия болевого синдрома при травме, невритах, невралгиях этим раствором можно ограничиться в дозах, применяемых для проводниковой анестезии. Для достижения пролонгируемой анестезии к 10—20 мл анестетика добавляют 1—2 мл 96° спирта. При выполнении медикаментозной блокады к местным анестетикам добавляют по показаниям в средних разовых терапевтических дозах сухие антибиотики, гепарин, ферменты, витамины, преднизолон, спазмолитики, антигистаминные препараты, контрикал, гордокс, цитостатики и т.д.
Общие показания для назначения блокад:
•болевой синдром любого происхождения с установленным диагнозом; воспалительные ограниченные процессы любой локализации в отечно-инфильтративной форме;
•синдром перенапряжения связочно-суставного аппарата и мест его фиксации;
•локальные трофические поражения;
•облитерирующие заболевания периферических артерий;
•острые обтурации и спазмы протоков внутренних органов;
•тромбозы и тромбофлебиты периферических вен конечностей;
•укусы ядовитых змей, насекомых и животных;
•проведение дифференциальной диагностики болевых синдромов и др.
Противопоказания — непереносимость анестетика и компонентов медикаментозной смеси.
В амбулаторных условиях наиболее часто производятся такие блокады, как короткий медикаментозный блок, эпикондилярная, периартикулярная межреберная, паравертебральная, пресакральная. В специализированных центрах амбулаторной хирургии чаще выполняются периорганные, паравазальные блокады, внутрисосудистый регионарный блок.
При выполнении блокады необходимо соблюдать определенную последовательность действий, следует выбрать вид блокады и способ ее реализации. Необходимо уточнить концентрацию, дозы анестетика и дополнительных медикаментозных средств, их переносимость. Четко идентифицировать зону блокады вне проекции крупных сосудов и нервов. Следует обработать операционное поле и все дальнейшие манипуляции производить по правилам асептики. Обязательно обезболить кожу (по типу «лимонной корочки») с помощью тонкой иглы и только раствором анестетика, проверить правильность стояния иглы (из иглы не должна поступать кровь). Затем необходимо подвести приготовленную медикаментозную смесь к патологическому очагу, нервному проводнику, клетчаточному пространству; наложить повязку и при необходимости произвести иммобилизацию конечностей; оформить документально произведенную блокаду с отметкой об особенностях, осложнениях (если они были) и ее эффективности.
Короткий медикаментозный блок наиболее часто выполняется по поводу постинъекционного инфильтрата, фурункула, карбункула, гидраденита, острого тромбоза геморроидального узла, поверхностного парапроктита.
Техника. Блокаду выполняют 0,25—0,5% растворами новокаина с добавлением антибиотиков, гепарина, химотрипсина и других средств. Кожный желвак образуют на 2-3 см проксимальнее границы инфильтрата. Длинной иглой медленно вводят анестетик в неизмененные ткани вокруг инфильтрата, а затем под инфильтрат, расходуя при этом треть необходимого количества медикаментозной смеси, остальную часть вводят на путях лимфооттока, дистальнее инфильтрата.
При коротком блоке по поводу острого тромбоза геморроидальных узлов под основание узла вводят 10—15 мл 0,5% раствора новокаина и 2500—5000 ЕД гепарина.
Короткий блок зон хронического перенапряжения и «болевых» точек — наиболее распространенный тип блокад при лечении заболеваний опорно-двигательного аппарата, последствий травм, эпикондилитах, лигаментитах, пяточной шпоре, остеоартрозах.
Техника. Определяют и маркируют метиленовой синью «болевые» точки в области того или иного сустава или сегмента конечности. Тонкой иглой выполняют кожный желвак в намеченной точке, затем 0,5—1% раствором новокаина в количестве 10—15 мл инфильтрируют ткани до уровня надкостницы, места прикрепления связок, сухожилий и в «болевую» точку вводят 1,0 мл кеналог-40 или 0,5—1 мл дипроспана. Последний обеспечивает, с одной стороны, быстрое, а с другой стороны — длительное действие (до 30—35 дней). Целесообразна иммобилизация гипсовой лонгетой на период блокад.
Блокады активных микрозон и зон формирования аксон-рефлексов выполняют по типу инфильтрационной анестезии тонкой иглой с помощью инсулинового шприца. В активную точку вводят внутрикожно 1 -2 мл 0,5% раствора анестетика для рефлекторного снятия висцеральной боли или трофического воздействия на орган. Примером блокады зон формирования аксон-рефлексов может служить внутрикожная паравертебральная блокада по Аствацатурову, выполняемая на уровне различных сегментов спинного мозга в зависимости от уровня формирования болевого синдрома (рис. 5.8), а также межреберная блокада (рис. 5.9).

Рис. 5.8. Паравертебральная блокада (Усольцева Е. В., Машкара К. И. Хирургия заболеваний и повреждений кисти. 1978).
Рис. 5.9. Блокада межреберных нервов (Морган Дж. Э. мл., Мэгид С. М. Клиническая анестезиология. 1998). Черным цветом схематически показано распространение обез-
боливающего раствора.
Пресакральная блокада показана при травмах крестца и копчика, острых простатитах, везикулитах, прокталгиях, кокцигодиниях, анальном зуде.
Техника. Положение больного на боку с согнутыми ногами и приведенными к животу бедрами. Через предварительно анестезированную кожу между верхушкой копчика и анальным отверстием иглой длиной 10-12 см прокалывается копчико-анальная связка. При постоянном введении раствора анестетика игла продвигается в направлении передней поверхности крестца, а затем кверху, параллельно крестцу. В пресакральную клетчатку вводится 100—150 мл 0,25% раствора анестетика (рис. 5.10).

Рис. 5.10. Схема пресакральной новокаиновой блокады по А. В. Вишневскому (Многотомное руководство по хирургии. 1962. Т. I).
Блокаду семенного канатика по Лори — Эпштейну применяют при травмах, воспалительных заболеваниях яичка и придатка, при почечной колике.
Техника. Указательным и большим пальцами левой руки захватывают и фиксируют семенной канатик у корня мошонки; в толщу семенного канатика в направлении пахового канала тонкой иглой вводят 20—30 мл 0,5% раствора новокаина, избегая прокола венозного сплетения.
При травмах, острой и хронической хирургической патологии часто возникает необходимость во введении лечебных медикаментозных смесей в клетчаточные пространства, которые, как правило, являются и рефлексогенными зонами.
Примером типичной блокады клетчаточного пространства является ретромаммарная лечебная медикаментозная блокада (рис. 5. 11). Она показана в первой фазе острого мастита, травме молочной железы. После обезболивания кожи по нижней переходной складке вводят иглу в ретромаммарную клетчатку и вводят 80—100 мл 0,25% раствора новокаина.
Рис. 5.11. Ретромаммарная новокаиновая блокада по А. В. Вишневскому (Кузин М. И.г Харнас С. Ш. Местное обезболивание. 1993).
Периорганные лечебные медикаментозные блокады применяются для активного лечебного воздействия непосредственно на небольшие, поверхностно расположенные органы с воспалительными или аутоиммунными изменениями. Во всех случаях под фасцию, отграничивающую орган, вводят лечебную смесь, соответствующую характеру

заболевания. Так, отработана методика периорганных блокад при острых, подострых и хронических тиреоидитах, простатитах, орхоэпидидимитах.
Околопочечная блокада по А.В Вишневскому относится к блокадам рефлексогенных зон и является примером периорганной блокады. Показана при болевых синдромах, обусловленных острой патологией, травмой органов брюшной полости и забрюшинного пространства и др.
Техника. Больного укладывают на бок, под поясницу помещают валик. В углу между XII ребром и длинными мышцами спины, в месте наибольшего вдавления пальца, делают с помощью 2-граммового шприца внутрикожный инфильтрат. Затем в глубину мягких тканей вводят раствор новокаина, продвигая длинную иглу (10—20 см) строго перпендикулярно к поверхности кожи. Шприц периодически снимают с иглы для контроля появления крови. При этом из иглы каплями вытекает раствор новокаина до тех пор, пока конец иглы проходит сквозь слой мускулатуры. Как только игла проходит задний листок почечной фасции и конец иглы попадает в межфасциальное пространство, раствор новокаина начинает поступать без напряжения и жидкость обратно не вытекает, а наружный конец иглы двигается синхронно дыханию. Это указывает на правильное положение иглы в околопочечной клетчатке, в которую следует ввести 60—100 мл 0,25 % раствора новокаина (рис. 5.12). В случае появления крови в игле последнюю слегка вытягивают. По показаниям блокаду выполняют с другой стороны.
Рис. 5.12. Схема околопочечной блокады по А. В. Вишневскому (Специализированная амбулаторная хирургия / Под ред. Б. Г. Апанасенко. 1999).
Аналогично выполняются блокады клетчаточных пространств других локализаций: переднего средостения (по В.И. Казанскому), забрюшинного, предпузырного (залонной области), внутритазового — в области, крыла подвздошной кости (по Школьникову— Селиванову), субплевральных.
При начинающихся медиастенитах, гипертонических кризах, ушибах сердца эффективна загрудинная блокада переднего средостения.
Техника. Положение больного на спине с небольшим валиком под лопатками. В центре яремной вырезки грудины, на дне ямки обезболивается кожа. Для блокады используется игла длиной 8—10 см, изогнутая на конце под углом 30°. Иглу проводят вглубь, ориентируясь на заднюю поверхность грудины. Когда появляется пульсация иглы, что указывает на близость грудной аорты, а игла упирается в заднюю стенку грудины, продвижение ее приостанавливают. Отсутствие в игле и шприце крови, передаточные колебания иглы и легкость введения анестетика свидетельствуют о правильном нахождении иглы в клетчатке переднего верхнего средостения. Вводят около 60 мл 0,25% раствора новокаина.
Шейная вагосимпатическая блокада по А. В. Вишневскому показана при травмах и заболеваниях органов грудной клетки.
Техника. Больной лежит на спине, под лопатки подкладывают маленький валик. Голову больного слегка отклоняют назад и сильно отводят в противоположную месту

инъекции сторону. Руку со стороны операционного поля оттягивают вдоль туловища, вследствие чего плечо опускается и хорошо выявляются контуры грудинно-ключично- сосцевидной мышцы и наружной яремной вены. В месте выше перекреста заднего края грудинно-ключично-сосцевидной мышцы с наружной яремной веной вводят 0,25% раствор новокаина, иглу осторожно продвигают внутрь и слегка вверх на глубину 3—3,5 см. Когда конец иглы проходит собственную фасцию шеи сзади грудинно-ключично- сосцевидной мышцы, то она оказывается позади сосудисто-нервного пучка шеи в превертебральной клетчатке, где располагаются ветви и сплетения симпатического и блуждающего нервов. Под указательным пальцем левой руки ощущается свободное пространство, в которое и вводят 30—50 мл 0,25% раствора новокаина, проверяя правильность положения иглы обратными движениями поршня (рис. 5.13). Показателем выполненной блокады является временное развитие синдрома Горнера на стороне блокады с одновременным улучшением состояния больного.
Рис. 5.13. Вагосимпатическая блокада по А. В. Вишневскому (Кузин М. И., Харнас С. Ш. Местное обезболивание. 1993).
а — место пункции на коже; б — схема расположения обезболивающего раствора; в — схема техники проведения вагосимпатической блокады.
А.В. Вишневским разработаны методы футлярной новокаиновой блокады конечностей как основы для обезболивания операций на них. Техника футлярной новокаиновой блокады варьирует и имеет особенности в зависимости от строения соответствующей области — плечо, предплечье, бедро или голень (рис. 5.14). Кроме основы для обезболивания, футлярная новокаиновая блокада конечностей является эффективным методом профилактики и лечения травматического шока при повреждениях конечностей мирного и военного времени, а также при массовых поражениях во время стихийных бедствий и катастроф.
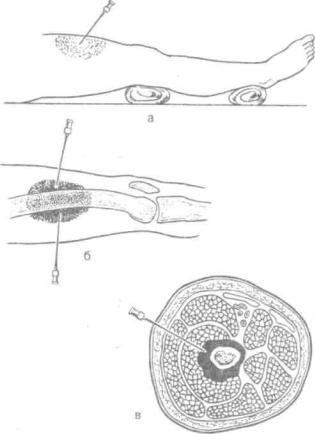
Рис. 5.14. Футлярная новокаиновая блокада бедра по А. В. Вишневскому.
а — введение новокаина в передний мышечный футляр бедра; б — схема распространения новокаина на бедре (продольный срез); в — схема распространения новокаина на бедре (поперечный срез) (Кузин М. П.,
Харнас С. Ш. Местное обезболивание. 1993).
Внутриартериальный медикаментозный блок применяют при тромбоэмболиях сосудов нижних конечностей, облитерирующем атеросклерозе. Пунктируют под пупартовой связкой артерию и вводят 20 мл 0,5% раствора новокаина с 5000 ЕД гепарина, по показаниям добавляют лечебные дозы ангиопротекторов.
Пролонгированные медикаментозные блокады используются для снятия стойких болевых синдромов, обезболивания в ближайшем послеоперационном периоде, при лечении воспалительных инфильтратов [Расцветаев И. Л. и др., 1999]. Авторы предлагают достичь длительного обезболивания подбором длительно действующих анестетиков, применением синергически действующих средств, введением нейролитических смесей, использованием местных анестетиков в коллоидно-дисперсных системах, катетеризацией рефлексогенных зон, клетчаточных пространств и патологических очагов. Продолжительность пролонгированной медикаментозной блокады катетеризационным способом 3—5 дней при строгом соблюдении правил асептики и антисептики. Последний метод стал возможен в амбулаторных условиях благодаря организации Центров амбулаторной хирургии и дневных хирургических стационаров поликлиник.
Блокада нервных проводников. Техника их выполнения аналогична технике проводниковой анестезии. Примером может служить блокада седалищного нерва по Войно-Ясенецкому (рис. 5.15), применяемая при тяжелой травме и ишемии конечности, при каузалгии, трофических нарушениях. Надключичный блок плечевого сплетения по Куленкампфу обеспечивает надлежащую анестезию от пальцев до середины плеча, показан при высокой травме плеча и при каузалгии в области верхней конечности (рис. 5.16). Обезболивание всей верхней конечности, включая плечевой сустав и область надплечья, достигается блоком шейно-плечевого сплетения по Гаврилину (рис. 5.17),
