
- •Раздел IV
- •1. Частота сердечных сокращений
- •2. Ударный объем
- •1. Функциональные кривыeжелудочка
- •2. Оценка систолической функции
- •3. Оценка диастол ической функции
- •2. Факторы, определяющие величину коронарного кровотока
- •2. Выбор анестетиков и вспомогательных средств:
- •1. Общие принципы
- •2. Премедикация
- •1. Митральный стеноз Общие сведения
- •2. Митральная недостаточность Общие сведения
- •3. Пролапс митрального клапана Общие сведения
- •4. Аортальный стеноз Общие сведения
- •5. Гипертрофическая кардиомиопатия Общие сведения
- •6. Аортальная недостаточность Общие сведения
- •7.Трикуспидалвная недостаточность Общие сведения
- •1. Обструктивные поражения
- •2. Простые шунты
- •3. Сложные шунты
- •1 Частота импульсов автоматически изменяется в зависимости от потребности в сердечном выбросе.— Примеч. Пер.
- •21Анестезия в сердечнососудистой хирургии
- •1. Преиндукционный период Премедикация
- •2. Индукция анестезии
- •3. Предперфузионный период
- •4. Перфузионный период Начало ик
- •5. Завершение ик
- •6. Постперфузионный период
- •7. Послеоперационный период
- •1. Тампонада сердца Общие сведения
- •2. Констриктивный перикардит Общие сведения
- •22Физиология дыхания и анестезия
- •1. Аэробный метаболизм
- •2. Анаэробный метаболизм
- •3. Влияние анестезии на клеточный метаболизм
- •1. Грудная клетка и дыхательная мускулатура
- •2. Трахеобронхиальное дерево
- •3. Кровообращение и лимфоток в легких
- •4. Иннервация
- •3. Неэластическое сопротивление
- •4. Работа дыхания
- •5. Влияние анестезии на механику дыхания
- •1. Вентиляция
- •2. Легочный kpobotok
- •3. Шунты
- •4. Влияние анестезии на газообмен
- •1. Кислород
- •2. Углекислый газ
- •1. Кислород
- •2. Углекислый газ
- •2. Центральные рецепторы
- •3. Периферические рецепторы Периферические хеморецепторы
- •4. Влияние анестезии на регуляцию дыхания
- •23Анестезия при сопутствующих заболеваниях легких
- •24Анестезия
- •1. Опухоли
- •2. Легочные инфекции
- •3. Бронхоэктазы
- •1. Предоперационный период
- •2. Интраоперационный период Подготовка
- •3. Послеоперационный период Общие принципы
- •1. Предоперационный период
- •2. Интраоперационный период Мониторинг
- •3. Послеоперационный период
- •25Нейрофизиология и анестезия
- •1. Церебральное перфузионное давление
- •2. Ауторегуляция мозгового кровообращения
- •3. Внешние факторы
- •1. Испаряемые анестетики Метаболизм мозга
- •2. Закись азота
- •1.Для индукции анестезии
- •2. Вспомогательные средства
- •4. Вазодилататоры
- •5. Миорелаксанты
- •26Анестезия в нейрохирургии
- •28Нарушения водно-электролитного обмена
- •2. Предсердный натрийуретический пептид
- •29Инфузионно-трансфузионная терапия
- •1.Гемолитические реакции
- •2. Негемолитические иммунные реакции
- •30Кислотно-основное состояние
- •31Физиология почки и анестезия
- •1. Антагонисты альдостерона (Спиронолактон)
- •2. Неконкурентные
- •32Анестезия при сопутствующих заболеваниях почек
- •33Анестезия
- •199034, Санкт-Петербург, 9 линия, 12
2. Интраоперационный период Подготовка
Как и в кардиохирургии, правильная подготовка позволяет избежать катастрофических осложнений. Низкий функциональный легочный резерв, анатомические аномалии, сдавление дыхательных путей, однолегочная вентиляция — все это повышает риск гипоксемии. Необходимо иметь четкий и хорошо продуманный план на случай возникновения всех возможных осложнений. Более того, помимо обязательного набора для обеспечения проходимости дыхательных путей (гл. 5), нужно иметь готовое к работе дополнительное оборудование: несколько одно- и двухпросветных трубок разных размеров, фибробронхоскоп, "трубкообменник" малого диаметра, приспособление для вспомогательной вентиляции в режиме постоянного положительного давления в дыхательных путях (ППДДП) и адаптер для ингаляции бронходилата-торов в дыхательный контур наркозного аппарата. Если в послеоперационном периоде планируют эпидуральную анальгезию, то целесообразно установить катетер перед индукцией анестезии. Объяснение пациенту хода выполнения этапов анестезии облегчает правильную установку катетера и снижает частоту неврологических осложнений.
Венозный доступ
При торакальных операциях необходимо установить минимум один в/в катетер большого диаметра (14-16 G). Если прогнозируется масивная кровопо-теря, целесообразно катетеризировать центральную вену (на стороне операции), подготовить приспособления для согревания крови и быстрой инфузии.
Мониторинг
Показания к инвазивному мониторингу АД: одно-легочная вентиляция, резекция обширных опухолей (особенно распространяющихся в средостение
или на грудную стенку), тяжелая дыхательная недостаточность, тяжелое сердечно-сосудистое заболевание. Мониторинг ЦВД показан при пульмо-нэктомии и при резекции больших опухолей. ЦВД отражает изменения венозной емкости, ОЦК и функции ПЖ, поэтому мониторинг ЦВД позволяет только ориентировочно оценить состояние ге-модинамики. При легочной гипертензии, легочном сердце и дисфункции ЛЖ показана катетеризация легочной артерии; после установки катетера необходимо выполнить рентгенографию грудной клетки, чтобы исключить его случайное попадание в удаляемый сегмент легкого. Если кончик катетера находится в легочной артерии коллабирован-ного оперируемого легкого, то при однолегочной вентиляции показатели сердечного выброса и напряжения кислорода в смешанной венозной крови будут занижены. После пулъмонэктомии баллон катетер а раздувать нельзя, потому что общее поперечное сечение оставшихся легочных сосудов значительно снижено и раздувание баллона резко повышает постнагрузку ПЖ и может уменьшать преднагрузку ЛЖ.
Индукция анестезии
После адекватной предварительной оксигенации проводят индукцию анестезии барбитуратами. Выбор анестетика зависит от общего состояния пациента. Для предотвращения рефлекторного брон-хоспазма и прессорной реакции на прямую ларингоскопию следует ввести дополнительную дозу индукционного анестетика и/или наркотический анальгетик непосредственно перед интубацией (гл. 20). При повышенных рефлексах с дыхательных путей целесообразно углубить анестезию ингаляционным анестетиком.
Сукцинилхолин или недеполяризующий мио-релаксант облегчают интубацию трахеи. Если ожидается трудная интубация, то лучше использовать сукцинилхолин. Для большинства торакотомий достаточно стандартной эндотрахеальной интуба-
ции, но в некоторых случаях однолегочная вентиляция значительно облегчает выполнение операции. Однопросветную эндотрахеальную трубку устанавливают в том случае, если перед операцией хирургу нужно провести диагностическую бронхоскопию; после бронхоскопии ее меняют на двух-просветную эндобронхиальную трубку. Управляемая ИВЛ предупреждает появление ателектазов, парадоксального дыхания и смещения средостения, а также облегчает манипуляции на легком.
Положение пациента на операционном столе
После индукции анестезии, интубации и подтверждения правильного положения эндотрахеальной или эндобронхиальной трубки устанавливают дополнительные в/в катетеры и линии мониторинга, а затем пациенту придают определенное положение. Большинство резекций легкого выполняют через задний доступ в положении пациента на боку. Необходимо правильно уложить пациента, чтобы избежать травматических сдавлений и облегчить оперативный доступ. Нижерасположенную руку сгибают, тогда как вышерасположенную размещают перед головой так, чтобы лопатка сместилась в сторону от места операции (рис. 24-9). Между руками и ногами прокладывают подушечки; для профилактики травмы плечевого сплетения обязательно подкладывают подмышечный валик. Следует избегать давления на глаза и нижерасположенное ухо.
Поддержание анестезии
В торакальной хирургии применяют все современные методики анестезии, но наибольшее распространение получило сочетание мощных га-логенированных ингаляционных анестетиков (галотан, энфлюран, изофлюран, севофлюран и десфлюран) с наркотическим анальгетиком. Преимуществами ингаляционных анестетиков являются: (1) мощная дозозависимая бронходилата-
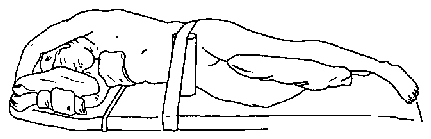
Рис. 24-9. Латеральная торакотомия: правильное положение пациента на операционном столе. (С разрешения. Из: Gothard J. W. W., Branthwaite M. A. Anaesthesia for Thoracic Surgery. Blackwell, 1982.)
ция; (2) подавление рефлексов с дыхательных путей; (3) возможность использовать высокую FiO2; (4) легкая управляемость глубиной анестезии; (5) незначительное влияние на гипоксичес-кую легочную вазоконстрикцию. В дозе < 1 МАК галогенированные ингаляционные анестетики практически не подавляют гипоксическую легочную вазоконстрикцию (гл. 22). К преимуществам наркотических анальгетиков относятся: (1) незначительное влияние на гемодинамику; (2) подавление рефлексов с дыхательных путей); (3) остаточная послеоперационная анальгезия. Если для послеоперационной анальгезии планируется эпиду-ралъное введение наркотических анальгетиков, то во избежание депрессии дыхания следует минимизировать их в/в введение во время операции. Ингаляция закиси азота влечет за собой значительное снижение FiO2, поэтому ее применение не рекомендовано. Как и галогенированные ингаляционные анестетики, закись азота подавляет гипоксическую легочную вазоконстрикцию, а в ряде случаев провоцирует развитие легочной гипер-тензии.
Недеполяризующие миорелаксанты облегчают как ретракцию ребер, так pi ведение анестезии. В процессе расширения межреберного промежутка необходима максимальная глубина анестезии. Устойчивую брадикардию, обусловленную раздражением блуждающего нерва при хирургических манипуляциях, устраняют введением атропина в/в. При негерметичной грудной клетке венозный возврат уменьшается, потому что на стороне операции присасывающее действие отрицательного внутригрудного давления отсутствует. Струйная инфузия жидкости увеличивает венозный возврат.
При резекции легкого необходимо строго ограничивать инфузию жидкости, восполнять только ба-зальные потребности организма в жидкости и кро-вопотерю (гл. 29). Для восполнения кровопотери используют коллоиды и препараты крови. Инфузия чрезмерного количества жидкости в положении пациента на боку может вызвать "синдром нижерасположенного легкого", когда под действием силы тяжести жидкость накапливается в нижерасположенном легком. Это увеличивает внутриле-гочный шунт pi приводит к гипоксемии, особенно при однолегочной вентиляции. Более того, после расправления в оперированном легком ppick развития отека также достаточно высок.
В ходе операции на бронх (или оставшуюся легочную ткань) накладывают швы с помощью специального устройства, после чего культю бронха проверяют на герметичность под водой (для этого
кратковременно поднимают давление в дыхательных путях до 30 см вод. ст.). Если при резекции легкого проводили обычную, а не однолегочную ИВЛ (т. е. оперируемое легкое не спадалось), то при сопоставлении ребер во избежание травмирования легочной паренхимы хирургической иглой целесообразно перейти на ручную вентиляцию дыхательным мешком. Перед закрытием грудной полости вручную полностью расправляют все сегменты легкого под контролем зрения, после чего снова переходят на принудительную ИВЛ, которую необходимо продолжать до подсоединения плевральных дренажей к отсосу. После пульмонэктомии плевральные дренажи не устанавлртвают.
Проведение однолегочной ИВЛ
Наиболее тяжелое осложнение однолегочной ИВЛ — гипоксемия. Чтобы снизить риск развития гипоксемии, необходимо минимизировать длительность однолегочной вентиляции и поддерживать FiO2 на уровне 100 %. Если пиковое давление в дыхательных путях превышает 30 см вод. ст., нужно снизить дыхательный объем до 8-10 мл/кг и увеличить частоту дыхания, чтобы минутный объем дыхания остался неизменным. Для мониторинга используют пульсоксиметрию и анализ ГАК в динамике. Показатели ETCO2 могут недостоверно отражать PaCO2 (гл. 6).
При возникновении гипоксемии рекомендованы следующие мероприятия:
Первая ступень
1. Периодическое раздувание спавшегося легкого кислородом.
2. Ранняя перевязка илрт пережатие ипсилате-ралыюй легочной артерии (при пульмонэктомии).
3. ППДДП, 5-10 см вод. ст., в бронхиальном канале (ведущем к коллабированному легкому); эта мера особенно эффективна, когда частично расправленное оперируемое легкое препятствует хирургическрш манипуляциям.
Вторая ступень
1. ПДКВ, 5-10 см вод. ст., в трахеальном канале (ведущем к вентилируемому легкому).
2. Постоянная инсуффляция крюлорода в кол-лабргрованное легкое.
3. Изменение дыхательного объема и частоты дыхания.
Устойчивая гипоксемия — показание к немедленному расправлению коллабированного легкого. Повторные фибробрОНХОСКОПИР! ПОЗВОЛЯЮТ ВЫЯВР1ТЬ
смещение эндотрахеальной трубки (или бронхо-
блокатора) по отношению к килю трахеи. Необходимо регулярно отсасывать отделяемое из обоих просветов трубки во избежание обструкции секретом или твердыми частицами. Если в дыхательных путях есть кровь, то инсталляция 3-5 мл раствора бикарбоната натрия в трубку облегчает удаление сгустков. Нужно исключить пневмоторакс вентилируемого легкого, который может возникать после обширного вскрытия средостения или при высоком пиковом" давлении в дыхательных путях.
Методы, альтернативные однолегочной ИВЛ
На короткий промежуток времени вентиляцию можно прекратить, обеспечивая оксигенацию ин-суффляцией чистого кислорода; при этом поступление кислорода должно превышать потребление. Данная методика носит название апнейстическая оксигенация. Апнейстическая оксигенация позволяет длительно поддерживать удовлетворительную оксигенацию, однако прогрессирующий респираторный ацидоз в большинстве случаев ограничивает время ее применения 10-15-ю минутами. PaCO2 возрастает на 6 мм рт. ст. в первую минуту, затем на 3-4 мм рт. ст. в каждую последующую минуту.
Высокочастотная ИВЛ с положительным давлением (синоним — высокочастотная объемная ИВЛ) и струйная высокочастотная ИВЛ используются в торакальной хирургии как альтернатива однолегочной ИВЛ (гл. 50). При высокочастотной ИВЛ применяют стандартную эндотрахе-альную трубку. Низкий дыхательный объем (< 2 мл/кг) обеспечивает полноценную вентиляцию и одновременно уменьшает легочные экскурсии, что облегчает хирургические манипуляции. К сожалению, в ряде случаев колебательные движения средостения затрудняют оперативное вмешательство.
