
- •О.В. Рагозина краткий курс лекций по топографической анатомии и оперативной хирургии
- •Часть 1
- •Предисловие
- •Лекция 1 предмет и задачи топографической анатомии. Учение об операциях
- •Методы исследования топографической анатомии
- •Учение в.Н. Шевкуненко о крайних формах индивидуальной изменчивости органов и систем человека
- •Оперативная хирургия, ее место среди других клинических дисциплин
- •Учение об операции
- •Лекция 2 учение о фасциях и клетчаточных пространствах. Топографо-анатомическое обоснование путей распространения гнойных процессов
- •Учение о фасциях. Классификация фасций
- •Виды фасциальных и межфасциальных вместилищ
- •Понятие о клетчатке в анатомии. Топографо-анатомическая классификация клетчаточных пространств
- •Общие принципы хирургического лечения гнойных процессов с точки зрения хирургической анатомии
- •Лекция 3 способы временной и окончательной остановки кровотечения. Оперативная хирургия кровеносных сосудов
- •Топографо-анатомическое обоснование способов временной остановки кровотечения
- •Способы окончательной остановки кровотечения. Операции, ликвидирующие просвет сосудов
- •Операции, восстанавливающие проходимость сосудов. Основные принципы техники сосудистого шва
- •Лекция 4 оперативные вмешательства при повреждении периферических нервов. Принципы оперативной техники на сухожилиях
- •Анатомо-функциональная характеристика периферических нервов
- •Виды повреждений нервов и патоморфологические изменения в них
- •Основные принципы восстановительных операций на периферических нервах. Шов нерва
- •Основы оперативной техники шва сухожилий
- •Лекция 5
- •Лекция 6 топографо-анатомические особенности и техника выполнения оперативных вмешательств в области головы
- •Хирургическая анатомия мозгового отдела головы
- •Техника выполнения оперативных вмешательств на мозговом отделе головы
- •Топографо-анатомические особенности лица и их значение в выборе техники хирургических вмешательств
- •Лекция 7 хирургическая анатомия шеи и основы оперативных вмешательств в этой области
- •Фасции и клетчаточные пространства шеи, их клиническое значение
- •Топографо-анатомическое обоснование техники оперативных вмешательств в области шеи
- •Лекция 8 клиническая анатомия груди. Техника хирургических операций на грудной стенке и органах грудной полости
- •Топографическая и хирургическая анатомия грудной стенки. Диафрагма
- •Хирургическая анатомия молочной железы. Техника операций на молочной железе
- •Оперативные вмешательства при ранениях груди
- •Оперативные доступы к органам грудной полости
- •Топографическая анатомия средостения. Операции на сердце и крупных сосудах
- •Литература
- •Содержание
- •Краткий курс лекций по топографической анатомии и оперативной хирургии
- •628011, Г. Ханты-Мансийск, ул. Мира, д. 40
- •628011, Г. Ханты-Мансийск, ул. Мира, д. 40
Лекция 5
АМПУТАЦИИ КОНЕЧНОСТЕЙ
Ампутация – одна из самых старых хирургических операций. Наиболее простой метод ампутации применялся еще в древности, во времена Гиппократа. Корнелий Цельс во II веке до н. э. предложил ампутацию в пределах здоровых тканей: перевязку в ампутационной культе сосудов и создание избытка мягких тканей для укрытия ими костной культи. В средние века эти приемы были полностью забыты и возрождены лишь в XVI – XVII века. Великий французский хирург Амбруаз Паре (XVI век) возродил перевязку сосудов, вместо прижигания каленым железом или опускания конечности в кипящее масло. Однако в доасептическую эпоху показания к ампутациям ставились очень широко. Ларрей, например, считал необходимым ампутировать конечность при всяком огнестрельном переломе бедра – поскольку не было надежды консервативно лечить перелом. Н. И. Пирогов впервые при обороне Севастополя (1854 – 1855 гг.) начал применять «сберегательное лечение» огнестрельных переломов, в этом ему оказала помощь, введенная им в практику гипсовая повязка.
Важную роль в усовершенствовании ампутации сыграло введение метода бескровного оперирования. Еще в XVII веке французский хирург Морель применил матерчатый жгут, а в 1873 году немецкий хирург Эсмарх создал, и ныне применяемые, резиновые жгут и бинт. С прогрессом хирургии, с введением антисептического и асептического метода, обезболивания, переливания крови хирурги все более суживали показания к ампутации.
В середине XIX столетия хирурги для создания опоры на конце культи стали применять более сложные и совершенные методы ампутации. Целая эра в хирургии ампутаций началась после разработанной великим русским хирургом Н. И. Пироговым – костнопластической ампутации голени (1852).
Ампутация конечности относится к тяжелым и сложным операциям, успех которой в значительной мере определяется качеством техники ее выполнения. Эта операция в ряде случаев является способом спасения жизни пострадавшего, особенно при ситуациях, входящих в понятие «хирургии катастроф». Ампутация (от лат. amputare – отрезать) – операция удаления периферической части органа или конечности. Применительно к конечности этот термин нуждается в уточнении. Ампутация конечности – это удаление ее периферической части на протяжении кости. Ампутация на уровне сустава или вычленение в суставе носит название экзартикуляция.
Ампутация конечности относится к числу калечащих операций. Однако в хирургической практике как мирного, так и особенно военного времени, без этих вмешательств не обойтись. В мирное время 47% ампутаций проводятся по поводу осложнений сосудистых заболеваний конечностей. Количество ампутаций резко возрастает в военное время. Ответственность хирурга, решающегося на ампутацию в качестве метода лечения пострадавшего, чрезвычайно велика. Поэтому особое значение придается показаниям для выполнения этой операции. В наше время полностью сохраняют значение слова Н.И. Пирогова: «Ни одна операция не требует столько соображения, столько здравого смысла и внимания со стороны врача, как рациональное, отчетливое составление показаний к ампутации».
Показания к ампутациям делят на абсолютные (безусловные) и относительные (условные). Показания для удаления конечности абсолютны, если это, по современному положению хирургии, является единственной возможностью спасения жизни больного. К абсолютным показаниям относятся: полный или почти полный отрыв дистального отдела конечности при невозможности его реплантации; гангрена конечности различного происхождения (ишемический некроз при травмах, облитерирующие эндартериит и атеросклероз, тромбоэмболии, отморожения, ожоги, электротравма); бурно прогрессирующая или с обширными повреждениями мягких тканей анаэробная инфекция; сочетанные повреждения тканей конечности, при которых на одном уровне наблюдаются: раздробление костей, полный разрыв всех сосудисто-нервных пучков, разрушение более 2/3 объема мышц. Последнее показание относится к абсолютным только при сочетании всех трех компонентов травмы. Экспериментально и клинически доказано, что если более 2/3 объема мышц разрушено, то количества боковых ветвей недостаточно для развития коллатерального кровообращения и адекватного кровоснабжения периферического отдела конечности.
Относительные показания составляют более многочисленную и менее однородную группу. Если врач, после совместного обсуждения с больным, решает вопрос о сохранении пораженной конечности или ее удалении, то такие показания относительны. К относительным показаниям относятся: хронический распространенный туберкулез суставов у лиц пожилого и старческого возраста, когда резекция сустава может оказаться неэффективной; нейротрофические язвы, не поддающиеся хирургическому лечению и консервативной терапии, а также склонные к злокачественному перерождению; хронический остеомиелит костей с угрозой амилоидного перерождения внутренних органов; врожденные уродства и недоразвитие конечностей, не поддающиеся консервативной и хирургической коррекции с целью создания условий для протезирования; тяжелые посттравматические и паралитические деформации конечностей, которые делают конечность функционально непригодной.
Классификация ампутаций. Техника круговых и лоскутных ампутаций
Классификация ампутаций основана на показаниях к оперативному вмешательству, его сроках. В зависимости от сроков выполнения операций различают следующие виды ампутаций конечностей: первичные, вторичные, поздние и повторные.
По Н. Н. Бурденко, первичная (экстренная) ампутация выполняется в ближайшее время после ранения или травмы, по экстренным показаниям, по типу первичной хирургической обработки раны, во время которой удаляются нежизнеспособные сегменты конечности при отсутствии клинических явлений инфекции в области поражения. Эти операции делают экономно, прибегая, в случае надобности, к первичной кожной пластике под защитой антибиотиков. Показаниями к первичной ампутации являются: полный или почти полный травматический отрыв дистального отдела конечности при невозможности его реплантации; обширные сочетанные повреждения тканей конечности на протяжении более 2/3 ее окружности; отморожения и обширные ожоги, граничащие с обугливанием.
Вторичная (срочная) ампутация проводится при явно выраженных воспалительных явлениях в области поражения, угрожающих жизни больного, когда все меры (консервативные и хирургические), предпринятые для сохранения конечности, оказываются неэффективными. Поскольку ампутация конечности – калечащая операция, решение о ее выполнении принимается консилиумом с участием нескольких врачей.
Показаниями к вторичной ампутации являются: обширные повреждения мягких тканей с переломами костей, осложненные анаэробной инфекцией; распространенные гнойные осложнения переломов трубчатых костей и гнойные воспаления суставов при их ранении, при явлениях интоксикации и сепсиса; некроз конечности вследствие облитерации или перевязки главных артериальных стволов; отморожения IV степени после некрэктомии или отторжения омертвевших участков.
Поздние (плановые) ампутации выполняются по относительным показаниям, которые перечислялись выше.
Любая ампутация производится с целью создания функционально полноценной культи. Если ампутация (первичная, вторичная, поздняя) не достигла своей основной цели, т.е. развилась культя непригодная для протезирования, то производится реампутация. К повторным ампутациям прибегают в случае неудовлетворительных результатов ранее произведенных усечений конечности. Повторные (реампутации) производятся при развитии пороков ампутационной культи, которые устранить без повторной ампутации нельзя. Показаниями к реампутации являются: контрактура культи; остеомиелит или остеофиты культи; фантомные боли; трофические язвы культи; гангрена культи; коническая культя.
Техника ампутаций включает: рассечение мягких тканей; обработку надкостницы и перепиливание кости; «туалет культи», включающий перевязку сосудов в культе и усечение нервов. Ампутация, как правило, заканчивается наложением швов на рану.
В зависимости от способа рассечения мягких тканей различают круговые и лоскутные ампутации (рис. 31).
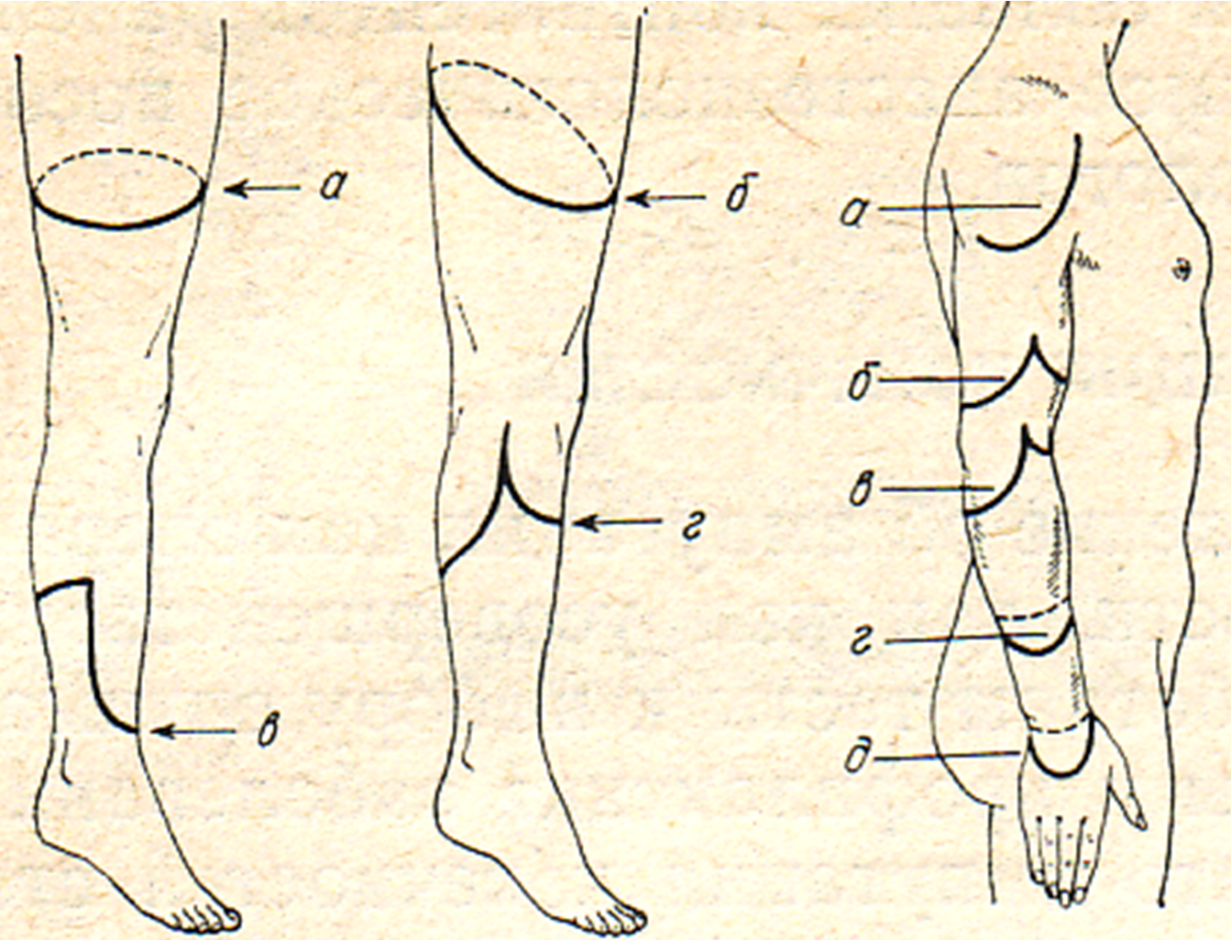
Рис. 31. Круговые и лоскутные ампутации (схема). а – круговая ампутация; б – овальная ампутация; в – однолоскутная ампутация; г – двухлоскутная ампутация.
При круговой ампутации мягкие ткани рассекаются ампутационным ножом перпендикулярно к продольной оси конечности, в результате ее поперечное сечение напоминает круг – отсюда и название ампутации. Круговые ампутации выполняются в тех областях конечности, где кость со всех сторон равномерно окружена мягкими тканями (бедро, плечо). В некоторых случаях плоскость сечения мягких тканей направлена под углом относительно продольной оси конечности, ее срез напоминает эллипс. Такая ампутация называется овальной (эллипсовидной) и, в настоящее время, применяется редко, поскольку технически она сложнее круговой, а преимущества минимальны.
В зависимости от способа рассечения мягких тканей конечности, выполненного одним, двумя или тремя круговыми движениями ножа, круговые ампутации делятся на: одномоментные; двухмоментные, трехмоментные (рис. 32).
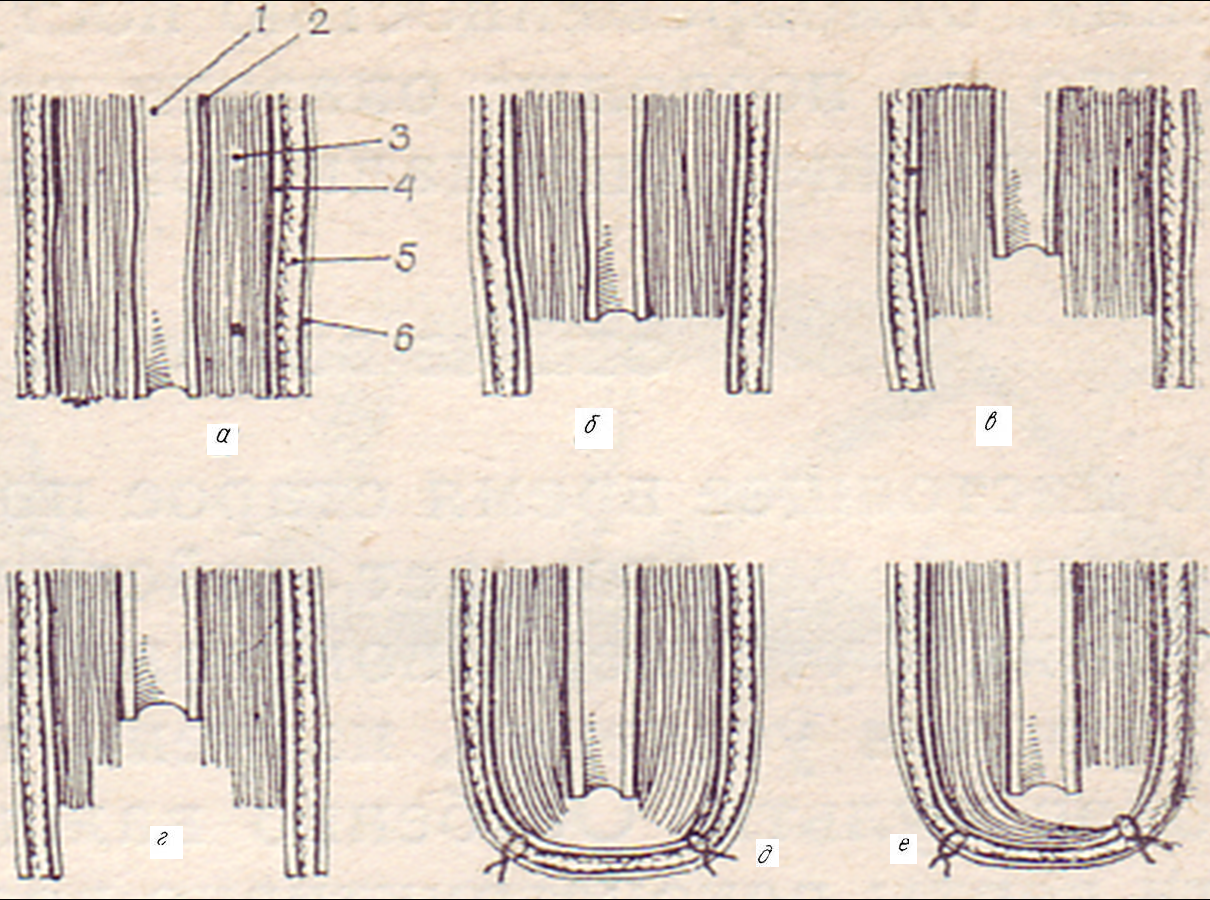
Рис. 32. Способы рассечения мягких тканей при круговой ампутации конечности (схема). а – гильотинная ампутация; б – одномоментная ампутация; в – двухмоментная ампутация; г – трехмоментная ампутация; д – фасциопластическая ампутация; е – тендопластическая ампутация; 1 – кость; 2 – надкостница; 3 – мышцы; 4 – собственная фасция; 5 – подкожная клетчатка; 6 – кожа.
Как правило, ампутации производятся под интубационным наркозом. Исключением являются только операции на кисти, здесь используется проводниковая анестезия. Если нет противопоказаний, операцию производят при наложенном жгуте для предотвращения кровотечения. Противопоказаниями для наложения жгута являются: газовая гангрена, так как вызванная жгутом ишемия тканей способствует активизации анаэробных бактерий, что вызывает после снятия жгута быстрое поступление токсинов в кровеносное русло (турникетный шок); склеротическое поражение сосудов, так как под действием жгута происходит механическое повреждение артерий и их тромбоз с развитием ишемии дистального отдела культи. При наличии противопоказаний, а также в тех случаях, когда производится высокая ампутация (в верхней трети бедра или плеча) или экзартикуляция в плечевом и тазобедренном суставах и жгут наложить невозможно, ампутация производится после предварительной перевязки артерии на протяжении или при пальцевом прижатии артерии.
Одномоментная круговая ампутация была предложена еще Корнелием Цельсом во II веке до н. э. Этот способ заключается в том, что все мягкие ткани конечности одним циркулярным движением рассекаются до кости. Если кость перепиливается на том же уровне, то такая разновидность одномоментной круговой ампутации называется гильотинной. Сократительная способность кожи, подкожной клетчатки, собственной фасции, поверхностных и глубоких мышц неодинакова на уровне ампутации. Возникает коническая порочная культя, при этом костный опил выстоит над кожей и мышцами. После гильотинной ампутации необходимо реконструктивное вмешательство с целью создания функциональной культи. Показаниями к гильотинной ампутации в наше время является анаэробная инфекция и нарастающая тяжесть состояния больного. Конечность в этих случаях ампутируется в пределах здоровых тканей и культя подвергается аэрации, вместе с этим применение сыворотки и антибиотиков позволяют сохранить жизнь раненого. К преимуществам одномоментной ампутации относятся простота и быстрота выполнения. Поэтому такую ампутацию целесообразно проводить у пострадавших в тяжелом состоянии. Этот способ ампутации находит применение в военно-полевых условиях, а также при массовых поражениях (стихийные бедствия и катастрофы). Образование порочной культи после одномоментной ампутации делает необходимым в последующим ее исправление с помощью реампутации.
Особенностью техники двухмоментной ампутации является циркулярное рассечение мягких тканей в два приема, что позволяет создать некоторый запас тканей для закрытия культи и в ряде случаев избежать формирования порочной культи. Первым моментом при этой ампутации ампутационным ножом рассекается кожа, подкожная клетчатка, поверхностная и собственная фасции. Вторым моментом - по краю сократившейся кожи круговым движением рассекаются все мышцы до кости. Видоизменением двухмоментного кругового способа является ампутация конечности с выкраиванием кожного лоскута в виде «манжетки». С этой целью после выполнения первого момента кожа, подкожная клетчатка и собственная фасция отделяются одним блоком от мышц и отворачиваются кверху в виде «манжетки» Второй момент – пересечение мышц, производится на уровне основания «манжетки». После расправления «манжетки» книзу поперечный срез мышц и опил кости могут быть без натяжения закрыты мягкими тканями.
Трехмоментная конусо-круговая ампутация была предложена выдающимся русским хирургом Н.И.Пироговым в XIX веке (рис. 33).
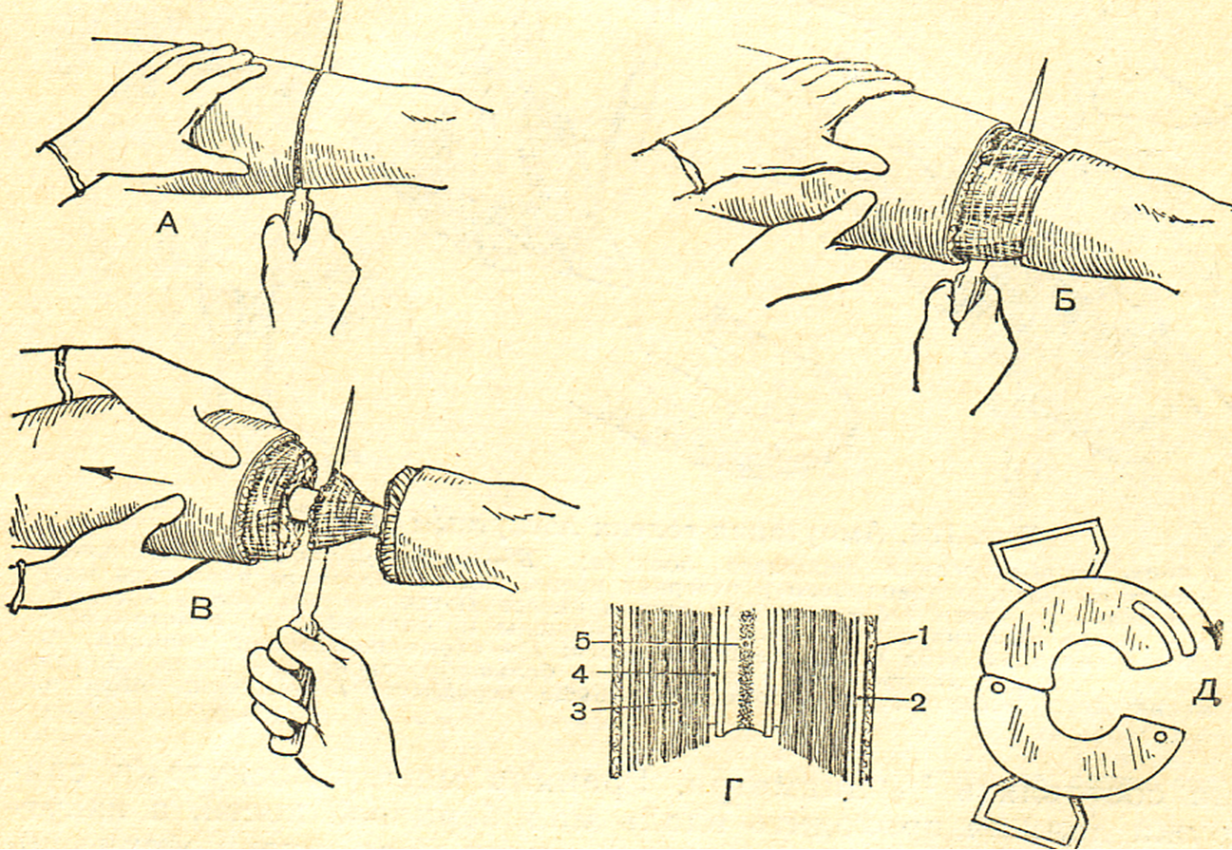
Рис. 33 Трехмоментная конусо-круговая ампутация бедра по Н.И. Пирогову. А – рассечение ампутационным ножом кожи, подкожной клетчатки, поверхностной и собственной фасции; Б – пересечение поверхностных мышц; В – рассечение глубоких мышц; Г – ампутационная культя в виде конуса, обращенного вершиной проксимально; Д – ретрактор.
Первый момент ампутации – циркулярное рассечение кожи, подкожной клетчатки и собственной фасции; второй момент – циркулярное пересечение по краю сократившейся кожи поверхностно расположенных мышц; третий момент – рассечение глубоко расположенных мышц, прикрепляющихся на кости и неспособных сократиться на большое расстояние. Кость перепиливается по краю сократившихся и оттянутых ретрактором мышц. К преимуществам этой ампутации относится возможность закрытия опила кости мягкими тканями с формированием культи, пригодной для протезирования. При этом не утрачиваются и основные достоинства круговых ампутаций – простого и быстрота выполнения. Однако эта ампутация имеет недостатки: послеоперационный рубец формируется на нижней (опорной) поверхности культи, что затрудняет протезирование удаленной нижней конечности; ампутация неэкономна, так как при формировании конуса, обращенного вершиной проксимально, распил приходится производить на более высоком уровне от места повреждения. Трехмоментная конусо-круговая ампутация конечности применяется у больных при анаэробной инфекции, септических состояниях и облитерирующем эндартериите. Круговые ампутации благодаря своей технической простоте и быстроте выполнения наиболее приемлемы в военно-полевых условиях и в «хирургии катастроф».
Лоскутные ампутации конечности являются более экономными и лучшими с позиций современного протезирования. Лоскутные ампутации подразделяются на однолоскутные и двухлоскутные, эти ампутации в настоящее время применяют преимущественно на голени и предплечье. Длина лоскутов в каждом конкретном случае зависит от уровня повреждения мягких тканей. В большинстве случаев длинный лоскут должен быть равен по длине 2/3 и по ширине диаметру конечности на уровне ампутации, короткий – составляет 1/3 диаметра. Таким образом, послеоперационный рубец будет располагаться на месте перехода нижней поверхности культи в переднюю или заднюю в зависимости от того, где выкраивается длинный лоскут (т.е. не на рабочей или, для нижней конечности, не на опорной поверхности культи).
В зависимости от способа укрытия ампутационной культи (костного опила) ампутации подразделяются на: фасциопластические, миопластические, тендопластические, периостопластические, костнопластические.
Для верхней конечности наиболее приемлем фасциопластический метод, поскольку фасция служит местом фиксации для мышц и препятствует сращению кожи с костью (получение подвижного послеоперационного рубца). При такой ампутации в состав лоскута включается кожа, подкожная клетчатка и собственная фасция. Его преимуществами являются возможность точного моделирования формы культи, относительная простота выполнения.
Миопластический метод ампутации основан на сшивании мышц – антагогнистов над опилом кости. Вопрос о целесообразности его использования является предметом многочисленных дискуссий. Сторонники этого метода утверждают, что включенные в состав лоскута мышцы играют роль естественных амортизаторов между опилом кости и протезом. Однако оппоненты миопластического метода ампутации утверждают, что включение в состав лоскута мышц приводит к их перерождению в грубую соединительную ткань, а кроме того, на ранних этапах реабилитации, избыток мышц на конце культи способствует венозному застою и отеку культи, что препятствует протезированию. Следует подчеркнуть, что, в настоящее время, даже сторонники миопластических ампутаций отказались от сшивания мышц-антагонистов, считая, что это способствует рубцовому перерождению тканей и усложняет протезирование.
Периостопластический способ ампутации заключается в том, что в состав лоскута включается также надкостница. Такую ампутацию рекомендуется использовать на голенях у детей и подростков, так как надкостница в составе лоскута обеспечивает сращение концов костей голени в единый блок. Эта операция синостозирования препятствует смещению и неравномерному росту костей голени у детей.
Костно-пластическая ампутация впервые была предложена Н.И. Пироговым в 1852 году и до сих пор является непревзойденной по своим результатам. Этот способ является наилучшим для создания опорной культи при ампутации нижней конечности, когда в состав лоскута входит фрагмент кости, покрытый надкостницей. При ампутации нижней трети голени по Пирогову к опилу костей голени подшивают пяточный бугор; при ампутации нижней трети бедра по Гритти-Шимановскому-Альбрехту к опилу бедренной кости подшивают надколенник, а по Сабанееву – бугристость большеберцовой кости (рис.34).
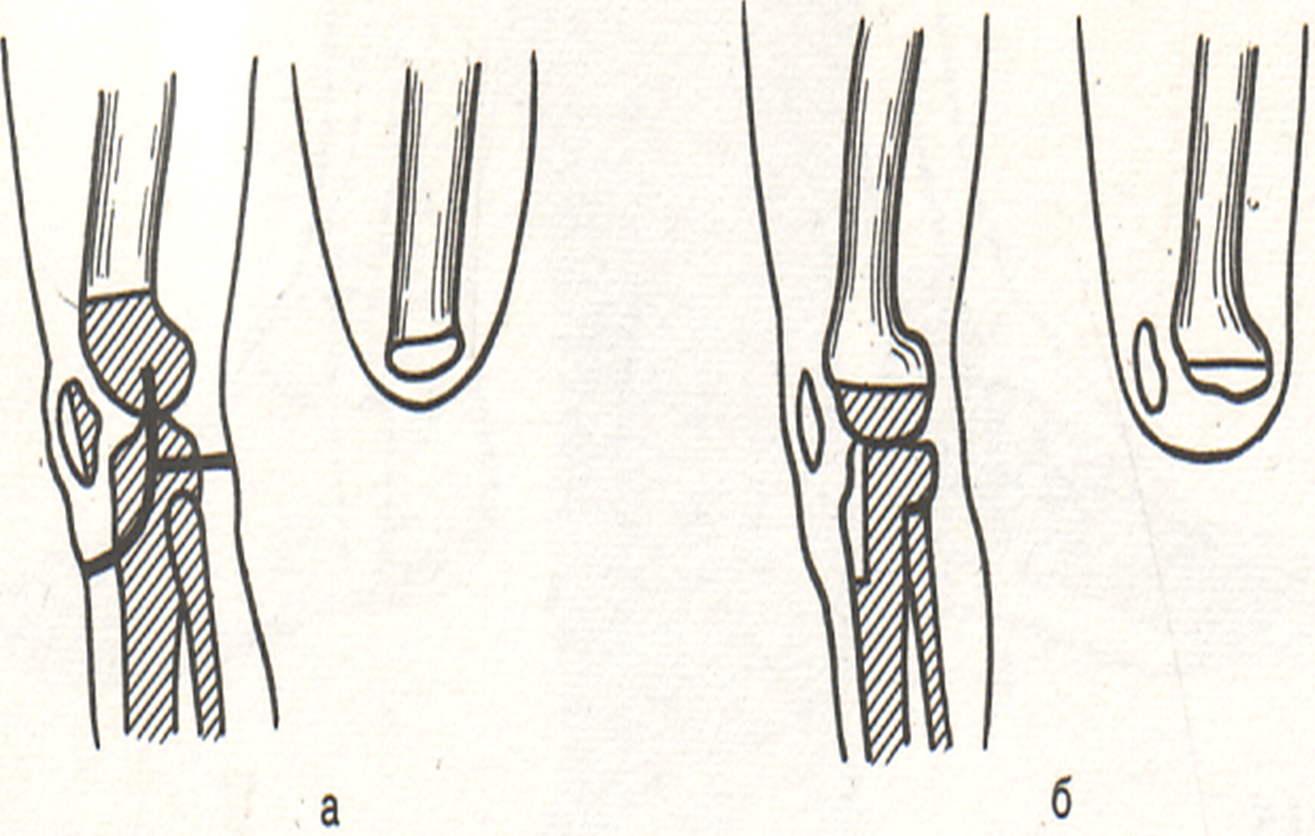
Рис. 34. Костно-пластическая ампутация бедра (схема). а – по Гритти-Шимановскому; б – по Сабанееву.
Эти ампутации занимают особое место, поскольку, созданная таким способом культя, может выносить всю тяжесть тела и позволяет пациенту более свободно пользоваться протезом.
Известно, что после любой ампутации культя длительное время неопороспособна. Это связано с болезненностью конца культи вследствие отека, инфильтрации, начинающегося рубцевания, раздражения пересеченных нервных волокон, а также с утратой «концевой опорности» костного опила, лишенного надкостницы и не имеющего свойственной эпифизам структуры костных балок. Отсутствие надкостницы приводит к нарушению проприоцептивной чувствительности, играющей важную роль в регуляции движений конечностей, обеспечении их автоматизма при ходьбе, беге, прыжках. Надкостница опорных костей, особенно костей стопы, содержит рецепторы, считывающие информацию с поверхности земли, передающие сигналы о положении конечности в пространстве. Эта информация создает так называемое «чувство земли», обеспечивающее автоматизм движений, их координацию. Утрата чувства земли вызывает расстройства движений, заставляет больного балансировать на протезе, переносить опору на неестественные точки. Включение в состав лоскута фрагмента кости с надкостницей, повышает опороспособность культи при костно-пластических ампутациях и сохраняет «чувство земли».
Показанием для костно-пластической ампутации голени по Пирогову является размозжение стопы или разрушение голеностопного сустава с сохранением ахиллова сухожилия и пяточной кости (рис. 35).
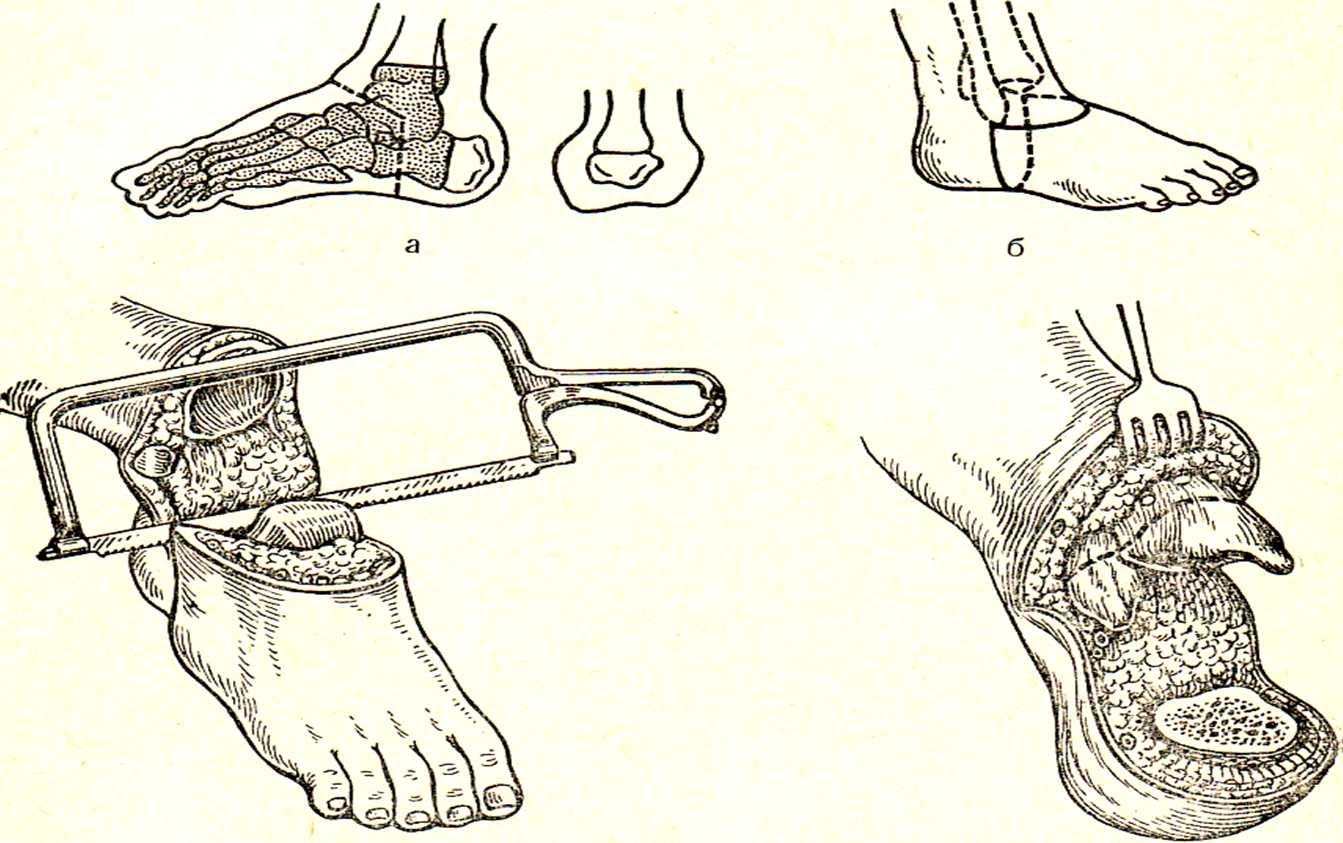
Рис. 35. Костно-пластическая ампутация голени по Пирогову. а – схема операции; б – линия разрезов мягких тканей.
Во время этой ампутации делают стремяобразный разрез через подошву от медиальной до латеральной лодыжки, дугообразный – по тыльной поверхности стопы. Вскрывают голеностопный сустав, пересекают связки и вывихивают таранную кость. Перепиливают пяточную кость в плоскости подошвенного разреза. Удаляют весь передний отдел стопы с таранной и частью пяточной кости. Поперечный срез костей голени закрывают лоскутом, который включает пяточный бугор, покрытый надкостницей. Сохранение на конце культи надкостницы с содержащимися в ней рецепторами позволяет избежать нарушения «чувства земли» и значительно повышает опороспособность.
Достоинствами костно-пластической ампутации голени по Н.И. Пирогову являются: создание прочной естественной опоры, сохранение «чувства земли». Однако эта операция технически довольно сложна, при ее выполнении и в послеоперационном периоде возможны ошибки и осложнения: повреждение ветвей задней большеберцовой артерии, что влечет за собой омертвение пяточной кости; возросшая тяга ахиллова сухожилия может привести к смещению пяточного бугра с опила большеберцовой кости; возможно развитие травматического бурсита сумки, находящейся под ахилловым сухожилием.
Техника обработки надкостницы. «Туалет культи»
Этот этап операции выполняется одинаково, независимо от вида ампутации. Он производится после защиты и смещения в проксимальном направлении мягких тканей с помощью ретрактора и состоит из двух взаимосвязанных моментов: обработка надкостницы и перепиливание кости. Особое внимание, уделяемое обработке надкостницы перед перепиливанием кости, обосновано тем, что повреждение, состоящей из соединительной ткани и содержащей камбиальные костные клетки надкостницы, провоцирует ее бурное разрастание с последующим окостенением. При этом на конце опила кости могут формироваться выступы причудливой формы – остеофиты, которые делают культю непригодной для протезирования, вследствие повреждения мягких тканей. Поэтому одной из важных задач хирурга во время ампутации является минимальная травматизация надкостницы. Существуют следующие способы обработки надкостницы: транспериостальный, апериостальный и субпериостальный. Способ, при котором кость перепиливается на одном уровне с краем надкостницы, называется транспериостальным. При этом способе надкостница рассекается циркулярно острым скальпелем на уровне ампутации, с помощью распатора Фарабефа ее смещают в дистальном направлении. Устанавливается лезвие пилы и кость перепиливается, отступя от видимого края надкостницы дистально на 2-3мм. При этом зубья пилы не касаются надкостницы и не травмируют ее, поэтому вероятность образования остеофитов уменьшается.
В историческом плане представляют интерес еще два способа: апериостальный (Бунге и Гирша, 1901) и субпериостальный (Вальтер, 1818; Олье, 1848). Апериостальный способ обработки надкостницы заключается в том, что после циркулярного пересечения ее сдвигали дистально, а кость перепиливали, отступая на 2-3см ниже ее края. В этом случае оставался значительный участок кости, лишенный надкостницы. К этому добавляли удаление костного мозга и выскабливание эндоста, что чаще всего приводило к развитию концевого некроза костной культи вследствие недостаточности кровоснабжения дистального ее участка, лишенного надкостницы.
При субпериостальном способе обработки надкостницу, после циркулярного ее рассечения, смещали в проксимальном направлении, формируя «манжетку». После перепиливания кости надкостничный футляр использовался для закрытия поперечного опила кости и формирования костной пластики, предохраняющей от инфицирования костномозговую полость. Однако опыт показал, что при этом способе увеличивается вероятность образования остеофитов вследствие травмирования надкостницы распатором при ее отслойке. Этот метод применяется при ампутациях у детей, поскольку остеофиты у них не образуются (рис. 36).
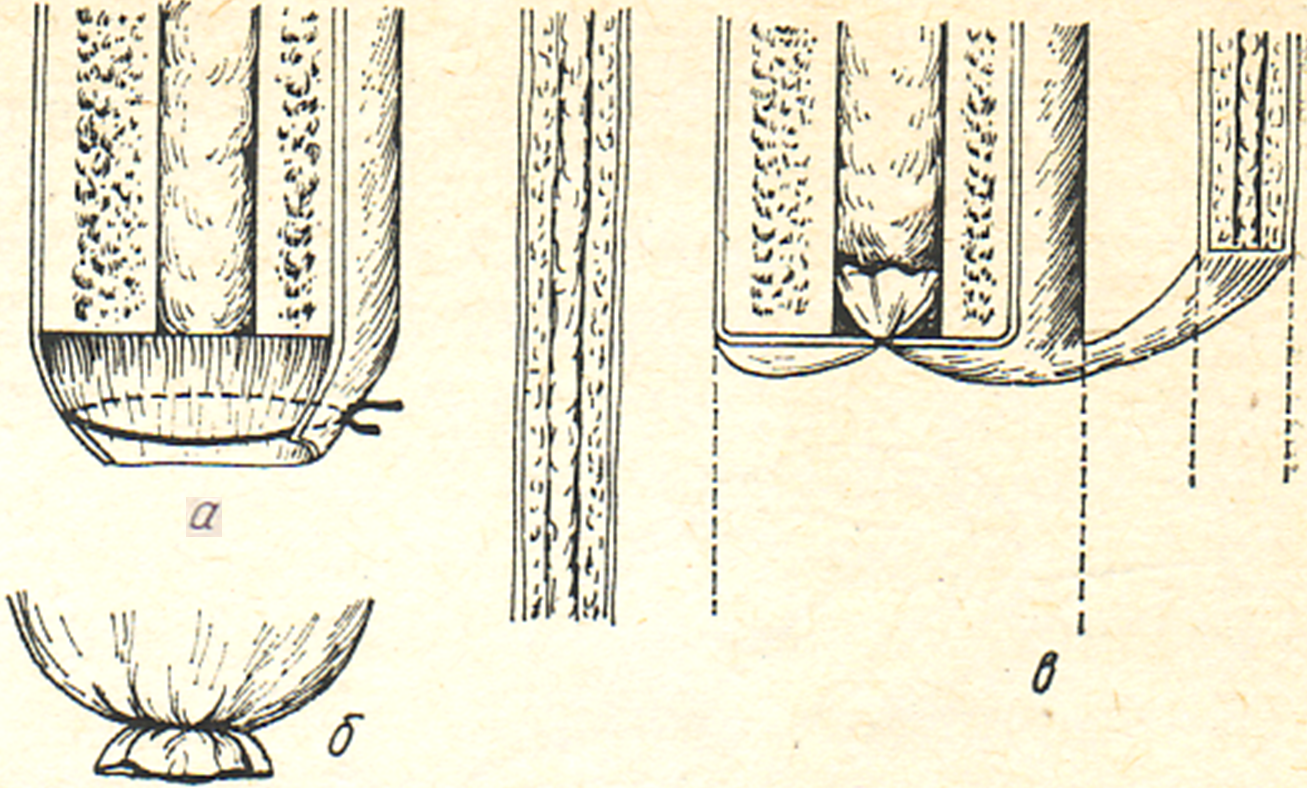
Рис. 36. Периостопластическая ампутация голени у детей (по М.В. Волкову). а – надкостница пересечена дистальнее места опила большеберцовой кости и на нее наложен кисетный шов; б – костный опил укрыт надкостницей, кисетный шов затянут; в – надкостница малоберцовой кости подшита к опилу большеберцовой.
После тщательной обработки надкостницы приступают к перепиливанию кости. При этом требуется соблюдение ряда определенных правил. Перед началом перепиливания производят «запил» (формирование борозды движениям лезвия пилы на себя). Соблюдение такого приема предотвращает скольжение зубьев пилы по кости с образованием неровностей и повреждением мягких тканей. Перепиливание кости нужно производить строго перпендикулярно к продольной оси конечности, поскольку перепиливание в косом направлении приводит к образованию выступа, повреждающего впоследствии мягкие ткани культи и затрудняющего протезирование. По окончании распила костные выступы удаляют кусачками Люэра или Листона. Острый край кости нужно сгладить рашпилем во избежание последующего повреждения мягких тканей культи.
«Туалет культи» – этап ампутации, включающий остановку кровотечения и обработку нервных стволов. Этот этап осуществляется в следующей последовательности: перевязка сосудов на конце культи и усечение нервов с целью предотвращения фантомных болей. Сосуды крупного и среднего калибра лигируют, не снимая наложенного перед ампутацией жгута, ориентируясь на данные топографо-анатомических особенностей поперечного распила конечности на соответствующем уровне и соблюдая правила перевязки сосудов в ране. Крупные сосуды (бедренная, подмышечная артерии) рекомендуется перевязывать двойными лигатурами на расстоянии 0,5см; дистальная лигатура дополнительно прошивается. На артерии меньшего калибра достаточно одной лигатуры. Недопустимо использовать общую лигатуру для рядом расположенных артерии и вены, каждый сосуд должен быть перевязан раздельно. Общая лигатура из-за разной эластичности стенок сосудов может соскользнуть, что приведет ко вторичному кровотечению. По мнению большинства авторов, лигирование сосудов рассасывающимся шовным материалом, служит профилактикой возникновения лигатурных свищей. Перевязку сосудов мелкого калибра осуществляют после снятия жгута, что приводит к появлению незначительного кровотечения и «маркировки» сосудов. Лигатуры в этих случаях следует накладывать методом обкалывания. Это особенно важно при лигировании ветвей перфорирующих артерий на бедре, так как эти ветви, будучи связаны с сухожилиями приводящих мышц, зияют, и лигатуры, наложенные на них без прошивания, легко соскальзывают. Предварительная перевязка сосудов осуществляется лишь при ампутациях без наложения жгута.
Огромное значение для нормального функционирования культи имеет соблюдение правильной техники обработки нервов. Выдающийся хирург Н.Н. Бурденко считал ампутацию нейрохирургической операцией. Боли в культе после ампутации, как правило, связаны с качеством и характером обработки нервов. Поэтому усечение нервов является чрезвычайно ответственным моментом всего оперативного вмешательства.
За многолетнюю историю развития техники ампутаций конечностей было предложено много способов обработки нервов, в основном преследовавших цель предотвратить формирование невромы на конце нерва. Однако после пересечения нервного ствола на конце его всегда формируется неврома как проявление регенеративного роста нервных волокон. Неврома является закономерной реакцией и поэтому попытки воспрепятствовать этому процессу бесполезны. Неврома сама по себе не является причиной болей в культе после ампутации. Их возникновение связано обычно с формированием на конце нерва утолщения значительной величины и сдавлением находящихся в ней аксонов разрастающейся грубой соединительной тканью, а также вовличением невромы в послеоперационный рубец с ущемлением содержащихся в ней нервных волокон. Иногда образование невромы и особенно вовлечение ее в рубцовую ткань вызывает так называемые фантомные боли, т.е. ощущение болей в ампутированной части конечности.
Для предупреждения врастания невромы в послеоперационный рубец каждый из нервов при выполнении туалета культи усекается выше уровня ампутации на 2-3см. Для того чтобы травма при усечении нерва была минимальной, он пересекается одним движением лезвия безопасной бритвы. Перед пересечением нерва под эпиневрий обязательно вводят 3-5мл 1% раствора новокаина. При обработке нервов необходимо самое бережное обращение с ними. Нельзя вытягивать нерв с помощью пинцета или зажима, это приводит к разрывам его волокон, внутриствольным кровоизлияниям и спайкам с окружающими тканями. Для предотвращения фантомных болей в культе надо укоротить описанным способом все нервы, включая кожные. Следует подчеркнуть, что усечение нервов на расстояние менее 1,5-2см от уровня ампутации неэффективно, нежелательно также и слишком высокое (более 5-6см) пересечение нервов, так как это может привести к денервации культи с образованием в последующем на ее конце трофических язв.
Ампутация заканчивается ушиванием операционной раны. Лишь в некоторых случаях (например, при газовой гангрене) культя не ушивается. Для ушивания тканей (за исключением кожи) при ампутации используют рассасывающий материал. Послеоперационную рану дренируют.
Порочная культя и методы ее коррекции
После ампутации конечности пострадавший нуждается в реабилитационном периоде, заключающийся в подготовке и «воспитании» полноценной культи. К полноценной культе предъявляются следующие требования: должна иметь установившуюся форму и размеры; культя должна быть безболезненной; суставы сохранять нормальную подвижность; кожа культи – хорошо выносить нагрузку. Форма культи имеет чрезвычайно большое значение. Наиболее выгодна цилиндрическая форма культи, так как при ней удается получить хорошую фиксацию при соединении протеза с культей. Культя конической формы имеет у вершины выступающий конец кости, покрытый только кожей. Наиболее частые причины образования культи конической формы следующие: ампутация, произведенная у детей без учета интенсивного роста костей; гильотинная ампутация. Такие культи не пригодны к протезированию и требуют корригирующих операций – реампутаций.
Культи, непригодные к протезированию, называются порочными. Причины порочной культи различны: грубый, неподвижный рубец на рабочей поверхности культи; недостаточная или чрезмерная длина культи; резкая болезненность культи; хронические воспалительные процессы в культе; остеофиты культи и др. Функциональная полноценность культи зависит от правильного выбора способа ампутации и соблюдения всех правил техники ее выполнения. Пороки культи, как правило, зависят от технических погрешностей при выполнении ампутации. Если восстановление функциональной полноценности культи происходило раньше в основном за счет реампутаций (повторной операции на более высоком уровне в пределах здоровых тканей), то в настоящее время широко используются сберегательные пластические методы по исправлению пороков культи. Например, при рубцовоизмененных тканях на конце культи с незаживающими язвами используются различные методы кожной пластики. Одним из перспективных направлений является использование метода пластики мягких тканей комплексным лоскутом на сосудистой ножке из отдаленных областей.
Важной проблемой оперативной хирургии является анатомическое удлинение коротких культей, при которых пользование протезами затруднено или невозможно. Различают короткие культи (длина равна диаметру конечности) и очень короткие культи (длина меньше диаметра). Эти виды культей при наличии достаточного запаса мягких тканей и кожи подлежат удлинению посредствам остеотомии с последующей дистракцией аппаратом Г.А. Илизарова. Постепенная и поэтому безболезненная микродистракция позволяет удлинить культю на 4-6см и более, улучшив биомеханические и клинические характеристики ходьбы на протезе.
Боли, вызванные невромами, могут быть местными, фантомными и смешанными. Причины их возникновения обычно связаны с вовлечением нервных стволов в рубец, воспалительными процессами на конце культи, погрешностями в технике ампутации. Локализация болей может быть различной. Например, при больших невромах поверхностного малоберцового нерва в культе голени наблюдается иррадиация болей в тыльно-наружную часть отсутствующей стопы (фантомные боли). При выраженных фантомных болях на начальных стадиях применяются футлярные новокаиновые блокады в сочетании с масляно-бальзамическими повязками, используют УВЧ и УФО, орошение хлорэтилом и т.д. При отсутствии эффекта от консервативного лечения производят нервэктомию. Операция заключается в доступе к нерву и удалении его периферического участка вместе с невромой и окружающими ее рубцами на протяжении 5-6см от конца культи. Описанные методы хирургической коррекции позволяют в большинстве случаев получить функционально полноценную культю. Большое значение для формирования функциональной культи имеет правильное ведение послеоперационного периода. Этот период длится продолжительное время, иногда месяцы. За это время с помощью комплекса физиотерапевтических процедур, массажа, лечебной физкультуры происходит « воспитание» культи, то есть подготовка ее к протезированию.
Особенности ампутаций у детей
Ампутации у детей отличаются рядом важных особенностей. «Показания к ампутации у ребенка должны ставиться особенно строго, так как эта калечащая операция обрекает пострадавшего на инвалидность с ранних лет. При этом страдает как соматическое (физическое), так и психическое развитие» (Терновский С.Д., 1983).
Ампутация в детском возрасте не только лишает ребенка определенного сегмента конечности, но и сопровождается перестройкой всего опорно-двигательного аппарата. При ампутации нижней конечности развивается атрофия соответствующей половины таза, при ампутации верхней конечности – деформация плечевого пояса. У детей после ампутации часто возникают изменения в позвоночнике (сколиоз).
Кроме того, у детей легко развивается коллатеральное кровообращение и, поэтому, отсутствие пульса на магистральной артерии ниже места травмы еще не является абсолютным показанием к ампутации; где возможно, надо наложить сосудистый шов. Показания к ампутациям у детей должны быть чрезвычайно тщательно, всесторонне и глубоко продуманы.
Сберегательный принцип ампутаций в детском возрасте имеет большое значение, чем у взрослых. Дети в совершенстве приспосабливаются к применению даже очень короткой культи. Кроме того, самые короткие участки кости в последующем могут быть использованы для реконструктивных хирургических вмешательств с целью улучшения функции конечности. Например, вычленение в суставе Шопара, а не ампутация голени по Пирогову; высокая ампутация плеча с оставлением головки, а не вычленение в суставе.
У детей особенно тщательно нужно щадить ростковую зону, чтобы не было отставания роста культи по сравнению с соответствующим отделом здоровой конечности. Например, ребенку в возрасте до 14 лет целесообразнее провести экзартикуляцию в коленном суставе, поскольку сохраняется зона наибольшей активности роста, располагающаяся в дистальном эпифизе бедренной кости. В 14 лет выполняется костнопластическая ампутация бедра по Гритти – Шимановскому. Следует бороться за каждый сантиметр конечности, ввиду заметного отставания в росте по сравнению с соответствующим сегментом конечности.
У детей кости растут быстрее мягких тканей, что приводит к возрастной коничности культи с перфорацией мягких тканей над костным опилом. Поэтому при выкраивании кожных лоскутов необходимо предусматривать их определенный избыток (до 3-4см) и, тем самым, обеспечивать дистальный конец культи запасом мягких тканей.
Малоберцовая и лучевая кость растут быстрее большеберцовой и локтевой, поэтому во время ампутации следует эти кости усекать проксимальнее соответственно на 4 и 2см по сравнению с опилом большеберцовой и локтевой костей.
У детей крайне редко встречаются фантомные боли, болезненные невромы, поэтому укорочение нервов у детей производится в меньшей степени, чем у взрослых.
Остеофиты также возникают очень редко, поэтому при обработке надкостницы используется субпериостальный метод.
При дефектах кожи рекомендуется чаще использовать различные способы кожной пластики. Например, выросшая после ампутации плечевая кость, которая перфорировала кожу, должна не усекаться, а покрываться с помощью кожной пластики местными тканями.
С целью профилактики возрастной коничности культи при ампутациях голени показаны фасциопериостопластические и периостопластические способы. Образующаяся между костями костная перемычка препятствует неравномерному росту парных костей голени.
