
16. БЖД / Самура Б.А. Первая доврачебная помощь. - Харьков, 2004. - 340 с
..pdfной капсулы возникает околосуставная флегмона. При разрушении суB ставных связок и хрящей появляются патологические движения в сусB таве и крепитация суставных поверхностей костей. Подобные осложнеB ния сопряжены с ограничением подвижности в суставе и возникновеB нием анкилоза. Изредка процесс осложняется общей гнойной инфекциB ей. Последствиями гнойного артрита являются подвывихи или полные вывихи, деформирующие артрозы, экзостозы, анкилозы суставов.
Первая доврачебная помощь и лечение. Сначала необходимо обесB печить иммобилизацию конечности. Применяются тепловые процедуB ры, обезболивающие средства. Важное значение имеет пункция сустаB ва и введение в его полость антибиотиков. В случае серозного воспалеB ния синовиальных образований сустава можно добиться выздоровлеB ния. Пункции повторяют несколько дней подряд.
При ухудшении состояния и развитии гнойного артрита вскрываB ют полость сустава: производят широкие разрезы и промывают суставB ную полость антисептическими растворами и антибиотиками; налажиB вают проточное промывание сустава с помощью двухпросветных полиB хлорвиниловых трубок. Общепринятые методы лечения включают такB же антибиотикотерапию, переливание крови и кровезаменителей, оксигенотерапию, полноценное питание.
Вцелях профилактики ограничения движений следует сразу же после окончания острого периода начать функциональное лечение: леB чебную гимнастику, массаж, грязевые, водные и другие физиотерапевB тические процедуры.
Среди оперативных вмешательств, используемых для лечения поB следствий гнойного артрита, следует упомянуть резекцию сустава. Она показана в тех случаях, когда отмечается полное разрушение суставных поверхностей и капсулы. Резекцию сустава выполняют только в особо тяжелых случаях и обязательно после стихания острого воспаления; ее не рекомендуется выполнять детям.
Впоследние годы при лечении гнойного артрита с успехом примеB няется наложение компрессионноBдистракционных аппаратов, предлоB женных Г.А. Илизаровым, О.В. Оганесьяном и М.В. Волковым, В.К. Калнберзом. Данный метод предотвращает развитие контрактур
ифиброзных анкилозов. При септических осложнениях производят ампутацию конечности.
12.10. Рожа
Рожа является прогрессирующим острым воспалением кожи, вызB ванное βBгемолитическим стрептококком группы А. ПредрасполагаюB
241
щими факторами для развития заболевания являются загрязнение кожи и микротравмы. Важное значение играет также повышенная чувствиB тельность организма к стрептококковой инфекции. До применения анB тисептиков наблюдались массовые эпидемии рожи у раненых и рожеB ниц. Если организм отличает повышенная чувствительность к стрептоB кокковой инфекции, рожа рецидивирует, при этом процесс чаще всего возникает на одном и том же месте. Инфекция попадает в кожу прямым или лимфогенным путями. Входными воротами инфекции обычно явB ляются раны, ссадины, язвы, трещины кожи, разрывы слизистых обоB лочек.
Клиническая картина. Болезнь начинается внезапно, сопровождаB ется высокой температурой и ознобом, головными болями, иногда рвоB той. Течение заболевания напоминает острый инфекционный процесс с выраженным токсикозом. На коже появляется яркое покраснение, которое быстро увеличивается в размерах. Между здоровыми и воспаB ленными тканями четко прослеживается граница. Воспаленная кожа очень болезненна, отечна, возвышается над здоровой поверхностью. Процесс длится в среднем 5–10 дней.
Рожистое воспаление иногда развивается в области головы и шеи. Краснота кожи в этих случаях быстро распространяется и может охваB тить довольно обширные районы.
Рожистое воспаление может осложняться мигрирующим тромбоB флебитом, а также нефритом и септическим состоянием. Как следствие частых рецидивов заболевания может развиться слоновая болезнь.
Клинические формы рожистого воспаления различны. Чаще всего возникает покраснение кожи и отек, которые по мере затухания проB цесса исчезают. Это так называемая эритематозная рожа. Процесс моB жет сопровождаться возникновением кожных пузырей, которые содерB жат желтоватый, мутный либо геморрагический экссудат. Это харакB терно для пузырьковой или буллезной формы рожистого воспаления. Если к воспалительному процессу присоединяется гнойная инфекция и возникает некроз кожи, образуются флегмонозная либо гангренозная формы.
Первая доврачебная помощь и лечение. Местное лечение заключаB ется в применении антисептиков в виде присыпок, смазывании пораB женных участков бриллиантовой зеленью. Используется также кварцеB вое облучение. Применение ванн и влажных компрессов противопокаB зано. Общее лечение включает прием сульфаниламидных препаратов (стрептоцид, этазол, сульфадиметоксин и ряд других), антибиотиков и болеутоляющих средств. Применяют пассивную иммунизацию — анB
242
тистрептококковую вакцину, витаминотерапию, десенсибилизирующие средства (димедрол, супрастин). Важно также назначение полноценноB го питания и прием большого количества жидкости.
Впоследние годы в лечении тяжелых форм рожистого воспаления достигнуты определенные успехи благодаря применению лимфотропB ных антибиотиков и эндолимфатического введения антибиотиков при локализации процесса на конечностях.
Вслучаях возникновения тканевой флегмоны либо гангрены необB ходимо вскрытие гнойного очага и дренаж раны, а также применение повязок с стрептоцидной мазью либо синтомициновой эмульсией.
243
ГЛАВА ХIII
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ХИРУРГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
13.1. Острый аппендицит
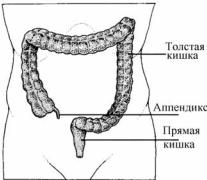
Острый аппендицит — острое воспаление червеобразного отростB ка слепой кишки, возбудителем которого является смешанная флора (кишечная палочка, стафилококки, стрептококки, энтерококки, анаэB робы). Предрасполагающими факторами являются застой содержимоB го в аппендиксе, положение отростка, характер питания (рис.13.1).
Клиническая картина характеризуется приступом боли в правой подвздошной области, выраженной общей и местной реакцией оргаB низма.
Боль начинается внезапно, чаще в эпигастральной области, а через несколько часов, смещается в правую подвздошную область (рис.13.2). Боль постоянная, усиливается при покашливании, несколько уменьшаB ется на правом боку. Наблюдается тошнота, иногда рвота, задержка стуB ла. Температура тела нормальная или повышенная до 37–38 °С. У больB ного наблюдается умеренная тахикардия (до 100 ударов в минуту), арB териальное давление практически не изменяется.
При пальпации живота отмечается резкая болезненность в правой подвздошной области, сочетающаяся с защитным напряжением мышц брюшной стенки и считается одним из главных и наиболее ценных симB птомов. Для острого аппендицита характерны следующие симптомы: cимптом Розинга наблюдаетB ся при надавливании или толчB
ках ладонью в левой подвздошB ной области; при этом в правой подвздошной области возникает боль, которую связывают с внеB запным перемещением газов;
|
cимптом Ситковского — при |
|
повороте больного на левый бок |
|
в правой подвздошной области |
|
возникает усиление боли от наB |
|
тяжения воспаленноBизмененной |
Рис. 13.1. Топография аппендикса |
брюшины; |
244
cимптом Образцова — болезненB ность при пальпации в правой подB вздошной области при поднимании выпрямленной правой ноги;
cимптом Бартомье Мейхельсо на — болезненность в правой подB вздошной области при пальпации больного в положении на левом боку.
В случае абсцедирования инB фильтрата температура тела приобB ретает гектический характер. АппенB дикулярный абсцесс может проB рваться в брюшную полость и вызB вать развитие гнойного перитонита. Внезапно быстрое усиление боли нередко свидетельствует о прободеB нии червеобразного отростка.
Первая доврачебная помощь и лечение ограничивается проведеB нием срочной госпитализации и наB значением постельного режима, запB рещением приема пищи и жидкости. Применение слабительных средств и грелок крайне опасно, так как это
может способствовать развитию перитонита. Для снижения болей можB но наложить пузырь со льдом на подвздошную область. Запрещено приB менение анальгетиков, так как это значительно затрудняет диагностику и решение вопроса об операции. Транспортируют больного только в положении лежа.
При установленном диагнозе острого аппендицита показано операB тивное лечение.
13.2. Острый холецистит
Острый холецистит — воспаление желчного пузыря, вызванное патогенной микрофлорой, проникающей в желчный пузырь из двенадB цатиперстной кишки, а также гематогенным или лимфогенным путем из очагов хронической инфекции. Предрасполагающим фактором явB ляется застой желчи вследствие деформации или дискинезии желчB
245
ных путей, гиподинамии, беременности. Определенную роль играют наB следственность, характер питания.
Клиническая картина. Для острого холецистита характерны сильB ные приступообразные боли в правом подреберье, иррадиирующие в правую лопатку, правую подключичную и правую поясничную облаB сти. Боли возникают внезапно, часто ночью после обильной жирной или острой пищи. Боли в большинстве случаев сопровождаются рвоB той, нередко с примесью желчи, повышением температуры до 38–39 °С, появляются симптомы интоксикации (слабость, утомляемость, отсутB ствие аппетита, озноб). Иногда наблюдается тахикардия, снижение арB териального давления, коллапс.
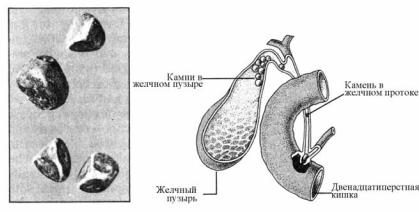
При калькулезном холецистите (рис.13.3), при передвижении камB ня по желчевыводящим путям боль может самостоятельно прекратитB ся, однако через некоторое время возобновляется. В случае обтурации камнем общего желчного протока может развиться механическая желB туха.
Рис. 13.3. Камни желчного пузыря
При пальпации живот вздут, отмечается болезненность в правом подреберье, иногда мышечное напряжение. В правом подреберье пальB пируется увеличенный болезненный желчный пузырь.
Выявляются следующие специфические симптомы:
симптом Ортнера — боль, возникающая при легком поколачиваB нии ребром ладони по реберной дуге справа;
симптом Кера — усиление болезненности при пальпации в области проекции желчного пузыря во время вдоха;
246
симптом Мерфи — невозможность сделать глубокий вдох изBза боли, возникающей при погружении исследуемым пальцев в правое подреберье.
Первая доврачебная помощь и лечение. Назначают постельный реB жим, голод, на область правого подреберья кладут пузырь со льдом, спазмолитические средства (ноBшпа, папаверина гидрохлорид), антиB биотики широкого спектра действия (амоксициллин, цефтриаксон). Больного необходимо быстро доставить в лечебное учреждение.
После купирования приступа печеночной колики назначают щадяB щую диету, с исключением жирных, жаренных и острых блюд. СпазмоB литические средства и антибиотики продолжают вводить до полного исчезновения болей. Желчегонные средства при остром приступе не рекомендуются, так как они могут усилить тяжесть состояния.
Наличие признаков деструкции желчного пузыря является показаB нием к операции.
13.3. Прободная язва желудка и двенадцатиперстной кишки
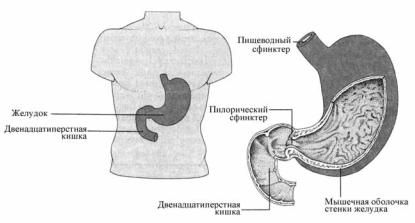
Язвенная болезнь — хроническое рецидивирующее заболевание, характеризующееся наличием язвенного дефекта слизистой желудка или двенадцатиперстной кишки и осложняющееся перфорацией (проB бодение язвы), пенетрацией (прорастания язвы в рядом лежащие оргаB ны), малигнизацией (перерождение в рак), кровотечением и стенозом привратника (рис. 13.4).
Рис. 13.4. Топография, строение желудка и двенадцатиперстной кишки
247
Предрасполагающими факторами к перфорации могут быть физиB ческое перенапряжение, прием алкоголя, переедание.
Клиническая картина. При прободении язвы больные жалуются на интенсивные боли в эпигастральной области, нередко невыносимые, появившиеся внезапно, — так называемая «кинжальная боль». Чем быB стрее желудочное содержимое изливается в свободную брюшную поB лость, тем интенсивнее болевой синдром. Если в брюшную полость изB ливается большое количество жидкости, то она устремляется в правую подвздошную область, где скапливается и вызывает выраженные боли. Эта симптоматика нередко служит причиной ошибочной диагностики острого аппендицита.
Больные, стараясь облегчить страдания, принимают вынужденное положение (сидя с притянутыми к животу коленями, лежа на спине или правом боку с согнутыми в коленях ногами).
При пальпации живот напряженный, втянутый и доскообразный живот, не участвующий в дыхании.
Вначальный период болезни характерно урежение пульса до 50– 60 ударов в минуту, снижение артериального давления, дыхание учаB щенное, поверхностное, конечности холодные.
Висходе (иногда после кратковременного периода мнимого благоB получия) развивается картина разлитого перитонита.
Первая доврачебная помощь и лечение. При прободении язвы
единственным надежным методом лечения является экстренная операB ция. До осмотра врача назначают постельный режим, пузырь со льдом на живот.
13.4. Ущемленная грыжа
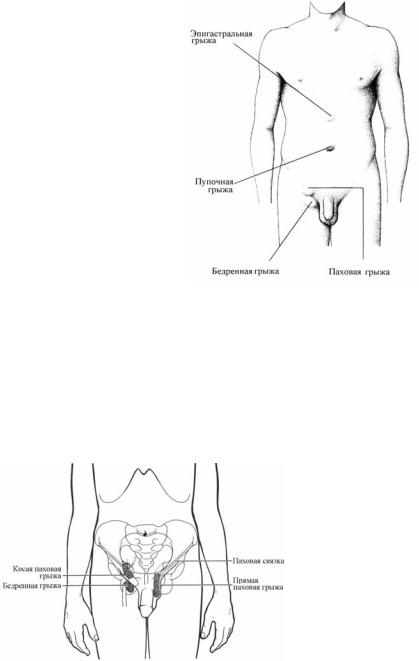
Грыжа — выпячивание какогоBлибо органа целиком или частично под кожу, между мышцами или во внутренние карманы и полости через отверстия в анатомических образованиях, развивающихся вследствие повышения внутрибрюшного давления (при запорах, кашле, родах, подB нятии тяжести, прыжках, беге, кашле и др.) и ослабления брюшной стенB ки (при беременности, травмах, возрастных изменениях).
Наиболее часто грыжевые выпячивания формируются в опредеB ленных участках тела человека (рис. 13.5, 13.6).
Опасным осложнением грыжи является ущемление органов, обусB ловленное внезапным сдавлением ее содержимого в грыжевых вороB тах, содержащихся в грыжевом мешке, в области их выхода из брюшB ной полости с последующим расстройством кровообращения в ущемB ленном органе и его омертвением. Ущемление возникает при внезапB
248
ном резком повышении внутB рибрюшинного давления, в результате чего в грыжевой мешок проникает петля тонB кой или толстой кишки, большой сальник, которые сдавливаются в грыжевых воротах.
Наибольшую опасность |
|
|
для жизни больного предB |
|
|
ставляет ущемление петли |
|
|
кишки с последующим омерB |
|
|
твением, что приводит к разB |
|
|
витию распространенного |
|
|
перитонита. С другой стороB |
|
|
ны, ущемление в грыже петB |
|
|
ли кишки препятствует естеB |
Рис. 13.5. Наиболее частые локализации |
|
ственному пассажу кишечноB |
||
грыж |
||
го содержимого и является |
||
|
одной из форм механической кишечной непроходимости со всеми приB сущими ей симптомами.
Клиническая картина. В начальных стадиях развития грыжи типичB ных симптомов, характерных для данной локализации, как правило, не бывает. Постепенно появляются симптомы, связанные, главным образом, с физическим напряжением. Больной ощущает небольшие тянущие боли, покалывания в облаB сти грыжи при повыB шении внутрибрюшB ного давления. По мереразвитиягрыжи болевые ощущения усиливаются и через определенное время обнаруживается выB пячивание в месте болей. Выпячивание появляется при фиB зическом напряжеB нии и исчезает в поB
Рис. 13.6. Схема паховой и бедренной грыжи кое.
249
Болевые ощущения при начальных формах грыжи выражены более интенсивно, а по мере увеличения грыжевого выпячивания становятся менее выраженными или исчезают. При ущемленной грыже боли, как правило, локализуются в месте самой грыжи, в глубине живота, иногда в области поясницы.
Боль в области грыжевого выпячивания при ущемлении грыжи — ведущий клинический признак.
Первая доврачебная помощь и лечение. Больных с ущемленной грыжей немедленно транспортируют в лечебное учреждение для госпиB тализации с целью экстренного оперативного вмешательства.
Больным с подозрением на ущемленную грыжу категорически запB рещается производить попытки самостоятельного вправления грыжи, принимать горячие ванны. Нельзя вводить спазмолитические средства, так как это может способствовать самостоятельному вправлению неB кротизированной петли кишки.
13.5. Кишечная непроходимость
Непроходимость кишечника — синдром, характеризующийся наруB шением продвижения содержимого (гумуса) в кишечнике вследствие механического препятствия или функционального нарушения моториB ки кишки.
По патогенезу нарушений продвижения кишечного содержимого выделяют следующие виды непроходимости кишечника:
—механическая (странгуляционная, обтурационная и смешанная);
—динамическая (паралитическая и спастическая).
При странгуляции сдавливается участок тонкой или толстой кишB ки вследствие заворота кишки, ущемления кишки в грыжевых вороB тах, что приводит к нарушению кровообращения в стенке кишки и ее некрозу.
Обтурационная кишечная непроходимость возникает вследствие обтурации просвета кишки кусками пищи, опухолью, желчными и каB ловыми камнями, клубками аскарид.
Паралитическая кишечная непроходимость — нарушение проходиB мости кишечника вследствие снижения его тонуса на фоне пареза киB шечника, интоксикаций и заболеваний нервной системы.
Спастическая кишечная непроходимость — нарушение проходимоB сти кишечника вследствие повышения его тонуса на фоне интоксикаB ции, спазмофилии и заболеваний нервной системы.
Клиническая картина. У больных отмечается постоянные распираB ющие боли в животе генерализованного характера, задержка стула
250
