
16. БЖД / Самура Б.А. Первая доврачебная помощь. - Харьков, 2004. - 340 с
..pdf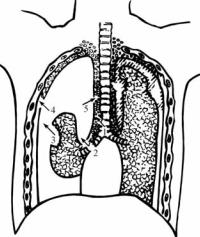
и сосуды. Повреждения этой зоны приводят к интенсивному кровотеB чению и скоплению воздуха в плевральной полости. Нарастающий геB мопневмоторакс может стать причиной гибели пострадавшего.
Опасная зона — корень легкого и его прикорневая часть, где распоB ложены крупные сосуды и бронхи. Повреждения этой зоны обычно соB провождаются профузным кровотечением, напряженным пневмоторакB сом и могут стать причиной смерти в ближайшее время после травмы.
Клиническая картина определяется объемом разрушения легкого и выраженностью гемопневмоторакса. О повреждении легкого свидеB тельствуют кровохарканье, легочное кровотечение.
Первая помощь и лечение зависит от осложнений (пневмоторакс, гемоторакс). Как правило, требуется оперативное лечение.
11.7. Пневмоторакс
Пневмоторакс — скопление воздуха в плевральной полости. ВозB дух в плевральную полость может попасть только через поврежденную висцеральную или париетальную плевру с повреждением легкого, бронB хов или трахеи (рис.11.2). Накопившийся в плевральной полости возB дух сдавливает легкое и смещает средостение в здоровую сторону. В зависимости от объема воздуха в плевральной полости говорят об ограниченном, среднем или тотальB
ном пневмотораксе. При этом оцеB нивается степень спадения легкоB го. При ограниченном пневмотоB раксе происходит спадение легкоB го менее чем на 1/3, при среднем пневмотораксе — от 1/3 до 1/2 объема. При тотальном пневмотоB раксе легкое занимает менее полоB вины нормального объема или воB обще коллабировано.
В зависимости от причины пневмоторакса различают спонтанB ный, травматический и искусственB ный пневмотораксы.
Спонтанный пневмоторакс
развивается самопроизвольно, он не связан с повреждением париеB тальной или висцеральной плевры
211
в результате травмы, лечебных и диагностических манипуляций. УсB ловно различают первичный и вторичный спонтанный пневмоторакс. Первичным (идиопатическим) называют пневмоторакс, причину коB торого установить не удалось, чаще он обусловлен разрывом мелких субплевральных воздушных булл, образующихся при нарушении внутB риутробного развития легких. Вторичный спонтанный пневмоторакс является осложнением различных заболеваний легких. Причиной его могут быть воздушные кисты, буллезная эмфизема, деструктивный туB беркулез легких, хронические обструктивные заболевания легких, абсB цесс, гангрена, рак, эхинококковая киста легкого. К вторичному спонB танному пневмотораксу приводит также разрыв плевры в зоне плевB ральных сращений при сильном кашле и форсированном дыхании. ВозB никает обычно после физического или психического напряжения, кашля, резкого движения, реже в состоянии полного покоя или во вреB мя сна.
Травматический пневмоторакс возникает чаще вследствие открыB того проникающего ранения грудной клетки или тупой травмы груди с разрывом легкого. Причинами его также могут быть осложнения разB личных врачебных манипуляций (плевральной пункции, бронхоB и эзоB фагоскопии с биопсией патологически измененной ткани или удалеB нием инородного тела, катетеризации подключичной вены и др.), опеB рации, сопровождающиеся вскрытием грудной клетки.
Искусственный пневмоторакс — введение воздуха в плевральную полость с лечебной и диагностической целью. Воздух в плевральную полость вводят при выполнении торакоскопии.
В зависимости от типа сообщения плевральной полости, содержаB щей воздух, с внешней средой различают закрытый, открытый и клаB панный пневмотораксы. Обычно пневмоторакс односторонний, чаще развивается после переломов ребер, разрывов легких и плевры, однако бывает и спонтанного происхождения.
Закрытым называют пневмоторакс, при котором плевральная поB лость не сообщается с внешней средой и количество воздуха, попавшеB го в нее при травме, не меняется во время экскурсии грудной клетки. Тяжесть состояния определяется степенью пневмоторакса. Больные жалуются на одышку, при объективном исследовании обнаруживается увеличение частоты дыхания, сердечных сокращений.
При открытом пневмотораксе имеется свободная связь плевральB ной полости с внешней средой. Во время вдоха воздух поступает в плевB ральную полость, а во время выдоха выходит в таком же количестве через рану грудной стенки или поврежденный бронх. ИзBза свободного
212

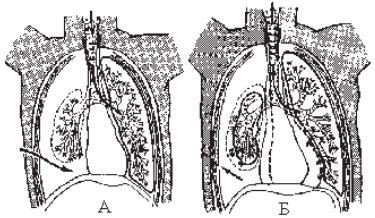
перемещения воздуха через грудную стенку легкое на стороне ранения во время вдоха спадается, а во время выдоха расправляется, т. е. возниB кает эффект парадоксального дыхания. При этом во время вдоха возB дух из легкого на стороне повреждения поступает в «здоровое» легкое, а во время выдоха, наоборот, из «здорового» в поврежденное — маятB никообразное движение воздуха (рис.11.3). Маятникообразное двиB жение воздуха может сопровождаться забрасыванием раневого детриB та, кровяных сгустков из поврежденного легкого в «здоровое». Этим объясняются легочные осложнения на стороне, противоположной поB вреждению. Меняющееся внутриплевральное давление приводит к маB ятникообразному смещению органов средостения — флотированию средостения. Комплекс описанных изменений приводит к развитию плевропульмонального шока, нарастанию сердечноBлегочной недостаB точности, гипоксии, гиперкапнии, повышению давления в малом круге кровообращения и перегрузке правых отделов сердца.
А |
|
Б |
Рис. 11.3. Схема движения воздуха, смещение органов средостения, парадоксальB ное дыхание в плевральной полости и легких при открытом пневмотораксе на
вдохе (А) и выдохе (Б)
Разорвать порочный круг может только окклюзия дефекта грудной стенки, т. е. перевод открытого пневмоторакса в закрытый. ОтличительB ной особенностью клинического проявления открытого пневмоторакса является «свистящая» рана грудной стенки, т. к. во время вдоха воздух со свистом втягивается в плевральную полость, а при выдохе с шумом выхоB дит из нее, разбрызгивая и вспенивая раневое отделяемое.
При клапанном пневмотораксе через отверстие, соединяющее плевB ральную полость с окружающей средой, во время вдоха в плевральную
213
полость попадает больше воздуха, чем выходит во время выдоха. В заB висимости от локализации воздушного клапана различают наружный и внутренний клапанный пневмоторакс. Если плевральная полость соB общается с внешней средой через бронхиальное дерево (т. е. клапан расположен в легком), то такой пневмоторакс называется внутренним, если через стенку грудной клетки — наружным.
При дыхании происходит постоянное увеличение количества возB духа в плевральной полости, с каждым вдохом нарастают коллабироваB ние легкого и смещение органов средостения в противоположную стоB рону. Это смещение достигает такой величины, что поджимается сдавB ленное легкое «здоровой» стороны (рис. 11.4). Состояние больных проB грессивно ухудшается.
А |
|
Б |
|
|
|
Рис. 11.4. Схема движения воздуха, смещение органов средостения при
клапанном пневмотораксе на вдохе (А) и выдохе (Б)
Появляются одышка, цианоз, учащенный пульс, может присоедиB ниться плевропульмональный шок. Характерно сглаживание межреберB ных промежутков, бочкообразное расширение грудной клетки и ограB ничение дыхательных движений на больной стороне.
Первая помощь и лечение. При развитии открытого пневмоторакB са или наружного клапанного пневмоторакса он должен быть временно переведен в закрытый. Для этого применяют герметическую окклюзиB онную повязку. Прорезиненную оболочку индивидуального перевязочB ного пакета помещают непосредственно в рану, поверх накладывают циркулярную повязку, используя подушечки и бинт индивидуального перевязочного пакета. С целью обезболивания вводят наркотические анальгетики.
214
При развитии внутреннего или напряженного клапанного пневмоB торакса он должен быть временно переведен в открытый. Для этого неB обходимо произвести пункцию грудной клетки иглой с просветом 1– 1,5 мм по верхнему краю ребра во II межреберье по среднеключичной линии (пострадавший в положении сидя) или в V–VI межреберье по среднеподмышечной линии (пострадавший лежит на боку с рукой, заB веденной за голову).
При закрытом пневмотораксе лечение начинают с пункции, при которой отсасывают воздух из плевральной полости. Пункционный метод применяется и в случае клапанного пневмоторакса. Если пункB ции неэффективны, необходимо произвести дренаж плевральной поB лости. Наружный конец дренажа, к которому прикреплен клапан из пальB ца резиновой перчатки по типу подводного дренажа, помещают в приB емник с антисептическим раствором — дренаж Бюлау. При оказании первой помощи не нужно пытаться удалить весь воздух из плевральной полости, так как это может привести к смещению органов средостения, и, как следствие, к плевропульмональному шоку.
Более эффективной является постоянная аспирация с помощью отсосной системы. В самых тяжелых случаях прибегают к торакотомии и ушиванию раны легкого. В некоторых случаях необходимо даже проB извести резекцию части поврежденного легкого.
11.8. Подкожная эмфизема
Подкожная эмфизема — проникновение воздуха в мягкие ткани грудной клетки.
Клиническая картина. Важным клиническим признаком подкожB ной эмфиземы является подкожная крепитация при пальпации. В мягB кие ткани грудной клетки воздух может попасть снаружи через рану грудной стенки. В этом случае зона подкожной эмфиземы ограничена и, как правило, локализуется вокруг раны мягких тканей. Часто подB кожная эмфизема возникает при проникновении воздуха изнутри в результате повреждения обоих листков плевры, легкого, бронхов, траB хеи, пищевода. Подкожная эмфизема может быть обширной и распроB страняться в средостение, на шею, лицо, приводя к смыканию век, осипB лости голоса, и вниз до мошонки и бедер.
Поскольку подкожная эмфизема является важным диагностичесB ким признаком, необходимо наблюдение за ее динамикой. Регресс подB кожной эмфиземы — благоприятный признак. Быстрое ее нарастание — признак тяжелого повреждения. При нарастании подкожной эмфизеB
215
мы следует думать, в первую очередь, о клапанном пневмотораксе. В ряде случаев, например при повреждении сломанным ребром обоих листков плевры, подкожная эмфизема не сопровождается пневмотоB раксом. Воздух может скапливаться и в средостении. МедиастинальB ная эмфизема может быть результатом повреждения органов средостеB ния (пищевод, трахея, бронхи) или обширной подкожной эмфиземы. Сама по себе подкожная эмфизема не оказывает заметного влияния на состояние пострадавшего, однако при медиастинальной эмфиземе реB зультатом сдавления органов средостения может быть сердечноBлегочB ная недостаточность.
Обширная подкожная эмфизема является грозным признаком поB вреждения внутренних органов, требующего незамедлительного леB чения.
Подкожная эмфизема развивается в том случае, если воздух попаB дает в подкожную клетчатку. Подкожная эмфизема чаще наблюдается при переломах ребер. В районе травмы отмечается отек тканей, при пальпации ощущается характерное похрустывание. Подкожная эмфиB зема распространяется также на противоположную сторону грудной клетки, может перейти даже на плечи, шею, лицо и голову. Опасны эмB физемы глубоких тканей шеи и средостения.
Первая помощь и лечение. Специального лечения подкожные эмB физемы обычно не требуют, с уменьшением пневмоторакса воздух поB степенно рассасывается. В тяжелых случаях в подкожную клетчатку вводят инъекционные иглы, воздух отсасывают.
11.9. Гемоторакс
Гемоторакс — скопление крови в плевральной полости вследствие кровотечения из сосудов легких, грудной стенки, средостения или серB дца.
Гемоторакс встречается в 60 % случаев проникающих и в 8 % случаB ев непроникающих повреждений груди. Свежая кровь в плевральной полости сворачивается, а затем в результате фибринолиза вновь станоB вится жидкой.
Различают инфицированный и неинфицированный гемоторакс. По локализации различают пристеночный, верхушечный, парамедиастиB нальный, наддиафрагмальный и междолевой осумкованный гемоторакс.
Наиболее частыми причинами являются закрытые травмы и проB никающие ранения груди, при которых кровотечение в плевральную полость происходит из поврежденных межреберных сосудов и сосудов
216

легкого. Гемоторакс может быть также осB |
|
|
ложнением плевральной пункции и люB |
|
|
бой операции на органах грудной полости. |
|
|
По количеству излившейся в плевB |
|
|
ральную полость крови различают малый, |
|
|
средний и большой гемоторакс (рис. 11.5). |
|
|
При малом гемотораксе количество |
|
|
излившейся крови не превышает 500 мл. |
|
|
Состояние таких пострадавших может |
|
|
быть относительно удовлетворительным. |
|
|
Больные могут быть бледны, жаловаться |
|
|
на небольшую одышку, боль в грудной |
|
|
клетке и незначительный кашель. |
|
|
При среднем гемотораксе в плевральB |
|
|
ной полости скапливается 500–1000 мл |
|
|
крови. Состояние больного средней тяжеB |
|
|
сти. Перкуторно над легкими определяетB |
Рис. 11.5. Виды гемоторакса: |
|
ся уровень жидкости, доходящий до угла |
||
А — малый; Б — средний; |
||
лопатки. Аускультативно над притуплениB |
||
В — большой |
||
ем выявляется ослабление или отсутствие |
|
дыхания. Малейшая нагрузка усугубляет нарушение дыхания. Большой, или тотальный, гемоторакс характеризуется истечением
более 1 л крови в плевральную полость, поэтому тяжесть состояния этих пострадавших определяется не только нарушениями функции внешB него дыхания и болевым синдромом, но и острой кровопотерей. СостоB яние пострадавших тяжелое или крайне тяжелое. Отмечаются бледB ность, цианоз кожных покровов, одышка. Больные принимают полусиB дячее положение, жалуются на нехватку воздуха, боль в груди, кашель. Пульс учащен, артериальное давление снижено. Перкуторно определяB ется скопление жидкости выше нижнего угла лопатки. Средостение смещается в здоровую сторону.
Первая доврачебная помощь. Кровь из плевральной полости неB обходимо срочно удалить (пункция или дренаж плевральной полости), иначе со временем происходит свертывание и инфицирование крови.
Если кровопотеря через сифонный плевральный дренаж превышаB ет 1 л/сут и продолжается кровотечение (об этом свидетельствует моB ментальное свертывание эвакуированной крови), для его остановки показана экстренная торакотомия.
217
ГЛАВА ХII
ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
12.1. Раневая инфекция
Фолликулит вызывается в основном золотистым стафилококком. Гнойный процесс ограничивается только волосяными мешочками.
Вокруг волоса образуется почти безболезненный гнойный пузыB рек, который по отторжении пораженного волоса заживает в течение нескольких дней. Если волосы тесно расположены в одной области и их волосяные мешочки подвергаются воспалению, возникают пораB жения с хроническим течением. Типичным примером такого заболеваB ния является сикоз бороды. Лечение консервативное.
Фурункул — гнойное воспаление волосяного мешочка и сальной железы кожи, одно из наиболее часто встречающихся гнойных заболеB ваний.
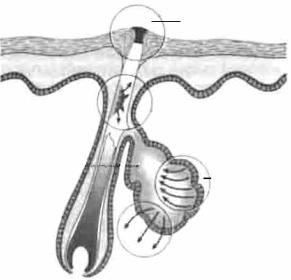
Фурункул вызывают золотистый стафилококк или другие возбуB дители, которые располагаются на коже либо в устьях сальных желез. Загрязнение кожи, кожные заболевания, общее ослабление организма, авитаминоз, нарушения обмена веществ (сахарный диабет) — основB ные факторы, которые способствуют возникновению фурункула (рис. 12.1). Фурункул чаще всего появляется в тех местах, которые обычB но подвергаются травматизации одеждой — в области шеи, поясницы, бедер, на спине.
Начало заболевания характеризуется кожным зудом, затем появB ляются легкие колющие боли. Вокруг волосяного мешочка или сальB ной железы появляются покраснение, умеренный отек кожи. ВышеукаB занные симптомы развиваются в течение 1–2 суток. Впоследствии кожа приобретает синеватоBрозовую окраску, инфильтрат увеличивается, усиливаются боли. В центре воспалительного очага возникает гнойный пузырек. Из отмерших пропитанных гноем тканей развивается так наB зываемый «некротический стержень». К концу первой недели пустула разрывается, выделяется гной и вместе с ним отделяется и отходит «неB кротический стержень». Вслед за этим уменьшаются инфильтрация и отек окружающих тканей, исчезают постепенно боли. Некротическая полость заполняется грануляциями и заживает. Фурункул обычно не сопровождается тяжелым состоянием больного. Температура обычно субфебрильная, однако может достигнуть и 39–40 °С.
218
1
|
|
Эпидермис |
|
2 |
|
|
|
|
|||
|
|
||||
|
|
|
|
|
|
Сальная |
|
|
|
|
|
|
||
железа |
|
|
|
3 |
||||
Волосяной |
|
|
|
|
|
|||
|
|
|
|
|||||
фолликул |
|
|
|
|
||||
|
|
|
|
|
|
4 |
|
|
|
|
|
|
|
|
|
|
|
Рис. 12.1. Механизмы развития фурункула: 1 — гиперкератизация выстилки выводных протоков сальных желез и их закупорка; 2 — расщепление липидов на свободные жирные кислоты ферментами микрофлоры, что способствует воспалеB нию; 3 — увеличение синтеза кожного сала; 4 — разрыв фолликула в дерму приводит к внутридермальному воспалению
Особенно опасны фурункулы лица, расположенные выше верхней губы, в так называемом носоBгубном треугольнике, так как из очага восB паления инфекция может попасть в венозные синусы черепа, вызвать их тромбоз, гнойное воспаление мозговых оболочек и закончиться смерB тью больного. Прогрессирующий тромбофлебит лицевых вен обычно развивается после попыток выдавливания содержимого фурункула. В таком случае инфекция попадает по системе лицевых вен в мозговые синусы. Нарастает отек лица, появляются высокая температура (40– 41°С) и сильные головные боли, ригидность затылочных мышц, наруB шение зрения.
Из других возможных осложнений следует, прежде всего, отметить прогрессирующий лимфаденит, флегмону, гнойный артрит, сепсис и т. п.
Первая доврачебная помощь и лечение. При лечении фурункула применяют общую и местную терапию. Местное лечение заключается в тщательном туалете окружающих очаг тканей 70% спиртом или метиB леновой синью. Волосы в районе очага воспаления тщательно сбриваB ют. В начальной стадии заболевания кожу можно обработать йодопиB роном, провести облучение кварцем, соллюксом, УВЧ.
219
В более позднем периоде применяются антисептические мази (левосин, диоксидиновую, йодопироновую) и повязки с гипертониB ческими растворами. Если процесс захватывает близлежащие ткани, вскрывают гнойный очаг. Применяется также инфильтративная блокаB да окружающих мягких тканей новокаином и антибиотиками широкоB го спектра действия. Теплые компрессы противопоказаны, ибо они споB собствуют мацерации кожи и распространению инфекции.
Если процесс сопровождается высокой температурой и интоксикаB цией, обязателен постельный режим, иммобилизация пораженной коB нечности и назначение антибиотиков.
Фурункулез является системным заболеванием, связанным с наруB шением иммунологических реакций, при котором наблюдается возникB новение множественных фурункулов. Фурункулез чаще развивается у ослабленных больных, нередко при болезнях обмена веществ.
Первая доврачебная помощь и лечение. Применяют дрожжевые концентраты, витамины группы В. Эффективно введение стафилококB кового анатоксина или стафилококковой вакцины. Стафилококковую вакцину вводят подкожно по 0,1–1 мл каждый второй или третий день, на курс 10 инъекций. Стафилококковый анатоксин вводят подкожно в межлопаточную область в нарастающих дозах от 0,2 до 2 мл через 3– 5 суток, на курс лечения 10 инъекций. Желательна аутогемотерапия (вводят внутримышечно 5–10 мл крови самого больного), ультрафиоB летовое облучение крови, на курс лечения — 3–5 инъекций. РентгеноB облучение в малых дозах и применение препаратов крови (криопрециB питат, гемостимулин, эриген).
Карбункулом называют острое разлитое гнойноBнекротическое восB паление нескольких волосяных мешочков и сальных желез с образоваB нием общего инфильтрата и некрозом кожи и подкожной клетчатки. Чаще всего возбудителем заболевания является золотистый стафилоB кокк, нередко и смешанная стафилоB и стрептококковая инфекция. Возникновению заболевания способствуют общее ослабление организB ма, гиповитаминозы, болезни обмена веществ (сахарный диабет, ожиB рение, истощение). Обычно карбункулом заболевают пожилые люди. Чаще всего карбункул развивается в области задней поверхности шеи, затылка, спины, поясницы, верхней или нижней губы.
Карбункул начинается заметным повышением температуры и сильB ными болями. Местно обнаруживается быстро развивающийся плотB ный, резко болезненный воспалительный инфильтрат (вначале может быть несколько инфильтратов, но они быстро сливаются). Кожа приB нимает синеBбагровую окраску, вокруг очага развивается выраженный
220
