
16. БЖД / Самура Б.А. Первая доврачебная помощь. - Харьков, 2004. - 340 с
..pdfКлиническая картина истинного кардиогенного шока проявляется снижением АД до критических величин, несмотря на повышение ОПСС, а также тахикардией. Систолическое АД при кардиогенном шоке может быть 110–20 мм рт. ст., но для данных больных этот уровень АД является критическим. Важным является величина пульсового давB ления: при истинном кардиогенном шоке она может составлять 20 мм рт. ст. и менее. Кожные покровы бледные, с серым оттенком, отмечается снижение температуры конечностей, холодный липкий пот. Больные могут быть как в возбужденном, так и заторможенном состоянии, предъявлять жалобы на боли в области сердца различной интенсивноB сти. Развивается олигоB или анурия.
Первая доврачебная помощь и лечение.Эффективную медицинсB кую помощь при кардиогенном шоке может оказать только врач, поэтоB му больной должен быть немедленно доставлен в специализированное лечебное учреждение. Обезболивание проводят наркотическими анальB гетиками (фентанил) в сочетании с нейролептиками (дроперидол), а также ингаляционным наркозом (закись азота с кислородом). С цеB лью нормализации АД вводят добутамин, дофамин, для нормализации реологических свойств крови вводят реополиглюкин, антикоагулянB ты. Коррекция метаболического ацидоза осуществляется 4% раствоB ром натрия гидрокарбоната. При неэффективности медикаментозного лечения проводят внутриаортальную баллонную контрпульсацию.
14.4.4. ИнфекционноFтоксический шок
Инфекционно токсический шок обусловлен проникновением в кроB веносное русло большого количества токсинов на фоне гнойноBсептиB ческих заболеваний, что приводит к нарушениям микроциркуляции и гемостаза.
ЭкзоB и эндотоксины, продукты протеолиза оказывают токсичесB кое действие на миокард, легкие, почки, печень, эндокринные железы, мозг, обменные процессы.
Первая доврачебная помощь и лечение. Эффективную медицинсB кую помощь при инфекционноBтоксическом шоке может оказать тольB ко врач, поэтому больной должен быть немедленно доставлен в специаB лизированное лечебное учреждение. Коррекция гемодинамики провоB дится внутривенным введением добутамина, дофамина, сердечных глиB козидов, глюкокортикоидов. Нормализацию гомеостаза проводят введением реополиглюкина, натрия гидрокарбоната, раствора Рингера. Дезинтоксикацию организма осуществляют с помощью инфузионной терапии (неогемодез), а также экстракорпоральных методов детоксиB кации, антибактериальную терапию назначают для ликвидации очага инфекции.
271
14.5. Утопление
Утопление — смерть от гипоксии, возникающей в результате закрыB тия дыхательных путей жидкостью, чаще всего водой. Утопление возB никает у людей в состоянии стресса, алкогольного опьянения, при удаB ре о воду головой или животом, у лиц, страдающих эпилепсией, наруB шениями мозгового кровообращения, при авариях на морских и речB ных судах.
Выделяют истинный и асфиктический типы утопления. Истинный тип утопления характеризуется быстрым заполнением
жидкостью дыхательных путей до альвеол. Через разорванные капилB ляры межальвеолярных перегородок жидкость поступает в кровь, выB зывая ее разведение, нарушение водноBэлектролитного баланса.
Асфиктический тип утопления характеризуется ларингоспазмом вследствие раздражения рецепторов гортани поступающей жидкостью, что препятствует дальнейшему поступлению жидкости в легкие. На заключительных стадиях утопления ларингоспазм исчезает и жидкость поступает в легкие.
Иногда при попадании человека в воду смерть наступает от рефлекB торной остановки дыхания и сердечной деятельности.
Патофизиологические изменения в организме различаются в заB висимости от того, в какой воде произошло утопление: пресной или морской. Пресная вода по сравнению с кровью является гипоосмолярB ной жидкостью, за счет чего быстро проникает из альвеол в кровь, выB зывая гемолиз эритроцитов, увеличение объема циркулирующей кроB ви, нарушения водноBэлектролитного баланса, почечную недостаточB ность. Морская вода по отношению к крови является гиперосмолярной жидкостью, поэтому в альвеолы из сосудистого русла поступает плазма и развивается отек легких, сопровождающийся гиповолемией, сгущеB нием крови, электролитными нарушениями. Различия в обоих варианB тах отмечаются только в ранний период. При прогрессировании проB цесса возникают однотипные изменения, характеризующиеся поврежB дением альвеолярноBкапиллярной мембраны, повышением проницаеB мости сосудистой стенки, развитием артериальной гипоксемии.
Клиническая картина. При осмотре пострадавшего отмечается сиB нюшность кожных покровов, набухание вен шеи, нарушение кровообB ращения. Из верхних дыхательных путей выделяется белая или слабоB розовая мелкопузырчатая пена. Клиническая смерть при асфиксичесB ком утоплении наступает несколько позже по сравнению с истинным утоплением (через 4–6 мин), особенно при низкой температуре воды.
272
При утоплении вследствие рефлекторной остановки сердца и дыB хания (при эмоциональном стрессе, погружении в холодную воду — «ледяном шоке», попадании холодной воды в среднее ухо и верхние отделы дыхательных путей — «ларингофарингеальном шоке») клиниB ческая смерть наступает быстро, и легкие не успевают заполниться воB дой, из дыхательных путей не выделяется жидкость, кожные покровы резко бледные изBза выраженного спазма периферических сосудов, зрачB ки расширены, сердцебиение отсутствует. При утоплении в холодной воде продолжительность клинической смерти увеличивается до 6 мин, реже — до 10 мин.
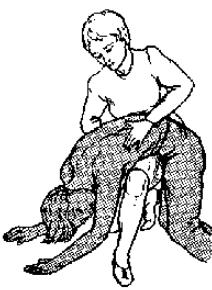
Первая доврачебная помощь и лечение. На месте происшествия необходимо восстановить проходимость дыхательных путей. Голову пострадавшего поворачивают в сторону и резкими толчками давят ладонями на поддиафрагмальную область. Этот прием позволяет изB менить положение диафрагмы, благодаря чему вода «выталкивается» из дыхательных путей наружу. Для удаления воды пользуются также следующим приемом: пострадавшего укладывают животом на колено оказывающего помощь и резко надавливают на спину (рис. 14.20). После удаления воды очищают полость рта и немедленно приступают к сердечноBлегочной реанимации. При рефлекторной остановке дыB хания и сердечной деятельности сразу начинают проводить сердечноB
легочную реанимацию. Во всех |
|
случаях утопления обязательно |
|
вызывают квалифицированную |
|
медицинскую бригаду и госпиB |
|
тализируют пострадавших. |
|
При оказании квалифициB |
|
рованной помощи одновременно |
|
с согреванием пострадавшего наB |
|
значают оксигенотерапию. При |
|
явлениях бронхоB и бронхиолоB |
|
спазма назначают бронхолитики |
|
(адреналин, эуфиллин, изадрин |
|
и др.). |
|
Для купирования двигаB |
|
тельного возбуждения (приB |
|
знак гипоксии) применяют наB |
|
трия оксибутират, тиопенталB |
|
натрий, гексенал, транквилизаB |
Рис. 14.20. Удаление воды из дыхаB |
торы, нейролептики. |
тельных путей при утоплении |
273
При утоплении в пресной воде наблюдается гипонатриемия, котоB рую корригируют внутривенным введением 10–30 мл 5–10% раствора натрия хлорида. Особое внимание уделяют элиминации продуктов геB молиза, что достигается введением мочегонных препаратов (фуросеB мид). При утоплении в морской воде применяют высокомолекулярB ные декстраны (полиглюкин, шивадекс и др.), белковые препараты (альB бумин, протеин, плазму).
274
ГЛАВА ХV
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ТЕРАПЕВТИЧЕСКИХ И НЕВРОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЯХ
15.1. Стенокардия
Стенокардия (грудная жаба) — приступы внезапной боли в груди вследствие острого недостатка кровоснабжения миокарда.
В подавляющем большинстве случаев стенокардия относится к проB явлениям ишемической болезни сердца и выделяется как одна из клиB нических форм.
Клиническая картина. При стенокардии боль давящего, жгучего характера с локализацией за грудиной и иррадиацией в левую руку, плечо, шею. Приступ стенокардии обычно непродолжителен — 3–5 мин, в тяжелых случаях до 30 мин. При прекращении физической нагрузки или приеме нитроглицерина под язык приступ часто купируется. УслоB вия появления приступа стенокардии: ходьба, физические нагрузки или значительное эмоциональное напряжение. Характер боли — давящий, сжимающий, реже жгучий или ощущение инородного тела в груди. При тяжелом приступе могут наблюдаться бледность лица, усиленное потоB отделение, тахикардия, повышение или снижение АД, расширение зрачB ков.
Боль при стенокардии чаще весьма интенсивная. Если приступ возB ник на улице, больной вынужден прислониться к стене или сесть на скамейку. Приступ дома заставляет больного лечь. Иногда боль локалиB зуется не в области сердца или за грудиной, а в подложечной области под мечевидным отростком. Иногда стенокардия проявляется не боB лью, а чувством внезапного онемения и покалывания в левой руке, ощуB щением давления за грудиной.
Первая доврачебная помощь. Купирование приступа сводится к немедленному прекращению физической нагрузки и приему под язык нитроглицерина в форме таблетки по 0,5 мг или спрея по 0,4 мг в дозе. Действие препарата достигает максимума через 1–1,5 мин. Если прием одной таблетки нитроглицерина не купировал боли, нужно принять еще
275

1–2 таблетки с интервалом 2–3 мин. При этом желательно, чтобы больB ной принял лежачее или полулежачее положение во избежание ортоB статической артериальной гипотензии. При наличии противопоказаний к нитроглицерину приступ купируют путем рассасывания таблетки, соB держащей 2 мг молсидомина или 10 мг нифедипина. Если эффект от приема препарата отсутствует, необходимо срочно госпитализировать больного в связи с опасностью развития инфаркта миокарда.
15.2. Инфаркт миокарда
Инфаркт миокарда — острое заболевание, обусловленное развитиB ем очага ишемического некроза в сердечной мышце, возникающее в результате несоответствия коронарного кровообращения потребносB тям миокарда в кислороде и проявляющееся характерной болью, вызB ванной возбуждением ноцицепторов недоокисленными продуктами обB мена веществ в миокарде, а также нарушением сократительной и друB гих функций сердца, нередко с формированием острой сердечной и сосудистой недостаточности.
Развитие инфаркта миокарда чаще всего связано с тяжелой и длиB тельной ишемией участка сердечной мышцы вследствие острой закуB порки, причиной которой чаще всего служит тромбообразование, спазм на участке коронарной артерии, пораженной атеросклерозом (рис. 15.1).
Диагностика острого инфаркта миокарда основывается на оценке болевого синдрома, осмотра больного, изменений ЭКГ и лабораторных показателей.
Рис. 15.1. Тромбирование коронарного сосуда при инфаркте миокарда
276
Боли при инфаркте миокарда интенсивного характера чаще бываB ют за грудиной или левее от нее: давящие, сжимающие, жгучие, пекуB чие. Нитроглицерин практически не приносит облегчения. Боли ирраB диируют прежде всего в левую половину груди, под левую лопатку, вдоль левой руки, в шею, челюсть. Максимальной интенсивности боль достигает в течение нескольких минут и продолжается несколько чаB сов, иногда волнообразно усиливаясь и ослабевая.
Больных охватывает чувство тревоги, нехватки воздуха, страха смерти, увеличивается потоотделение, появляется общая слабость.
При осмотре больного определяются бледность кожи, холодный липкий пот, страдальческое выражение лица. В первые минуты АД поB вышается, затем прогрессивно снижается как проявление развиваюB щихся сердечной и сосудистой недостаточности.
Первая доврачебная помощь и лечение. Все больные с острым инB фарктом миокарда должны быть без промедления госпитализированы в инфарктное отделение, так как рано начатое адекватное лечение иногB да позволяет предупредить развитие инфаркта или ограничить размеB ры некроза в миокарде.
При подозрении на инфаркт больной должен принять внутрь аспиB рин (325 мг в таблетке), сублингвально нитроглицерин (0,5 мг в таблетB ке или спрей по 0,4 мг в дозе).
Учитывая, что при инфаркте миокарда имеет место выраженный болевой синдром, используются наркотические анальгетики. ПримеB нение нейролептаналгезии (фентанил с дроперидолом) требует остоB рожности, поскольку рефлекторное повышение АД может скрывать уже имеющуюся сниженную сократительную функцию миокарда.
При отсутствии противопоказаний внутривенно вводят βBадреноB блокаторы (метопролол или пропранолол).
Параллельно произведенная регистрация ЭКГ позволяет выбрать дальнейшую тактику: тромболитическая терапия (при QBинфаркте и отсутствии противопоказаний) или гепарин (низкомолекулярные геB парины) при нестабильной стенокардии и не QBинфаркте. Как известB но, эффект тромболитической терапии тем выше, чем раньше она начаB та. Поэтому начинают введение тромболитика уже на этапе скорой поB мощи. То же касается и низкомолекулярных гепаринов.
15.3. Гипертонический криз
Гипертонический криз — сосудистый криз у больных артериальной гипертензией, чаще всего развивающийся в виде острых расстройств
277
центральной гемодинамики или острой сердечной недостаточности на фоне патологического повышения артериального давления, диастолиB ческое АД, как правило, превышает 120 мм рт. ст.
Гипертонический криз обычно провоцируется психоэмоциональB ной или физической нагрузкой, избыточным приемом соли или жидB кости, отменой лекарственного лечения. Выделяют гипертонический криз I и II типов.
Гипертонический криз I типа (гиперкинетический) чаще развиваетB ся на начальных стадиях артериальной гипертензии. Характеризуется быстрым началом, появляется резкая головная боль, головокружение, тошнота, мелькание мушек перед глазами, может возникать рвота. БольB ные возбуждены, жалуются на чувство жара, дрожь в теле, сердцебиеB ние, ощущение тяжести за грудиной. Регистрируется тахикардия, поB вышается АД преимущественно за счет систолического давления (САД — 200 мм рт. ст. и выше). На коже шеи, лица появляются гипереB мированные пятна, липкий пот.
Гипертонический криз II типа (гипокинетический) чаще развиваетB ся при тяжелом течении артериальной гипертензии. Развивается в теB чение нескольких часов. Нарастает головная боль, появляется тошнота, рвота, вялость. Пульс напряжен, но не учащен. АД повышено преимущеB ственно за счет диастолического давления (ДАД — 140 мм рт. ст. и выше).
Гипертонический криз может осложняться острой коронарной неB достаточностью (инфаркт миокарда, отек легких, сердечная астма), осB трым нарушением мозгового кровообращения (гипертоническая энцеB фалопатия, преходящее нарушение мозгового кровообращения, геморB рагический или ишемический инсульт).
Первая доврачебная помощь. Больному необходимо обеспечить физический и психический покой (постельный режим, тишина, неярB кий свет в помещении). К ногам прикладывают грелки или ставят горB чичники, на голову кладут лед или смоченные в холодной воде полоB тенца, которые периодически сменяют. При этом необходимо соблюB дать осторожность, чтобы не вызвать переохлаждения.
Первоначальная цель помощи — достижение диастолического АД, равного 90–110 мм рт. ст. При этом не следует добиваться слишком быстрого и чрезмерного снижения АД, чтобы избежать ишемии головB ного мозга и сердца.
Антигипертензивную терапию проводят лекарственными средстваB ми короткого действия под контролем АД. Наложенная на плечо больB ного манжета тонометра не снимается до купирования криза. АД измеB ряется не реже, чем через каждые 5–7 мин.
278
Хотя парентеральный путь введения гипотензивных средств широB ко используется для купирования гипертонического криза, следует поB мнить, что пероральные препараты могут быть столь же эффективны.
Гипотензивные средства для приема внутрь используют, когда неB обходимо умеренно быстрое, но не экстренное снижение АД.
Применяют нифедипин по 10 мг сублингвально, действие начинаB ется в течение 30 мин после приема.
При наличии противопоказаний к применению нифедипина для купирования гипертонических кризов применяют клофелин, обычно начиная с дозы 0,075 мг 2–4 раза в день. Если эффект недостаточен, дозу через каждые 1–2 дня увеличивают на 0,0375 мг до 0,15–0,3 мг на прием до 3–4 раз в день. При применении клофелина есть опасность резкого снижения АД.
Также широко используют диуретики (фуросемид по 20 мг). Показанием для парентерального введения лекарственный средств
служит необходимость немедленного снижения АД у больных с внутB ричерепным кровоизлиянием, расслаивающейся аневризмой аорты, прогрессирующей почечной недостаточностью, эклампсией, инфаркB том миокарда. Используют нитропрусид натрия, нитроглицерин, лабеB талол, эсмолол.
При гипертоническом кризе I типа показано применение βBадреB ноблокаторов (пропранолол, метапролол). При гипертоническом криB зе II типа показаны антагонисты кальция (нифедипин), мочегонные препараты (фуросемид).
15.4. Бронхиальная астма
Бронхиальная астма — хроническое заболевание, в основе котороB го лежат аллергические реакции немедленного типа, которые приводят к эозинофильному воспалению и выбросу биологически активных веB ществ, отеку, гиперсекреции, гипертрофии секретирующих желез слиB зистой бронхиального дерева и бронхоспазму.
Клиническая картина характеризуется приступом удушья. У некоB торых больных единственным проявлениям заболевания мажет быть приступообразный кашель.
Приступ начинается одышкой с затрудненным выдохом. Во время приступа больной сидит, опираясь руками о колени или край кровати, и фиксирует таким образом плечевой пояс. Лицо больного бледное, может быть небольшая синюшность. Приступ астмы характеризуется коротким вдохом и удлиненным выдохом, сопровождающимся хрипаB
279
ми, которые могут быть слышными на расстоянии. Приступ заканчиваB ется отделением вязкой стекловидной мокроты. После отхождения мокроты выдох укорачивается, количество сухих хрипов уменьшается.
Частые приступы удушья или вовремя некупированный затянувB шийся приступ удушья могут перейти в приступ тяжелого течения (асB тматический статус), который характеризуется нарастанием бронхиB альной обструкции с тахипноэ и поверхностным дыханием и отсутствиB ем эффекта при лечении адреномиметическими препаратами.
В клинической картине приступа тяжелого течения различают три стадии.
I стадия (относительной компенсации) — наблюдается резкое учаB щение дыхания с участием вспомогательной дыхательной мускулатуB ры. На расстоянии выслушивается большое количество свистящих суB хих хрипов. Гипервентиляция сопровождается тахикардией, повышеB нием АД, «бледным» цианозом.
II стадия («немого легкого») характеризуется нарастанием гипоB ксии, тотальной обструкцией бронхов густой вязкой мокротой. ЧастоB та дыхания (30 ударов в минуту и более), пульс (более 120 ударов в минуту), возможны аритмии, резко выражен цианоз, повышается АД. Типично уменьшение или отсутствие хрипов, возникает метаболичесB кий ацидоз.
IIIстадия (гипоксической — гиперкапнической комы) развивается
втех ситуациях, когда не купированы явления «немого» легкого, нарасB тающая гипоксия приводит к нарушению функции ЦНС. На фоне деB компенсации функции дыхания и кровообращения отмечаются эйфоB рия, возбуждение, неадекватная реакция на окружающее, эпилептифорB мные судороги, потеря сознания, гипотония, правожелудочковая серB дечная недостаточность. Тахипноэ переходит в брадипноэ, нарастает гиперкапния, отмечается декомпенсированный метаболический ацидоз.
Первая доврачебная помощь и лечение. Для купирования пристуB
па бронхиальной астмы назначают индивидуально подобранную бронB хорасширяющую фармакотерапию. При легких приступах предпочтиB тельно назначение 1–2 доз ингаляционных β2Bадреномиметиков (сальB бутамол, фенотерол). Перед ингаляцией больной должен снять колпаB чок с ингалятора, сделать глубокий выдох, поднести нагубник ингалятора ко рту и одновременно, нажимая на ингалятор, сделать максимальный вдох, после чего задержать дыхание на 5–10 с, чтобы аэрозоль остался на слизистой бронхиального дерева. Для купирования приступа также применяют комбинированные β2Bадреномиметики и МBхолинолитики (беродуал). Реже используют эуфиллин.
280
