
- •Виды положения и предлежания плода
- •Отчего зависит положение и предлежание
- •Как точно определить положение и предлежание плода
- •Дата родов: способы определения даты родов
- •Защита промежности в родах.
- •Биомеханизм родов при переднем и заднем видах затылочного предлежания
- •Биомеханизм родов при переднем виде затылочного предлежания
- •11. Приемы выделения отделившегося последа. Методика осмотра последа и определение его целостности. Третий период родов
- •Что провоцирует Кровотечения в последовом и раннем послеродовом периодах:
- •Патогенез (что происходит?) во время Кровотечений в последовом и раннем послеродовом периодах:
- •Симптомы Кровотечений в последовом и раннем послеродовом периодах:
- •Лечение Кровотечений в последовом и раннем послеродовом периодах:
- •Профилактика Кровотечений в последовом и раннем послеродовом периодах:
- •Основными достоинствами ультразвуковой диагностики являются:
- •17. Структура перинатальной смертности. Роль женской консультации в перинатальной охране плода. Перинатальная смертность - причины и профилактика
- •19. Гипотонические и атонические маточные кровотечения. Экстренная помощь. Атонические и гипотонические кровотечения
- •22. Основные группы антибактериальных средств, применяемых в акушерской практике. Применение антибиотиков во время беременности
- •23. Основные показания и техника переливания крови при акушерской патологии. Современные принципы лечения акушерских кровотечений
- •Виды амниотомии
- •Показания к амниотомии
- •Амниотомия, техника
- •Диагностика пороков развития во время беременности
- •Роды при тазовых предлежаниях
- •Эпидемиология
- •Классификация
- •Этиология
- •Клиническая картина
- •Диагностика
- •Примеры формулировки диагноза
- •Течение беременности и родов
- •Механизм родов при тазовых предлежаниях
- •Тактика ведения беременности
- •Ведение родов
- •Извлечение плода за тазовый конец
- •30. Ручное обследование полости матки. Показания. Подготовка врача и родильницы. Методика выполнения. Ручное обследование полости матки
- •Задержка детского места и его частей в полости матки
- •Причины
- •Клиническое течение
- •Диагностика
- •Лечение
- •Профилактика
- •Приращение детского места причины
- •Классификация
- •Клиника
- •Диагностика
- •Аномалии прикрепления плаценты
- •35. Акушерские щипцы. Условия для наложения щипцов, противопоказания. Продемонстрировать на фантоме наложение выходных щипцов в переднем виде затылочного предлежания. Акушерские щипцы
- •Группы риска
- •Диагностика
- •Лечение
- •Профилактика
- •Техника выполнения биологической пробы на резус-совместимость
- •Выскабливание стенок полости матки
- •Осложнения после выскабливания стенок полости матки
- •Особенности ведения послеоперационного периода
- •Информация для пациентки
- •Гинекологические операции
- •Членорасположение плода ( habitus ). Положение плода ( situs ). Продольное положение. Поперечное положение. Косое положение.
- •Биение жизни. Контроль сердцебиения плода: Аускультация
- •Первый день последней менструации
- •Размеры малыша
- •Первое шевеление малыша
- •Дополнительные факторы
- •Физиология послеродового периода
- •Шкала оценки степени зрелости шейки матки
- •Способы выделения отделившегося последа
- •Ручное отделение и выделение последа, а также ручное обследование
- •Ручное обследование полости матки
- •Техника операции ручного обследования полости матки
- •Клинические формы гестоза. Оценка степени тяжести гестоза. Диагностика преэклампсии. Диагностика эклампсии. Припадок эклампсии.
- •Швы на промежности
- •Обработка швов после естественных родов
- •Обработка швов после кесарева сечения
- •Осложнения после родов
- •Уход за швами
- •Азрезы и разрывы во время родов
- •Что такое промежность?
- •Причины разрывов
- •Степени разрыва промежности:
- •Когда необходим разрез промежности?
- •Выбор метода разреза промежности эпизиотомия или перинеотомия
- •Уход за швами
- •Как себя вести?
- •Возможные осложнения
- •Профилактика
- •Упражнения кегеля
- •Амниотомия
- •Выпадение мелких частей плода. Выпадение пуповины
- •Ранний послеродовой период
- •Туалет (обработка) новорожденного
- •После родов - профилактика кровотечений
- •Кровотечения в последовом и раннем послеродовом периоде
- •Окситоцин: применение и противопоказания
- •Правила применения
- •Побочные явления
- •Неотложная ( первая ) помощь при гестозе. Неотложная помощь при преэклампсии, эклампсии. Первая помощь при преэклампсии, эклампсии.
- •Эклампсия
- •Категории лекарственных средств для использования в период беременности
- •Лекарственные средства, оказывающие тератогенное действие (категория “d”)*
- •Лекарственные средства, абсолютно противопоказанные в период беременности (категория “X”)*
- •О лекарствах
- •Применение антибиотиков во время беременности
- •Какие антибиотики принимать можно...
- •...А какие нельзя?
- •Когда антибиотики бесполезны?
- •Как выбрать?
- •Что должна знать будущая мама про антибиотики:
- •Легенды и мифы антибактериальной терапии Антибиотики вместе с вредными бактериями уничтожают и полезные, и это вызывает дисбактериоз кишечника.
- •Как только стало лучше, дозу антибиотика можно уменьшить или даже отменить: бактерии убиты, дальше организм сам справится с болезнью.
- •Антибиотики, применяемые внутривенно или внутримышечно, более эффективны, чем принимаемые внутрь.
- •"Вынужденное" применение антибиотиков
- •Помните:
- •Антибиотики и грудное вскармливание
- •Перитонит и сепсис после кесарева сечения
- •Общее понятие о явлении плацентарной отслойки
- •Причины возникновения явления преждевременной отслойки плаценты
- •Клиническая картина и основные признаки отслойки плаценты нормального расположения
- •Терапия преждевременной отслойки плаценты
- •Симптомы разрыва матки
- •Пределение предполагаемой массы плода по Стройковой. Формула Якубовой. Формула Рудакова. Формула r. W. Johnson (Джонсона) и с. Е. Toshach (Тошача).
- •Лечение асфиксии новорожденных
Основными достоинствами ультразвуковой диагностики являются:
Высокая информативность
Доступность
Экономичность
Безопасность
Многочисленные исследования, проводимые на протяжении 50 лет, доказали отсутствие вредного влияния ультразвука на:
![]() генеративную
сферу
генеративную
сферу
![]() развитие
ребенка
развитие
ребенка
![]() функции
исследуемых органов
функции
исследуемых органов
![]() не
вызывает изменений в хромосомном
аппарате.
не
вызывает изменений в хромосомном
аппарате.
Впервые эхография в акушерстве стала использоваться в 1958г. (J. Donald).
Широкие возможности ультразвукового исследования в оценке внутриутробного состояния плода, диагностике врожденных и наследственных заболеваний до рождения ребенка сделали этот метод основой пренатальной медицины во всем мире.
УЗИ в акушерстве позволяет врачу получить точные ответы на нелегкие вопросы и решить множество задач, главными из которых являются:
![]() оценка
фетометрических параметров для
определения их соответствия сроку
беременности и исключения задержки
внутриутробного развития плода;
оценка
фетометрических параметров для
определения их соответствия сроку
беременности и исключения задержки
внутриутробного развития плода;
![]() оценка
ультразвуковой анатомии плода с целью
дородовой диагностики широкого спектра
врожденных пороков развития и других
патологических состояний;
оценка
ультразвуковой анатомии плода с целью
дородовой диагностики широкого спектра
врожденных пороков развития и других
патологических состояний;
![]() формирование
среди беременных группы высокого риска
по рождению детей с хромосомными
аномалиями и наследственными заболеваниями,
путем выявления специфических
эхографических маркеров;
формирование
среди беременных группы высокого риска
по рождению детей с хромосомными
аномалиями и наследственными заболеваниями,
путем выявления специфических
эхографических маркеров;
![]() изучение
особенностей развития и строения
плаценты и пуповины, а также оценка
количества околоплодных вод с целью
получения дополнительной информации
о течении беременности;
изучение
особенностей развития и строения
плаценты и пуповины, а также оценка
количества околоплодных вод с целью
получения дополнительной информации
о течении беременности;
![]() оценка
состояния стенок матки, шейки матки и
яичников.
оценка
состояния стенок матки, шейки матки и
яичников.
Плановые сроки проведения УЗИ во время беременности:
![]() 11
- 13 недель(+6 дней)
11
- 13 недель(+6 дней)
![]() 20
- 24 недели
20
- 24 недели
![]() 30
- 32 недели
30
- 32 недели
В указанные сроки УЗИ должно проводиться в обязательном порядке, в соответствии с общепринятыми международными стандартами.
Максимальное количество ультразвуковых исследований во время беременности не ограничено и зависит от степени необходимости получить в течение беременности дополнительную информацию о состоянии ребенка.
Ультразвуковое исследование плода в 11-13 недель(+6 дней) является одним из важнейших этапов в диагностике состояния плода. Проведение УЗИ в эти сроки позволяет выявить на ранних этапах развития ребенка целый ряд врожденных пороков развития, а также своевременно сформировать группу беременных повышенного риска по рождению детей с различными хромосомными аномалиями (синдром Дауна, Эдвардса, Тернера, Патау и т.д.). Комбинированное использование данных УЗИ в 11-13 недель(+6 дней) с результатами биохимического скрининга I триместра позволяет выявить до 90 – 95% детей с хромосомными аномалиями.
Ультразвуковые методики оценки функционального состояния плода во II и III триместре беременности:
![]() Допплерометрия
сосудов маточно-плацентарного,
фето-плацентарного и плодового кровотока
Допплерометрия
сосудов маточно-плацентарного,
фето-плацентарного и плодового кровотока
![]() Кардиотокография
Кардиотокография
![]() Биофизический
профиль плода.
Биофизический
профиль плода.
Допплерометрия - ультразвуковая методика, основанная на физическом эффекте Допплера, позволяющая оценивать особенности кровотока в различных сосудах человеческого организма, в том числе в системе "мать - плацента - плод". При проведении допплерометрического исследования после 20 недель беременности оценивается кровоток в маточных артериях, артерии пуповины, среднемозговой артерии и аорте плода, а при необходимости в венозном протоке и почечных артериях ребенка. Допплерометрия имеет высокую диагностическую и прогностическую ценность при гестозах, внутриутробной гипоксии и задержке развития плода.
Сроки планового проведения допплерометрического исследования:
![]() 20
- 24 недели.
20
- 24 недели.
![]() 30
- 34 недели.
30
- 34 недели.
Кардиотокография (КТГ) - является методом функциональной диагностики состояния плода во время беременности и в родах. Суть метода основана на регистрации частоты сердцебиения плода и ее изменений в зависимости от двигательной активности ребенка, сокращений матки или воздействия внешних раздражителей.
КТГ является обязательной составляющей в комплексной оценке внутриутробного состояния ребенка в III триместре беременности и позволяет в большинстве случаев своевременно определить кислородную недостаточность (гипоксию) у плода.
Сроки проведения кардиотокографического исследования:
![]() после
28 - 30 недель беременности, с интервалом
в 2 - 3 недели;
после
28 - 30 недель беременности, с интервалом
в 2 - 3 недели;
![]() после
37 недель - 1 раз в неделю;
после
37 недель - 1 раз в неделю;
![]() в
родах.
в
родах.
Биофизический профиль плода (БПП) - методика изучения функционального состояния плода, на основании комплексной оценки данных полученных при кардиотокографическом и ультразвуковом исследовании плода:
![]() Дыхательные
движения плода.
Дыхательные
движения плода.
![]() Двигательная
активность плода.
Двигательная
активность плода.
![]() Мышечный
тонус плода.
Мышечный
тонус плода.
![]() Объем
околоплодных вод.
Объем
околоплодных вод.
![]() Степень
зрелости плаценты.
Степень
зрелости плаценты.
![]() Данные
кардиотокографического исследования
(КТГ).
Данные
кардиотокографического исследования
(КТГ).
Сроки проведения исследования:
![]() после
28 - 30 недель беременности.
после
28 - 30 недель беременности.
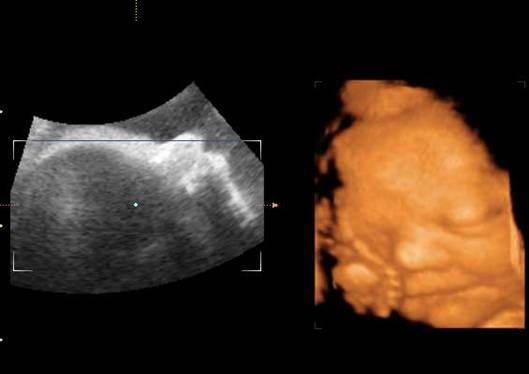
Трехмерная эхография (3D УЗИ) . В последние годы стремительное развитие компьютерных систем привело к активному внедрению в методы медицинской визуализации (эхография, компьютерная и магнитно-резонансная томография) 3D технологий, позволяющих получать объемное изображение исследуемого объекта (трехмерная анатомическая реконструкция). 3D эхография проводится на ультразвуковых аппаратах, оборудованных специальной компьютерной программой, позволяющей собирать в единое целое серию, последовательно снятых двухмерных изображений (до 250 - 300 параллельных срезов-снимков), а затем выводить на экран полученное статическое трехмерное изображение и проводить различные варианты его реконструкций. Касаясь вопросов безопасности проведения трехмерного УЗИ, следует отметить, что физические параметры ультразвуковой волны (частота, мощность и интенсивность) остаются прежними, как и при двухмерном УЗИ.
Четырехмерная эхография (4D, 3D LIVE) является разновидностью трехмерного УЗИ и отличается возможностью объемного сканирования в режиме реального времени – получение динамического трехмерного изображения, когда к трем пространственным координатам добавляется время.

Неоспоримым плюсом 3D/4D эхографии является визуальное знакомство родителей со своим ребенком до его рождения, что обеспечивает более прочную психоэмоциональную связь. При этом будущие родители могут не только увидеть своего малыша в более понятном (объемном) виде, но и имеют возможность снять первый видеофильм для семейного архива с его участием.
Важно, что 3D/4D УЗИ на данном этапе своего развития не может являться полной заменой традиционной двухмерной эхографии, а лишь в ряде случаев дополняет и улучшает качество ультразвуковой диагностики.
Фолликулометрия – ультразвуковой мониторинг за процессами созревания фолликулов и ростом эндометрия в первой фазе менструального цикла и выявление признаков произошедшей овуляции (выхода яйцеклетки из яичника) во второй фазе цикла. Данная методика позволяет достаточно точно выявить факт овуляции и определить сроки, когда она произошла. Фолликулометрия проводится несколько раз в течение цикла, а сроки ее проведения определяются лечащим врачом, либо специалистом по УЗ-диагностике в зависимости от увиденной картины.
Эхогистеросальпингография (соногистерография) используется для оценки полости матки (полипы эндометрия, синехии – спайки в полости матки, миома матки с подслизистым ростом узла – ростом узла в полость матки) и проверки проходимости маточных труб. Суть данной методики заключается в том, что под ультразвуковым контролем в полость матки вводится небольшое количество жидкости – специальные ультразвуковые контрасты (физиологический раствор, раствор глюкозы, ЛЕВОВИСТ, ЭХОВИСТ и др.). Введенный контраст улучшает визуализацию полости матки и позволяет более точно оценить особенности ее строения. Дальнейшее введение контраста приводит к его проникновению в маточные трубы, а затем и в брюшную полость, что косвенно указывает на их проходимость. Данная методика является хорошей альтернативой рентгеновской гистерографии (при этом исследовании в полость матки вводят рентген-контрастное вещество, после чего производят рентгенологическое исследование), хотя в ряде случаев результаты соногистерографии бывают сомнительными, и тогда приходится прибегать к другим методам диагностики проходимости маточных труб (рентгеновская ГСГ, диагностическая лапароскопия).
|
16. Первичная обработка новорожденных. Профилактика бленореи. Первичный туалет новорожденного | |||
|
|
| ||
|
|
| ||
|
| ||
