
- •Учебная литература
- •Предисловие
- •Краткий исторический очерк развития офтальмологии
- •X.П. Тахчиди
- •Глава 1 анатомия и физиология органа зрения
- •Общее строение органа зрения
- •Глазница
- •Анатомия и физиология век
- •Конъюнктива
- •Анатомия и физиология слезных органов
- •Кровоснабжение глазного яблока и его вспомогательного аппарата
- •Иннервация глаза и глазницы
- •Глава 2 методы исследования органа зрения
- •Наружный осмотр
- •Метод бокового освещения
- •Метод исследования проходящим светом
- •Офтальмоскопия
- •Биомикроскопия
- •Гониоскопия
- •Диафаноскопия
- •Исследование внутриглазного давления
- •Исследование чувствительности роговицы
- •Эхоофтальмография
- •Лазерные сканирующие офтальмоскопы
- •Электроретинография
- •Офтальмодинамометрия
- •Флюоресцентная ангиография
- •Методика исследования глаз у детей
- •Последовательность проведения обследования пациента с заболеванием органа зрения
- •Глава 3
- •Функции зрительного
- •Анализатора и методика
- •Их исследования
- •Центральное зрение
- •Цветоощущение
- •Периферическое зрение
- •Средние границы поля зрения на цвета (в градусах)
- •Светоощущение. Методы исследования
- •Глава 4 физиологическая оптика оптическая система глаза
- •Виды рефракции глаза
- •Развитие рефракции
- •Корригирующие линзы
- •Определение вида и силы оптического стекла
- •Аккомодация
- •Методы определения клинической рефракции
- •Объективные методы определения рефракции
- •Клиника, коррекция и лечение различных видов рефракции
- •Глава 5 заболевания век
- •Отек век
- •Абсцесс века
- •Блефарит
- •Халазион
- •Заболевания нервно-мышечного аппарата
- •Врожденные аномалии век
- •Глава 6 заболевания конъюнктивы
- •Инфекционные конъюнктивиты Бактериальные конъюнктивиты
- •Вирусные конъюнктивиты
- •Хламидийные конъюнктивиты
- •Аллергические конъюнктивиты
- •Дистрофические изменения конъюнктивы
- •Глава 7 заболевания слезных органов
- •Заболевания слезной железы
- •Заболевания слезоотводящего аппарата
- •Глава 8 заболевания роговицы
- •Общая характеристика роговицы
- •Кератиты и их классификация
- •Экзогенные кератиты
- •Эндогенные кератиты
- •Классификация герпетических кератитов
- •I. Поверхностные:
- •II. Глубокие:
- •Туберкулезные кератиты
- •Сифилитический кератит
- •Неинфекционные кератиты, возникающие на фоне системных заболеваний соединительной ткани
- •Нейропаралитический кератит
- •Кератиты невыясненной этиологии
- •Дистрофии роговицы
- •Исходы заболеваний роговицы
- •Кератопластика
- •Техника сквозной пересадки роговицы
- •Послойная пересадка роговицы
- •Глава 9 заболевания склеры
- •Аномалии развития склеры
- •Глава 10 заболевания сосудистой оболочки
- •Ириты и иридоциклиты
- •Периферические увеиты
- •Хориоидиты
- •Осложнения увеитов
- •Этиология увеитов
- •Лечение
- •Увеопатии
- •Врожденные аномалии сосудистой обоаочки
- •Глава 11 заболевания хрусталика
- •Приобретенные катаракты
- •Возрастные (сенильные) катаракты
- •Катаракты при общих заболеваниях
- •Катаракты при отравлениях
- •Катаракты при воздействии лучистой энергии
- •Лечение приобретенных катаракт
- •Вторичная катаракта
- •Врожденные катаракты
- •Аномалии хрусталика
- •Глава 12 патология стекловидного тела
- •Глава 13 заболевания сетчатки
- •Поражения сетчатки воспалительного характера
- •Дистрофические изменения сетчатки
- •Факоматозы
- •Отслойка сетчатки
- •Ретинопатия недоношенных
- •Аномалии развития сетчатки
- •Глава 14 заболевания зрительного нерва
- •Воспаление зрительного нерва
- •Застойный диск зрительного нерва
- •Атрофия зрительного нерва
- •Ишемическая оптическая нейропатия
- •Друзы диска зрительного нерва
- •Глава 15 патология внутриглазного давления
- •Классификация глаукомы
- •Классификация первичной глаукомы
- •Врожденная глаукома
- •Первичная глаукома
- •Дифференциальный диагноз острого приступа глаукомы
- •Вторичная глаукома
- •Лечение глаукомы
- •Глава 16 заболевания глазодвигательного аппарата
- •Содружественное косоглазие
- •Классификация содружественного косоглазия
- •Происхождение содружественного косоглазия
- •Принципы лечения содружественного косоглазия
- •Паралитическое косоглазие
- •Нистагм
- •Глава 17 заболевания орбиты
- •Воспалительные заболевания
- •Эндокринная офтальмопатия
- •Паразитарные заболевания
- •Глава 18 патология органа зрения при общих заболеваниях
- •Заболевания сердечно-сосудистой системы
- •Острые нарушения кровообращения в сосудах сетчатки
- •Сахарный диабет
- •Болезни крови
- •Болезни почек
- •Системные заболевания
- •Интоксикации
- •Болезни уха, горла и носа
- •Болезни полости рта
- •Глава 19 повреждения органа зрения
- •Повреждения глазницы
- •Повреждения вспомогательного аппарата глаза
- •Повреждения глазного яблока
- •Осложнения проникающих ранений глаза
- •Тупые травмы глаза
- •Ожоги глаза
- •Глава 20 новообразования органа зрения опухоли век
- •Доброкачественные опухоли
- •Злокачественные опухоли век
- •Опухоли коньюктивы и роговицы
- •Доброкачественные опухоли
- •Злокачественные опухоли
- •Внутриглазные опухоли
- •Опухоли сосудистой оболочки глаза
- •Доброкачественные опухоли
- •Злокачественные опухоли
- •Опухоли цилиарного тела
- •Опухоли хориоидеи Доброкачественные опухоли
- •Пигментные опухоли
- •Опухоли сетчатки
- •Опухоли орбиты
- •Доброкачественные опухоли
- •Опухоли слезной железы
- •Злокачественные опухоли
- •Глава 21 медико-социальная и военно-врачебная экспертиза при заболеваниях и повреждениях органа зрения медико-социальная экспертиза
- •Критерии оценки степени нарушения функций зрительного анализатора
- •Категория и степень ограничения жизнедеятельности в зависимости от состояния зрительных и иных функций органа зрения
- •Военно-врачебная экспертиза
- •Оглавление
Диафаноскопия
При обследовании больного с помощью офтальмоскопа пучок света направляют внутрь глаза через зрачок. Однако можно направить свет в глаз через склеру. Для этого пользуются склеральной лампой, или диафаноскопом (рисунок 2.17), который дает концентрированный пучок света достаточной силы.

Рис. 2.17 – Диафаноскоп с волоконной оптикой
Если кончик конуса диафаноскопа приложить к склере, то лучи проникают внутрь глаза и зрачок начинает светиться красным светом. Исследование производят в затемненном помещении после нескольких минут адаптации пациента к темноте. Глаз обследуемого анестезируют 0,25% раствором дикаина. Диафаноскопическое исследование выполняют при внутриглазных опухолях, исходящих из сосудистого тракта. Если кончик диафаноскопа попадает в область проекции опухоли, то свет поглощается ею и не проникает в глаз, зрачок в этом случае светиться не будет. Перемещая диафаноскоп по склере, можно определить границы опухоли. Не наблюдается свечение зрачка и при больших скоплениях крови в стекловидном теле (гемофтальм), в то время как катаракта не служит препятствием для прохождения пучка света, исходящего из диафаноскопа.
Исследование внутриглазного давления
Ориентировочно внутриглазное давление можно определить методом пальпации. Для этого больного просят посмотреть вниз. Указательные пальцы обеих рук помещают на глазное яблоко и через веко поочередно надавливают на него. При этом ощущается напряжение. Об уровне внутриглазного давления (tensio) судят по податливости склеры. Различают четыре степени плотности глаза: Тn – нормальное давление; Т+1 – глаз умеренно плотный; Т+2 – глаз очень плотный; Т+3 – глаз тверд, как камень. При понижении внутриглазного давления различают три степени гипотензии: Т-1 – глаз мягче нормы; Т-2 – глаз мягкий; Т-3 – глаз очень мягкий, палец почти не встречает сопротивления. Пальпаторный метод применяют только в тех случаях, когда нельзя провести инструментальное исследование, при ранениях роговицы, после перенесенных глазных операций. Инструментальные методы исследования внутриглазного давления делятся на контактные, к которым относятся аппланационные тонометры А.Н. Маклакова (рисунок 2.18-2.20) и Гольдмана, а также импрессионный тонометр Шиотца (рисунок 2.21) и бесконтактные, которые позволяют измерять внутриглазное давление с помощью воздушного потока. Первым из них определяется тонометрическое давление, с помощью остальных – истинное внутриглазное давление.

Рис. 2.18 – Сплющивание роговицы площадкой тонометра (схема). Объяснение в тексте
В нашей стране широко используется отечественный аппланационный тонометр А.Н. Маклакова, предложенный им в 1884 г. Это полый металлический цилиндр высотой 4 см, массой 10 г. Основания цилиндра расширены и снабжены площадками, выполненными из молочно-белого стекла диаметром 1 см. С помощью ручки-ухвата цилиндр можно держать в вертикальном положении. Перед измерением внутриглазного давления площадки протирают спиртом, затем сухим стерильным тампоном и наносят тонким слоем специально приготовленную краску.
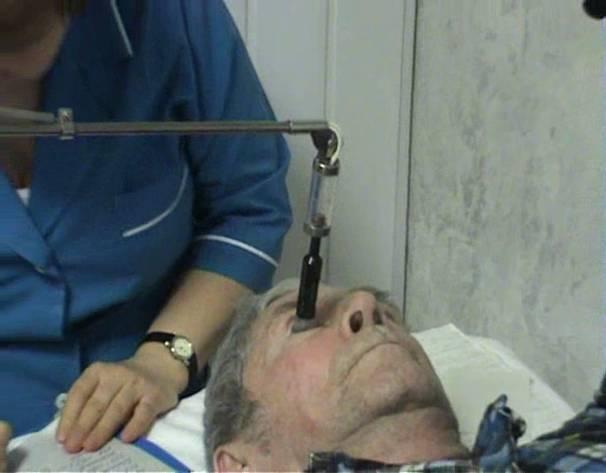
Больного укладывают на кушетку лицом вверх, в конъюнктивальный мешок дважды с интервалом в 2-3 минуты закапывают 0,5% раствор дикаина, или другого анестетика. Больному предлагают смотреть на фиксированную точку так, чтобы груз при опускании пришелся на центр роговицы. Одной рукой исследователь раздвигает веки пациента, а другой устанавливает тонометр на глаз (рисунок 2.19).
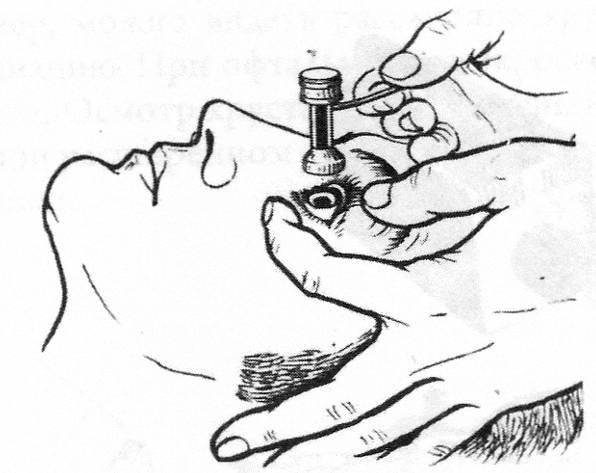
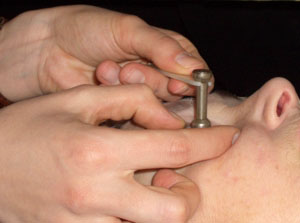
Рис. 2.19 – Тонометрия по А.Н. Маклакову
Под действием груза роговица уплощается. На месте соприкосновения площадки с роговицей краска смывается слезой.
На площадке тонометра остается лишенный краски диск. Отпечаток переносят на слегка смоченную спиртом бумагу. По величине диаметра диска судят об уровне внутриглазного давления. Чем меньше диск, тем выше давление, и, наоборот, чем больше диаметр диска, тем ниже давление. Для перевода линейных величин в миллиметры ртутного столба используют измерительную линейку, которая позволяет сразу же получить ответ в миллиметрах ртутного столба (рисунок 2.20).

Рис. 2.20 – Измерение отпечатка тонометра


Рис. 2.21 – Тонометр Шиотца
В норме внутриглазное давление находится в пределах 17-26 мм рт. ст.
В.П. Филатов и С.Ф. Кальфа разработали метод эластотонометрии. Они взяли за основу принцип работы тонометра А.Н. Маклакова, но предложили измерять внутриглазное давление последовательно с помощью грузов массой 5; 7,5; 10 и 15 г (рисунок 2.22).
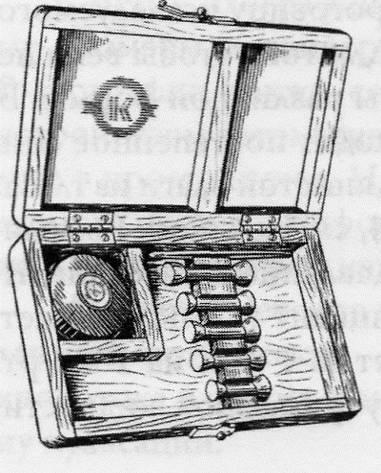

Рис. 2.22 – Эластотонометр В.П. Филатова – С.Ф. Кальфа
Эластотонометрическая кривая резко меняется при ряде патологических состояний (рисунок 2.23).
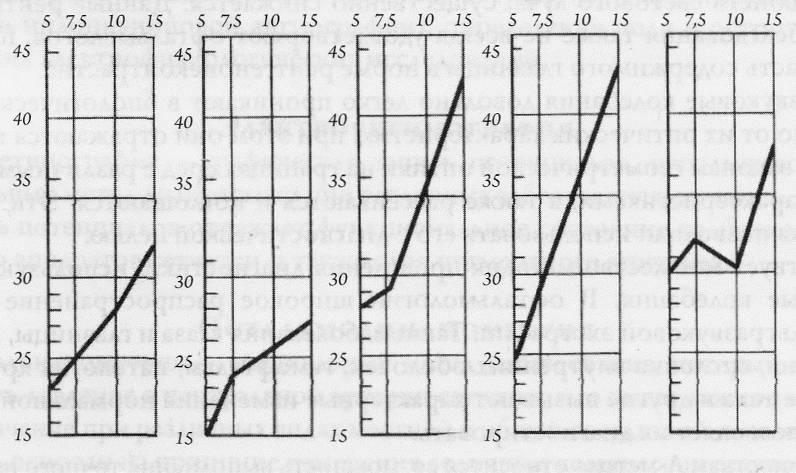
Рис. 2.23 – Типы эластотонометрических кривых в норме и при патологии внутриглазного давления
1 – кривая при нормальном внутриглазном давлении; 2 – кривая укороченного типа; 3 – кривая с высоким началом; 4 – удлиненный тип кривой; 5 – кривая с изломом.
Изучение гидродинамики глаза производится с помощью электронных тонографов. Тонография позволяет исследовать количественные характеристики продукции и оттока внутриглазной жидкости.
При проведении тонографии датчик устанавливают на роговицу исследуемого глаза и удерживают в этом положении в течение 4 минут. Для того чтобы веки не смыкались и не возникало помех, используют блефаростаты различной формы. В течение 4 мин, пока датчик находится на роговице, происходит постепенное снижение внутриглазного давления вследствие вытеснения водянистой влаги из глаза. Изменения офтальмотонуса регистрируются (рисунок 2.24).

Рис 2.24 – Электронный тонограф А.П. Нестерова-Ю.И. Сахарова
Выявляют в основном три показателя – истинное внутриглазное давление, коэффициент легкости оттока (С) и минутный объем влаги (F). Коэффициент (С) показывает, какой объем жидкости в кубических миллиметрах оттекает за 1 мин на 1 мм рт. ст. фильтрующего давления, F характеризует количество внутриглазной жидкости, продуцируемой в глазу за 1 мин.
Тонография
