
Глава 9
.docющийся кратковременной утратой сознания, тетрапле-гией и резкой мышечной гипотонией. Ишемия медиоба-зальных отделов височных долей сопровождается нарушением памяти, иногда могут развиваться припадки височной эпилепсии.
Гипертонические церебральные кризы. Остро развивающиеся нарушения церебральной гемодинамики в результате срыва ауторегуляции с развитием отека мозга, сопровождающиеся общемозговыми и очаговыми симптомами, исчезающими в течение суток. Они являются осложнением первичной или вторичной артериальной гипертензии.
В патогенезе гипертонических церебральных кризов основное место отводится срыву ауторегуляции, который развивается при остром повышении артериального давления. Он сопровождается повышением венозного и внутричерепного давления, повреждением гематоэнцефа-лического барьера с выходом во внеклеточное пространство богатой белком жидкости. Развивается вазогенный отек мозга.
В клинической картине на первый план при развитии гипертонического церебрального криза выступают общемозговые симптомы: резкая головная боль, локализующаяся главным образом в затылочной или темен-но-височной области, изменение сознания в виде оглушения, спутанности, психомоторного возбуждения. Иногда может быть кратковременная утрата сознания. В отдельных случаях выявляются менингеальные симптомы. Нередко на высоте головной боли возникает тошнота, рвота. Довольно часто появляется головокружение, чаще системного характера. На этом фоне могут определяться очаговые симптомы различной степени выраженности.
Ишемический инсульт
Ишемический инсульт наблюдается в 3—5 раз чаще геморрагического. Его всегда относили к заболеваниям пожилого и старческого возраста, однако возникновение инсульта в возрасте до 50 лет не является большой редкостью.
Выделяют 4 типа развития инсульта: 1) острое — все симптомы проявляются мгновенно или в течение нескольких минут; 2) подострое — все симптомы нарастают в течение нескольких часов или дней; 3) интер-миттирующее или ступенчатое — развитие симптомов происходит скачкообразно, с короткими (2-3 дня) интервалами между каждым ухудшением и завершением инсульта через 2-3 недели; 4) хроническое (псевдоту-морозное) — симптомы нарастают в течение нескольких недель и даже месяцев.
Чаще наблюдается острое (54%) и подострое (40%) развитие инсульта. Хронические формы составляют около 6%.
В клинической картине ишемического инсульта, как правило, превалирует очаговая симптоматика, хотя в ряде случаев он может дебютировать головной болью, рвотой, утратой сознания, эпилептическими припадками.
Характер и степень выраженности очаговой симптоматики зависит от бассейна выключенной артерии, состояния коллатерального кровообращения и глубины ишемического поражения.
Окклюзия внутренней сонной артерии характеризуется: монокулярным нарушением зрения на стороне окклюзии (за счет нарушения кровообращения в глазничной артерии) в сочетании с контралатеральным гемипарезом или гемиплегией (альтернирующий оптико-пирамидный синдром), гемигипестезией; афазией при левополушар-ных процессах; анозогнозией, аутотопагнозией при поражении правого полушария; парезом взора; возможно развитие гемианопсии (см. вклейку рис. XIV).
Окклюзия средней мозговой артерии в зависимости от ее степени и локализации проявляется различной клинической симптоматикой.
Полная закупорка ствола до места отхождения глубоких ветвей обусловливает обширное размягчение и проявляется глубоким нарушением сознания вплоть до комы, гемипарезом или гемиплегией (чаще брахиофациального типа); гемианестезией, парезом взора, гемианопсией, афазией (при левополушарной локализации очага), анозогнозией и аутотопагнозией (при правополушарных инфарктах).
Нарушение кровообращения в отдельных ветвях средней мозговой артерии ведет к развитию ряда характерных синдромов:
1. Предцентральный, включающий парез мимичесокй мускулатуры, мышц языка, при левополушарной лока-лизациимоторную афазию, иногда алексию;
2. Центральный, для которого характерно развитие двигательных нарушений без расстройств чувствительности;
3. Постцентральный, при котором возникает гемиа-нестезия с псевдоатетозом и сенситивной атаксией, ап-раксия при поражении левого полушария;
4. Париетальный, включающий идеаторную апрак-сию и астереогноз;
5. Височный, характеризующийся наличием гомоним-ной гемианопсии, сенсорной афазии и алексии.
Окклюзия передней мозговой артерии проявляется следующими симптомами: а) гемиплегия или гемипарез с преимущественным поражением ноги, значительным повышением мышечного тонуса, глубоких рефлексов, появлением хватательного феномена; б) гемигипестезия, с преимущественным нарушением чувствительности на ноге; в) моторная афазия, обычно преходящая, при поражении левого полушария; г) нарушение психики, памяти, эмоций, что связано с поражением передних отделов лимбической области и гипоталамуса; д) атаксия, тремор, эпилептические припадки менее постоянны; е) ап-раксия левой руки.
Окклюзия передней артерии сосудистого сплетения приводит к поражению люисова тела, часто в сочетании с поражением зрительного бугра и клинически проявляется гемипарезом с преимущественной локализацией в проксимальных отделах, гемианестезией, гемианопсией, но основным симптомом является гемибаллизм, который имеет ряд характерных признаков: он проявляется непрерывно, не зависит от болевых раздражений, усиливается при эмоциональных раздражениях и прекращается во сне.
Окклюзия позвоночной артерии ведет к развитию синдрома, структура которого определяется степенью
А — синдром Джексона, 1 — ядро подъязычного нерва 2 — дорсальное ядро блуждающе го нерва, 3 — одиночное ядро, 4 — нежное ядро, 5 — клино видное ядро 6 — нижняя нож ка мозжечка, 7 — медиальный продольный пучок, 8 — двои ное ядро 9 — медиальная пет ля 10 — спиноталамический путь 11 — блуждающий нерв, 12 — медиальная петля 13 — нижняя олива 14 — пирамид ныи тракт 15 — подъязыч ныи нерв Б — синдром Вал ленберга Захарченко (обозна чения как на рисунке 4А),
8 — синдром Фовиля 1 — ме диальныи продольный пучок,
2 — ядро отводящего нерва,
3 — ядро лицевого нерва, 4 — нижнее слюноотделительное ядро, 5 — вестибулярные ядра, 6 — нижняя ножка мозжеч ка, 7 — дорсальное слуховое ядро, 8 — медиальная петля,
9 — пирамидный тракт, 10 — отводящий нерв, 11 — лице вой нерв 12 — вестибуло кох леарныи нерв, Г — синдром Вебера, 1 — верхние бугорки четверохолмия, 2 — мезенце фальное ядро тройничного не рва 3 — ядра глазодвигатель ного нерва, 4 — медиальный продольный пучок, 5 — крас ное ядро, 6 — медиальная пет ля, 7 — медиальное коленча тое тело 8 — латеральное ко ленчатое тело 9 — черная субстанция, 10— глазодви гательныи нерв 11 — лобио мостовой путь, 12 — пирамид ный тракт, 13 — височно те менно мостовой путь, Д — синдром Бенедикта (обозначе ния как на рисунке 4В)
вовлечения различных ее ветвей: парамедианных, коротких огибающих, задней нижней мозжечковой, передней спинальной, шейных радикуло-медуллярных артерий.
Чаще всего возникающая симптоматика обусловлена поражением продолговатого мозга, инфарктом мозжечка или спинного мозга.
Синдромы поражения продолговатого мозга подразделяются на медиальные, латеральные, половинные и тотальные (рис. 4).
Медиальный синдром продолговатого мозга развивается при окклюзии парамедианных ветвей и клинически проявляется альтернирующим синдромом Джексона: по-

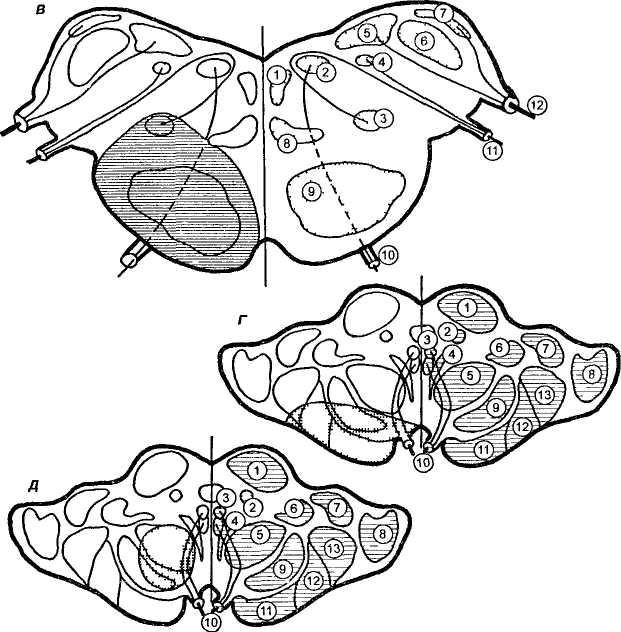
Рис 4
Схема формирования альтернирующих
синдромов при
поражении ствола
мозга на различных
уровнях
ражение подъязычного нерва на стороне поражения и контралатеральный гемипарез. Иногда выявляется расстройство чувствительности.
Боковой (латеральный) синдром продолговатого мозга развивается при нарушении кровообращения в коротких огибающих ветвях, которые формируются не только от позвоночной артерии, но также от основной, задней и передней нижних мозжечковых артерий и кровоснабжа-ют боковые отделы продолговатого мозга дорсальнее оливы. При поражении этого бассейна возникают следующие симптомы: на стороне поражения — нарушение чувствительности на половине лица, парез мягкого неба,
гортани и голосовой связки, синдром Горнера, мозжечковые нарушения; контралатерально — диссоциированное расстройство чувствительности по гемитипу (синдром Валленберга-Захарченко). Кроме того, могут возникать головокружения, тошнота, рвота, нистагм. Для боковых синдромов характерно отсутствие парезов и расстройств глубокой чувствительности.
Половинный односторонний синдром продолговатого мозга представляет комбинацию медиального и латераль-ного синдромов. Он развивается при нарушении кровотока в позвоночной артерии. В этих случаях на стороне поражения возникают мозжечковые нарушения и синдром Горнера, а контралатерально — гемипарез и гемиги-пестезия (синдром Бабинского-Нажота). К этим симптомам могут присоединяться поражения каудальной группы черепных нервов.
Двусторонний синдром продолговатого мозга обычно возникает при поражении спинальных ветвей позвоночной артерии: передней спинальной и радикуло-ме-дуллярной. В этом случае развивается тетрапарез, нарушение поверхностной чувствительности, реже глубокой.
В зависимости от состояния коллатерального кровообращения окклюзия позвоночной артерии может протекать бессимптомно или приводить к развитию инсульта разной степени тяжести. Возможности коллатерального кровотока оптимальны при окклюзии экстракраниального отдела. В этом случае коллатеральный кровоток возможен из противоположной позвоночной артерии, ветвей наружной сонной и подключичной артерий. При окклюзии интракраниального отдела возможности компенсации ограничены и глубина поражения более тяжелая.
Окклюзия основной артерии характеризуется развитием двусторонних очаговых симптомов. Ее окклюзия отличается особо тяжелым течением. Тяжесть течения заболевания также зависит от состояния коллатерального кровообращения. Наиболее часто поражение основной артерии сопровождается развитием инфаркта в области варолиева моста и реже среднего мозга.
Синдромы поражения варолиева моста подразделяются на медиальные, литеральные и тотальные.
Медиальный синдром варолиева моста развивается при нарушении кровотока в парамедианных ветвях основной артерии. При локализации инфаркта ближе к покрышке развиваются синдромы Мийяра—Гублера и Фовилля.
Латеральный синдром варолиева моста развивается при нарушении кровообращения в коротких огибающих ветвях основной артерии или в верхней и передней нижней мозжечковых артериях.
При нарушении кровообращения в передней нижней мозжечковой артерии возникает синдром Гасперини (на стороне очага: глухота или шум в ухе, паралич мимических мышц, гемиатаксия, синдром Горнера, иногда расстройство чувствительности на лице; контралатерально — расстройство болевой и температурной чувствительности). При этом у больных отмечается системное головокружение, тошнота, многократная рвота, нистагм.
Ишемический инсульт в бассейне верхней мозжечко-вой артерии клинически проявляется на стороне очага: грубыми мозжечковыми нарушениями, синдромом Горнера, парезом взора в сторону очага; контралатерально — расстройство болевой и температурной чувствительности по гемитипу и нарушение глубокой чувствительности только в ноге (за счет поражения латеральной части медиальной петли).
Полная закупорка основной артерии отличается особо тяжелым течением и ведет к развитию обширного инфаркта, распространяющегося на обе половины моста, с поражением кортико-нуклеарных "и кортико-спиналь-ных путей. Клинически он проявляется развитием синдрома «locked in» («взаперти» или «запертого на ключ»). Для него характерна утрата всех двигательных функций (тетраплегия в сочетании с псевдобульбарным синдромом) — состояние деэфферентации. Сохраняются лишь отдельные движения, чаще всего глазных яблок. При этом больной находится в полном сознании.
Так как бассейн кровоснабжения основной артерии включает ретикулярную формацию ствола мозга и структуры, ведающие регуляцией мышечного тонуса, то
поражение их обусловливает развитие глубокой комы, сопровождающейся генерализованными нарушениями мышечного тонуса различного характера — диффузная гипотония, горметонический синдром, децеребрационная ригидность.
Клинические варианты поражения среднего мозга могут быть представлены следующими основными синдромами:
1. Окуломоторно-гемиплегический (синдром Вебера) при очаге поражения в вентролатеральном отделе ножки мозга;
2. Окуломоторно-мозжечковый (синдром Бенедикта) — парез глазодвигательных мышц в сочетании с кон-тралатеральным мозжечковым гемисиндромом — возникает при локализации инфаркта в медиальной части ножки, но более дорсально, чем при синдроме Вебера (не захватывает основание ножки мозга);
3. Нижний синдром красного ядра (синдром Клодта) — поражение глазодвигательного нерва и экстрапирамидный гиперкинез (хореоатетоз) в противоположных конечностях;
4. Верхний синдром красного ядра (синдром Фуа-Киари-Николеску) — мозжечковые, экстрапирамидные и чувствительные нарушения на стороне, противоположной очагу, возникают при наличии изолированного очага в области красного ядра без поражения глазодвигательного нерва;
5. Синдром Парино — парез взора вверх (поражение четверохолмия) — очаг в дорсальном отделе среднего мозга в области четверохолмия.
Окклюзия задней мозговой артерии ведет к развитию следующей симптоматики: 1) гомонимная гемиа-нопсия, часто с сохранением центрального зрения — при поражении коры затылочной доли; 2) зрительная агнозия при поражении наружных отделов доминантного полушария; 3) нарушение памяти (иногда корса-ковский синдром) при поражении задней лимбической области в медиобазальных отделах вмсочной доли; 4) алексия, легкая сенсорная или амнестическая афазия при поражении височной области доминантного по-
лушария; 5) таламический синдром Дежерина-Русси (гемианестезия, спонтанная боль, гиперпатия, «талами-ческая рука», гемиатаксия, псевдоатетоз); 6) поражение глазодвигательного нерва; 7) гемиплегия; 8) парез взора вверх, зрачковые нарушения; 9) крупноразмашистый тремор.
Геморрагический инсульт
Геморрагический инсульт — это внутричерепное кровоизлияние, возникающее в результате разрыва патологически измененных сосудов мозга. В зависимости от локализации гематомы выделяют: паренхиматозное, су-барахноидальное, вентрикулярное, паренхиматозно-суба-рахноидальное, паренхиматозно-вентрикулярное кровоизлияния.
Наиболее частой причиной геморрагического инсульта является артериальная гипертензия (первичная или вторичная), чаще всего в сочетании с атеросклерозом (70,3%). На втором месте по частоте стоят случаи кровоизлияния, развившиеся на фоне чистой гипертонии (15,7%). Разрыв аневризмы является причиной кровоизлияния в 7% случаев.
В патогенезе кровоизлияний при артериальной гипертонии главную роль играют гипертонические кризы, в результате которых возникают морфологические изменения внутримозговых сосудов и нарушения их целостности. Как правило, это только надрывы стенки с образованием милиарных аневризм, реже — полные разрывы. Атеросклеротические изменения артерий (без гипертонии) не приводят к кровоизлияниям.
Рассматривают три механизма кровоизлияния.
1. Кровоизлияние, развивающееся вследствие разрыва мозговых сосудов на участке их патологических изменений (атеросклероз, милиарные аневризмы, периарте-риит и др.) во время колебания артериального давления, резких его подъемов. Такие кровоизлияния приводят к образованию больших внутримозговых гематом, расслаивающих белое вещество полушарий. Кровь часто проникает в субарахноидальные пространства и желудочки мозга.
2. Кровоизлияние, возникающее вследствие ангионек-роза и диапедеза, вызванных патогенным воздействием на стенку сосуда ферментов и других вазоактивных соединений, образующихся в очаге поражения мозга. В результате в мозговом веществе образуются небольшие, реже большие гематомы, окруженные зоной размягчения. Кровь из таких гематом через размягченное вещество может прорываться в желудочковую систему и субарах-ноидальное пространство.
3. Диапедезные кровоизлияния, возникающие вследствие ишемии сосудистой стенки и повышения ее проницаемости. Такие кровоизлияния могут приводить к образованию как внутримозговых гематом, так и к геморрагическому пропитыванию мозгового вещества. Последнее наиболее часто встречается в области зрительного бугра и моста мозга.
Морфологически выделяют:
а) кровоизлияния типа гематомы, для которых характерно образование полости, заполненной кровью или ее сгустками; чаще всего они возникают в больших полушариях мозга в области подкорковых узлов и окружающего их белого вещества — латеральные гематомы; кровоизлияния, располагающиеся в зрительном бугре, то есть кнутри от внутренней капсулы (медиальные гематомы) и смешанные кровоизлияния — обширные гематомы, разрушающие подкорковые узлы, внутреннюю капсулу и зрительный бугор;
б) кровоизлияния типа геморрагического пропитывания, которые образуются в результате слияния мелких очагов кровоизлияний и локализуются в области подкорковых образований (скорлупа, бледный шар, полосатое тело).
В группе геморрагического инсульта выделяют спонтанные церебральные гематомы. Они возникают в молодом возрасте (20-30 лет) у практически здоровых людей. Локализуются внутримозговые гематомы преимущественно в белом веществе.
Причиной развития гематомы являются артерио-ве-нозные мальформации, представляющие собой врожденный дефект сосудистой системы.
Клиника и течение геморрагического инсульта. Как правило, кровоизлияние развивается внезапно, среди полного здоровья. Реже этому предшествуют головные боли, схожие с приступом мигрени или внутричерепной гипертензии. Иногда возникают эпилептические припадки — фокальные или генерализованные.
КрОВОИЗЛИЯНИЯ чаще развиаваются днем, во время активной
деятельности, нередко им предшествует тяже-
лая физическая нагрузка, психоэмоциональное напряжение. Выделяют три формы внутримозговых геморрагии: острая, подострая, хроническая.
Острая форма по частоте стоит на первом месте и включает 65% больных геморрагическим инсультом. Заболевание начинается с развития глубокого коматоз-ного состояния с нарушением функций жизненно важ-ных систем (дыхания и сердечной деятельности). Продромальных явлений не бывает. Часто наблюдается повторная рвота. При неполной утрате сознания наблюдается психомоторное возбуждение. Характерны выраженные вегетативные нарушения: гиперемия (иногда бледность) кожи лица, шеи, профузное потоотделение, акроцианоз. Пульс напряженный, редкий. Артериальное давление может достигать очень высоких цифр, быть стойким и трудно поддаваться коррекции медикаментозными средствами, что является плохим прогностическим признаком. Обильная бронхорея обусловливает появление влажных хрипов. Часто наблюдается непроизвольное мочеиспускание и дефекация. Уже в первые сутки может развиться центральная гипертермия до 41 С. Около 80% этих больных умирают в первые сутки.
Подострая форма наблюдается у 25% больных и характеризуется менее бурным развитием неврологической симптоматики. Общемозговые симптомы выражены в меньшей степени. Нарушения сознания менее глубокие — сопор, глубокое оглушение. Спустя несколько часов нарушения сознания могут углубиться до комы. У трети больных наблюдаются продромальные явления. За несколько часов до возникновения геморрагии, а иногда за 1-3 суток больной отмечает появление стойкой головной боли, пошатывание при ходьбе, шум в ушах,
иногда рвоты, неустойчивое артериальное давление. Среди жалоб доминирует головная боль, позже присоединяются очаговые полушарные симптомы: расстройства движений, гемианопсия, афазия и др. Общемозговые и очаговые симптомы нарастают в течение 1-3 недель (псев-дотуморозный тип течения) и переходят в глубокое коматозное состояние.
Параллельно углублению расстройств сознания нарастает и вегетативная декомпенсация: тахипноэ до 20-25 в минуту, тахикардия или брадикардия, артериальное давление, как правило, высокое. Может наблюдаться центральная гипертермия.
Хроническое течение геморрагического инсульта отмечается у 10% больных с латеральными гематомами. Этой форме свойственно медленное (на протяжении нескольких недель) нарастание неврологических симптомов, течение заболевания медленно прогрессирующее или волнообразное, периоды ухудшения сменяются периодами улучшения общего состояния, напоминая течение опухоли мозга. Хотя считается, что хроническое течение протекает более благоприятно, но при консервативном лечении 2/3 больных этой группы умирают.
Клиническая картина геморрагического инсульта складывается из общемозговых, очаговых и менингеаль-ных симптомов.
Очаговая симптоматика развивается у 95% больных. Наиболее частыми симптомами является гемиплегия, обычно сочетающаяся с центральным парезом мимической мускулатуры и языка. Обычно паретические нарушения в руке выражены в большей степени, чем в ноге. Моноплегия бывает редко. Тетраплегия отмечается у 10% больных. В этом случае заболевание начинается особенно остро и быстро развивается глубокая кома. Все больные умирают. На аутопсии выявляются большие гематомы с прорывом в желудочки мозга, дислокация ствола с ущемлением в большом затылочном отверстии. При этом в стволе мозга возникают множественные небольших размеров вторичные кровоизлияния.
При кровоизлияниях в правое полушарие наблюдаются насильственные движения в здоровых конечно-
стях — автоматизированная жестикуляция (паракине-зы). В первые часы кровоизлияния развивается мышечная гипотония в парализованных конечностях, которая в последующем сменяется мышечной гипертонией. Для кровоизлияния в мозг характерно приступообразное повышение мышечного тонуса, названное С.Н.Давиден ковым горметонией. Горметонические судороги наблю-даются при полушарных кровоизлияниях с прорывом крови в желудочки мозга. Выявить нарушения чувствительности можно только у больных с сохраненным сознанием. Чаще всего выявляется гемигипестезия. Афазия (моторная, сенсорная, тотальная) является ценным топико-диагностическим признаком. Однако она трудно определяется на фоне выраженных общемозговых нарушений. Судорожные припадки наблюдаются примерно у 1% больных с внутричерепной гематомой. Обычно каждый эпилептический припадок ухудшает состояние больного, а при развитии эпистатуса больные умирают. Спасти их может только срочное хирургическое вмешательство.
Менингеальные симптомы появляются рано, уже через несколько часов. С большим постоянством определяется симптом Кернига, в то время как ригидность мышц затылка может отсутствовать.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние развивается вследствие поражения сосудов мозга и/или его оболочек при многих заболеваниях: гипертонической болезни и атеросклерозе, инфекционных заболеваниях, экзо- и эндогенных интоксикациях и ряде других, но в большинстве случаев (50-60%) причиной спонтанного субарахноидаль-ного кровоизлияния являются аневризмы или артерио-венозные мальформации.
В клиническом течении разорвавшихся аневризм выделяют три периода: догеморрагический, геморрагический, постгеморрагический.
Догеморрагический период имеет ряд особенностей, на которые следует обращать внимание. Примерно у
половины больных обнаруживаются следующие клинические проявления:
1) локальные головные боли (особенно в области лба, носа и глазницы), часто иррадиирующие в глазное яблоко, а у ряда больных сочетающиеся с менингеальными симптомами продолжительностью до 2-3 суток;
2) приступы мигрени (особенно офтальмоплегической и ассоциированной) с поздним началом в возрасте старше 40 лет;
3) эпилептические припадки — первичногенерализо-ванные и парциальные, которые начались без видимой внешней причины, особенно в возрасте старше 35 лет;
4) приступы несистемного головокружения у молодых людей, не сопровождающиеся колебаниями артериального давления;
5) преходящая (продолжительностью от нескольких часов до нескольких дней) очаговая неврологическая симптоматика неясного генеза.
Возможно сочетание двух и более перечисленных симптомов.
Геморрагический период включает первые три неде-ли с момента разрыва аневризмы. Разрыв аневризмы наступает Внезапно. Факторами, провоцирующими его, являются физическое или психоэмоциональное напряжение, алкогольная интоксикация и др. В ряде случаев установить провоцирующий фактор не удается.
Клиническая картина складывается из общемозговых, оболочечных, в меньшей степени локальных симптомов в сочетании с характерными изменениями ликвора.
Из общемозговых симптомов наиболее частым и постоянным сиптомом является интенсивная головная боль. Она может быть диффузной или локальной. В последнем случае она сосредотачивается преимущественно в области лба, виска, затылка, часто иррадиируя в глаз, переносицу. Сильная головная боль обычно держится в течение первых 7-8, реже 10-12 дней. Головная боль упорная и с трудом купируется анальгетиками. В дальнейшем головная боль постепенно стихает и проходит полностью к концу третьей недели. У части больных возникают упорные боли в задней части шеи и позвоночнике, обуслов-
ленные раздражением корешков спинного мозга, излившейся кровью.
Головная боль часто сочетается с тошнотой и рвотой. Рвота имеет типичный характер так называемой мозговой рвоты, то есть развивается вне связи с приемом пищи и не приносит облегчения.
Нарушение сознания различной длительности, достигающее часто глубокой степени, наблюдается у большинства больных. Психические нарушения являются одним из кардинальных симптомов клинического проявления субарахноидального кровоизлияния. Отмечается выраженная дезориентировка в месте, времени и собственной личности, спутанность, снижение памяти. Психомоторное возбуждение считается характерным симптомом.
Эпилептические припадки являются одним из типичных симптомов и носят характер первичногенерализо-ванных или парциальных.
Менингеальные симптомы (прямые и косвенные) появляются рано. Прямые менингеальные симптомы (ригидность мышц затылка, Кернига, Брудзинского и др.) выявляются у 74% больных. Степень их выраженности может быть различной. Чаще (86%) наблюдаются косвенные признаки раздражения мозговых оболочек (гиперестезия органов чувств, болезненность при перкуссии скуловых дуг и др.).
Очаговые симптомы. Степень выраженности, частота и характер их определяются прежде всего локализацией и типом сосудистой патологии — мешотчатая аневризма или артерио-венозная мальформация.
