
- •Часть I. Введение в предмет 9
- •2.1. Организация хирургической помощи
- •Часть I I
- •Глава 3. Общий уход
- •4.6. Отделение реанимации и интенсивной терапии
- •Глава 5. Асептика
- •5.1. Виды и распространенность хирургической инфекции
- •Глава 6. Антисептика
- •Глава 7. Боль и обезболивание
- •I. Оценка общего состояния больных
- •II. Оценка объема и характера операции
- •III. Оценка характера анестезии
- •Глава 8. Переливание крови и ее компонентов
- •0(1)Ар а(н)в в(ш)а ab(IV)0
- •8.4. Трансфузионные средства
- •I. Прямое (непосредственное) переливание крови
- •II. Непрямое (опосредованное) переливание крови
- •III. Обратное переливание (реинфузия) крови
- •Глава 9. Водно-электролитные нарушения
- •9.1. Основные причины нарушений водно-электролитного баланса
- •Глава 10. Нарушения свертывания крови у хирургических больных и методы их коррекции
- •10.1. Коагуляционная система
- •Глава 11. Кровотечение
- •II. Вид кровоточащего сосуда:
- •III. Клинические проявления:
- •Глава 12. Питание хирургических больных
- •12.4.1.1. Зондовое питание
- •Глава 13. Эндогенная интоксикация в хирургии и принципы ее коррекции
- •13.1. Основные виды эндотоксикоза у хирургических больных
- •Глава 14. Неоперативная хирургическая техника
- •14.1. Десмургия
- •14.1.1. Основные перевязочные материалы
- •14.13, Б).
- •14.3.2.6. Пункция плевральной полости
- •Глава 15. Обследование хирургических больных
- •Глава 16. Критические нарушения жизнедеятельности у хирургических больных
- •Глава 17. Основы гнойно-септической хирургии
- •17.2.1. Фурункул
- •17.2.4. Рожа
- •17.4.2. Паротит
- •18.4. Травма груди
- •Повреждения живота
- •18.10.3. Электротравма
- •19.2.2. Лечение и профилактика тромбоэмболии венозных сосудов
- •19.4. Некроз
- •20.1. Общая характеристика опухолей
- •20.4. Клиническая диагностика опухолей
- •20.5. Лечение онкологических больных
- •22.1. Эхинококкоз
- •22.3. Аскаридоз
- •23.1. Пороки развития костей черепа
- •23.2. Пороки развития головного мозга
- •23.3. Пороки развития лица
- •26.1. Предоперационный период
26.1. Предоперационный период
Предоперационный период начинается с момента поступления больного в хирургический стационар и продолжается до начала хирургического вмешательства. Проводимая в этот период предоперационная подготовка направлена на максимальное уменьшение риска оперативного вмешательства и создание условий для благоприятного течения послеоперационного периода. Ее содержание и длительность определяются исходным состоянием пациента, сущностью хирургической патологии, объемом и характером операции.
Успех операции в значительной мере связан с методичностью и последовательностью выполнения всех этапов подготовки и выполнения хирургического вмешательства.
Установление показаний к операции — трудная задача. Различают абсолютные и относительные показания к операции.
Абсолютные показания — это такие, когда только операция может предотвратить смертельный исход (массивное кровотечение, перфорация полых органов, злокачественные новообразования).
Относительные показания определяются тогда, когда данное заболевание не представляет непосредственной угрозы жизни больного, но исход его при оперативном лечении ожидается лучшим, чем без операции (возможно как консервативное, так и оперативное лечение). К относительным относятся и показания к операциям у больных с косметическими дефектами или различными уродствами, сопряженными с психическими страданиями.
Противопоказаниями к проведению хирургической операции являются сердечная, дыхательная, сосудистая недостаточность, инфаркт миокарда, инсульт, печеночно-почечная недостаточность, тяжелые нарушения обмена веществ, тяжелая анемия. При относительных показаниях к операции и наличии заболеваний, увеличивающих ее риск, хирургическое лечение откладывают и лечат сопутствующие заболевания у специалистов.
При выполнении операции по жизненным показаниям оценку состояния больного и подготовку его к операции проводят совместно хирург, анестезиолог и терапевт. Операция, выполняемая по жизненным показаниям при наличии противопоказаний, должна быть минимальной по объему и травматичное™ и достаточной для устранения непосредственной угрозы жизни больного (например, прошивание кровоточащей язвы желудка при тяжелой анемии вследствие кровопотери у пожилого больного с сопутствующими заболеваниями).
Основными задачами предоперационного периода являются:
ж установление диагноза заболевания или детальное определение объема и характера полученных повреждений, оценка анатомической и функциональной операбельности больного (определение состояния и степень неполноценности функций органов и систем);
а обоснование показаний и противопоказаний к оперативному вмешательству — выявление имеющихся осложнений и сопутствующих заболеваний;
▲ аргументированный выбор метода оперативного лечения;
ж выбор наиболее безопасного и эффективного способа обезболивания;
731
ж подготовка больного к операции — проведение лечебных мероприятий, улучшающих функции органов и систем, излечивающих или улучшающих течение сопутствующих заболеваний, осложнений;
▲ проведение мероприятий гигиенического характера.
Установление диагноза заболевания или детальное определение объема и характера полученных повреждений. Решение первой задачи во многом зависит от квалификации хирурга. Иногда диагноз может быть установлен после обследования больного прямо в палате, без использования дополнительных методов исследования. В других случаях необходимы данные не только простейших лабораторных исследований (клинический и биохимический анализ крови, мочи, дуоденального и желудочного содержимого), но и более сложных методов обследования: эндоскопии, ангиографии, ультразвуковой диагностики, компьютерной томографии, магнитно-ядерного резонанса, реогастрографии и др. При установлении диагноза всегда необходимо учитывать общее состояние больного; нельзя тратить драгоценное время на определение беспредельно точного диагноза у больного в критическом состоянии, при максимальном напряжении компенсаторных возможностей организма, срыв которых может произойти в любой момент, если уже ясна стратегия лечебных мероприятий. В таких случаях точный диагноз, без ущерба для судьбы больного и лечения, устанавливают уже во время операции.
Обоснование показаний и противопоказаний к оперативному вмешательству. Вопрос о показаниях и противопоказаниях к оперативному вмешательству зависит от характера основного заболевания, наличия и тяжести сопутствующих заболеваний, квалификации и возможностей хирурга, а также оснащенности лечебного учреждения. Все показания, противопоказания и окончательное решение о проведении или об отказе от операции отражают в истории болезни. В наиболее сложных случаях созывают консилиум с оформлением соответствующего решения в истории болезни.
Аргументированный выбор метода оперативного лечения. После установления диагноза и принятия решения о проведении оперативного вмешательства определяют его характер, объем и степень травматичности, которые в значительной степени обусловливают характер ведения пациента в предоперационном периоде. Наибольшие трудности возникают при неотложных операциях по жизненным показаниям, когда очень мало времени для предоперационной подготовки (кровотечение, нарастающее сдавление головного мозга внутричерепной гематомой, повреждение внутренних органов, внут-рибрюшинный разрыв мочевого пузыря и прямой кишки, механическая асфиксия, ранения груди с открытым и клапанным пневмотораксом, ранения сердца, гемоторакс с продолжающимся кровотечением, острые хирургические заболевания органов брюшной полости и др.). В этих случаях в ходе хирургического вмешательства оказывают не только анестезиологическую, но и реаниматологическую помощь. При крайне тяжелом исходном состоянии пациента, когда необходимо и есть возможность отсрочить операцию, предпринимают энергичные меры с целью улучшения состояния и обеспечения более надежной безопасности хирургического вмешательства.
В зависимости от характера заболевания и вида специализированной хирургической помощи, организации и профиля лечебного учреждения врач определяет особенности предоперационной подготовки, премедикации, анестезии и интенсивной терапии в ближайшем послеоперационном периоде. При этом учитывают профессиональный уровень операционной бригад, длительность и травматичность хирургического вмешательства, воз-
732
можность осуществления надежного гемостаза. Объем операции существенно влияет на степень риска оперативного вмешательства: чем больше объем, тем выше риск и летальность. Вместе с тем хирурги знают, что абсолютно безопасных оперативных вмешательств нет.
Определение степени риска анестезии и операции. Степень риска операции, определяемая по состоянию больного, объему и характеру хирургического вмешательства, возможные осложнения определяются разными способами. Средний балл степени риска как интегрированный показатель определяют согласно классификации Американского общества анестезиологов (ASA) и обязательно записывают в истории болезни в разделе «Осмотр больного анестезиологом».
Тяжесть соматического состояния
1(1 балл) — больные, у которых заболевание локализовано и не вызывает системных расстройств; практически здоровые;
II (2 балла) — больные с легкими или умеренными расстройствами, ко торые в небольшой степени нарушают жизнедеятельность организма без выраженных сдвигов гомеостаза;
(3 балл) — больные с тяжелыми системными расстройствами, которые значительно нарушают жизнедеятельность организма, но не приводят к нетрудоспособности;
(4 балла) — больные с тяжелыми системными расстройствами, которые создают серьезную опасность для жизни и приводят к нетрудоспособности;
(5 баллов) — больные, состояние которых настолько тяжелое, что можно ожидать их смерти в течение 24 ч.
Объем и характер оперативного вмешательства
(1 балл) — небольшие операции на поверхности тела и органах брюшной полости (удаление поверхностно-расположенных и локализованных опухолей, вскрытие небольших гнойников, ампутация пальцев кистей и стоп, перевязка и удаление геморроидальных узлов, не осложненные ап-пендэктомия и грыжесечение);
(2 балла) — операции средней тяжести (удаление поверхностно-расположенных злокачественных опухолей, требующих расширенного вмешательства; вскрытие гнойников, располагающихся в полостях; ампутация сегментов верхних и нижних конечностей; операции на периферических сосудах; осложненные аппендэктомия и грыжесечение, требующие расширенного вмешательства; диагностическая лапаротомия и торакотомия, другие аналогичные по сложности и объему оперативные вмешательства;
3 (3 балла) — обширные хирургические вмешательства: радикальные операции на органах брюшной полости (кроме перечисленных выше, ради кальные операции на органах грудной клетки, расширенная ампутация ко нечностей, операции на головном мозге);
4 (4 балла) — операции на сердце, крупных сосудах и другие сложные вмешательства, производимые в особых условиях — искусственное крово обращение, гипотермия и др.
Экстренные вмешательства оценивают так же, как и плановые, но их включают в отдельную группу и обозначают дополнительно к цифрам индексом «Э». Обозначение производится дробью — в числителе римскими цифрами указывают риск по тяжести соматического состояния, а в знаменателе арабскими цифрами — риск по объему и характеру хирургического вмешательства.
Подготовка больного к операции. Прежде всего следует оценить состояние больного путем сбора анамнеза и физикального обследования.
733
▲ Изучение анамнеза включает получение следующей информации:
возраст, масса тела, рост, группа крови;
сопутствующие заболевания (сердечно-сосудистой, дыхательной, эндокринной систем и др.);
аллергические реакции на лекарственные средства или пищевые раздражители;
ранее перенесенные операции и анестезии, побочные реакции во время их проведения;
степень волемии и гидратации на момент осмотра (кровопотеря, понос, рвота, наличие свищей, оценка возможности приема пищи и жидкости per os);
профессионально-бытовые вредности (работа в шахте, на химическом предприятии, злоупотребление алкоголем, курением).
▲ Физикальное обследование позволяет уточнить состояние больного на основании следующих данных:
специфические симптомы патологического процесса и общего состояния: бледность, цианоз, желтушность, дефицит или избыток массы тела, дегидратация, отеки, одышка и др.;
состояние сознания: адекватно ли оценивает больной ситуацию, окружающую обстановку и ориентируется ли во времени? При бессознательном состоянии необходимо выяснить причину комы (алкогольное опьянение, травма мозга, отравление, наличие заболевания — почечная, уремическая, диабетическая, гипогликемическая или гиперосмолярная кома); в зависимости от причины и выраженности комы следует предусмотреть соответствующие мероприятия в предоперационном периоде, во время и после операции;
личностные особенности, психическое состояние и уровень интеллекта больного. Особого внимания требуют эмоционально лабильные больные, замкнутые и «ушедшие в себя». О риске нарушения мозгового кровообращения в связи с операцией свидетельствуют вялая реакция зрачков на свет, неустойчивость в позе Ромберга, нечеткая пальце-носовая проба у пожилых, страдающих гипертонической болезнью пациентов;
состояние полости рта и верхних дыхательных путей оценивают для определения методики интубации и поддержания их проходимости во время анестезии. Необходимо выявить, есть ли шатающиеся или неудачно расположенные зубы, которые могут быть повреждены во время интубации или стать инородным телом дыхательных путей, затруднения при открывании рта, толстый язык, ограничение подвижности шеи и челюстей, новообразования в области шеи, изменяющие анатомию верхних дыхательных путей;
состояние дыхательной системы: изменение формы грудной клетки и функции дыхательных мышц, смещение трахеи, притупление перкуторного звука над легкими вследствие ателектаза или гидроторакса, свистящие шумы и хрипы в случаях обструкции бронхиального дерева и др.;
состояние сердечно-сосудистой системы: ЧСС, АД и ЦВД, данные перкуссии и аускультации сердца. При обследовании обращают особое внимание на выявление лево- и правожелудочковой недостаточности (увеличение ЦЁД, отеки в области лодыжек и крестца, увеличение печени, крепитирующие застойные хрипы в нижних отделах легких), артериальной гипертензии и пороков сердца;
состояние органов брюшной полости: увеличение или уменьшение печени при циррозе, увеличение селезенки, живота вследствие опухоли, асцита;
состояние подкожных вен конечностей, что позволяет определить наиболее подходящее место их пункции и катетеризации во время анестезии или принять решение о катетеризации центральных вен.
ж На основании данных физикального обследования определяют необходимость дополнительных исследований с использованием методов функциональной и лабораторной диагностики, а также специальных методов и мониторинга.
Существуют следующие виды подготовки больных к операции в предоперационном периоде
I. Общая подготовка включает в себя психологическую, общесоматиче скую и санитарно-гигиеническую и обязательна для всех контингентов хи рургических больных, которым предстоит операция.
II. Специальная подготовка имеет свои особенности в зависимости от вида оперативного вмешательства и области операции.
• Премедикация — непосредственная медикаментозная подготовка к операции и анестезии с целью предотвращения их неблагоприятных воздействий; обязательна при всех операциях; способствует устранению психического напряжения и создает фон для действия анестетиков; является заключительным этапом предоперационной подготовки. Премедикация должна быть индивидуальной, однако в обязательном порядке в ее состав входят седативные (снотворные, транквилизаторы, нейролептики), анти-гистаминные, парасимпатолитические (М-холинолитики) средства.
Если в предоперационном периоде у больного имеется болевой синдром, назначают морфин, промедол, омнопон и др.
Для профилактики отрицательных вагусных рефлексов на сердечно-сосудистую систему, устранения избыточной саливации и бронхиальной гиперсекреции в состав премедикации обязательно включают атропин или атропиноподобные препараты.
При экстренных оперативных вмешательствах, а также у пострадавших с тяжелыми ранениями и травмами, у которых вследствие микроциркулятор-ных расстройств нарушается всасывание препаратов из подкожной жировой клетчатки, мышц и желудочно-кишечного тракта, средства для премедикации вводят внутривенно.
Инфузионную терапию проводят не только при кровопотере, но и при выраженной интоксикации (перитонит, панкреатит), стремясь уменьшить несоответствие между ОЦК и емкостью сосудистого русла, что обычно возникает в таких ситуациях. Проводят профилактику гипоксии путем ингаляции кислорода через маску или носовые катетеры.
Выбор наиболее безопасного и эффективного способа обезболивания. При выборе анестезиологического обеспечения необходимо помнить о том, чтобы риск самой анестезии не превышал риска оперативного вмешательства. Необходимо кратко объяснить больному характер предстоящей анестезии, успокоить его, убедить в безопасности проводимых мероприятий и постоянном контроле за жизненно важными функциями в период проведения операции. Больной должен знать о том, что не будет чувствовать боли; ему необходимо рассказать, как он будет засыпать и просыпаться, о том, что увидит при пробуждении (аппарат для проведения ИВЛ, интубационная трубка, дренажные системы, обстановка операционной). Такой подход значительно уменьшает опасность развития осложнений анестезии.
735
26.2. Период операции
Хирургическая операция (син.: оперативное вмешательство, хирургическое вмешательство) — кровавое или бескровное лечебное или диагностическое мероприятие, осуществляемое средствами физического воздействия на органы и ткани.
К средствам физического воздействия на органы и ткани относят механическое (скальпель и ножницы, ультразвук) и термическое (электрическое, лазерное, плазменное, микроволны и инфракрасное излучение, криовоздействие).
Название хирургической операции образуется от греческих и латинских элементов:
ампутация — отсечение конечности или ее части, а также удаление некоторых органов (матки, молочной железы, полового члена);
экстирпация — удаление всего органа;
резекции — удаление части органа.
Некоторые из этих терминов используют в образовании названий операций, состоящих из нескольких слов: ампутация матки, экстирпация желудка. Ряд терминов греческого происхождения: эктомия — удаление органа, стомия — образование отверстия (соустья) на полом органе, томия — рассечение указывают на характер операции (аппендэктомия, трахеостомия, га-стростомия и др.).
Хирургические операции производят в специально устроенной и оборудованной операционной. В экстремальных условиях жизненно необходимые операции выполняют в помещении, временно приспособленном под операционную. Операцию проводит операционная бригада, состоящая из хирурга, его ассистента (одного или нескольких), операционной сестры (сестер), анестезиолога, сестры-анестезиста, врача, обеспечивающего инфу-зионную терапию, санитарки. В случае необходимости в операционную бригаду включают других специалистов (патофизиолог, рентгенолог, эндоскопист). Чаще всего при операциях на органах брюшной полости хирург занимает положение справа от больного, при операциях в области малого таза — слева, при ампутации конечности — на стороне оперируемой конечности, при внутригрудных — на стороне выполнения операции. Первый ассистент обычно занимает положение напротив хирурга, второй ассистент — рядом с первым ассистентом.
26.2.1. Классификация хирургических операций
Хирургические операции разделяют:
а I— в соответствии с поставленными целями: диагностические и лечебные.
• К диагностическим операциям относятся: биопсия и различные пунк ции [взятие для гистологического и(или) цитологического исследования образования, части органа, жидкости], лапароцентез, торакоцентез, лапаро скопия, артроскопия; а также диагностические лапаротомия, торакотомия. Диагностические операции применяют только как завершающий прием в случаях, когда другие диагностические методы оказались недостаточными. Нередко диагностическая хирургическая операция превращается в лечеб ную и, наоборот, хирургическая операция, начатая с лечебной целью, мо жет закончиться лишь уточнением диагноза (при обнаружении во время операции неоперабельной опухоли).
736
• Лечебные операции применяют наиболее часто; они носят различный характер в зависимости от особенностей заболевания, состояния больного и задач, которые ставит перед собой хирург.
а II— по срочности выполнения: экстренные, срочные, отсроченные, плановые.
• Экстренные операции направлены на спасение жизни больных и по страдавших; осуществляют на жизненно важных органах при их поврежде ниях (ранениях) и(или) интенсивно нарастающих расстройствах функции; проводят в срок до 10—20 мин с момента доставки в стационар независимо от тяжести состояния пациента. К таким операциям относятся:
• трахеостомия при тяжелой травме черепа (особенно стволовых от делов) в сочетании с повреждением лицевого скелета и(или) дыха тельной недостаточностью;
/ торакоцентез и дренирование плевральной полости при нарастающем гемопневмотораксе;
/ медиастинотомия при медиастинальной эмфиземе со смещением органов средостения;
/ торакотомия при тампонаде сердца, повреждении его или крупных сосудов средостения с продолжающимся кровотечением, при внезапной остановке сердца и отсутствии эффекта от закрытого массажа его в течение 2—3 мин;
• лапаротомия при повреждении магистральных сосудов живота и острой массивной кровопотере.
• К срочным относятся операции, которые нельзя отложить на длитель ный срок в связи с неуклонным развитием заболевания, угрожающего жиз ни больного (острый аппендицит, перфорация полых органов, деструктив ный холецистит, кишечная непроходимость, ущемленные грыжи различной локализации и др.).
Срочные операции выполняют у пострадавших с повреждениями, без оперативной коррекции которых выведение из состояния шока не представляется возможным. Такими операциями являются трепанация черепа и ламинэктомия при интенсивном нарастании сдавления головного и спинного мозга; лапаротомия при повреждении паренхиматозных и полых органов; торакотомия при повреждении магистральных сосудов грудной полости; первичная хирургическая обработки ран при размозжениях и отрывах конечностей; наружная стабилизация переломов костей таза аппаратами внешней фиксации при продолжающемся кровотечении из спонгиозных костей, пресакральных и превезикальных венозных сплетений, а также ветвей внутренней подвздошной артерии. К ним также относят первичную хирургическую обработку проникающих ран черепа, открытых переломов длинных трубчатых костей и обширных ран мягких тканей с внеочаговым компрессионно-дистракционным остеосинтезом и восстановлением магистральных сосудов; торакотомию (торакоскопию) при повреждении бронха, массивном свернувшемся гемотораксе; операции при внебрюшинном повреждении тазовых органов.
• Отсроченные операции направлены на профилактику осложнений, создания благоприятных условий для быстрого заживления ран и сохране ния функций поврежденных органов. К ним относятся остеосинтез закры тых переломов длинных трубчатых костей, костей таза, декомпрессивные трепанации черепа или ламинэктомии у пострадавших без явлений интен сивного нарастания сдавления головного или спинного мозга. Отсрочен ные операции выполняют не позднее 1—2 сут с момента получения трав мы, но только после стабилизации жизненно важных функций.
737
• Плановые операции — хирургические вмешательства, которые можно осуществить через несколько дней, а иногда и недель без особого ущерба для здоровья больного. При плановых операциях всегда достаточно време ни в предоперационном периоде для полноценной и всесторонней подго товки больного к хирургическому вмешательству (хронический калькулез- ный холецистит, язва желудка и двенадцатиперстной кишки, облитерирую- щий атеросклероз сосудов нижних конечностей и др.).
▲ ///— по объему выполненной операции: радикальные, паллиативные.
При радикальных оперативных вмешательствах может быть достигнута оптимальная цель лечения (аппендэктомия, грыжесечение, холецистэк-томия). При этом метод операции зависит от уровня развития современной хирургии. Если ранее даже при неосложненной язве двенадцатиперстной кишки производилась резекция 2/3 желудка, то сегодня такая операция выбора сохраняет орган за счет ваготомии.
Основной задачей паллиативных операций является облегчение страданий больного, если причина заболевания не может быть устранена оперативно. Например, при наличии стеноза антрального отдела желудка вследствие неоперабельного рака желудка наложением гастроэнтероанасто-моза обеспечивают прохождение пищи. Паллиативными являются резекция желудка, толстой кишки вместе с опухолью при уже имеющихся метастазах в других органах, оперативная иммобилизация конечности при переломе, вызванном метастазом, с проведением остеосинтеза и др. Во избежание развития перитонита и тяжелой гнойной интоксикации при остром холеци-стопанкреатите выполняют наложение свища на желчный пузырь.
При обсуждении объема операции может стать вопрос о неоперабельно-сти, когда заболевание (злокачественная опухоль) распространяется на соседние органы, которые невозможно резецировать, или когда метастазы не могут быть удалены с помощью операции. Неоперабельность имеет место и тогда, когда больной не сможет перенести предстоящую операцию из-за своего общего тяжелого состояния. Решение о неоперабельное™ очень ответственно и всегда требует большого хирургического опыта.
▲ IV— первичные, вторичные и повторные хирургические операции.
Первичными называют хирургические операции, выполняемые впервые по поводу данного заболевания или травмы.
Вторичные операции предпринимают в связи с осложнениями заболевания, проявившимися после сделанной по этому поводу первичной операции. Например, эмболэктомия (тромбэктомия) при эмболии артерии конечности — первичная операция, а ампутация конечности в связи с наступившей позднее (в результате бывшей эмболии) ишемической гангреной — вторичная.
Операция, предпринятая в связи с неполноценно выполненной первичной операцией и ее осложнениями (кровотечение, несостоятельность швов анастомоза, непроходимость анастомоза и др.), называется повторной операцией, или реоперацией. Операции по поводу рецидивов проводят в случаях, если в ходе первой операции цель не была достигнута и возник рецидив заболевания. При пептической язве анастомоза после резекции желудка необходима повторная операция для того, чтобы с ее помощью устранить причину рецидива (высокие показатели желудочной кислотности вследствие оставления слизистой оболочки антрума).
а. V— кровавые и бескровные операции.
Большинство операций относятся к кровавым, при которых рассекают кожу или слизистую оболочку и через операционную рану хирург проникает в глубь тела больного, в его полости и органы. Объем этих операций и показания к ним в современной хирургической практике весьма велики.
738
Расширяется и круг бескровных операций, среди которых наряду с традиционными (вправление вывихов, репозиция отломков при переломах костей, поворот плода на ножку, наложение щипцов при родовспоможении) активно проводят лечебные и диагностические операции в просвете полых органов без вскрытия их. К последним относятся, в частности, остановка кровотечения, взятие биопсийного материала, удаление полипов и др., осуществляемые с помощью современных эндоскопов из таких недоступных ранее для бескровного вмешательства органов, как желудок, двенадцатиперстная кишка, ободочная кишка, желчные пути.
▲ VI — в зависимости от количества этапов. Хирургические операции могут выполняться в один (одномоментные), два и более этапов (поэтап ные). Подавляющее большинство операций — одномоментные.
Нередко в связи с общей слабостью больного и тяжестью оперативного вмешательства его делят на два и более этапов. Например, при раке сигмовидной кишки первым этапом операции является удаление пораженной части кишки и формирование колостомы, вторым — восстановление непрерывности кишки, осуществляемое обычно в отдаленные сроки.
Иногда с целью сокращения времени операции ее выполняют одновременно две бригады хирургов (например, при брюшно-промежностной экстирпации прямой кишки одна бригада оперирует в брюшной полости, а вторая — на промежности). При продолжительных многочасовых операциях, например при реплантации конечности, оперируют сменные бригады хирургов.
При угрожающих жизни последствиях тяжелой травмы или ранений операции выполняют симтуалъно, или последовательно, в ходе одного наркоза.
▲ VII— в зависимости от продолжительности операции и тяжести опе рационной травмы.
Выделяют хирургические операции малого, среднего и большого объема и травматичности.
К операциям малого объема и травматичности относятся аппендэкто-мия, не осложненная перитонитом, грыжесечение (кроме диафрагмальных и послеоперационных грыж), диагностическая лапаро- и торакоскопия.
К операция среднего объема и травматичности относят вмешательства на желчном пузыре и желчных путях, резекцию желудка и органосохра-няющие операции при язвенной болезни желудка и двенадцатиперстной кишки, при больших послеоперационных грыжах, т. е. операции, классическая техника выполнения которых тщательно отработана и длительность их составляет не более 2—3 ч.
К операциям большого объема и травматичности относятся реконструктивные и восстановительные операции на желчных путях, желудке и толстой кишке, обширные резекции толстой и тонкой кишки, резекции пищевода, радикальные операции по поводу злокачественных новообразований.
▲ VIII— в зависимости от потенциальной возможности заражения раны патогенной микрофлорой во время оперативного вмешательства операции делят на асептические (чистые), неасептические (условно-инфицированные и инфицированные) и гнойные (табл. 26.1).
• Хирургическая операция считается асептической, если у больного не имеется очагов инфекции и если во время операции отсутствует контакт раны с содержимым полых органов — неосложненная грыжа, доброкачест венные новообразования, операции на сосудах. При этих условиях путем строжайшего соблюдения правил асептики и антисептики практически ис ключается бактериальное загрязнение операционной раны. Рану не дрени руют, накладывают первичные швы.
739
Таблица 26.1. Классификация хирургических вмешательств в зависимости от степени асептичности или микробного загрязнения [Кулаков В. Н. и др., 2000]
|
Группа |
Асептичность |
Характеристика оперативных вмешательств |
Степень инфицирования раны, % |
|
I II III IV |
Чистые асептичные Условно-инфицированные Инфицированные Гнойные операции |
Оперативные вмешательства производят при отсутствии воспаления и без вмешательства на желудочно-кишечном тракте, дыхательных и мочевыводящих путях. Рану при этом не дренируют, накладывают первичные швы Оперативные вмешательства, при которых затронут дыхательный или желудочно-кишечный тракт без загрязнения раны их содержимым. В эту группу также включены вмешательства на влагалище, моче- и желчевыводящих путях, не сопровождающиеся воспалением, аппендэктомия с минимальными нарушениями правил асептики Оперативные вмешательства, при которых значительно нарушаются правила асептики с массивным истечением кишечного содержимого в брюшную полость Оперативные вмешательства, сочетающиеся с острым воспалением (даже при отсутствии гноя), перфорацией внутренних органов, травматические |
<5 5-10 15-20 >30 |
При неасептических операциях, например, связанных с вскрытием просвета желудочно-кишечного тракта, избежать инфицирования операционного поля не удается, однако соблюдение правил асептики и антисептики, применение современных средств антибактериальной профилактики обеспечивают предупреждение развития раневой инфекции. При условно чистых операциях просвет полых органов вскрывают, однако их содержимое не изливается в брюшную полость. К таким операциям относятся ваготомии с дренирующими желудок операциями, плановые резекции желудка, гастрэктомии.
Гнойными считаются операции, выполняемые по поводу острого воспаления и имеющегося гнойного очага (абсцесс, флегмона и др.); в этих случаях инфицирование операционной раны неизбежно. В группу загрязненных операций входят такие, во время которых содержимое полых органов истекает в брюшную или грудную полость, или в мягкие ткани (при резекции желудка и гастрэктомии, резекции толстой кишки, случайном повреждении полого органа). При сложившейся клинической ситуации одна и та же операция может быть условно чистой и загрязненной. В эту же группу включают операции, сопряженные с рассечением тканей, имеющих признаки острого воспаления без наличия гноя. К грязным операциям относят все оперативные вмешательства, которые производят по поводу заболеваний, сопровождающихся явлениями перитонита, деструктивными про-
740

Рис. 26.1. Оборудование для проведения микрохирургических операций. Операционный микроскоп для двух хирургов (а); стол приставной операционный (б); кресло с подлокотниками для микрохирургических операций (в); микрохирургический инструментарий — ножницы, пинцеты, иглодержатель, клипса микрососудистая двойная, микроирригатор хирургический (г).
цессами, по поводу открытых травм брюшной полости, а также закрытых травм с повреждением полых органов.
С развитием хирургической техники выделяют специальные хирургические вмешательства (новые хирургические технологии): эндоскопические, эндоваскулярные, с применением микроскопической, торако-, лапаро- и артроскопической техники.
Микрохирургия — метод, который позволяет с помощью специального инструментария, оптических средств и тончайшего шовного материала по-новому подойти к решению ряда проблем различных хирургических направлений. Для выполнения микрохирургических операций требуется специальная техника (рис. 26.1). Наибольших успехов достигла микрохирургия в пластических хирургии, трансплантации органов, травматологии и ортопедии, челюстно-лицевой хирургии, гинекологии, ангиологии, нейрохирур-
741

Рис. 26.2. Гидрогелевые эмболы и спираль Ги-антурко (а); эмболиза-ция металлическими спиралями собственной печеночной артерии (б).
гии, коррекции пола при транссексуа-
лизме.

Эндоваскулярные хирургические опера ции выполняют путем катетеризации сосу дов под рентгенов ским контролем. Рентгенэндоваскулярные вмеша тельства позволяют остановить кро вотечения различной локализации и происхождения: печеночные, желу дочно-кишечные, легочные, маточ ные; вызвать ишемию и задержку роста опухолей почек, селезенки, печени, мочевого пузыря, легких.
В качестве эмболизирующего материала используют гемостатиче-скую губку, эмболы из гидрогеля, металлические спирали Гиантурко (рис. 26.2).
Эндоскопия — метод визуального исследования полых органов и полостей организма с помощью оптических приборов, снабженных осветительным устройством (рис. 26.3). Специальное оборудование позволяет проводить лечебную эндоскопию, позволяющую избежать в ряде случаев травматичных оперативных вмешательств. Среди них широкое распространение получило эндоскопическое удаление опухолей (рис. 26.4).
«Переворот» в хирургии произошел в 1986 г., когда была разработана цветная видеокамера с высоким разрешением, работающая на микросхемах (масса камеры 100—150 г). Это позволило передавать изображение с окуляра лапароскопа на экран монитора и послужило началом малоинвазивнои видеоэндоскопической хирургии.
В эндовидеоскопической хирургии используют специальные системы (рис. 26.5) и инструментарий (рис. 26.6).
Использование видеоэндоскопической техники позволяет выполнять различные хирургические вмешательства как при заболеваниях, так и ранениях и травмах (рис. 26.7; 26.8; 26.9).
742

Рис. 26.3. Электронная эндовидеооптическая система FUJINON400TVT(а); гастроскопFG-100FP(б); дуоденоскопFD-100XL(в); холедохоскопCHO-SP(г); коло-носкопFC-100MR/LR(д); бронхоскопNAP-LS(е); гистероскопFH-100T(ж).

Рис. 26.4. Полипэктомия желудка (а); электроэксцизия полипа толстой кишки (б); удаление подслизистого узла матки (в); удаление подслизистого узла матки с помощью Nd:YAG-na3epa (г).
26.2.2. Порядок выполнения операции
Принят следующий порядок выполнения операции:
— укладывание больного на операционный стол;
— обработка операционного поля и ограничение его стерильным мате-
риалом;
— обезболивание;
— операционный доступ; выполнение операции (оперативный прием);
— завершение операции.
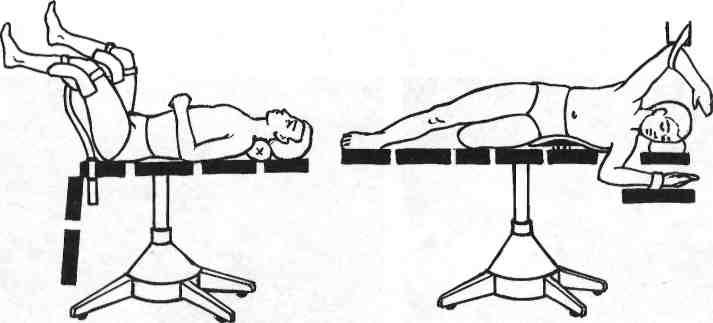
Для осуществления оптимального доступа при оперативных вмешательствах применяют различные виды укладки больного на операционном столе (рис. 26.10).
744

Рис. 26.5. Современные видеосистемы.
а — «Эндомедиум»; б — «Эфа»; в — «Циркон»; г — «Шторц».
Оперативный доступ обеспечивает широкое обнажение патологического очага, возможность его ревизии и минимальное травмирование тканей. При некоторых вмешательствах оперативный доступ является основным и наиболее продолжительным этапом (вскрытие абсцесса, эвакуация гематомы).
Оперативный прием — главный этап операции, во время которого осуществляют воздействие на патологический очаг или пораженный орган.
После завершения оперативного приема приступают к последнему этапу — завершению операции, который заключается в восстановлении анатомических соотношений органов и тканей: дренирование, перитонизация, послойное ушивание. Тщательность выполнения всех деталей на этом этапе имеет большое значение для предупреждения осложнений и благоприятного исхода. При выполнении «грязных» операций (гангренозный аппендицит, перитонит, абсцесс) ушивание мягких тканей выполняют до подкожной клетчатки. На кожу накладывают первично-отсроченные швы при отсутствии нагноения в послеоперационном периоде или вторичные швы.
По завершении оперативного вмешательства хирург оформляет протокол хирургической операции, в котором отражает основные этапы операции, вид анестезиологического пособия, дату и время операции, окончательный послеоперационный диагноз.
26.3. Послеоперационный период
Исходя из патофизиологической сущности изменений, происходящих в организме после оперативного вмешательства, послеоперационный период — это период лечения больного от момента окончания хирургической операции до полностью определившегося ее исхода. Различают ближайший послеоперационный период — до 24 ч после операции; ранний — от 24 до 48 ч после операции; поздний — от 48 ч полностью определившегося ее исхода.
745
Малый диаметр Большой
угол зрения Более
яркое изображение
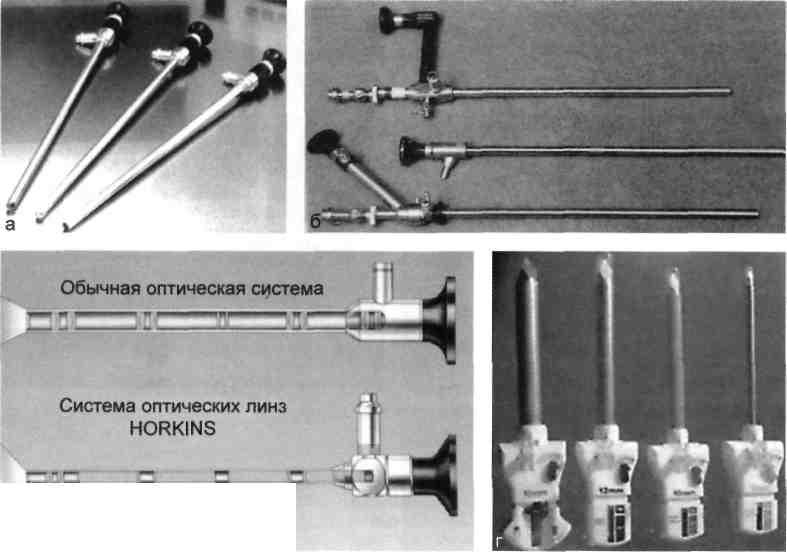



рургии.
а — лапароскопы; б — торакоскопы; в — артро-
скопы; г — троакары; д — иглы; е — зажимы; ж —
эндостич; з — сшивающий аппарат «EndoCIA» с
одноразовыми кассетами.
746


а — ушивание стенки тонкой кишки; б — электрокоагуляция раны печени; в ■ зенки; г — удаление кисты яичника.
■ удаление селе-
747
Рис. 26.9. Оперативная видеоартроскопия.
а — удаление инородного тела; б — фиксация разрыва локтевой коллатеральной связки.

в г
Рис. 26.10. Положение больного на операционном столе.
а — для операций на промежности; б — для торакотомии и люмботомии; в — для операций на области спины; г — для операций на органах брюшной полости.
748
Главной задачей лечения больного в послеоперационном периоде является возможно более быстрая и совершенная коррекция нарушений, вызванных болезнью или повреждением, операционной травмой, и предупреждение послеоперационных осложнений. В большей степени это достигается интенсивной послеоперационной терапией.
Интенсивная терапия устраняет только функциональные расстройства и эффективна при следующих условиях:
сохранение анатомической целостности системы, на которую направлены лечебные воздействия;
сохранение массы органа или системы выше критической; к критической массе относят количество (объем) нормально функционирующих структурно-функциональных единиц паренхиматозного органа (легкое, печень, почка, селезенка), либо клеток какой-нибудь ткани (эритроциты, лимфоциты), либо электролитного, жидкостного, белкового компонента органа или всего организма (плазма, лимфа, внеклеточная жидкость), ниже которого невозможна работа органа, обеспечивающая жизнедеятельность всего организма, несмотря на максимальную компенсирующую деятельность других органов и систем;
оптимальная тактика интенсивной терапии, основанная на комплексной оценке особенностей патологического процесса, исходного состояния пациента, течения операции, анестезии, послеоперационного периода. Схемы интенсивной терапии отражают обязательный минимум стандартизированной терапии, которая является основой для индивидуального подхода;
высокая организация интенсивной терапии — наличие специальных палат, где строго соблюдается противоэпидемический режим, оснащение специальной аппаратурой для диагностики и лечения. В отделениях интенсивной терапии работает тщательно подобранный высококвалифицированный и высокоработоспособный персонал.
Основные направления послеоперационной интенсивной терапии:
оценка и поддержание функции ЦНС;
оценка функции внешнего дыхания, профилактика и терапия острой и хронической дыхательной недостаточности;
профилактика и терапия острых расстройств гемодинамики и микро-циркуляции;
профилактика и терапия нарушений метаболизма, водно-электролитного баланса, кислотно-основного состояния;
профилактика и терапия пареза желудочно-кишечного тракта;
профилактика и коррекция белковой недостаточности, проведение парентерального питания;
своевременная диагностика возможных послеоперационных осложнений.
Современная диагностика возможных послеоперационных осложнений.
Нарушения функций организма в послеоперационном периоде после больших и травматичных оперативных вмешательств закономерны. Как осложнения они рассматриваются только в случае чрезмерного их развития. Степень нарушения функций в послеоперационном периоде, а также сроки их восстановления, нормализации физиологических показателей, как правило, известны. После успешного проведения операции у врачей складывается примерный план течения послеоперационного периода, в соответствии с которым строятся тактика лечебных мероприятий и оценка получаемых результатов. Для своевременной диагностики послеоперационных осложне-
749
ний необходимо постоянное и внимательное наблюдение за состоянием больного. Все, даже самые незначительные, отклонения от обычного и предусматриваемого течения тщательно изучаются, анализируются, и при отсутствии достоверных альтернативных объяснений их возникновения рассматриваются осложнения. Вместе с тем все возникающие осложнения должны рассматриваться в контексте основного заболевания, так как чаще всего они являются следствием его неблагополучного течения.
По времени возникновения все осложнения подразделяют на ранние и поздние.
Ранние осложнения развиваются в течение первых 48 ч после операции — это острая дыхательная и сердечно-сосудистая недостаточность, кровотечение из зоны оперативного вмешательства.
Поздние осложнения возникают после 2 сут с момента окончания операции — нагноение, абсцесс, флегмона, пневмония, перитонит, пролежни, тромбоэмболия и др. Деление на ранние и поздние осложнения всегда условно, ибо как те, так и другие могут возникать в любое время.
Диагностика послеоперационных осложнений требует принятия срочных мер с целью их устранения.
Учебное пособие
Николай Алексеевич Ефименко, Валерий Евгеньевич Розанов, Петр Николаевич Зубарев
РУКОВОДСТВО
ПО ОБЩЕЙ ХИРУРГИИ
Зав. редакцией Т. П. Осокина Научный редактор Т. Н. Лосева Художественный редактор С. Л. Андреев Технический редактор Н. А. Биркина Корректор Т. Г. Ганина
Подписано к печати 16.02.2006. Формат бумаги 70x100 '/,6. Бумага офсетная № 1. Гарнитура Тайме. Печать офсетная. Усл. печ. л. 61,10. Усл. кр.-огт. 139,10. Уч.-изд. л. 67,56. Тираж 3000 экз. Заказ № 1211
9785225046828
ISBN 5-225-04682-7 ОАО «Издательство «Медицина». 119992, Москва, ул. Б. Пироговская, д. 2, стр. 5.
9"|7 8 5 225"046 82 8
Отпечатано в ОАО «Типография «Новости» 105005, Москва, ул. Фр. Энгельса, 46
