
- •Часть I. Введение в предмет 9
- •2.1. Организация хирургической помощи
- •Часть I I
- •Глава 3. Общий уход
- •4.6. Отделение реанимации и интенсивной терапии
- •Глава 5. Асептика
- •5.1. Виды и распространенность хирургической инфекции
- •Глава 6. Антисептика
- •Глава 7. Боль и обезболивание
- •I. Оценка общего состояния больных
- •II. Оценка объема и характера операции
- •III. Оценка характера анестезии
- •Глава 8. Переливание крови и ее компонентов
- •0(1)Ар а(н)в в(ш)а ab(IV)0
- •8.4. Трансфузионные средства
- •I. Прямое (непосредственное) переливание крови
- •II. Непрямое (опосредованное) переливание крови
- •III. Обратное переливание (реинфузия) крови
- •Глава 9. Водно-электролитные нарушения
- •9.1. Основные причины нарушений водно-электролитного баланса
- •Глава 10. Нарушения свертывания крови у хирургических больных и методы их коррекции
- •10.1. Коагуляционная система
- •Глава 11. Кровотечение
- •II. Вид кровоточащего сосуда:
- •III. Клинические проявления:
- •Глава 12. Питание хирургических больных
- •12.4.1.1. Зондовое питание
- •Глава 13. Эндогенная интоксикация в хирургии и принципы ее коррекции
- •13.1. Основные виды эндотоксикоза у хирургических больных
- •Глава 14. Неоперативная хирургическая техника
- •14.1. Десмургия
- •14.1.1. Основные перевязочные материалы
- •14.13, Б).
- •14.3.2.6. Пункция плевральной полости
- •Глава 15. Обследование хирургических больных
- •Глава 16. Критические нарушения жизнедеятельности у хирургических больных
- •Глава 17. Основы гнойно-септической хирургии
- •17.2.1. Фурункул
- •17.2.4. Рожа
- •17.4.2. Паротит
- •18.4. Травма груди
- •Повреждения живота
- •18.10.3. Электротравма
- •19.2.2. Лечение и профилактика тромбоэмболии венозных сосудов
- •19.4. Некроз
- •20.1. Общая характеристика опухолей
- •20.4. Клиническая диагностика опухолей
- •20.5. Лечение онкологических больных
- •22.1. Эхинококкоз
- •22.3. Аскаридоз
- •23.1. Пороки развития костей черепа
- •23.2. Пороки развития головного мозга
- •23.3. Пороки развития лица
- •26.1. Предоперационный период
14.13, Б).
В первом случае ходы бинта циркулярно прикрывают друг друга полностью, во втором — повязку начинают с дистальных отделов плеча круговыми оборотами бинта, перекрывая предыдущие ходы.
• При ампутации плеча повязку накладывают по типу колосовидной по вязки на плечевой сустав с возвращающимися ходами бинта через культю и закрепляют спиральными турами на плече (рис. 14.14, а).
На культю плеча накладывают и технически более простые повязки (рис.
14.14, б, в), начиная повязку с укладывания плоскости бинта типа «порту пеи» вокруг грудной клетки.
При ампутации предплечья повязка начинается круговым туром в нижней трети плеча, затем бинт спускают вдоль предплечья через культю его, возвращают вверх и закрепляют круговыми турами на предплечье.
Колосовидная повязка на область плечевого сустава (рис. 14.15, и) накладывается через здоровую подмышечную впадину по передней стороне груди, переходит на плечо, обойдя его по передней, наружной и задней поверхности, проходит сзади в подмышечную ямку, а из нее на спину, через переднюю и боковую поверхность плеча, где этот ход пересекается с предыдущим. Далее бинт ведут по спине в направлении подмышечной впадины здоровой стороны. Отсюда начинается повторение первого хода, затем несколько выше повторяют второй ход и т. д.
При наложении восьмиобразной повязки (рис. 14.15, б) начало бинта укладывают в межлопаточном пространстве.
Повязка на всю руку начинается в виде перчатки на пальцы и продолжается спиральной повязкой с перегибами до области плеча, где переходит в простую спиральную и заканчивается колосовидной повязкой (рис. 14.16, а).
При наложении повязки Жюдена (рис. 14.16, б) положение руки в супинации предплечья и острый угол в локтевом суставе.
Параллельно-крестообразную повязку (рис. 14.16, в) начинают с цирку-лярно-спиральных ходов в области кисти и предплечья с закреплением в области запястья. Далее бинтование продолжают вертикально вверх по сосковой линии здоровой стороны на надплечье (1). На спине ход бинта продолжают косо вниз под локоть больной стороны. Бинтование спереди продолжают из-под локтя вертикально вверх по больному плечу на надплечье (3). Ход бинта (4) на спине ведут косо вниз под кисть больной конечности. Обведя область лучезапястного сустава, бинт (5) направляют вертикально на здоровое надплечье, типично перекрывая предыдущий восходящий ход (1). На спине бинтование ведут косо вниз под локоть больной конечности (6). Дальнейший ход бинта (7) спереди продолжают косо вверх по грудной клетке на здоровое надплечье. Типично перекрывая предыдущий ход (6), бинтование на спине продолжают вновь косо вниз под локоть больной ко-
285
Рис. 14.14. Повязки на культю
плеча.
а — колосовидная; б — упрощенная
по Г. И. Сергееву-J;
в — по Г. И.
Сергееву- II.


Рис. 14.15. Повязки на область плечевого сустава. а — колосовидная; б — восьмиобразная.
286
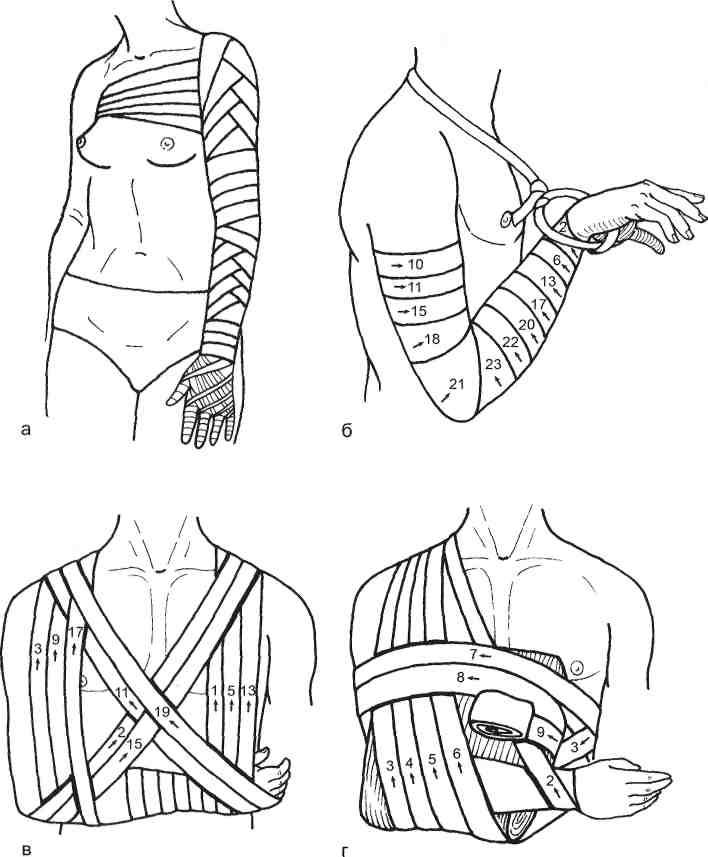
Рис. 14.16. Повязки на всю руку.
а — тедениановское бинтование; б — Жюдена; в — параллельно-крестообразная; г — на клиновидной подушке.
нечности (8). Из-под локтя ход бинта (9) ведут вверх на больное надплечье, перекрывая восходящий ход (3). На задней поверхности грудной клетки бинт (10) продолжают косо вниз под кисть больной конечности, типично перекрывая нисходящий ход (4). Одновременно перекрещиваются аналогичные туры к области локтя (2, 6, 8). Обводя кисть в области лучезаляст-ного сустава, бинтование (11) ведут косо вверх на больное надплечье, образуя первый перекрест косых восходящих ходов на груди. Для полной фиксации верхней конечности к туловищу аналогичные этапы бинтования повторяют.
287
Р ис.
14.17. Спиральная повязка на живот,а—Г. И. Сергеев-I;
б — Г. И. Сергеев-Н.
ис.
14.17. Спиральная повязка на живот,а—Г. И. Сергеев-I;
б — Г. И. Сергеев-Н.
Прочная повязка на клиновидной подушке (рис. 14.16, г) достигается при соблюдении следующих этапов ее исполнения: фиксации верхней конечности и
\\[ у I \ II / клиновидной подушки к
II / а » ' • ' туловищу; фиксации
верхней конечности к клиновидной подушке.
На область верхней части живота можно наложить спиральную повязку, бинтуя снизу вверх, а повязку на нижнюю часть живота необходимо закреплять на бедрах (рис. 14.17, а, б).
Колосовидная повязка на паховую область закрывает нижнюю часть живота, верхнюю часть бедра, область ягодицы, наружную поверхность верхней трети бедра и таза и паховую область (рис. 14.18, а).
Круговым ходом укрепляют бинт вокруг живота, потом бинт ведут сзади наперед по боковой и передней поверхности бедра, затем обводят бедро сзади и в паховой области пересекают им предыдущий ход. Поднимая бинт по передней поверхности таза, им обводят туловище сзади и ведут опять в паховую область, повторяя второй и четвертый ходы. Повязку закрепляют круговыми ходами вокруг живота. Перекрест туров нужно располагать по одной линии, при этом ходы бинта образуют рисунок колоса (рис. 14.18, б).
Двустороннюю колосовидную повязку на область таза начинают круговым ходом вокруг живота (рис. 14.18, в—д). Бинт ведут по передней поверхности живота через левый пах, затем делают первые ходы колосовидной повязки левого паха. Обойдя туловище, делают несколько оборотов колосовидной повязки правого паха, возвращаются в левый пах, затем опять в правый пах и т. д. Повязку укрепляют круговыми ходами вокруг живота.
Повязки на культю бедра делают по типу возвращающихся (рис. 14.19, а). Для прочности их фиксируют выше близлежащего сустава.
При наложении повязки на бедро пользуются обычно спиральной повязкой с перегибами, укрепляя ее в верхней трети к тазу ходами колосовидной повязки.
Повязки на колено накладывают при полусогнутом коленном суставе (рис. 14.19, б). Начинают с кругового хода через наиболее выстоящую часть надколенника, затем делают подобные же ходы спереди поочередно ниже и выше предыдущего, и сзади, почти покрывая предыдущий ход. При разогнутом же положении колена на него накладывают повязку по типу вось-миобразной (рис. 14.19, в), делая круговые обороты выше и ниже коленного сустава и косые с перекрестом в подколенной ямке.
На область голени повязку накладывают по типу обычной спиральной с перегибами (рис. 14.19, г) и возвращающейся — на культю голени (рис. 14.19, д).
288

Рис. 14.18. Повязки на область таза и промежность.
а — колосовидная на паховую область; б — колосовидная на тазобедренный сустав; в — двусторонняя колосовидная на область таза; г — колосовидная на промежность; д — на таз.
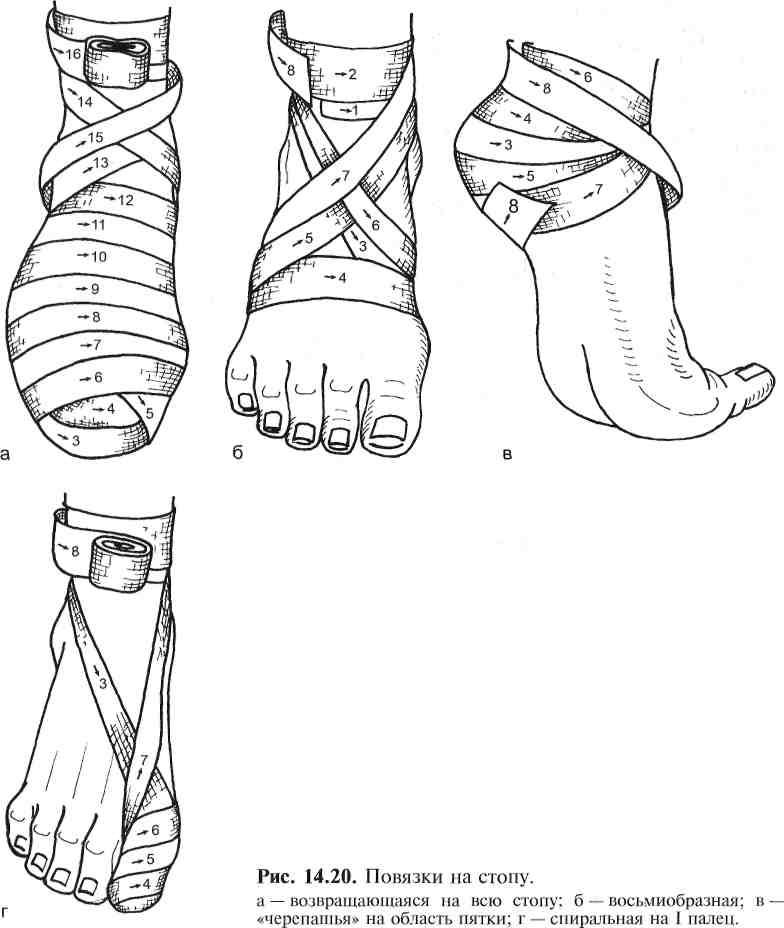
Если нужно закрыть всю стопу, включая и пальцы, то, сделав круговой ход (рис. 14.20, а) у лодыжек, повязку продолжают продольными ходами, идущими от пятки к большому пальцу по боковым поверхностям стопы. Эти ходы должны быть наложены совсем слабо, без натяжения.
Чтобы закрыть область голеностопного сустава, можно пользоваться повязкой по типу восьмиобразной (рис. 14.20, б). Начинают ее круговым ходом выше лодыжек, спускаясь наискось через тыл стопы, а затем делают ход вокруг стопы, затем, поднимаясь вверх на голень по тылу ее, пересекают второй ход. Такими восьмиобразными ходами прикрывают весь тыл стопы и закрепляют круговыми ходами вокруг лодыжек.
Область пятки можно закрыть по типу расходящейся черепашьей повязки (рис. 14.20, в). Повязку начинают круговым ходом через наиболее выступающую часть, затем к нему прибавляют ходы выше и ниже первого.
289
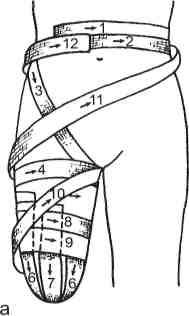

I
1


а — на культю бедра; б, в — «черепашья» на область коленного сустава (б — при полусогнутом коленном суставе и в — при разогнутом); г — спиральная на голень; д — возвращающаяся на ампутационную культю голени.
Эти ходы желательно укрепить косым ходом сбоку, идущим сзади вперед и под подошву, чтобы затем продолжить ходы бинта выше и ниже предыдущих.
При наложении спиральной повязки отдельно бинтуют обычно только один большой палец, причем повязку делают так же, как и на руке, укрепляют ее вокруг лодыжек (рис. 14.20, г), остальные пальцы закрывают вместе со всей стопой.
Отвердевающие иммобилизирующие бинты могут быть на полиуретано-вой основе (рис. 14.21).
Давящие повязки могут быть наложены на те области тела, где сдавление не грозит нарушением дыхания (шея) или кровоснабжения (подкрыльцовая ямка). При наложении бинтовой повязки давление может быть создано либо за счет тугого бинтования, либо с помощью мягкого пелота (комок ваты, рулон бинта), помещенного поверх ватно-марлевой подстилки. Последний прием удобен, так как позволяет при необходимости создать давление в области сосудов. Обороты бинта ведут поверх пелота.
Повязки этой группы в свою очередь подразделяют на бинты для создания легкой, средней, высокой и очень высокой компрессии (рис. 14.22, а-д).
290
14.2. Транспортная иммобилизация
Транспортная иммобилизация является важным средством профилактики шока и жировой эмболии, ранних инфекционных осложнений и вторичных кровотечений. Следует помнить, что обезболивание и иммобилизация дают выраженный психотерапевтический эффект. Транспортную иммобилизацию поврежденных конечностей осуществляют или подручными средствами, или специальными транспортными шинами.
291

авт., 2002).
14.2.1. Правила транспортной иммобилизации
Транспортную иммобилизацию осуществляют с соблюдением определенных правил.
а Следует максимально сокращать срок от момента получения травмы до наложения транспортных шин; по возможности выполнять иммобилизацию непосредственно на месте травмы.
Наложению транспортных шин должно предшествовать введение обезболивающих средств.
Транспортные шины следует накладывать поверх обуви и одежды.
а Раны необходимо защищать асептической повязкой до фиксации транспортной шиной.
ж При артериальном кровотечении из раны кровоостанавливающий жгут следует накладывать непосредственно выше раны, после чего транспортные шины фиксировать так, чтобы, во-первых, жгут был хорошо виден и, во-вторых, при необходимости его можно было снять, не нарушая иммобилизации конечности.
а Шину перед наложением следует подогнать по размеру и форме поврежденной конечности и отмоделировать так, чтобы конечность была
292

а — эластичный среднерастяжимый для легкой компрессии; б — эластичный сильнорастяжимый для средней компрессии; в — эластичный сильнорастяжимый для высокой компрессии; г — эластичный малорастяжимый для высокой компрессии; д — многослойная компрессионная система Профор [Назаренко Г. И. и др., 2002].
293
фиксирована в среднефизиологическом положении, обеспечивающем максимальное расслабление мышц.
▲ Проволочную лестничную или фанерную шину перед применением выстилают заранее приготовленной ватно-марлевой прокладкой, а при ока зании помощи на поле боя или на месте происшествия используют для этого подручный материал (трава, сено). Это предотвращает сдавление мяг ких тканей и образование пролежней, а в холодное время года — контакт ное отморожение. Между шиной и костными выступами (лодыжки, мы щелки, гребни подвздошных костей) помещают ватно-марлевые подушечки или другие мягкие прокладки.
а При осуществлении транспортной иммобилизации следует обездвиживать по крайней мере 2 смежных сустава, а при переломах бедренной и плечевой костей — 3 сустава.
Транспортные шины фиксируют к поврежденной конечности равномерными турами марлевого или бязевого бинта; бинтование не должно быть тугим, чтобы не нарушить кровообращение в конечности. В местах, где бинт может сползти, перекресты туров бинта следует крепить швами или булавками.
В холодное время года иммобилизированную конечность нужно утеплить.
Транспортную иммобилизацию при переломах шейного отдела позвоночника осуществляют наложением ватно-марлевой повязки или двумя предварительно отмоделированными лестничными шинами. При переломах грудного и поясничного отделов позвоночника пострадавшего укладывают для транспортировки на щит, который прикрывают любой мягкой тканью.
При переломах костей таза транспортную иммобилизацию осуществляют так же, как и при переломах грудного и поясничного отделов позвоночника, но пострадавшему придают положение «лягушки»: сгибание в коленных и тазобедренных суставах, для этого под коленные суставы подклады-вают валик (любую туго свернутую ткань).
14.2.2. Средства транспортной иммобилизации
Для иммобилизации верхней конечности (рис. 14.23, а—г) используют лестничные, фанерные шины, косынки. При переломах ключицы, лопатки осуществляют наложение марлевой повязки Дезо. При повреждениях плечевого сустава, плечевой кости и локтевого сустава применяют длинную лестничную шину, которую накладывают от кончиков пальцев до противоположного плечевого сустава и фиксируют к туловищу бинтом, косынкой или ремнем. Поврежденное предплечье и лучезапястный сустав иммобилизуют короткой лестничной шиной от кончиков пальцев до верхней трети плеча; при повреждениях кисти используют фанерную шину до локтевого сустава. В этих случаях верхнюю конечность подвешивают на бинте или ремне. При транспортной иммобилизации верхней конечности плечо должно быть приведено к туловищу, локтевой сустав согнут под углом 90°, предплечье — в среднем положении между супинацией и пронацией, кисть — в положении тыльной флексии, что достигается с помощью ватно-марлевого валика, вложенного в ладонь пострадавшего.
При повреждениях тазобедренного сустава, бедренной кости и коленного сустава иммобилизацию осуществляют шиной Дитерихса {рис. 14.24, а—в) или тремя длинными лестничными шинами (рис. 14.25, а, б): по задней по-
294
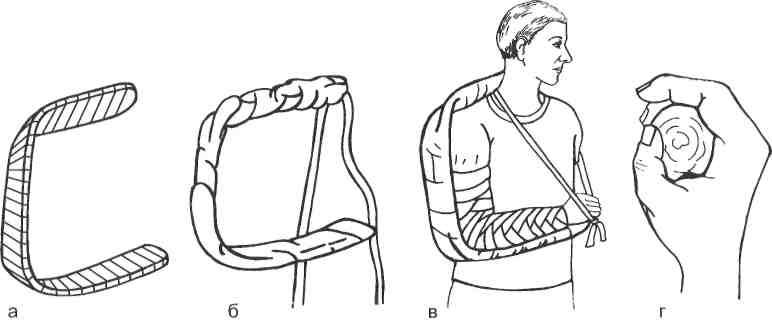
Рис. 14.23. Транспортная иммобилизация верхней конечности лестничной шиной.
а — моделирование шины; б — прибинтовывание к шине ватно-марлевой прокладки, а также прикрепление 2 лямок для связывания концов шины; в — укладка верхней конечности на шину и ее фиксация к ней; г — оптимальное положение кисти при транспортной иммобилизации.

Рис. 14.24. Транспортная иммобилизация нижней конечности шиной Дитерихса.
а — элементы конструкции шины — деревянные бранши и подошва; б — схема транспортной иммобилизации левой нижней конечности шиной Дитерихса; в — схема выполнения вытяжения нижней конечности с помощью закрутки.
295
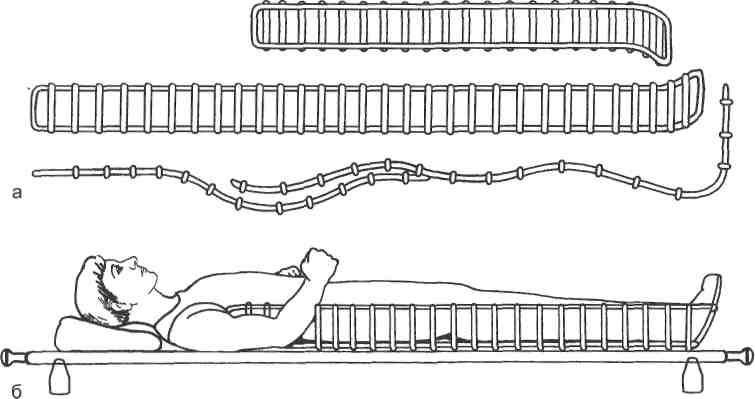
Рис. 14.25. Временная иммобилизация нижней конечности при переломах бедра, повреждениях тазобедренного и коленного суставов лестничными шинами.
а — моделирование шин и связывание их между собой; б — внешний вид раненого после иммобилизации поврежденной нижней конечности лестничными шинами на носилках.
верхности от пальцев стопы до середины спины, по внутренней — до промежности и по наружной поверхности поврежденной конечности до подмышечной впадины.
14.2.3. Гипс и гипсовые повязки
Гипс является лучшим, наиболее удобным и дешевым материалом при многих формах переломов. Медицинский гипс получают из гипсового камня (сернокислая известь), прокаливая его в специальных печах при температуре не выше 130 °С. В результате гипсовый камень теряет воду, становится хрупким и легко растирается в мелкий белый порошок. Медицинский гипс должен быть белым, тонко промолотым, мягким на ощупь, не иметь комков, быстро затвердевать и быть прочным в изделиях.
Выполняя гипсовые работы, следует брать 2 весовые части гипса на одну часть воды. При излишке воды замедляется затвердение гипса. При высокой температуре гипс затвердевает быстрее, при низкой — медленнее. Оптимальными являются фабричные гипсовые бинты.
Применение гипсовых повязок требуется в '/з случаев всех переломов костей, причем гипсовые лонгеты используют в 2 раза чаще, чем глухие циркулярные повязки.
Гипсовые повязки используют как для транспортной иммобилизации, так и с лечебной целью.
Перед применением гипсовый бинт берут двумя руками с обоих концов (чтобы при переноске гипс не высыпался) и кладут в таз с водой так, чтобы она покрывала его. После того как бинт промокнет (об этом судят по прекращению выделения пузырьков воздуха), его вынимают и отжимают, захватывая двумя руками с обоих концов так, чтобы не вытекал намокший гипс. Выкручивать бинт не рекомендуется.
296

Рис. 14.26. Места (а, б), которые необходимо защищать от давления гипсовой повязкой.
Гипсовые повязки бывают с мягкой подкладкой и бесподкладочные. Гипсовые повязки с мягкой подкладкой применяют при лечении ортопедических заболеваний или после ортопедических операций. Предварительно конечность покрывают слоем ваты. Бесподкладочные гипсовые повязки обычно используют при лечении переломов. Накладывают их непосредственно на кожу. На теле человека много участков, где кости лежат непосредственно под кожей (костные выступы). Для профилактики пролежня от сдавления гипсовой повязкой, перед ее наложением нужно хорошо защитить костные выступы, накладывая на них ватные подушечки (рис. 14.26, а, б).
Некоторые виды гипсовых повязок представлены на рис. 14.27, а—з.
В особо сложных случаях применяют специальные гипсовые повязки (рис. 14.28, а—г).
Циркулярную гипсовую повязку накладывают на длительный срок, поэтому ее называют постоянной. Как правило, ее нельзя использовать вторично. В некоторых случаях возникает необходимость в изготовлении съемной повязки, которая может быть снята на время и наложена на конечность повторно. Для этой цели целесообразно изготовить глубокую лонгету, которая должна охватывать 2/3 окружности конечности. Ее можно сделать из широких гипсованных бинтов или выкроенных из марли гипсованных пластов. Лонгета должна быть прочной и состоять из 8 слоев для нижней и из 5— 6 слоев для верхней конечности. После придания сегментам конечности необходимого положения и фиксации их во время наложения лонгеты ее хорошо моделируют, а затем укрепляют марлевым бинтом. Когда повязка затвердеет, ее снимают, обрезают края и при необходимости закругляют с помощью гипсовой кашицы. Только после того как лонгета хорошо высохнет, ее можно накладывать на конечность. К конечности лонгету прибинтовывают мягким бинтом и по мере надобности снимают (рис. 14.29).
При некоторых переломах лонгеты применяют и в качестве постоянных гипсовых повязок: лонгету накладывают на конечности после сопоставления отломков и снимают после сращения перелома.
297



Рис. 14.27. Гипсовые повязки.
а — циркулярная; б — окончатая; в — мостовидная; г — «сапожок»; д, е — повязка-портупея; ж — круговая на верхнюю конечность; з — торакобронхиальная; и — круговая тазобедренная.
298

При наложении гипсовой повязки одному из помощников поручают удерживать поврежденную конечность. Он должен помнить, что конечность будет зафиксирована гипсовой повязкой в том положении, в каком он будет ее держать, поэтому ему следует внимательно следить за тем, чтобы конечность все время оставалась в приданном ей положении. В противном случае вправленные отломки сломанной кости могут сместиться. Особенно осторожным нужно быть в моменты перехватывания рук для пропускания бинта, так как в это время нельзя ослаблять общего натяжения конечности. Конечность следует держать всей ладонью, не допуская давления отдельными пальцами, чтобы не образовались вмятины в неокрепшем гипсе, до тех пор пока гипсовая повязка достаточно окрепнет.
За гипсовой повязкой необходимы наблюдение и уход, особенно в первые дни, когда она чаще всего ломается. Нужно следить, чтобы больной с гипсовой повязкой лежал спокойно, не поворачивался без разрешения и помощи медицинского персонала. Повязка не должна прогибаться в области суставов, так как именно в этих местах она чаще всего ломается. Для
299

этого под повязку подкладывают мешочки с песком таким образом, чтобы между постелью и повязкой не было свободного пространства. Те места в повязке, в которых образуются трещины, нужно укрепить циркулярными турами гипсового бинта. Рассеченная гипсовая повязка после спадения отека и исчезновения синюш-ности также должна быть укреплена циркулярными бинтами.
Для снятия или замены гипсовой повязки пользуются специальными инструментами (рис. 14.30).
Особенно осторожно нужно рассекать бесподкладочную повязку, так как она лежит непосредственно на коже и последнюю легко поранить. Для правильного разрезания гипса нижнюю браншу ножниц нужно направлять параллельно повязке, а не под углом к ней. Вогнутую часть повязки удобнее всего распилить специальной пилой. После рассечения повязки края ее раздвигают и таким путем освобождают загипсованную часть туловища или конечность. Кожу протирают ватой или марлей, смоченной в теплой воде, и насухо вытирают.


 14.3.
Инъекции, пункции и инфузии
14.3.
Инъекции, пункции и инфузии
14.3.1. Инъекции
Инъекция (лат. inectio — вбрасывание, син. спрыскивание) — введение лекарственных веществ в организм с помощью шприца. Различают внут-рикожные, подкожные, внутримышечные, внутривенные, внутриартери-альные, внутрилимфатические инъекции; их также делают в полости внутренних органов, внутрисердечно (см. Внутрисердечные пункции), в спинномозговой канал (см. Спинномозговая пункция).
Шприц представляет из себя конструкцию в виде насоса; состоит из полого цилиндра и поршня, с помощью которого нагнетается лекарственный препарат. Один конец шприца свободно открывается — он служит для введения поршня в шприц. На другом конце шприц заканчивается в виде наконечника, который служит для соединения шприца с иглой. Инъекционная игла представляет из себя тонкий металлический цилиндр, один конец которого скошен и заострен. Величина среза имеет различный угол. На другом конце иглы имеется специальная муфта, соединяющая ее со шприцем. В практике используют различные по объему шприцы — от 2 до 20 мл. Для введения инсулина предназначены специальные инсулиновые шприцы. Шприц с иголкой, заполненный лекарственным препаратом, пинцет и шарики, смоченные спиртом, находятся в медицинском лотке.
• Вскрывают стерильный пластиковый пакет и извлекают из него шприц. Иглу, не извлекая из контейнера, соединяют со шприцем.
Лекарственные средства для инъекций находятся во флаконах или ампулах. Перед набором в шприц необходимо обязательно убедиться в правильности назначенного средства, его дозировки, сроке годности. Для этого следует внимательно прочитать маркировку на флаконе или ампуле, содержащих лекарственный препарат.
Для забора лекарственного средства из флакона следует удалить алюминиевую пластинку, которая прикрывает пробку, закупоривающую флакон. После этого поверхность пробки обрабатывают шариком, смоченным спиртовым раствором, и во флакон вводят иглу, соединенную со шприцем. Если во флаконе находится сухое вещество, которое необходимо растворить, то в него предварительно набирают растворитель (физиологический раствор, новокаин и др.), который затем вводят во флакон. Не вынимая иглы из флакона, потряхивают его до полного растворения препарата. После этого готовый раствор набирают в шприц.
Для набора лекарственного препарата из ампулы специальной пилочкой надпиливают узкую часть ампулы или в соответствии с маркировкой на ней. С помощью шарика, смоченного спиртом, обрабатывают место надпила и верхнюю часть ампулы отламывают.
В ампулу вводят иглу, соединенную со шприцем. На боковой стенке его имеется градуированная шкала, которая позволяет вводить точный объем лекарственного средства. Ранее промышленность выпускала стеклянные шприцы с металлическим поршнем. При стерилизации таких шприцев необходимо было обязательно извлекать из него поршень, так как при нагревании вследствие различных свойств теплопроводности стекла и металла это могло привести к повреждению шприца. В настоящее время в практической деятельности используют только один шприц такой конструкции — шприц Жане объемом около 200 мл для промывания. Во всех остальных
301

Рис. 14.31. Области вы полнения подкожных инъекций.
случаях применяют одноразовые шприцы из пластического материала (поливинилхлорид). Шприцы стерилизуют в заводских условиях; в пакет упакована также игла в отдельном контейнере. Иглы имеют различную длину (от 1,6 до 90 мм) и диаметр (от 0,4 до 2 мм).
Выполнение инъекций:
Во избежание аллергических реакций перед инъекцией у больного следует собрать аллергологиче-ский анамнез.
При проведении инъекций необходимо соблюдать правила
асептики и антисептики. Медицинская сестра в обязательном порядке обрабатывает руки — моет их под проточной водой с мылом, после чего вытирает насухо и обрабатывает спиртом.
Для проведения инъекций необходимо подготовить стерильный набор. Создавая разряжение в шприце путем выдвигания поршня наружу, набирают раствор из ампулы. Во время забора препарата в шприц может попасть воздух, который удаляют движением поршня в шприце по направлению к игле, при этом шприц держат вертикально вверх.
Для выполнения инъекции используют другую стерильную иглу.
Инъекции лучше выполнять, когда пациент сидит или лежит, так как возможен обморок и травматическое повреждение при падении больного. У «ходячих» больных инъекции выполняют в процедурном кабинете; у тяжелобольных — в палате.
Внутрикожные инъекции. Для выполнения внутрикожной инъекции после обработки места инъекции шариком, смоченным спиртом, натягивают кожу в области предполагаемой инъекции. В кожу вводят конец иглы срезом вверх. Для правильного выполнения инъекции игла должна располагаться как можно более параллельно коже.
Подкожные инъекции. Для выполнения подкожной инъекции выбирают области тела, в которых выражена хорошо подкожная клетчатка. Обычно используют наружную поверхность плеча, бедра, живота, подлопаточную
302
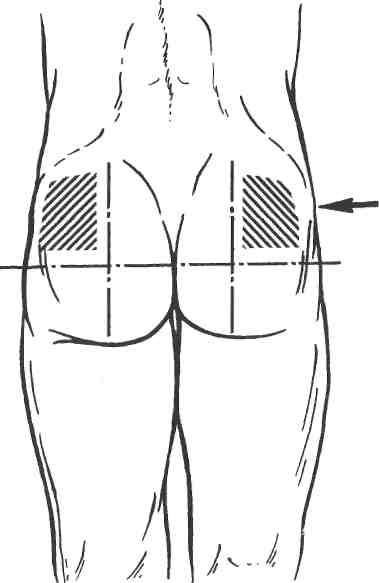
Рис. 14.32. Места выполнения внутримышечных инъекций.
Единственное
безопасное
место для
инъекции в
ягодицу
область (рис. 14.31).
После обработки места инъекции раствором антисептика кожу берут в складку, в основание которой под острым уг лом вводят иглу, а за тем, перемещая пор шень, вводят лекарст венный препарат.
Внутримышечные инъекции. Для проведения внутримышечных инъекций используют наиболее длинные иглы. Областями тела для таких инъекций являются наружноверхние квадранты ягодиц, передние и верхненаружные участки бедер,
подлопаточная область, передненаружные отделы дельтовидных мышц, большие грудные мышцы (рис. 14.32). Для выполнения инъекции растягивают кожу в месте инъекции, иглу вводят перпендикулярно коже на глубину 5—7 см. Чтобы убедиться, что игла не попала в просвет сосуда, перед введением раствора поршень незначительно оттягивают наружу. При введении лекарственного средства иглу необходимо медленно извлекать из тканей — тогда вводимый раствор будет равномерно распределяться в тканях. Следует избегать введения препарата под фасции. После введения лекарства на место инъекции накладывают спиртовой шарик. Наиболее часто для внутримышечных инъекций используется область ягодиц. Во избежание повреждения нервных стволов место инъекции располагается строго в верхненаружном квадранте ягодицы.
Осложнения инъекций:
а оставление иглы в тканях в результате поломки иглы; требует оперативного вмешательства;
поломка иглы в результате дефектов при их изготовлении (конец иглы недостаточно острый), при неправильной технике инъекции (оказывается сильное давление при введении иглы), внезапном изменении поведения больного (сопровождается резким сокращением мышц);
повреждение нервных стволов, обычно при неправильной технике внутримышечных инъекций в ягодицы. Следует помнить, что такое осложнение наиболее часто встречается у истощенных больных со слабо выраженной мускулатурой даже при соблюдении техники выполнения инъекции;
303
развитие гнойного воспаления в области инъекции обусловлено не соблюдением асептики при выполнении инъекций;
медикаментозная эмболия вследствие попадания в просвет сосуда лекарственного средства (при курсовом лечении препаратами ртути или висмута) с последующим некрозом тканей в области инъекции;
ж грозным осложнением является постинъекционный (сывороточный) гепатит.
Внутривенные инъекции (см. Пункция и катетеризация вен). По сравнению с другими инъекциями данный метод позволяет вводить препараты, которые при подкожной или внутримышечной инъекции вызывают резкое раздражение тканей. Кроме того, данный метод позволяет точно дозировать вводимый препарат и получать быстрый эффект от его введения.
Применяют также внутриартериальные, внутрилимфатические, спинномозговые, внутрикостные инъекции, а также инъекции во внутренние органы.
14.3.2. Пункции
I Пункция (лат. punctio — укол) — прокол иглой тканей, полостей и органов человеческого тела с лечебной и диагностической целью.
14.3.2.1. Пункция сосудов 14.3.2.1.1. Венепункция
Для венепункции чаще всего используют поверхностные вены в области локтевого сгиба; в отдельных случаях — вены тыльной поверхности стопы или кисти. В настоящее время широко распространена пункция и катетеризация крупных венозных стволов — подключичной вены, яремной вены и др.
При пункции вен локтевого сгиба под локоть пациента подкладывают подушку, на плечо накладывают жгут. Больного просят несколько раз с усилием сжать и разжать пальцы кисти. После этого более отчетливо кон-турируются подкожные вены. Место пункции обрабатывают спиртом. В месте пункции натягивают кожу и пальцами фиксируют вену, которая хорошо контурируется под кожей. Проверяют проходимость иглы и отсутствие воздуха в шприце. Иглу вводят срезом вверх под острым углом к стенке вены по направлению тока крови. Сначала прокалывают кожу, затем стенку вены, прилежащую к коже. Для того чтобы убедиться, что игла находится в просвете вены, поршень шприца потягивают наружу. При нахождении иглы в вене в шприце появляется кровь. Осторожно снимают жгут, просят больного разжать кулак и вновь проверяют поступление крови в шприц. Делать это необходимо в связи с тем, что после снятия жгута острие иглы может упираться в стенку вены и тогда раствор попадает в стенку вены или паравазально. Убедившись в правильном положении иглы, медленно вводят лекарственный препарат. После введения иглу извлекают, к месту пункции прикладывают шарик со спиртом и фиксируют руку в гемостатическом положении (сгибают в локтевом суставе). Венепункцию применяют для длительного введения лекарственных средств (инфу-зионная терапия).
Для инфузионной терапии используют специальную систему, состоящую из полиэтиленовой трубки длиной 1,5 м, диаметром около 0,4 см. На од-
304
ном конце трубки имеется муфта, с которой соединена игла в защитном футляре. Ближе к этому концу на трубке находится зажим, который позволяет регулировать скорость введения лекарственных средств. Другой конец трубки соединен с капельницей, противоположный конец которой заострен в виде иглы для прокалывания пробок флаконов, содержащих лекарственные препараты. Сбоку капельницы имеется отверстие (воздуховод), которое закрыто пробкой.
Подготовка системы для переливания растворов
Систему извлекают из целлофанового пакета.
Снимают колпачок с пластиковой иглы, расположенной на капельнице.
Иглу вводят во флакон с лекарственным средством путем протыкания пробки флакона.
Закрывают зажим на системе, бутылку переворачивают и устанавливают в штатив.
Заполняют капельницу до половины объема. Открывают воздуховод на капельнице, снимают колпачок с инъекционной иглы, открывают зажим до полного вытеснения воздуха из системы. Когда система заполнилась раствором полностью, зажим закрывают.
Производят венепункцию инъекционной иглой. После венепункции иглу фиксируют к коже, отсоединяют ее от шприца и соединяют с системой для переливания.
Открывают зажим и с его помощью выбирают скорость инфузии. Раствор вводится с определенной скоростью, обычно 60 кап/мин.
В последнее время для проведения инфузионной терапии используют периферические катетеры, представляющие собой полые трубки из полимерного материала диаметром 1 мм. Трубка заканчивается на конце муфтой, в которой имеется павильон для соединения с системой для переливания инфузионных растворов. Внизу у муфты имеется два лепестка, которые образуют площадку для крепления катетера к коже. Лепестки могут фиксироваться к коже с помощью пластыря или подшиваться к ней — для этого в лепестках имеются отверстия. На верху муфты имеется еще один павильон для введения лекарственных препаратов. Отверстие павильона закрывают пробкой, которая фиксирована к муфте. В катетер вставлена игла, которая несколько выступает за его конец. На другом конце катетера имеется пробка с резьбой. Катетер стерилизуется в заводских условиях и находится в заводской упаковке.
Периферический катетер ставят так же, как проводят венепункцию обычно иглой. При появлении крови в муфте, свидетельствующей о расположении катетера вместе с иглой в просвете сосуда, иглу удаляют из катетера и одновременно продвигают катетер по направлению к сосуду. После этого катетер фиксируют к коже, а к муфте присоединяют систему для переливания инфузионных растворов.
Для длительных инфузий в настоящее время используют специальные приборы — инфузоматы. Они позволяют автоматически поддерживать скорость введения препаратов.
Осложнения венепункций
• При несоблюдении техники возможны повреждение стенки вены, не прилежащей к коже, попадание препарата в окружающие ткани и об разование паравазальной гематомы.
305
Попадание лекарственных препаратов в окружающие ткани приводит к развитию инфильтрата, что в дальнейшем может привести к некрозу мягких тканей; после инъекций, а чаще после вливаний в месте венепункции может возникать воспаление стенки вены, в результате чего на этом уровне образуется тромб и развивается тромбофлебит. Тромбофлебит требует активного лечения, так как возможна эмболия с летальным исходом.
Воздушная эмболия реальна при проведении инфузионной терапии.
При гемотрансфузиях возможно заражение любым инфекционным заболеванием.
14.3.2.1.2. Пункция и катетеризация крупных венозных сосудов
Пункция и катетеризация подключичной вены. Для выполнения данной процедуры больной принимает горизонтальное положение. Подключичную область обрабатывают раствором антисептика, отграничивают стерильными салфетками. Проводят местную анестезию 0,5 % раствором новокаина в месте пункции — точке пересечения ключицы и I ребра. Длинной иглой со шприцем, заполненным физиологическим раствором, прокалывают кожу и направляют иглу под ключицей в медиальном направлении. Игла должна быть постоянно в горизонтальном положении, по возможности параллельно поверхности тела, срез иглы повернут вниз. Иглу медленно продвигают по направлению к яремной вырезке, поршень в шприце потягивают наружу. При появлении венозной крови в шприце иглу отсоединяют от шприца, при этом канюлю иглы закрывают пальцем, чтобы избежать попадания воздуха в венозную систему. Через просвет иглы вводят проводник на глубину 15 см, после чего иглу извлекают. При этом необходимо придерживать проводник, чтобы не удалить его вместе с иглой. Для проведения катетера по проводнику предварительно проводят буж, создавая туннель для проведения катетера. После того как буж удалось провести, его извлекают, и по проводнику вводят катетер на глубину 15 см. После извлечения проводника катетер соединяют со шприцем, заполненным физиологическим раствором, и поршень шприца потягивают наружу. При правильном положении катетера в шприце появляется венозная кровь. Катетер фиксируют к коже с помощью швов. Пункция центральных вен позволяет измерять центральное венозное давление (ЦВД), характеризующее способность правого сердца справляться с притоком крови. Знание ЦВД позволяет контролировать скорость и объем инфузии. Нормальными цифрами ЦВД считают 60—120 мм водн. ст.
Для измерения ЦВД применяют специальные линейки, но можно пользоваться и обычной. Измеряют величину водного столба от уровня правого предсердия. Для этого систему заполняют физиологическим раствором, конец линейки располагают по средней подмышечной линии, уровень жидкости в системе, который фиксируется с помощью линейки, соответствует ЦВД.
Осложнения: неправильное положение катетера, воздушная эмболия, пневмоторакс, прокол артерии, нарушение ритма сердца.
Пункция и катетеризация внутренней яремной вены. Для доступа к внутренней яремной вене используют точку, которая является вершиной треугольника, образованного ножками грудино-ключично-сосцевидной мышцы. После обработки места пункции и введения раствора анестетика сонную артерию отодвигают в медиальную сторону. Иглу располагают под углом 45—60° к поверхности кожи и продвигают ее на глубину около 3 см. При появлении крови в шприце вводят венозный катетер подобно тому,
306
как это делают при катетеризации подключичной вены, но используют иглы, проводник и катетер меньшей длины.
Осложнения: неправильное положение катетера, воздушная эмболия, прокол сонной артерии, пневмоторакс, синдром Горнера (птоз, миоз и энофтальм), нарушения ритма сердца.
Пункция и катетеризация бедренной вены. Больной занимает горизонтальное положение. Обрабатывают область лобка (сбривают волосы). Бедренная артерия определяется по ее пульсации; бедренная вена расположена параллельно и медиальнее. Бриллиантовым зеленым отмечают на коже место проекции бедренной вены. После анестезии иглу, присоединенную к шприцу, направляют проксимально под углом 45° к поверхности кожи, параллельно пульсирующей бедренной артерии, которая располагается ла-теральнее месте пункции. Медленно продвигают иглу, потягивая поршень в шприце наружу. При появлении венозной крови в шприце катетер устанавливают по такой же методике, как и подключичный. Пункция и катетеризация крупных вен используется не только с лечебной целью для введения лекарственных препаратов, но и с диагностической — для введения контрастных веществ.
Используют также вены других частей тела; у детей — вены волосистой части головы.
Осложнения: прокол бедренной артерии.
14.3.2.1.3. Пункция артерий
Пункцию артерий производят с целью введения лекарственных средств, переливания крови, введения контрастных веществ при ангиографии.
Для проведения пункции рукой определяют пульсацию артерии. После обработки кожи раствором антисептика сосуд фиксируют между двумя пальцами. Иглой, которую направляют перпендикулярно к месту предполагаемой пункции, прокалывают кожу, а затем сосуд. После правильно произведенной пункции кровь поступает в шприц. После завершения пункции место пункции прижимают тампоном с асептическим раствором.
Осложнения: подкожные гематомы; реакция на введение препарата (ар-териоспазм); тромбоз артерий и воздушная эмболия.
14.3.2.2. Пункция мягких тканей и образований в них
Пункцию предпринимают с диагностической (образование в подкожно-жировой клетчатке, молочной железе: пункция лимфатических узлов) и лечебной (гематома, кисты) целью. Фиксируют образование двумя пальцами и прокалывают кожу, направляя иглу в сторону образования. В настоящее время возможно более точное, топическое, пунктирование образований под контролем ультразвуковой аппаратуры. После пункции на ее место накладывают давящую повязку.
14.3.2.3. Пункция трахеи
Больной находится в горизонтальном положении. Переднюю поверхность шеи обрабатывают антисептическим раствором. Толстую иглу (типа Дюфо) вводят вниз по средней линии шеи ниже перстневидного хряща под углом 45° к поверхности шеи. Появление воздуха свидетельствует о нахождении иглы в просвете трахеи.
Осложнения: кровотечение, повреждение пищевода.
307
14.3.2.4. Пункция щитовидной железы
Щитовидную железу пунктируют с лечебной и диагностической целями. Больному придают горизонтальное положение. Под лопатки подкладывают валик.
Определяют перстневидный хрящ, который является ориентиром для нахождения щитовидной железы. Если образование в щитовидной железе пальпируется, его фиксируют между пальцами. Иглу вводят перпендикулярно поверхности кожи по направлению к образованию. В настоящее время для точечных пункций щитовидной железы широко используют ультразвуковую аппаратуру.
14.3.2.5. Пункция грудной полости и органов, расположенных в ней
Пункцию перикарда производят с лечебной и диагностической целями. Выделяют два вида пункций — окологрудинная и эпигастральная (по Мар-фану). При окологрудинной место пункции располагается на 0,5 см левее верхушки мечевидного отростка. Иглу вводят под углом 45° к поверхности кожи и направляют ее в сторону левого плечевого сустава.
Осложнения: повреждения сердца, легких, крупных сосудов.
Внутрисердечные пункции производят тонкой иглой длиной 6—10 см в момент выдоха (при наличии дыхания) между основанием мечевидного отростка и хрящом VII ребра.
Осложнения: повреждение миокарда, перикарда, венечных сосудов, ге-моперикард (скопление крови в сердечной сорочке), повреждение легких и плевры.
