
- •Часть I. Введение в предмет 9
- •2.1. Организация хирургической помощи
- •Часть I I
- •Глава 3. Общий уход
- •4.6. Отделение реанимации и интенсивной терапии
- •Глава 5. Асептика
- •5.1. Виды и распространенность хирургической инфекции
- •Глава 6. Антисептика
- •Глава 7. Боль и обезболивание
- •I. Оценка общего состояния больных
- •II. Оценка объема и характера операции
- •III. Оценка характера анестезии
- •Глава 8. Переливание крови и ее компонентов
- •0(1)Ар а(н)в в(ш)а ab(IV)0
- •8.4. Трансфузионные средства
- •I. Прямое (непосредственное) переливание крови
- •II. Непрямое (опосредованное) переливание крови
- •III. Обратное переливание (реинфузия) крови
- •Глава 9. Водно-электролитные нарушения
- •9.1. Основные причины нарушений водно-электролитного баланса
- •Глава 10. Нарушения свертывания крови у хирургических больных и методы их коррекции
- •10.1. Коагуляционная система
- •Глава 11. Кровотечение
- •II. Вид кровоточащего сосуда:
- •III. Клинические проявления:
- •Глава 12. Питание хирургических больных
- •12.4.1.1. Зондовое питание
- •Глава 13. Эндогенная интоксикация в хирургии и принципы ее коррекции
- •13.1. Основные виды эндотоксикоза у хирургических больных
- •Глава 14. Неоперативная хирургическая техника
- •14.1. Десмургия
- •14.1.1. Основные перевязочные материалы
- •14.13, Б).
- •14.3.2.6. Пункция плевральной полости
- •Глава 15. Обследование хирургических больных
- •Глава 16. Критические нарушения жизнедеятельности у хирургических больных
- •Глава 17. Основы гнойно-септической хирургии
- •17.2.1. Фурункул
- •17.2.4. Рожа
- •17.4.2. Паротит
- •18.4. Травма груди
- •Повреждения живота
- •18.10.3. Электротравма
- •19.2.2. Лечение и профилактика тромбоэмболии венозных сосудов
- •19.4. Некроз
- •20.1. Общая характеристика опухолей
- •20.4. Клиническая диагностика опухолей
- •20.5. Лечение онкологических больных
- •22.1. Эхинококкоз
- •22.3. Аскаридоз
- •23.1. Пороки развития костей черепа
- •23.2. Пороки развития головного мозга
- •23.3. Пороки развития лица
- •26.1. Предоперационный период
19.2.2. Лечение и профилактика тромбоэмболии венозных сосудов
Гепарин используют в первую очередь в связи с немедленным началом действия этого препарата при внутривенном введении. Вначале вводят внутривенно болюс 5000—10 000 ед., а затем внутривенно капельно со скоростью инфузии 1000—1500 ед/ч в течение 1—5 сут. Менее эффективно введение гепарина подкожно глубоко по 15 000—17 500 ед. каждые 8—12 ч. В первые сутки доза может варьировать от 40 000 до 60 000 ед.
Продолжительность терапии 5—10 сут с подключением Варфарина с 4— 5-го дня лечения. Более длительное лечение гепарином используется при илеофеморальном тромбозе. Кроме того, для терапии венозных тромбозов конечностей антикоагулянты используют местно в виде мазей, кремов и гелей.
642
Низкомолекулярный гепарин по сравнению с обычным нефракциониро-ванным имеет ряд преимуществ. Дозу рассчитывают в зависимости от массы тела пациента. Продолжительность терапии 10—20 сут с последующим подключением непрямых антикоагулянтов.
Антагонисты витамина К (варфарин) назначают в сочетании с гепарином. При необходимости проводят тромболитическую терапию. Параллельно осуществляют коррекцию гемодинамики с помощью прессорных аминов — синтетических (3-аденостимуляторов (добутамин, допамин), коррекцию нарушений ритма сердца.
Антикоагулянтное лечение продолжают в течение 3 мес после начальных признаков проксимальных тромбозов, включая изолированный тромбоз глубоких вен голеней.
Фармакотерапия в лечении хронической венозной недостаточности преследует следующие цели:
повышение тонуса вен, улучшение венозного и лимфатического оттока;
воздействие на микроциркуляцию;
улучшение реологических свойств крови;
купирование воспаления;
подготовка к операции и профилактика послеоперационных осложнений.
Для повышения тонуса вен и улучшения лимфодренажной функции используют анавенол, венорутон, троксевазин, троксерутин, гливенол и др., а также средства системной энзимотерапии (вобензим и флогензим). С целью устранения микроциркуляторных расстройств и нормализации гемо-реологии хорошо зарекомендовали себя низкомолекулярные декстраны, пентоксифиллин (трентал, вазонит, флекситал), ацетилсалициловая кислота (тромбо АСС, аспирин кардио) и др. Для купирования воспаления целесообразно применять нестероидные противовоспалительные препараты (диклофенак, индометацин, ортофен, вольтарен и др.), системную энзимо-терапию и препараты нового поколения (детралекс, гинкор форт). Фармакотерапию проводят в зависимости от клинической ситуации курсами или постоянно. Топические средства (различные мази) имеют также большое значение в лечении местной воспалительной реакции для снятия явлений дерматита, экземы, для лечения язвы и подготовки ее к операции. Физиотерапевтические процедуры местного (лазеро- и магнитотерапия) и общего (сероводородные, радоновые, морские ванны) воздействия применяют на разных этапах лечения.
Флебосклерозирующая терапия основана на химическом разрушении внутренней оболочки стенки вены после введения в нее склерозирующих препаратов (фибровейн, этоксисклерол, тромбовар) с последующим асептическим воспалением и закрытием просвета вены. Склерозируемая вена превращается в рубец, который у большинства больных в последующем полностью рассасывается.
Показания к оперативному вмешательству: острый тромбофлебит при варикозной болезни независимо от локализации и распространенности тромбоза; острый гнойный тромбофлебит; прогрессирующий тромбофлебит подкожных вен.
Острый тромбофлебит на уровне верхней трети голени и проксимальнее коленного сустава является показанием для неотложного оперативного вмешательства. Объем оперативного вмешательства в этой ситуации ограничивается лишь перевязкой большой подкожной вены у места впадения
643
ее в бедренную. Острый илеофеморальный тромбоз с массивным отеком конечности и нарушением артериального кровообращения может потребовать для спасения конечности, а иногда и жизни больного, тромбэктомии.
Подобное вмешательство выполняют с использованием комбинированных доступов (пахово-лапаротомный и пахово-забрюшинный), поскольку он создает оптимальные условия для выполнения радикальной операции. Главное, этот доступ позволяет контролировать нижнюю полую вену для предотвращения эмболии легочной артерии. Паховый доступ наименее травматичен (рис. 19.9).
Основным методом лечения варикозной болезни является хирургический, цель которого состоит в устранении патологического рефлюкса и варикозного расширения подкожных вен. Устранение обратного тока крови через сафенобедренное соустье производят с помощью операций высокой перевязки и пересечения большой подкожной вены (операция Троянова— Тренд ел енбурга). Перевязка большой подкожной вены со всеми ее притоками непосредственно у стенки бедренной вены является комбинированной операцией при варикозной болезни. Классическим способом удаления стволов большой и малой подкожных вен является операция Бэбкока. Горизонтальный рефлюкс через расширенные коммуникантные вены устраняют их лигированием по Кокетту (надфасциально) или по Линтону (суб-фасциально).
Профилактика осложнений. Выделяют несколько степеней риска тромбозов. При низком риске (малые хирургические вмешательства у пациентов старше 40 лет; неосложненные хирургические вмешательства у больных моложе 40 лет без факторов риска тромбоэмболических осложнений) достаточно амбулаторного наблюдения.
При среднем риске (хирургические операции, длящиеся свыше 30 мин у больных старше 40 лет) вводят гепарин подкожно по 5000 ЕД каждые 12 ч. Альтернативой является давящая повязка эластическим бинтом либо наружная интермиттирующая пневматическая компрессия (ИПК) нижних конечностей. При высоком риске (пациенты старше 40 лет, подлежащие большим хирургическим вмешательствам, имеющие дополнительные факторы риска тромбоэмболии) вводят гепарин 5000 ЕД подкожно каждые 8 ч или низкомолекулярный гепарин каждые 12 ч. При очень высоком риске (пациенты старше 40 лет с многочисленными факторами риска тромбоэмболии) вводят гепарин 5000 ЕД подкожно каждые 8 ч или низкомолекулярный гепарин каждые 12 ч либо применяют декстраны в первые 3 дня после операции (в дозе 5000—1000 мл в 1-й день и 500 мл в последующие 3 дня послеоперационного периода) в комбинации с ИПК.
Доказательные успехи профилактики острого венозного тромбоза в настоящее время связывают с широким клиническим использованием низкомолекулярного гепарина (НМГ).
Ведущее место в комплексе профилактических мер при хронических нарушениях венозного кровообращения занимает режим больного и эластичная компрессия конечности. Основой правильного режима является исключение всех факторов, способствующих венозному застою в нижних конечностях, трудоустройство больных, занятия лечебной физкультурой. Правильное бинтование конечности или ношение лечебного и профилактического трикотажа имеет существенное значение. Эластичная компрессия устраняет порочный кровоток в варикозно-расширенных венах и рефлюкс крови через несостоятельные коммуникантные вены, способствует ликвидации или уменьшению венозного застоя в конечности, ускоряет кровоток по глубоким венам.
644
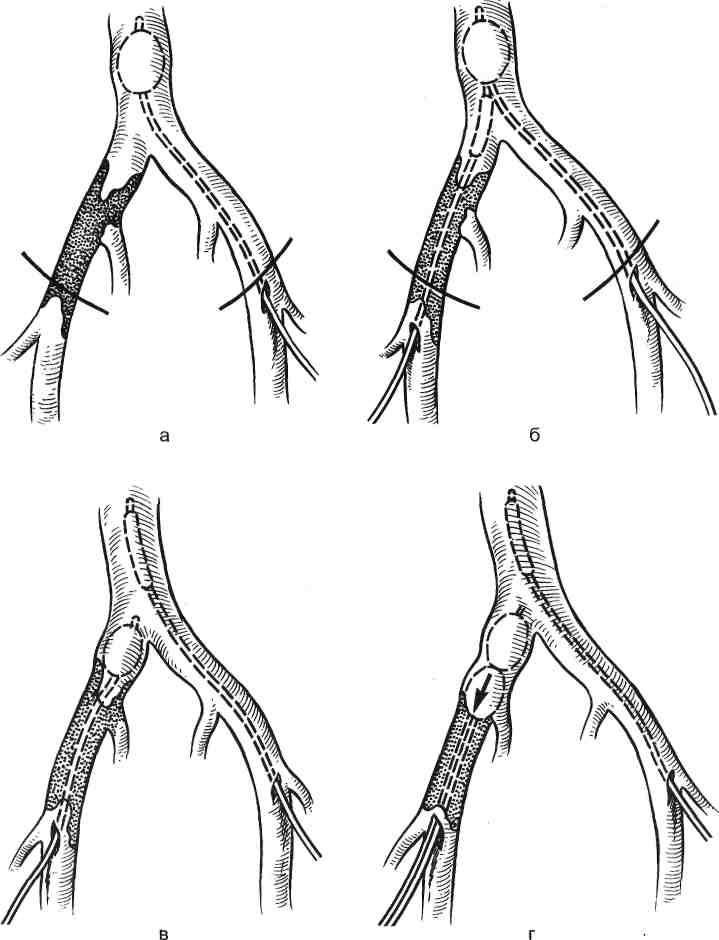
Рис. 19.9. Тромбэктомия при илеофеморальном тромбозе из пахового доступа (по
М. Дебейки и соавт., 1980).
а—г — стадии операции (объяснение в тексте).
Хирургическое лечение острого тромбофлебита подкожных вен нижних конечностей является эффективным методом профилактики повторных тромбозов и легочных эмболии. Удаление поверхностных патологически измененных вен способствует ускорению оттока крови по глубоким венам, а следовательно, и уменьшению вероятности их тромбоза.
645
19.3. Нарушения лимфообращения
Нарушения периферического лимфообращения объединяются общим понятием — лимфедема. В это понятие включаются начальные изменения в лимфатической системе конечностей — лимфостаз и расстройства лимфообращения, приводящие к развитию слоновости. Заболевание встречается примерно у 2,5 % больных с поражениями периферических сосудов. Лимфедема имеет хроническое течение и склонна к прогрессированию. Запущенные формы болезни приносят не только тяжелые физические страдания больному, лишают его трудоспособности и нормального образа жизни, но и являются тяжелой психической травмой, особенно у молодых людей.
Лимфедема — полиэтиологическое заболевание, связанное с нарушением лимфатического дренажа, что обусловливает нарушение белкового обмена в тканях, прогрессирующее и необратимое образование фиброзной ткани, ведущее к значительному увеличению и деформации конечности или какой-либо части тела. Причины, которые приводят к этим изменениям, связаны с врожденной аномалией лимфатических сосудов или являются следствием их повреждений различного характера.
В настоящее время по общепризнанной классификации различают первичную и вторичную формы лимфедемы. Первичная форма обусловлена либо врожденной аномалией лимфатических сосудов, либо амниотически-ми перетяжками во внутриутробном периоде, либо наследственно-конституциональными изменениями лимфатической системы пораженной конечности.
Врожденные формы лимфедемы, обусловленные аномалией развития лимфатических сосудов, встречаются относительно редко. К группе врожденных форм относят также болезнь Мильроя — наследственную форму лимфедемы, наблюдаемую у членов одной семьи и называемую по имени автора, впервые описавшего это заболевание. Гипофункция щитовидной железы определяется у большинства обследуемых больных данной группы.
Вторичные и приобретенные формы лимфедемы возникают вследствие различных причин: травм лимфатических коллекторов, в том числе и операционных; сдавления лимфатических сосудов и узлов опухолями, воспалительными инфильтратами, рубцами после лучевой терапии; после удаления лимфатических узлов, например при радикальной мастэктомии; специфического или неспецифического воспаления в лимфатических узлах, приводящего к их склерозу.
19.3.1. Диагностика и лечение
Наиболее частая локализация процесса — нижние конечности. Для первичной лимфедемы характерно двустороннее поражение, для вторичной — симметричность не является характерной чертой. Лимфедема верхних конечностей развивается обычно после радикальной мастэктомии и последующей лучевой терапии. Изолированное поражение наружных половых органов наблюдается редко, это локализация чаще сочетается с лимфеде-мой нижних конечностей.
Начало заболевания при первичной лимфедеме часто остается не замеченным больным. Появляется мягкий безболезненный отек тыла стопы. Отек носит интермиттирующий характер, в начале заболевания уменьшается или исчезает после отдыха или возвышенного положения конечности.
646
С течением времени отек становится плотным, постоянным, прогрессивно нарастает, распространяется в проксимальном направлении. На протяжении многих лет отек может быть односторонним. Наблюдаются также нисходящие формы лимфедемы, когда отек распространяется от бедра и наружных половых органов в дистальном направлении. Вторичная лимфедема является результатом более или менее заметного патологического процесса, появляется почти всегда на одной конечности.
Жалобы больных лимфедемой связаны в основном с косметическим дефектом, затруднением в ношении обуви и одежды. При прогрессировании болезни появляются деформация и нарушение функции конечности, физические страдания, общая слабость, утомляемость, сердцебиение. Диагностика лимфедемы при выраженном болезненном процессе не представляет затруднений, однако ранние проявления заболевания часто остаются недиа-гностированными.
Характерные признаки лимфедемы:
наличие плотного безболезненного отека;
утолщение кожной складки;
исчезновение рисунка сети подкожных вен;
утолщение пораженной части конечности;
бледность кожных покровов.
Цвет кожных покровов может измениться после перенесенных рожистых воспалений и при развитии трофических нарушений.
В клиническом течении различают 4 стадии заболевания (рис. 19.10).
При первой стадии отек локализуется в дистальных отделах конечности и носит интермиттирующий характер. Отек мягкий, кожа берется в складку. При второй — отек распространяется на голень (предплечье), становится плотным. После отдыха и эластичной компрессии отек уменьшается, но не проходит. Разница в окружности со здоровой конечностью колеблется в пределах 1—5 см. При третьей — зона отека и его величина расширяются. Отек плотный, постоянный. Разница в окружности со здоровой конечностью может быть значительной. Выражены фиброзные изменения кожи, подкожной клетчатки и фасции. Кожа становится плотной, сухой, с явлениями гиперкератоза. По внешнему виду напоминает апельсиновую корку. При четвертой — на фоне выраженной деформации конечности появляются папилломатозные разрастания, трофические нарушения в виде трещин, изъязвлений, мокнущей экземы. При III и IV степени функция конечности нарушена.
В диагностике имеет значение тщательно собранный анамнез и правильный осмотр. Степень структурно-функциональных изменений лимфатической системы при лимфедеме конечности определяется с помощью рентге-ноконтрастной лимфографии и радиоизотопной лимфосцинтиграфии. Прямая лимфография показана при вторичных формах лимфедемы. При первичной лимфедеме она трудновыполнима вследствие гипоплазии лимфатических сосудов и малоинформативна. Большими диагностическими возможностями и достоверными результатами обладает радиоизотопная лимфография.
Выбор рационального метода лечения лимфедемы конечностей определяется клиническим течением, стадией заболевания и распространенностью поражения. Главными задачами хирургического лечения является уменьшение размеров пораженной конечности и создание новых путей оттока лимфы. Уменьшение размеров конечности достигается кожно-пластическими операциями: частичным поэтапным иссечением измененных кожи, подкожной клетчатки и фасции или тотальным иссечением измененных тканей
647
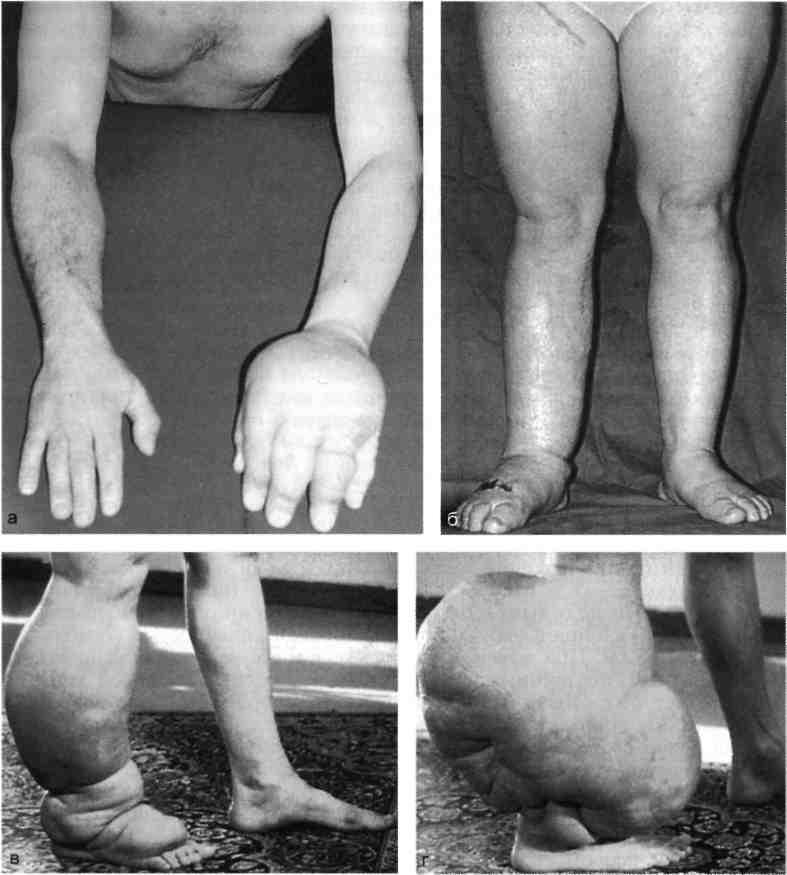
Рис. 19.10. Стадии лимфедемы.
а — отек; б — распространенный «плотный» отек; в — на фоне отека гиперкератоз; г — папил-ломатозные разрастания, трофические нарушения в виде трещин, изъязвлений, мокнущей экземы.
вместе с фасцией и обнажением мышц конечности с одновременной ауто-дермопластикой. Внедрение в клиническую практику микрохирургической техники открыло новые возможности в хирургическом лечении лимфедемы. Формирование лимфовенозных (ЛВА) и лимфонодуловенозных (ЛНВА) анастомозов на разных уровнях лимфатического русла конечности значительно улучшает лимфатический дренаж. Эти операции показаны при I и II стадиях заболевания при отсутствии положительного эффекта или рецидиве заболевания после проведения курсового консервативного лечения. Это
позволяет уменьшить мягкий компонент отека пораженной конечности, тем самым снизить лимфопотерю во время последующего более радикального хирургического вмешательства. Новым этапом развития хирургического лечения лимфедемы является микрохирургическая аутотрансплантация в пораженные регионы интактных лимфатических структур, лимфодренаж-ная функция которых компенсирует расстройство лимфообращения в данной области.
Консервативное лечение больных лимфедемой конечностей направлено на уменьшение лимфосекреции и стимуляцию лимфооттока, на нормализацию трофической функции тканей, снижение аллергических и воспалительных реакций, нормализацию реологических свойств крови и профилактику рожистых воспалений. Оно включает антибиотикотерапию, десенсибилизирующие средства, специфическую иммунотерапию (тималин, Т-ак-тивин, имунофан, циклоферон, полиоксидоний), препараты гиалуронидаз-ного действия (лидаза), которые способствуют уменьшению отека, дезагре-гантные средства (тромбо АСС, аспирин кардио), витаминотерапию (А, В, С), физиотерапевтические процедуры, массаж, лечебную физкультуру, постоянное эластичное бинтование конечности или ношение компрессионного трикотажа, бальнеологическое лечение на курортах сероводородными и радоновыми источниками.
Антибактериальная терапия является обязательной в плане профилактики рожистых воспалений в пред- и послеоперационном периоде, а также в отдаленные сроки при рецидивировании рожистого воспаления. Лечение антибиотиками необходимо сочетать с витаминотерапией (А, В, С). Инъекции лидазы целесообразно назначать по 15—20 на курс 2—3 раза в год. Ан-тиагрегантные препараты больным вторичными формами лимфедемы и в возрасте старше 40 лет назначают практически постоянно. Для улучшения лимфодренажа и микроциркуляции рекомендуют детралекс, гливенол, ве-норутон, троксевазин, троксерутин, анавенол, асклезан, гинкор форте, цикло 3 форт, вобензим, флогензим. Вобензим и флогензим обладают также иммуномодулирующим и противовоспалительным действием, что при данной патологии чрезвычайно важно. В комплекс физиотерапевтических процедур входят ультразвук, магнитотерапия, мильта- и лазеротерапия, ио-нофорез с лидазой (трипсин, химотрипсин). Благоприятное воздействие на улучшение лимфооттока оказывают массаж и интермиттирующая пневмо-компрессия с помощью специального пневмомассажера. Одно из ведущих мест в консервативной терапии занимает правильное систематическое эластичное бинтование конечности. Эластичная компрессия больной конечности наиболее эффективна в начальных стадиях заболевания.
Трудоустройство больных с непродолжительным пребыванием на ногах и без физических нагрузок является обязательным. Консервативное лечение в полном или частичном объеме следует проводить всем больным лимфедемой систематически 2 раза в год в зависимости от их состояния. Такие больные находятся под постоянным диспансерным наблюдением.
