
- •25.2. Особенности патологии
- •25.3. Классификация сочетанной чмт
- •Шкалы классификаций сочетанной травмы ais и iss
- •25.4. Догоспитальный этап
- •25.5. Прием пострадавшего с сочетанной чмт в стационар
- •25.5.1. Принципы сортировки
- •25.5.2. Причины летальности
- •25.6. Диагностика сочетанных повреждений. Общие положения
- •25.7. Диагностика сочетанных повреждений органов брюшной полости
- •25.8. Диагностика сочетанных повреждений органов забрюшинного пространства
- •25.8.1. Повреждения почек
- •25.8.3. Повреждения брюшного отдела аорты и ее ветвей
- •25.9. Диагностика сочетанных повреждений органов грудной полости
- •25.9.1. Множественные переломы ребер
- •25.10. Шок и кровопотеря при сочетанной чмт
- •25.11. Острая внутричерепная патология при счмт
- •25.11.1. Диагностика черепно-мозговых повреждений при сочетанной травме
- •25.12. Диагностика и лечение черепно-лицевых повреждений
- •25.13. Диагностика и лечение черепно-мозговой травмы, сочетающейся с переломами конечностей и таза
- •25.13.1. Общие положения
- •25.14. Краниовертебральная травма
- •25.15. Заключение
25.13. Диагностика и лечение черепно-мозговой травмы, сочетающейся с переломами конечностей и таза
25.13.1. Общие положения
При ЧМТ сочетающейся с травмой органов груди, живота или забрюшинного пространства сроки хирургического вмешатальства определяются витальными нарушениями (кровотечение, разрыв полого органа-кишечника или желудка, повреждением легких с последующим гемо или пневмотораксом и пр.) и сомнений не вызывают. Переломы же больших трубчатых костей (бедро, голень), как правило, массивным продолжающемся кровотечением не сопровождаются. К моменту поступления в больницу кровотечение в месте перелома обычно останавливается самопроизвольно. Выведение таких пострадавших из шока проще, чем при сочетании ЧМТ с повреждением внутренних органов на фоне продолжающегося кровотечения. Поэтому казалось бы, что хирургическое вмешательство на сломанных костях конечностей можно отложить на длительное время (2—3—4 недели). Однако для исходов лечения таких пострадавших большое значение имеют ранние (в течение первых 3-х суток) оперативные вмешательства на сломанных конечностях (остеосинтез различными способами). Обусловлено это тем, что после 3-х суток с момента травмы среди причин летальности (кроме отека и дислокации мозга) нарастают такие, как пневмония (37,9%) и сердечно-сосудистая недостаточность (13,7%), которая позже 3-х суток с момента травмы причиной летальности является уже у 72,7% больных (от всех умерших).
Для профилактики и лечения ЧМТ, трофических нарушений, сердечно-сосудистой недостаточности и, особенно, пневмоний большое значение имеет мобильность больного в пределах кровати. Пневмонии у таких больных, в основном, развиваются вследствие ИВЛ, предшествующей аспирации, или имеют гипостатический генез. Влияние аспирированных масс на развитие воспалительного процесса остается даже при своевременной и
полной санации трахеобронхиального дерева. Мош-ным фактором в профилактике и лечении трофических расстройств, сердечно-сосудистой недостаточности (кроме медикаментозного лечения) у таких больных является ручной и вибромассаж, лечебная физкультура (активная и пассивная). Комплекс лечебной физкультуры способен снизить количество пострадавших у которых СЧМТ осложнилась пневмонией на 10 и более процентов.
Для проведения бронхоскопии, интенсивной лечебной гимнастики, люмбальных пункций, вибромассажа грудной клетки и спины необходима лабильность пострадавшего в кровати. Массивные же гипсовые повязки, особенно с различными «распорками» в виде вгипсованных горизонтальных балок, тем более скелетное вытяжение, которое накладывают при переломах бедра или голени, резко ограничивают свободу пострадавшего в постели, препятствуют его поворотам на бока. Все это затрудняет проведение ряда лечебных и профилактических мероприятий и обычного гигиенического ухода.
Это отражается и на развитие пневмоний. Так, в группе больных (102 человека) которых лечили консервативно (скелетное вытяжение) и мобильность которых была резко ограничена, пневмония развилась у 23 (22,5%). В группе же больных, которым был произведен ранний остеосинтез (15 человек) пневмония не возникла ни у одного (достоверность Р<0,01). Летальность среди больных с СЧМТ, осложненной, пневмонией достоверно повышается в период с 3 по 7 сутки. Среди пострадавших не болевших пневмонией к этому времени она снижается почти вдвое. После 7 суток количество заболевших пневмонией вновь имеет тенденцию к нарастанию. Этому способствуют многие причины. Вследствие перенесенного стресса у таких пострадавших развивается общий патологический процесс в виде полиорганной недостаточности (ПОН). При этом нарушается метаболизм всех клеток организма вплоть до глубокого парабиоза и даже их гибели.
Сочетание ЧМТ с переломами костей конечностей осложняет течение и препятствует активному лечению как самой ЧМТ, так и переломов костей конечностей. Так, моторное возбуждение как следствие ЧМТ не только усиливает гипоксию мозга и увеличивает его отек, но может привести к переходу закрытого перелома в открытый, нсосложнен-ного перелома в осложненный (вторичная травма периферического нерва, ранение костными отломками сосудов, возникновение интерпозиции мышц и пр.). Таким образом, одно повреждение воздействует на другое, осложняя его течение.
548
Сочетанием черепно-мозговая травма
 25.13.2.
Выбор способа
25.13.2.
Выбор способа
фиксации переломов конечностей
Перед врачом стоит проблема рациональной фиксации перелома с тем, чтобы сделать больного мобильным. Решение этой задачи связано с определением сроков, объема и показаний к оперативному лечению (фиксации) переломов. Если при изолированной травме в определении показаний к хирургическому лечению сломанных конечностей играют местные факторы (вид перелома, его локализация и пр.) и общее состояние организма, то при сочетанной травме на показания к операции влияет и ЧМТ — ее характер, тяжесть состояния больного, состояние витальных функций пострадавшего. Кроме того, к самой фиксации также предъявляются определенные требования: такая фиксация должна быть очень прочной и не нарушаться при двигательном беспокойстве пострадавшего (само двигательное беспокойство является показанием, а не противопоказанием к операции остеосинтеза).
Рациональной является интрамедуллярная фиксация трубчатых костей металлическим стержнем. Интрамедуллярный остеосинтез после скорригиро-ванного гиповолемического шока вызывает только временный легочный стресс [40, 45]. Поэтому первичный интрамедуллярный остеосинтез длинных трубчатых костей у больных с множественной травмой без повреждения легких можно применять не опасаясь тяжелых расстройств со стороны легких. Однако такой остеосинтез возможен только при закрытых переломах бедра и голени, локализующихся в средней трети и имеющих поперечную или косую линию перелома. Количество подобных больных в общей массе пострадавших с сочетанной ЧМТ около 15%.
В основном же пострадавшие имеют сложные многооскольчатые переломы длинных трубчатых костей, около и внутрисуставные переломы. Здесь, для того чтобы сопоставить и прочно фиксировать отломки требуется широкий ассортимент различных пластинок, винтов и штифтов и, конечно, высокая квалификация травматолога. Таким больным лучше применять «хирургическую иммобилизацию» как закрытых, так и открытых переломов любых локализаций при помощи стержневых аппаратов наружной фиксации, что достаточно прочно фиксирует сложные многооскольчатые переломы длинных трубчатых костей (рис. 25— 12). Для этого, через прокол кожи, в кость, выше и ниже места перелома, вводят не менее двух винтовых стерж-
ней, концы которых остаются над кожей. Тягой по длине конечности устраняют смещение по длине и угловое, а возможно и по ширине. Затем стержни соединяют металлической трубкой. Менее желателен компрессионно-дистракционный остеосинтез по Илизарову.
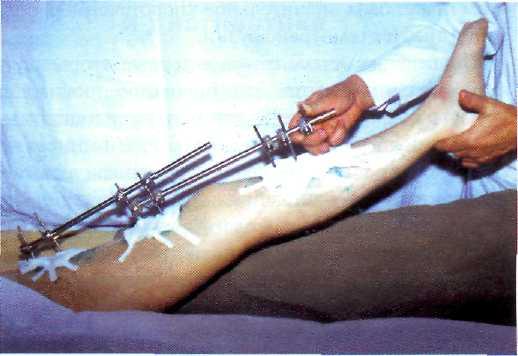
Рис. 25—12. Стержневой аппарат наружной фиксации при мно-гооскольчатом переломе бедра.
При ранних фиксирующих операциях длинных трубчатых костей, кроме профилактики и адекватного лечения тяжелых осложнений (пролежни, менингит, пневмонии и пр.), значительно удешевляется лечение, его срок сокращается минимум на месяц, снижаются выплаты по нетрудоспособности [14, 15, 39].
Учитывая особенности состояния больного при сочетанной ЧМТ (склонность к нарушениям дыхания или уже имеющиеся нарушения его, особую чувствительность поврежденного мозга к гипоксии, двигательное возбуждение, некоммуникабельность больного) операцию остеосинтеза рекомендуется проводить только под наркозом. Остеосинтез должен быть ранним, прочным и нетравматичным. Гемостаз при этом должен быть совершенным, т.к. возникающие послеоперационные гематомы у таких больных в силу снижения у них иммунитета, склонны к нагноению.
Различают остеосинтез первичный, раннеотс-роченный и позднеотсроченный.
К первичному остеосинтезу относят остеосинтез, выполненный в первые 3 суток с момента травмы.
К раннеотсроченному — остеосинтез, осуществляемый в сроки до 3 недель, т.е. в период формирования фиброзно-костной мозоли.
К позднеотсроченному — остеосинтез, выполненный позже 3 недель с момента травмы.
549
Клиническое руководство по черепно-мозговой травме
Технически
выполнение первичного остеосин-теза
менее травматично чем ранне или
поздноотс-роченного.
С образованием и формированием
фиб-розно-костной
мозоли остеосинтез становится все
более
травматичным и сопровождается большим
кровотечением
и травмой мягких тканей, что связано
с выделением костей из спаек и разрушением
фиброзно-костной
ткани в области перелома. При этом
может быть значительное кровотечение
и операция
требует гемотрансфузии.
Проведение остеосинтеза в первые-вторые сутки благоприятно и тем, что операцию производят при еще сохраняющимся или нерезко измененными иммунологическом фоне, белковом и минеральном обменах и еще не возникших трофических и воспалительных изменениях (пролежни, пневмонии и пр.). Наиболее неблагоприятное время для остеосинтеза — 3—7 сутки после травмы, т.к. именно в это время отмечается нарастание отека мозга, его дислокации, неустойчивости общего состояния, снижение иммунитета, гемоглобина и пр.
В эти же сроки у больных с сочетанной ЧМТ наиболее выражена так называемая транслокация (перемещение бактерий из кишечного содержимого в другие среды организма — кровь, мокроту, мочу и пр.) В норме сохранение барьерной функции кишечника осуществляется лимфоцитами, макрофагами кишечной стенки, пейеровыми бляшками и куперовскими клетками печени. Различные стрессовые состояния, системные нарушения гомеоста-за, что наблюдается у пострадавших с сочетанной ЧМТ, приводят к повреждению этого барьера и увеличению проницаемости кишечной стенки для бактерий и других токсических веществ. Бактериологические исследования мокроты, кала, мочи, содержимого зева и желудка устанавливают нарушения микробиоцетоза, что связывают с снижением сопротивляемости организма к инфекционному агенту. При определенных условиях наблюдаемая в крови бактериемия может явитья причиной гнойных осложнений в различных органах (в том числе и головном мозге) и даже развитием сепсиса.
Нами [14] были подвергнуты анализу 450 историй болезни пострадавших с СЧМТ. Из них лечили консервативно 228 пострадавших и оперативно — 252. Среднее число дней пребывания в больнице при первичном и раннеотсроченном остеосинтезе составило 67,9, при позднеотсроченном — 117,4. Период нетрудоспособности соответственно равен 200 и 315 дням.
Инвалидность при травме конечностей при первичном и раннеотсроченном остеосинтезе составила 8,6%, при позднеотсроченном — 11%, при
консервативном лечении — 13,8%. Тяжесть ЧМТ во всех группах была примерно одинаковой.
