
- •27.2- Модели оказания
- •Шкала оценки структурных внутричерепных изменений
- •27.3. Травма мягких тканей головы
- •27.4. Повреждения черепа
- •27.4.1. Линейные переломы свода
- •27.4.2. Вдавленные переломы
- •27.5. Травма головного мозга
- •27.5.1. Диффузные повреждения
- •27.5.2. Очаговые повреждения
- •27.6. Внутричерепные кровоизлияния
- •27.6.1. Субарахноидальные кровоизлияния
- •27.6.4. Внутримозговые кровоизлияния
- •27.7. Проникающая
- •27.8. Принципы
- •Классификация шока у детей
Черепно-мозговая травма у детей
27
ЧЕРЕПНО-МОЗГОВАЯ ТРАВМА У ДЕТЕЙ
А.А. Артарян, А.С. Иова, Ю.А. Гармашов, А.В. Банин
27.1. ОСОБЕННОСТИ
ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ У ДЕТЕЙ
Одно из ведущих мест в детской травматологии принадлежит черепно-мозговой травме (ЧМТ). В общей структуре травм у детей повреждения черепа и головного мозга составляют 40—50% [1, 3, 17]. ЧМТ занимает первое место среди всех травм, при которых возникает необходимость госпитализации. С таким диагнозом в России ежегодно находятся в стационарах около 140—160 тысяч детей [27]. Особое медицинское и социальное значение ЧМТ у детей определяется также и другими показателями [3, 15, 27, 28, 44]:
а) высокой общей летальностью (от 9 до 38%), которая составляет 70% среди причин смерти от механических травм (третье место у детей в возра сте до 1 года и первое у детей от 1 до 14 лет);
б) значительным риском резидуальных измене ний — у 60—90% детей в отдаленном периоде фор мируются различные по тяжести остаточные явле ния;
в) высокой инвалидизацией — после тяжелой ЧМТ от 20 до 50% детей становятся инвалидами.
Эпидемиологические исследования показали, что чаще всего страдают дети дошкольного возраста [3]. Это связано с относительно большими размерами и весом головы у детей младшего возраста, а также повышенной двигательной активностью в условиях несовершенной координации движений и отсутствия чувства опасности высоты.
До 3 лет у девочек и мальчиков частота травм одинакова, а с 3 лет у мальчиков она увеличивается и в более старшем возрасте значительно преобладает. Например, соотношение мальчиков и девочек в возрасте до 10 лет составляет 2:1, а после 10 лет уже 3:1 [20, 23].
Отмечается сезонное колебание частоты ЧМТ у детей. Наибольшее количество приходится на апрель—май, июнь—июль и декабрь [15].
В структуре механических повреждений головы основное значение принадлежит бытовой травме (60—96%), на транспортную приходится лишь 4— 27% [15, 23, 27]. Причем, обстоятельства травмы во многом определяются возрастом ребенка. Младенцы чаще всего падают с кровати, оставленные без присмотра, реже они падают с рук родственников или вместе с младенцами падают более старшие дети. В дальнейшем, основное значение приобретают падения ребенка с высоты своего роста (травмы «ребенка, учащегося ходить»), а затем, в возрасте от 3 до 6 лет — падения с большей высоты (например, с лестниц, деревьев, крыш, из окон и пр.)- В школьном возрасте на первый план выступает дорожно-транспортный травматизм (24—50%), а также повреждения во время игр (катание на коньках, качелях, велосипеде, игра в футбол и пр.) (7-10%) [1, 17, 27].
В последнее время, к сожалению, все чаще приходится встречаться со случаями травмы головы у детей в результате насилия над ними (синдром «жестокого обращения с ребенком»). Общие неблагоприятные социальные условия, дополнительные проблемы, которые приносит ребенок в семью, беззащитность перед окружающими делают его объектом гнева родителей, членов семьи, а иногда и посторонних людей. К жестокому обращению с ребенком следует отнести до 3,6% случаев ЧМТ у детей [15].
Общепризнанно, что у детей, по сравнению со взрослыми, существуют дополнительные сложности в оценке степени тяжести травмы головы только на основании клинических проявлений. Причем, чем младше ребенок, тем обычно больше трудностей в диагностике. Т.е. для детей характерно «атипичное» (вернее, типично педиатрическое) тече-
603
Клиническое руководство по черепно-мозговой травме
ние
внутричерепных повреждений. Это может
проявляться,
с одной стороны, длительным бессимптомным
течением опасных для жизни ребенка
повреждений,
а с другой — бурными клиническими
проявлениями
даже при минимальной травме мозга. В
последнем случае, состояние ребенка
вызывает беспокойство
у родственников и врачей, но эти тревожные
признаки (например, достаточно
интенсивная
головная боль, многократная рвота,
сонливость)
проходят полностью и самостоятельно
в течение
нескольких дней. Такое своеобразие
течения
травмы головы у детей объясняется
возрастными
анатомо-физиологическими особенностями.
Даже
очень большие по объему патологические
объекты
могут не проявляться очаговыми и
общемозговыми
симптомами в связи с малой
диффе-ренцированностью
и полипотенциальностью коры, а
также относительно широкими церебральными
субарахноидальными
пространствами и возможностью
увеличения объема черепа. Длительная
клиническая
компенсация, особенно при травматических
объемных
процессах, нередко сменяется быстрым
нарастанием
неврологических расстройств вследствие
отека мозга и его дислокации. Этому
способствует
высокая гидрофильность ткани мозга
детей. Незавершенная
миелинизация мозга и особенности
регуляции сосудистого тонуса могут
приводить к
диффузным вегетативным реакциям,
судорожным припадкам, а также
преходящей гиперемии мозга.
Не меньшее значение в своеобразии
клиники
имеют гибкость костей черепа и их
подвижность в
области швов.
Нередко у детей возникают сложности даже с трактовкой этиологии возникших неврологических расстройств. С одной стороны, не всегда удается установить факт перенесенной травмы. Например, следует помнить о том, что если младенец был оставлен под присмотром родственников, соседей или знакомых, то они обычно стремятся скрыть от родителей эпизод перенесенной травмы. Дети более старшего возраста сами по различным причинам нередко скрывают травму. Более того, у детей возможно развитие структурных повреждений мозга без непосредственной травмы головы. Подобные повреждения развиваются вследствие воздействия на все тело ребенка внезапного ускорения и/или торможения (синдром «встряхивания ребенка»). Возможность внутричерепных повреждений при этом связана с относительно большими размерами головы, слабостью шейной мускулатуры, повышенной ранимостью и подвижностью мозга в полости черепа. Морфологически в таких случаях возможно развитие фокальных и диффузных мозговых повреж-
дений (например, субдуральных гематом). Чаще всего этот синдром наблюдается у младенцев и детей младшего возраста и может возникнуть при грубом обращении (резкие многократные встряхивания), прыжках с высоты на ноги или даже при чрезмерно интенсивном укачивании.
С другой стороны, иногда с травмой ошибочно связывают проявления заболеваний мозга, которые могут длительно протекать без клинических проявлений (врожденные арахноидальные кисты, опухоли головного мозга и пр.). В этих случаях травма является лишь провоцирующим фактором, приводящим к срыву компенсации.
Одним из критериев ЧМТ у взрослых является потеря сознания и ее длительность. У детей, особенно раннего возраста, потеря сознания при ЧМТ бывает редко или может отсутствовать даже при тяжелой травме. Ушибы мозга средней тяжести иногда протекают не только без потери сознания, но и без очаговых неврологических симптомов. Оказалось, что у детей грудного возраста возможно бессимптомное течение субарахноидальных кровоизлияний и линейных переломов костей свода черепа. На КТ в таких случаях обнаруживаются признаки ушиба мозга, причем иногда не только в области перелома, но и по типу противоудара. Несмотря на хорошее состояние ребенка, отсутствие потери сознания и неврологических симптомов, обнаруженный на краниограммах линейный перелом свода черепа позволяет квалифицировать повреждение как ЧМТ средней тяжести. Следует учесть, что у детей раннего возраста при линейных переломах свода черепа может возникнуть нарушение целостности твердой мозговой оболочки, которая интимно прилежит к кости и по линии швов сращена с нею. При этом может возникнуть поднадкостнич-ная гематома, распространяющаяся и эпидураль-но. Такую патологическую ситуацию следует отнести к закрытой проникающей ЧМТ с разрывом твердой мозговой оболочки и эпидурально-поднад-костничной гематомой.
Таким образом, при клиническом обследовании ребенка, у которого подозревается ЧМТ, существует много дополнительных сложностей, затрудняющих своевременную диагностику повреждений мозга. Именно поэтому особое значение в детской нейро-травматологии придается разработке оптимальных диагностических и лечебных алгоритмов, направленных на сведение к минимуму риска развития опасных для здоровья и жизни внутричерепных изменений.
Анатомо-физиологические особенности и своеобразие реакций детского организма на травму тре-
604
Черепно-мозговая травма у детей
 буют
некоторого изменения существующей
классификации
ЧМТ, принятой у взрослых.
буют
некоторого изменения существующей
классификации
ЧМТ, принятой у взрослых.
К легкой ЧМТ у детей следует относить только сотрясение головного мозга.
ЧМТ средней степени тяжести у детей включает в себя:
а) ушибы мозга легкой и средней степени тя жести с переломом костей свода черепа или без перелома;
б) эпидурально-поднадкостничные гематомы без сдавления мозга, а также поднадкостнич- ные гигромы.
Группу тяжелой ЧМТ у детей составляют:
а) ушибы головного мозга тяжелой степени (размозжения мозга);
б) внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые со сдавлени- ем мозга);
в) диффузные аксональные повреждения мозга. При оценке тяжести травмы у младенцев и детей
младшего возраста, учитывая возможность бессимптомного ее клинического течения, необходимо особое внимание уделять уточнению механизма травмы. Вряд ли правильно ограничивать диагноз формулировкой «травма мягких тканей головы» ребенку, упавшему с высоты нескольких метров и не имеющему никаких клинических признаков повреждения мозга.
У детей грудного возраста чаще имеет место травма средней и тяжелой степени — ушибы и сдавления головного мозга; в 80% случаев наблюдаются линейные переломы костей свода и в более чем 50% — субарах-ноидальные кровоизлияния. В младшем и школьном возрастах преобладает ЧМТ легкой и средней тяжести.
Вместе с прогрессом в развитии медицинской техники быстро изменяются и принципы организации помощи при ЧМТ, однако далеко не во всех регионах России удается применять современные достижения нейротравматологии в повседневной практике, и медицинская помощь оказывается исходя из конкретных медико-социальных условий.
Учитывая все приведенные данные, попытка обобщить сведения о ЧМТ у детей в пределах настоящего многотомного руководства имеет ряд особенностей. Одни из них облегчают нашу задачу, а другие, наоборот, значительно ее усложняют. Некоторые проблемы достаточно подробно уже освещены или будут освещены в других главах руководства, поэтому здесь мы не останавливаемся на многих общих вопросах нейротравматологии (этиологии, патогенеза, диагностики и лечения ЧМТ), а также основах транскраниальной УС и тактики поэтапного нейроизображения [12]. Очень кратко обсуждаются также анатомо-физиологические осо-
бенности черепа и головного мозга новорожденных и младенцев, подробно изложенные в главе «Родовая травма головы» (том 2, глава 6).
Значительно усложняет нашу задачу неоднородность технического оснащения детских стационаров и, вследствие этого, невозможность выработки какой-то единой лечебно-диагностической стратегии.
Поэтому, мы будем считать свой долг выполненным, если удастся обобщить современные данные о педиатрических особенностях ЧМТ, и наметить реальные пути повышения эффективности оказания помощи детям в регионах с различным инструментальным обеспечением.
27.2- Модели оказания
МЕДИЦИНСКОЙ ПОМОЩИ ДЕТЯМ С ЧМТ
Учитывая то, что в настоящее время в России сосуществуют совершенно разные подходы к детской нейротравматологии, с целью упорядочения изложения материала, мы считаем целесообразным ввести понятие «модель оказания медицинской помощи детям с ЧМТ». Основные различия применяемых сегодня моделей заключаются, главным образом, в поставленных перед ними задачах и лечебно-диагностических приемах, используемых для их решения. Перед изложением особенностей существующих моделей и проведением сравнительной оценки их эффективности, необходимо выделить критерии такой оценки. В их качестве могут быть использованы требования, предъявляемые к т.н. «идеальной» модели — теоретически существующей и объединяющей в себе самые привлекательные возможности диагностики и лечения. Обобщая данные литературы и наш собственный опыт, можно считать, что «идеальная» модель оказания медицинской помощи детям с ЧМТ должна обеспечивать:
доклиническую диагностику потенциально опасных для жизни ребенка внутричерепных повреждений (структурный скрининг);
качественную визуализацию структурного внутричерепного состояния;
одновременную оценку динамики структур ного и функционального состояний голов ного мозга (структурно-функциональный мо ниторинг) ;
неинвазивность диагностических мероприятий; —- минимальную инвазивность лечебных меро приятий;
экономическую доступность.
605
Клиническое руководство по черепно-мозговой травме
Кроме
этого, подобная модель должна быть
универсальной
и обеспечивать возможность эффективного
ее
применения
не только в плановой и
ургентной детской нейрохирургии, но и
в условиях
экстремальной медицины и
медицины
катастроф.
Ниже будет дана краткая характеристика применяемых сегодня в России моделей оказания медицинской помощи детям с ЧМТ.
27.2.1. Классическая модель
На протяжении нескольких последних десятилетий при ЧМТ у детей применялась лечебно-диагностическая тактика, которую можно назвать «классической моделью» (рис. 27— I, исключая методы, отмеченные знаком *) [10, 23, 29]. Ее основы заключаются в следующем. Дети в ближайшее время после ЧМТ осматриваются врачом, имеющим специальную подготовку по нейротравматологии. Первичная диагностика включает в себя: клинический осмотр с оценкой неврологического статуса, Эхо-ЭГ и краниографию в двух проекциях. Все дети с
подтвержденным фактом перенесенной ЧМТ, в том числе и с сотрясением головного мозга, подлежат обязательной госпитализации в связи с возможностью скрытого течения внутричерепных гематом и внезапного ухудшения состояния ребенка. Подавляющее число пациентов нуждается лишь в динамическом наблюдении нейрохирургом. У большинства из них в ближайшие дни состояние значительно улучшается и они выписываются домой. Ухудшение состояния требует оценки неврологического статуса в динамике и проведения повторной Эхо-ЭГ. Появление очаговых признаков повреждения мозга требует срочного уточнения характера и локализации внутричерепных изменений. С этой целью проводится каротидная ангиография, а при ее невозможности — наложение множественных поисковых фрезевых отверстий с ревизией эпи- и суб-дурального пространств, по показаниям — пункции мозга для исключения внутримозговой гематомы. При обнаружении внутричерепной гематомы осуществляется ее удаление, в полости оставляется резиновый выпускник и операция завершается первичной аутокраниопластикой. Удаление костного лоскута допустимо только при выраженном отеке мозга.
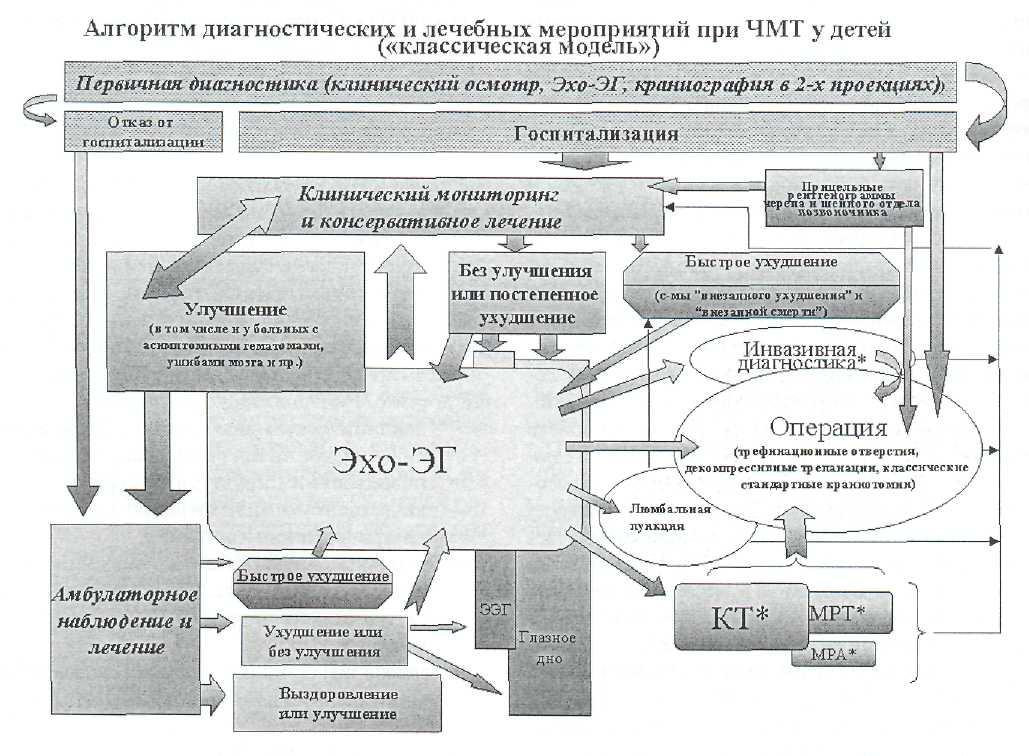
Рис. 27—1. Схема «классической модели» оказания медицинской помощи.
606
Черепно-мозговая травма у детей
 В
случаях быстрого ухудшения состояния
ребенка и
отсутствии признаков очаговости в
неврологическом
статусе ребенок подлежит срочной
операции
— наложению поисковых фрсзевых отверстий
с
обеих сторон (по три с каждой) с ревизией
эпи-и
субдурального пространств. При выявлении
гематомы
на ее стороне осуществляется
костно-пла-стическая
трепанация черепа с удалением гематомы.
Подозрение на гематому задней черепной
ямки
требует наложения поисковых фрезеиых
отверстий
в области чешуи затылочной кости с
обеих
сторон.
В
случаях быстрого ухудшения состояния
ребенка и
отсутствии признаков очаговости в
неврологическом
статусе ребенок подлежит срочной
операции
— наложению поисковых фрсзевых отверстий
с
обеих сторон (по три с каждой) с ревизией
эпи-и
субдурального пространств. При выявлении
гематомы
на ее стороне осуществляется
костно-пла-стическая
трепанация черепа с удалением гематомы.
Подозрение на гематому задней черепной
ямки
требует наложения поисковых фрезеиых
отверстий
в области чешуи затылочной кости с
обеих
сторон.
Люмбальная пункция применяется очень широко и проводится с целью исключения субарахнои-дального кровоизлияния. Противопоказаниями к ней является наличие клинических или Эхо-ЭГ данных, не позволяющих исключить возможность внутричерепной гематомы.
У младенцев вместо каротидной ангиографии и наложения поисковых фрезевых отверстий с целью исключения внутричерепных гематом применяются пункционные методы диагностики (чрез-родничковые, чрезшовные, чрезкостные пункции эпи- и субдурального пространств с обеих сторон).
При отсутствии улучшения или ухудшении состояния ребенка после операции необходимо исключить рецидив гематомы, это возможно только при ревизии раны. Хотя не исключено формирование гематомы с другой стороны или ухудшение в связи с нарастающим отеком мозга. В этих случаях операция может ухудшить прогноз. Значимость Эхо-ЭГ при наличии послеоперационного отека и гематом мягких тканей (впрочем, как и гематом мягких тканей в височной области при первичном осмотре) значительно снижается.
Таким образом, основными особенностями «классической» модели являются:
массовая госпитализация пациентов даже с со трясением головного мозга (это единственная возможность оказать хирургическую помощь тем единицам из них, у которых гематому мож но будет заподозрить только при ухудшении состояния);
первичная диагностика с помощью оценки данных неврологического осмотра, краниог рафии и Эхо-ЭГ;
оценка динамики осуществляется путем тща тельного и многократного неврологическо го осмотра и повторных Эхо-ЭГ;
травматичность инструментальных методов уточнения диагноза (каротидная ангиогра фия, поисковые фрезевые отверстия, диаг ностические пункции мозга и пр.);
• травматичность хирургических вмешательств — неточность предоперационной локализации гематом обуславливает преимущества обшир ных костно-пластических трепанаций черепа, а крайняя тяжесть состояния больных к мо менту операции оправдывает применение ре зекционных трепанаций черепа.
Эта модель имеет ряд серьезных недостатков, основные из них:
поздняя диагностика опасных для жизни со стояний в остром периоде;
высокая степень агрессивности уточняющих диагностических процедур и оперативных вмешательств;
поздняя диагностика осложнений и послед ствий ЧМТ (например, хронических гема том);
неэффективность финансовых затрат — не обходимость госпитализации огромного ко личества детей, подавляющее большинство из которых с сотрясением головного мозга и значительная часть из них могла бы лечить ся дома.
Преимущество у этой модели только одно — доступность инструментального обеспечения. К сожалению, описанная модель и сегодня остается еще достаточно распространенной.
27.2.2. Современная модель
Особенности лечебно-диагностических алгоритмов современной модели оказания медицинской помощи при ЧМТ приведены на рис. 27—2. Их сущность заключается в использовании КТ при малейших подозрениях на нарастание внутричерепных изменений (первичная КТ), а для оценки динамики показаны повторные (иногда многократные) КТ. Основа такой модели — круглосуточная возможность проведения КТ [42, 43, 44]. Поэтому сегодня бесспорно мнение об обязательном оснащении стационаров, оказывающих помощь детям с ЧМТ аппаратами КТ. Абсолютно все международные протоколы обследования и лечения основаны на данных этого высокоэффективного метода диагностики. Общепринятыми являются следующие показания к КТ:
тяжелый механизм травмы головы;
длительное или нарастающее в динамике из менение сознания;
интенсивная или нарастающая головная боль;
многократная рвота;
переломы костей черепа;
судорожные припадки.
607
Клиническое руководство по черепно-мозговой травме


Особую группу составляют дети с врожденными аномалиями мозга, выраженной гидроцефалией, после ликворошунтирующих операций и дети с нарушениями свертываемости крови, у которых обширные внутричерепные кровоизлияния могут возникнуть даже при самой минимальной травме головы.
Прогностически опасные признаки на КТ: сдавленные цистерны, внутрижелудочковые кровоизлияния, значительное субарахноидальное кровоизлияние, деформация структур средней линии. Смертность среди детей с травмой головы и нормальной КТ менее 1%, а при выявлении травматических повреждений достигает 40% [43].
Основное значение при мониторинге выраженности функциональных нарушений головного мозга принадлежит оценке динамики состояния сознания по шкале комы Глазго (ШКГ) и шкале, предложенной А.Н. Коноваловым с соавт. [33].
Многократные повторные оценки состояния сознания пациента при тяжелой ЧМТ с помощью этих шкал проводятся каждые 2—4 часа. Минимальное снижение суммы баллов по ШКГ требует про-
ведения КТ. При выявлении показаний проводятся соответствующие нейрохирургические операции. Если полученные КТ-данные указывают только на отек головного мозга, а состояние больного по ШКГ оценивается менее чем 8 баллов, рекомендуется имплантация внутричерепных датчиков для регистрации внутричерепного давления (ВЧД). Цель имплантации — прямое измерение ВЧД и ранняя диагностика дислокационных синдромов. Нередко для оценки динамики внутричерепных изменений КТ приходится проводить многократно. При тяжелой ЧМТ с оценкой по ШКГ от 3 до 8 баллов (оценка двигательного ответа 4 балла и менее) — прогноз плохой, а оценка в 9—12 баллов очень редко сочетается с возможностью возникновения расстройств жизненно важных функций.
Широкое применение КТ принципиально изменило не только диагностические возможности, но и заставило пересмотреть некоторые, казалось бы незыблемые, принципы лечения. Например, появилось представление о консервативном лечении внутричерепных гематом, стали использоваться новые при-
608
Черепно-мозговая травма у детей
 емы
минимально инвазивной нейрохирургии
(сте-реотаксическая навигация,
эндоскопические манипуляции
и пр.).
емы
минимально инвазивной нейрохирургии
(сте-реотаксическая навигация,
эндоскопические манипуляции
и пр.).
Однако многолетняя практика показала, что, даже при обеспечении широкой доступности КТ, остаются нерешенными некоторые важные задачи детской нейротравматологии. Основные из них:
по-прежнему сохраняется необходимость гос питализации большого количества детей с легкой травмой;
нельзя исключить отсроченные гематомы — на первичной КТ данных за наличие внутри черепной гематомы нет, однако она форми руется в течение 1—3 суток, нередко приводя к внезапной смерти (синдром «talk and die» — «говорил и умер»);
поздняя диагностика хронических субдураль- ных гематом — в связи с возможным отсут ствием неврологических расстройств (асимп- томное течение гематом у детей) КТ в остром периоде травмы не проводят, в дальнейшем формируется хроническая субдуральная гема тома, которая может привести к внезапному ухудшению состояния, а также к развитию эпилепсии, гидроцефалии, психических рас стройств и пр.;
невозможность визуализации внутричерепно го состояния «у постели больного» — детей в коме или с тяжелыми сочетанными по вреждениями приходится транспортировать в КТ-зал, что нередко связано со значитель ными трудностями и может привести к ухуд шению состояния ребенка;
возможности КТ в оценке динамики внут ричерепного состояния значительно ограни чены (повторное применение КТ определя ется не клинической целесообразностью, а лучевой нагрузкой и, нередко, экономичес кими соображениями);
предоперационная КТ не может визуализи ровать изменения в полости черепа, проис ходящие по ходу операции (т.е. обеспечить режим реального времени). Оценка этих из менений часто необходима для выбора опти мальной хирургической тактики;
• шкала комы Глазго и педиатрические шка лы комы, предложенные в дальнейшем, не достаточно чувствительны, поскольку не учитывают динамики структурных измене ний в полости черепа [7, 44, 45].
«Современная модель» может быть реализована только в специализированных центрах крупных городов. В подавляющем большинстве случаев исполь-
зуются промежуточные модели, чаще приближающиеся к классической, чем к современной (рис. 28—1, включая методы, отмеченные знаком *) [15, 21, 28].
27.2.3. Педиатрическая модель
Осознание недостатков «современной модели» нейротравматологии, высокая стоимость аппаратуры для ее реализации, а также снижение финансирования социальных программ даже в странах с высокоразвитой медициной определяют значимость поиска более эффективных и экономичных моделей оказания помощи детям с ЧМТ. Особое значение имеют такие исследования для России, поскольку подавляющее большинство детских стационаров не оснащены КТ аппаратами.
Исторически сложилось так, что детская нейро-травматология только адаптировала к своим нуждам разработанные для взрослых пациентов лечебно-диагностические схемы. Однако появление транскраниальной ультрасонографии (транскраниальной УС) привело к возникновению принципиальной разницы между детьми и взрослыми — детский череп стал «прозрачным» [11, 12, 31]. Это повлекло за собой изменение многих привычных подходов и принципов, позволило говорить о формировании внутри «современной модели» ее особого варианта, применимого пока только у детей («педиатрическая модель») [25]. Основные звенья этой модели уже в течение 3 лет успешно используются в детской городской больнице № 19 им. К.А. Раухфуса (г. Санкт-Петербург). В 1997 году на 1-ой Всероссийской конференции «Травма нервной системы у детей» «педиатрическая модель» была признана оптимальной при ЧМТ у детей и наиболее перспективной для применения в России; принято решение обеспечить ее широкое внедрение [28].
Алгоритм диагностических и лечебных мероприятий при «педиатрической модели» подробно представлен на рис. 27—3. Основное ее отличие от современной модели заключается в том, что первичная диагностика включает в себя не только неврологический осмотр, но и использование скрининг-метода нейровизуализации (ультрасонографии).
Для повышения чувствительности и прогностической значимости традиционных шкал комы в «педиатрической модели» предполагается использование модифицированной шкалы комы Глазго [24]. Сущность модификации заключается в сужении возрастных ограничений ШКГ и одновременной оценке динамики внутричерепных структурных изменений (табл. 27—1).
39. Зак. 851.
Клиническое
руководство по черепно-мозговой травме
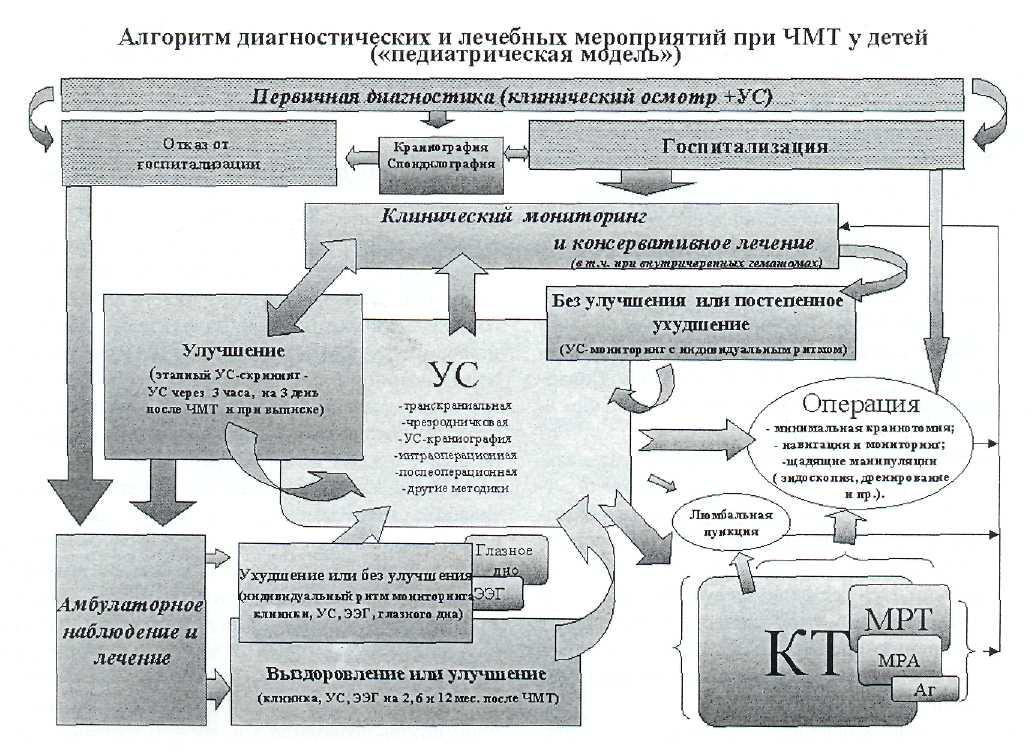
Рис. 27—3. Схема «педиатрической модели» оказания медицинской помощи.
610
Таблица 27—1 Шкала комы Глазго и ее модификации в зависимости от возраста детей
|
Тест |
Возрастные группы и модификации ШКГ |
ШКГ (дети от 6 до 15 лет) |
Баллы | |
|
Дети до Т года |
I год — 5 лет | |||
|
Открывание глаз |
Спонтанное |
Спонтанное |
Спонтанное |
4 |
|
На звук |
На звук |
На звук |
3 | |
|
На боль |
На боль |
На боль |
2 | |
|
Отсутствует |
Отсутствует |
Отсутствует |
I | |
|
Вокализация или словесный ответ |
Громкий плач |
Отдельные фразы |
Адекватная речь |
5 |
|
Тихий плач |
Бормотание |
Отдельные фразы |
4 | |
|
Беззвучный плач |
Крик на боль |
Отдельные слова |
3 | |
|
Гримаса боли |
Беззвучный плач |
Бормотание |
2 | |
|
Отсутствует |
Отсутствует |
Отсутствует |
I | |
|
Двигательная активность или реакция в конечностях на боль |
Некоординированные движения |
Произвольные движения, выполнение команд |
Выполнение команд |
6 |
|
Двигательное возбуждение |
Локализация боли |
Локализация боли |
5 | |
|
Отдергивание |
Отдергивание |
Отдергивание |
4 | |
|
Патологическое сгибание |
Патологическое сгибание |
Патологическое сгибание |
3 | |
|
Патологическое разгибание |
Патологическое разгибание |
Патологическое разгибание |
2 | |
|
Отсутствует |
Отсутствует |
Отсутствует |
1 | |
Черепно-мозговая травма у детей
 Структурное
внутричерепное состояние оценивается
по данным ультрасонографии. Критерии
этой оценки
приводятся б
табл.
27—2.
Структурное
внутричерепное состояние оценивается
по данным ультрасонографии. Критерии
этой оценки
приводятся б
табл.
27—2.
Функционально-структурный мониторинг осуществляется путем повторных оценок по приведенным двум шкалам. Причем, с целью структурного мониторинга применяется транскраниальная УС, а КГ используется только при необходимости верификации обнаруженных изменений.
Состояние больного оценивается в виде дроби. Цифра в числителе (от 3 до 15) обозначает функциональное состояние мозга по модифицированной возрастной ШКГ. В знаменателе, также в диапазоне 3—15 баллов, характеризуется выраженность структурных внутричерепных изменений. Однако в таком виде достигается функционально-структурная оценка только на момент осмотра. С целью отображения типов течения заболевания мы предлагаем использовать их буквенное обозначение: А — регрессирующее; Б — стабильное; В — волнообразное; Г — медленное прогрессирующее; Д — быстро прогрессирующее; Е — стремительное. Таким образом, один из индивидуальных вариантов течения ЧМТ может быть обозначен как «13А/5Д». Это означает, что у ребенка имеются незначительные регрессирующие функциональные нарушения, но структурные внутричерепные изменения выражены значительно и быстро прогрессируют. Т.е., несмотря на удовлетворитель-
ные данные традиционного клинического мониторинга (по ШКГ), по модифицированной шкале ребенок подлежит срочному дообследованию и изменению тактики лечения.
Особенности «педиатрической модели» связаны главным образом с возможностью доклинической диагностики и мониторинга структурных внутричерепных изменений с помощью транскраниальной УС [12, 31]. Ее применение позволяет значительно ограничить использование КТ (тактика поэтапного нейроизображения), а при отсутствии КТ-аппара-тов обеспечить возможность своевременной диагностики травматических повреждений головного мозга. Кроме этого показаны возможности одновременного применения УС-обследования для скрининг-диагностики травматических внечерепнъгх повреждений при сочетанной ЧМТ [11]. Для обозначения такого обследования применяется термин «пансо-нография», который включает торакальную, абдоминальную, спиналъную и скелетную УС. Пансо-нография может обеспечить уточнение характера и локализации внутри- и внечерспных повреждений уже в условиях реанимационного зала приемного отделения в течение 10—15 мин. Это имеет особое значение при тяжелой сочетанной ЧМТ, сопровождающейся шоком и комой, исключая дополнительные инвазивные процедуры (например, плевральные пункции или лапароцентез), а также повторные
Таблица 27—2
