- •10 Эпидуральные гематомы
- •10.1. Эпидемиология
- •10.2. Механизмы образования
- •10.3. Патоморфология
- •10.4. Клиника
- •10.5. Формы течения
- •10.5.1. Острые эпидуральные гематомы
- •10.6.2.2. Эпидуральные гематомы полюса затылочной доли
- •10.7. Диагностика
- •10.8. Хирургическое лечение
- •10.9. Консервативное лечение
- •10.10. Прогностические факторы и исходы
10.7. Диагностика
Мы полагаем, что несмотря на возможность нсин-вазивной экспресс-визуализации эпидуральных гематом с помощью КТ и МРТ, следует уделить вни-
мание их неврологической диагностике. Во-первых, необходимость знать клинику и обоснованно предполагать формирование ЭДГ, тем более отсроченных, актуально и сегодня в любом стационаре. Во-вторых, нередки еще ситуации, особенно в районных и городских больницах, когда для распознавания ургентной хирургической черепно-мозговой патологии, к каковой относятся ЭДГ, отсутствуют современные инструментальные методики, а врач обязан оказаться состоятельным.
Для распознавания эпидуральных гематом с конца XIX века широко используется описанная W. Jacobson триада симптомов, на которую ссылаются в большинстве учебников и руководств, — светлый промежуток, гомолатералъный мидриаз, контралатеральный гемипарез.
Выделяют и другую триаду — светлый промежуток, мидриаз и брадикардия. Однако полное проявление классических триад в клинике эпидуральных гематом встречается далеко не всегда. Патогномо-ничных клинических тестов для их распознавания нет. Несмотря на известное своеобразие клинической картины ЭДГ, редкость выявления строго очерченных симптомокомплексов обусловливает частые затруднения в клинической диагностике эпидуральных гематом, особенно в раннем периоде. Однако почти всегда можно отыскать симптомы, хотя бы ориентировочно позволяющие предполагать развитие именно эпидуральной гематомы [8, 61].
Диагностика изолированных ЭДГ, не сочетающихся с тяжелым ушибом головного мозга, основывается прежде всего на характерном для них трехфазном изменении сознания (первичная утрата в момент травмы — светлый промежуток различной длительности — вторичное нарушение сознания). Поэтому если у больного с черепно-мозговой травмой, поступившего в стационар в ясном сознании или в состоянии умеренного оглушения, в течение ближайших часов, реже дней, усиливается головная боль, особенно имеющая оболочечный оттенок и локальную избирательность, возникает повторная рвота, появляется сонливость, имеются элементы психомоторного возбуждения, а при динамическом наблюдении отмечается тенденция к замедлению пульса и повышению артериального давления, то имеются основания предполагать компрессию мозга гематомой.
Механизм повреждения — по типу локальной импрессии — с приложением травмирующего агента к боковой поверхности головы (чаще к височной области) и переломом свода черепа (пересекающим борозды оболочечных сосудов) при развитии очаговой симптоматики со стороны одноименного
285
Клиническое руководство по черепно-мозговой травме
травме
полушария склоняет к мысли об эпидураль-ном
расположении гематомы. Это предположение
может
подкрепляться и характером гнездной
патологии,
если она проявляется пирамидным
геми-синдромом
с доминированием пареза руки и слабости
лицевого нерва (при типичном расположении
эпидуральных
гематом). Одностороннее расширение
зрачка в стадии компенсированного
сдавле-ния
мозга встречается гораздо реже и обычно
не бывает
грубо выраженным.
В диагностике ЭДГ необходимо учитывать, что при них соотношение степени выраженности общемозговой и очаговой симптоматики вариабельно. Наряду с параллелизмом в развитии часто встречается и диссоциация. При этом у одних пострадавших очаговые проявления значительно опережают общемозговые, у других, напротив, в клинической картине заболевания общие симптомы компрессии мозга доминируют над признаками местного поражения.
При эпидуральных гематомах коматозное состояние иногда возникает внезапно. Чаще, однако, наступлению комы предшествует более или менее продолжительный период ттрогрессирования ряда общемозговых и очаговых симптомов. Следует помнить, что нарастающая головная боль, повторная рвота, возникновеие сонливости, психомоторного возбуждения, замедление пульса и ряд других признаков нередко могут служить предвестниками выключения сознания.
Выявлсние описанных симптомов у пострадавшего с черепно-мозговой травмой позволяет своевременно (т.е. до наступления глубокого нарушения сознания) предположить наличие эпидуральной гематомы, а также определить показания к операции с неотложным уточненением диагноза с помощью КТ или МРТ (а при их отсутствии прибегнуть к ЭхЭГ, ангиографии или прямо к наложению поисковых фрезевых отверстий).
Наиболее сложно распознавание эпидуральных гематом у больных, поступивших в стационар в коматозном состоянии. Обычно в этих случаях имеются тяжелые сопутствующие повреждения мозга либо алкогольная интоксикация, скрадывающие светлый промежуток, иногда отмечается и сверхострое развитие компрессионного синдрома. В такой ситуации предположению о внутричерепной гематоме способствует выявление хотя бы элементов светлого промежутка по анамнезу, что приобретает такое же важное диагностическое значие, как и их констатация в стационаре.
Брадикардия, порой кратковременная, повышение артериального давления, часто с асимметри-
ей, даже у коматозных больных настораживает на возможность компрессии мозга. Дальнейшее углубление угрожающего состояния, при котором нарушение основных витальных функций сопровождается возникновением или нарастанием симптомов дислокации ствола (парез взора вверх, зрачковая и вестибуло-глазодвигательная патология, диффузные изменения мышечного тонуса, стволовые судороги и др.), может косвенно указывать на то, что кома обусловлена сдавлением мозга.
Если к тому же обнаруживаются следы травмы на боковой поверхности головы, особенно в височной области, а также перелом височной или теменной кости, то есть основание предположить наличие эпидуральной гематомы у больного с выключенным сознанием. Этому же способствует притупление звука и локальная болезненность при перкуссии черепа, устанавливаемая у пострадавших в глубоком оглушении и сопоре по мимическим реакциям.
Выявление в очаговой симптоматике преобладания брахиофациального пареза, контрлатерального стороне перелома костей черепа, тем более нарастающего, укрепляет предположение об эпидуральной гематоме. Аналогичное значение может приобретать и гомолатеральный перелому прогрессирующий мидриаз, который в фазах клинической декомпенсации встречается гораздо чаще.
Описанная структура и динамика симптоматики у коматозных больных обосновывают необходимость срочного уточнения диагноза и оперативного вмешательства.
Такие рутинные методы диагностики ЭДГ, как краниография, линейная эхоэнцефалография и ангиография, бесспорно, уступили лидерство КТ и МРТ. Однако они не утратили полностью своего значения, особенно при отсутствии в стационаре методов неинвазвной визуализации внутричерепного содержимого.
Краниография при выявлении линейных переломов становится серьезным опорным пунктом в распознавании ЭДГ. Наиболее характерна для последних трещина чешуи височной кости, особенно идущая поперечно бороздам средней оболочечной артерии. При клиническом развитии компрессионного синдрома она может рассматриваться как показатель разрыва этой артерии. В 90% эпидуральных гематом их расположение соответствует месту костного перелома [8]. Это в равной мерс относится к эпидуральным гематомам типичной локализации (височной, височно-теменной, височно-лобной) и атипичного расположения.
Линия перелома, проходящая через лобную кость на основание черепа в переднюю черепную
286
Эпидуральные гематомы
ямку,
должна
настораживать на возможность формирования
эпидуральной гематомы в области лобной
доли и ее полюса.
Перелом, проходящий вдоль стреловидного шва, указывает на возможность развития оболочечной гематомы сагиттально-парасагиттальной локализации. Трещина затылочной кости в совокупности, разумеется, с клиническими данными позволяет предположить образование гематомы задней черепной ямки, прежде всего эпидуральной. Линейные переломы большой протяженности, уходящие далеко за пределы височной кости — до сагиттального шва и далее, могут косвенно указывать на возможность сочетания эпидуральной и субдураль-ной гематом. Множественные оскольчатые и вдавленные переломы свода или свода и основания черепа часто сопровождаются образованием эпи-дуральных или смешанных гематом. В случаях обызвествления шишковидной железы по се смещению в противоположную сторону краниография позволяет латерализовать гематому.
Одномерная эхоэнцефалография — простой метод скрининга при ЧМТ для выявления, латсрали-зации и прослеживания сдавления мозга. Особое значение ЭхЭГ приобретает при отсутствии КТ и МРТ. Для острых эпидуральных гематом типичной локализации характерно быстрое нарастание смещения срединных структур в противоположную «здоровую» сторону до 6—15 мм. Непосредственное отражение ультразвукового луча от гематомы (Н-эхо) представляет собой высокоамплитудный, непульсирующий сигнал, расположенный между конечным комплексом и пульсирующими низкоамплитудными сигналами от стенок боковых желудочков [2].
При церебральной ангиографии распознавание ЭДГ основывается на изменении линии пробега и смещении магистральных мозговых сосудов и их ветвей, характерном оттеснении сосудистого рисунка полушарий от костей свода черепа, деформации сифона внутренней сонной артерии, а также в отдельных случаях выхождении контрастного вещества за пределы сосудистого русла. Своеобразие ангиографической картины зависит от величины и локализации гематомы, а также от сроков ее формирования. При типичном — височном и теменном — расположении ЭДГ ангиографическая картина, как правило, содержит достаточно убедительные данные для топической и нозологической диагностики.
Ведущее значение обычно приобретают прямые снимки; при этом изменение положения средней мозговой артерии преимущественно отражает сдав-
ление конвекситальных отделов мозга, а изменение положения передней мозговой артерии — смещение срединных структур.
При атипичной локализации внутричерепных гематом (полюс лобной доли, парасагитталъно) боковые снимки могут играть основную роль в диагностике. В отдельных случаях для распознавания гематом лобной и затылочной областей требуется выполнение ангиограмм в специальных косых проекциях. Для более точного сведения об отношении гематомы к оболочкам, веществу мозга, ее размерах важно сопоставление артериальной фазы с капиллярной и венозной фазами.
Для ЭДГ характерна аваскулярная зона за счет оттеснения сосудистого рисунка сдавленного полушария мозга от внутренней поверхности костей черепа, часто по форме напоминающая выпуклую линзу. Контур эпидуральных гематом изредка могут очерчивать сосуды смещенной твердой мозговой оболочки, а не коры полушарий.
При ЭДГ преимущественно височной локализации на прямых снимках выявляется смещение ангиографической сильвиевой точки вверх и медиально, а на боковых снимках — дислокация пробега средней мозговой артерии вверх и вперед с одновременной развернутостью сифона внутренней сонной артерии.
При преимущественно лобно-теменной локализации на прямых снимках, помимо смещения передней мозговой артерии в противоположную сторону, имеет место опускание ангиографической сильвиевой точки вниз, а на боковых ангиограммах — отдав-ливание книзу средней мозговой артерии при некотором уплощении сифона внутренней артерии.
При эпидуральных гематомах в области полюса лобной доли на боковых ангиограммах выявляется бессосудистая зона кпереди от коронарного шва и деформация восходящей части передней мозговой артерии, а на прямых снимках — незначительное смещение в противоположную сторону ограниченного отрезка передней мозговой артерии вблизи основания черепа.
При локализации ЭДГ на основании средней черепной ямки на прямых ангиограммах может наблюдаться смещение кверху и медиально горизонтальной части средней мозговой артерии, а на боковых — се дугообразный пробег.
Для эпидуральных сагиттальных гематом типично оттеснение верхнего продольного синуса от свода черепа, что с убедительностью может быть выявлено только на боковых ангиограммах в венозной фазе.
При эпидуралъных гематомах задней черепной ямки каротидная или вертебральная ангиография может
287
Клиническое руководство по черепно-мозговой травме
 выявить
характерное оттеснение места слияния
прямого
и пеперечного синусов от затылочной
кости.
выявить
характерное оттеснение места слияния
прямого
и пеперечного синусов от затылочной
кости.
Следует подчеркнуть, что при ЭДГ или даже только при клиническом подозрении на ее формирование люмбальная пункция в диагностических целях противопоказана.
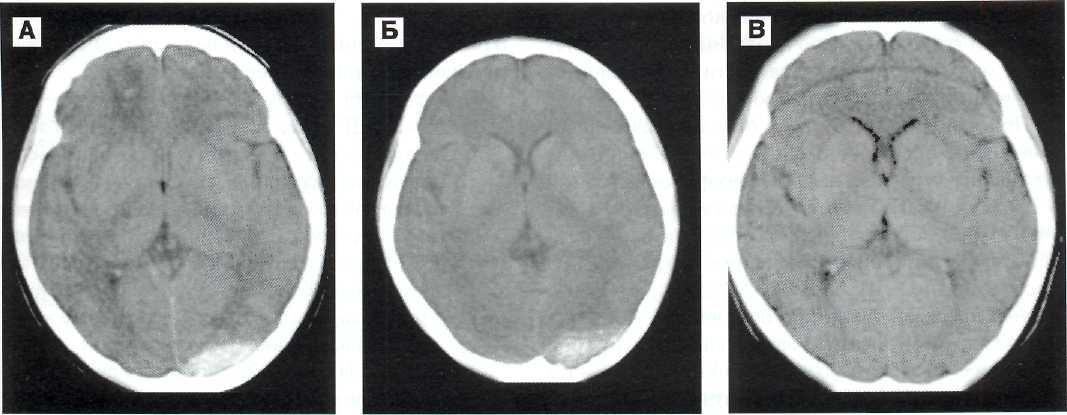
На КТ острые эпидуральные гематомы характеризуются двояковыпуклой (рис. 10—1, 10—2, 10—3, 10—За), реже плосковыпуклой зоной повышенной плотности, прилегающей к своду черепа [7а, 9, 32, 71].
Могут также встречаться ЭДГ серповидные, двойные, линзообразные, неправильные, сливные, распространенные и других очертаний. Обнаружение на КТ в гомогенной гиперденсивной ЭДГ участков изоденсивных или гиподенсивных свидетельствует о продолжающемся кровотечении [25].
Вариабельность формы ЭДГ зависит от характера и места кровотечения, объема излившейся крови, времени между ЧМТ и КТ. ЭДГ, содержащие свежую несвернувшуюся кровь или лизиро-

Рис. 10—1. КТ динамика острой эпидуральной гематомы правой височной области у пострадавшего 39 лет. А, Б, В, Г — при поступлении. Линзообразная гиперденсивная зона с чёткими границами, занимающая правую височную область, с переходом на основание. В левой височной области — очаг геморрагического ушиба.
288
Эпидуральные гематомы
 ванную
кровъ сроком свыше 2 недель, могут иметь
одинаковую
с мозгом плотность. В этих случаях
возможна
визуализация смещенной гематомой
твердой мозговой
оболочки, иногда только после
внутривенного
введения контрастного вещества. Толщина
ЭДГ
зависит от эластичности ТМО, конфигурации
костей
черепа. Это объясняет тот факт, что
лобные,
височные и теменно-затылочные ЭДГ имеют
наибольшую
толщину. В своем большинстве эпидуральные
гематомы на КТ простираются между
коронарным
и лямбдовидным швами [9, 25].
ванную
кровъ сроком свыше 2 недель, могут иметь
одинаковую
с мозгом плотность. В этих случаях
возможна
визуализация смещенной гематомой
твердой мозговой
оболочки, иногда только после
внутривенного
введения контрастного вещества. Толщина
ЭДГ
зависит от эластичности ТМО, конфигурации
костей
черепа. Это объясняет тот факт, что
лобные,
височные и теменно-затылочные ЭДГ имеют
наибольшую
толщину. В своем большинстве эпидуральные
гематомы на КТ простираются между
коронарным
и лямбдовидным швами [9, 25].
В зависимости от своей локализации и размеров ЭДГ характеризуется большим или меньшим масс-эффектом с соответствующим смещением срединных структур в противоположную сторону, деформацией желудочковой системы, сдавленисм конвекситальных субарахноидальных пространств и базальных цистерн.
Данные КТ обычно коррелируют с клинической фазой сдавления головного мозга, а порой, что тактически важно, ее опережают.
Критические цифры смещения прозрачной перегородки (>15 мм), развитие дислокационной гид-

Рис. 10—1 (продолжение). Д, Е, Ж, 3 — спустя 2 сут после костнопластической трепанации и удаления гематомы. На ее месте расправившееся вещество мозга.
289
Клиническое руководство по черепно-мозговой травме
 роцефалии
с компрессией гомолатсрального ЭДГ
бокового
желудочка и резким расширением
контрлатерального, наконец, грубая
деформация или отсутствие
визуализации охватывающей цистерны —
являются
четкими КТ-критериями угрожающего
жизни состояния пострадавшего.
роцефалии
с компрессией гомолатсрального ЭДГ
бокового
желудочка и резким расширением
контрлатерального, наконец, грубая
деформация или отсутствие
визуализации охватывающей цистерны —
являются
четкими КТ-критериями угрожающего
жизни состояния пострадавшего.
В диагностике ЭДГ особенно важна КТ в динамике, которая позволяет выявить опасное увеличение объема кровоизлияния или формирование отсроченных ЭДГ.
Если в толще гиперденсивной ЭДГ обнаруживаются пузырьки воздуха, то эти данные КТ свидетельствуют о переломе основания черепа или ячей сосцевидного островка.
КТ позволяет выявлять ЭДГ любой локализации и размеров, кроме изоденсивных и малых, если последние тоже изоденсивны. Кроме того, КТ хорошо определяет сопутствующие ЭДГ мозговые и черепные повреждения [7а, 58]; см. также рис. 10-1, 10-5.

Рис. 10—1 (продолжение). И, К, Л, М — спустя 3 нед после операции. Очаг ушиба слева резорбировался. Клиническое выздоровление.
290
Эпидуралъные гематомы
На
МР-томограмм ах эпидуральные гематомы
определяются
как объемные сферические образования,
отслаивающие твердую мозговую оболочку,
которая выглядит как тонкая полоска
пониженной
интенсивности сигнала между гематомой
и
мозговым веществом (см. рис. 10—6). Как и
на КТ для
ЭДГ на МРТ характерна линзообразная
форма,
большая толщина по сравнению с субдураль-
ными гематомами; края ЭДГ обычно не пересекают лямбдовидный и коронарный швы. Острые эпидуральные гематомы выглядят изоинтенсивны-ми на томограммах по Т2, в подострой и хронической стадиях они становятся гиперинтенсивными в обоих режимах сканирования. В дальнейшем контрастность эпидуральных гематом практически не меняется [7].


МРТ превосходит КТ по выявляемое™ изоденсив-ных и малых эпидуральных гематом и часто позволяет дифференцировать эпидуральные гематомы от субду-ральных по характерному полосчатому изменению интенсивности сигнала от оттесненной кровью твердой мозговой оболочки. МРТ незаменима для визуализации состояния ствола мозга и базальньгх цистерн.
Особенно важно использовать КТ и МРТ для контроля за результатами лечения ЭДГ (рис. 10—3, 10-4, 10-5).
291
Клиническое руководство по черепно-мозговой травме

Рис. 10—3. КТ динамика острой эпидуральной гематомы в правой лобной области у пострадавшей 15 лет. А, Б — до операции. В, Г — на следующий день после костно-пластической трепанации и удаления гематомы. Д, Е — спустя 12 сут после операции. Расправление боковых желудочков и субарахноидальных шелей. На месте удаленной гематомы небольшое скопление жидкости. Клиническое выздоровление.
292
Эпидуралъпые гематомы
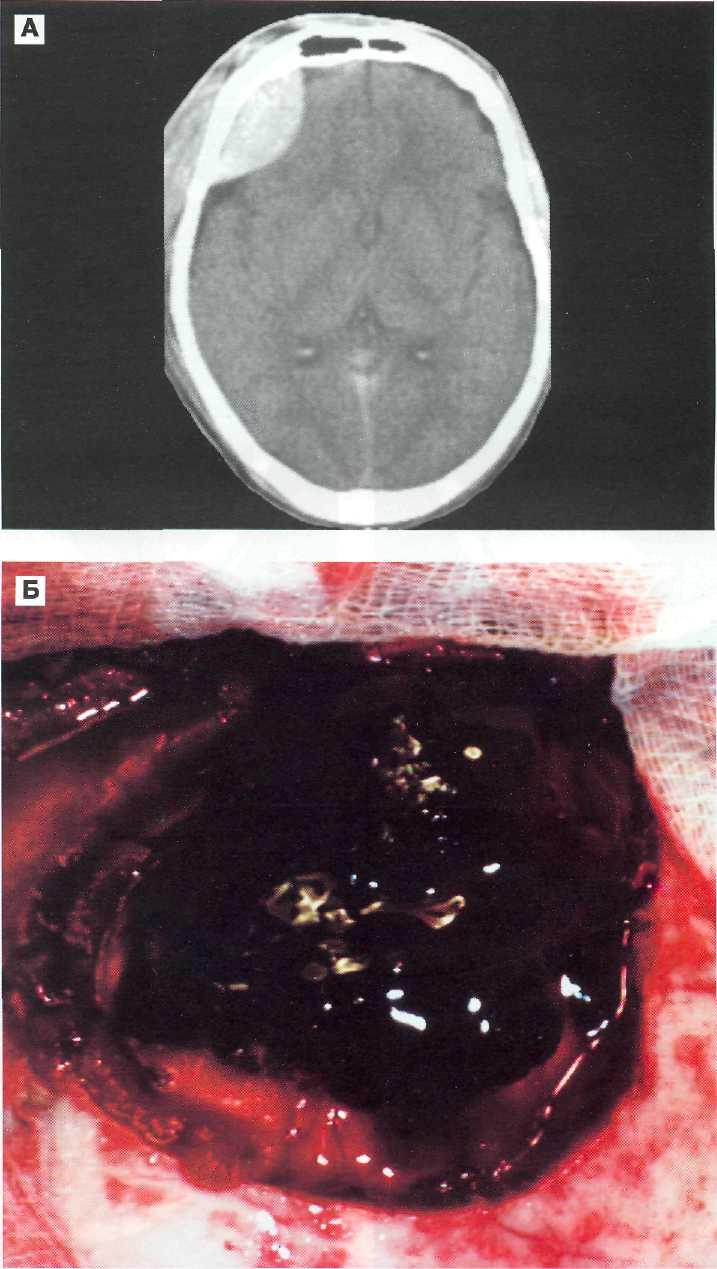
Рис. 10—За. Острая эпидуральная гематома в правой лобной области слева у 17-летнего пострадавшего. А — КТ перед срочной операцией. Видна характерная гомогенная гиперденсивная «двояковыпуклая линза». Б. Общий вид гематомы перед ее удалением.
293
Клиническое руководство по черепно-мозговой травме

Рис. 10—4. КТ динамика подстрой эпидуральной гематомы задней черепной ямки с сулратенториальным распространением.
A, Б — до операции. Линзообразная гиперденсивная зона гомогенной структуры и четкими контурами, примыкающая к чешуе затылочной кости слева. Сдавление IV желудочка. Окклюзионная гидроцефалия с расширением III и боковых желудочков (Б).
B, Г — через 10 сут после удаления гематомы. Полное расправление ранее сдавленного левого полушария мозжечка и визуали зация IV желудочка (В). Регресс окклюзионной гидроцефалии (Г). Клиническое выздоровление.
294
Эпидуральные гематомы