25.2. Клиника
При остром вентрикулите развивается картина серозного или гнойного эпендиматита. Последний проявляется острым и резким ухудшением состояния больного: нестерпимая головная боль, повторная рвота, тахикардия, тахипноэ, гипертермия (до 40-41оС), бледность кожных покровов сменяется их гиперемией с гипергидрозом. На таком фоне может развиваться менингеальный синдром с переходом в коматозное состояние. Оболочечный синдром обычно грубо выражен, проявляясь полным набором его слагаемых — ригидностью мышц затылка, симптомами Кернига и Брудзинского, общей гиперсенситивностью. Часто проявляются синдромы декортикации и децеребрации с различными позно-тоническими реакциями и глобальными изменениями мышечного тонуса. При нередко сопутствующих вентрикулиту нарушениях ликворо-циркуляции (вплоть до разобщения желудочковой системы) возникают фиксированные вынужденные положения головы. Клиническую картину вентри-кулита дополняет разнообразная очаговая, подкор-ко во-стволовая симптоматика в виде горизонтальных и вертикальных парезов взора вверх, глазодвигательных и зрачковых нарушений, спонтанного нистагма, двусторонних патологических знаков, диссоциации мышечного тонуса и сухожильных рефлексов по оси тела, бульбарных нарушений.
В качестве тяжелого течения вентрикулита приводим клиническое наблюдение больного В-ова Д.В. (история болезни № 3685/01).
Диагноз: последствия тяжелой краниофациальной травмы (тяжелый многоочаговый ушиб правого полушария, перелом костей свода и основания черепа; перелом скулоорбитального комплекса и верхней челюсти справа со смещением): вентрикуломегалия, назальная ликворея. Вторичный гнойный менингит. Состояние после краниэктомии (3.12.00), удаления вдавленных фрагментов височной кости справа, мозгового детрита правой височной доли, дренирования суб- и эпидурального пространства; трахеостомии (5.12.00); наружного вентрикулярного дренирования с двух сторон.
Анамнез. Тяжелую черепно-мозговую травму получил 02.11.00г. в результате ДТП. Доставлен в городскую больницу г. Подольск без сознания. При поступлении: глубокая кома, АД 50/0 мм рт cm, спонтанное неадекватное дыхание, анизокория D больше S, ушибленно-рваная рана правой теменной области, выделение мозгового детрита из раны, кровотечение из левого наружного слухового прохода, обширная подкожная гематома правой височно-теменной области, гематома век правого глаза. После стабилизации витальных функций 3.12.00 г. выполнена кра-ниэктомия в правой височно-теменной области, удалены вдавленные фрагменты височной кости, отмыт мозговой детрит. Состояние оставалось крайне тяжелым: кома, на ИВЛ, гемодинамика поддерживалась вазопрессорами. С 4.12.00 переведен для дальнейшего лечения в ИНХ.
При поступлении. ИВЛ через оротрахеальную трубку, дыхание проводится во все отделы, гемодинамика стабильная, ЧСС 90, АД 130/70, вялая перистальтика кишечника, мочеиспускание по катетеру, субфебрилъная температура тела. Глубокая кома. Децеребрационная поза на проприоцетивные раздражения, иногда спонтанно. Менингиальных знаков нет. Зрачки средней величины, D(S, фотореакции не получено с 2-х сторон, корнеальный рефлекс слева сохранен, справа нет, рефлекторный взор вверх вызывается слева, впечатление офтальмоплегии справа. На трубку реагирует. Лицо асимметрично из-за уплощения скуловой и отеков правой височной области, экзофтальма, гематомы век OD. Мышечный тонус снижен. Сухожильные и периостальные рефлексы оживлены, без четкой разницы сторон. 2-х сторонние патологические стопные рефлексы Бабинского. В правой височно-теменной области после операционный шов вертикального направления до 12см. Паль-паторно определяется костный дефект неправильной формы в височной области 5х6см, мягкие ткани
424
Посттравматический вентрикулит
 над
ним слабо пульсируют, умеренно напряжены.
Фиолетовые
кровоподтеки век. В правой скуловой
области
линейный шов до 1см, в щечно-скуловой
области определяется
крепитация.
над
ним слабо пульсируют, умеренно напряжены.
Фиолетовые
кровоподтеки век. В правой скуловой
области
линейный шов до 1см, в щечно-скуловой
области определяется
крепитация.
На серии КТ-снимков (3525/st) выявляются очаги гетерогенной плотности в полюсно-базальных отделах правой лобной и височной доли, а так же те-менно-височной области с мелкими костными фрагментами и металлическими клипсами. Признаки полушарного отека вещества мозга, со смещением срединных структур справа налево. Правый боковой желудочек поддавлен. Базальные цистерны визуализируются четко, не деформированы. Определяется скопление крови по фалъксу в задней трети. Затемнение пазух решетчатой кости, основной пазухи больше слева, уровень жидкости в гайморовых пазухах с 2-х сторон. 5.12.01 выполнена трахеостомия, установлен датчик измерения внутричерепного давления справа. Проводились интенсивная консервативная терапия (антибактериальная, сосудистая, ноотроп-ная, иммунокоррегирующая, психотропная), местное лечение пролежней. За время пребывания в стационаре перенес пневмонию, пневмоторакс справа, гнойный гайморит, этмоидит, фронтит. Во время проведения эндоскопической эндоназальной санации придаточных пазух носа (19.01.01) выявлена назальная ликворея. 23.01.01 выполнена эндоскопическая эндо-назальная пластика ликворных фистул в области задних ячей решетчатой кости справа. Проводились занятия с логопедом, психологом, ЛФК, массаж, наблюдался психоневрологом.
Выписан 1.08.01 в относительно удовлетворительном состоянии — в сознании, речевой контакт умеренно ограничен, понимает и выполняет обращенные к нему просьбы; собственная речь дизарт-рична, порой невнятна. Суждения упрощены, темп мышления замедлен, выполняет инструкции, активные движения во всех конечностях, но с сохранением левостороннего гемипареза. В правом локтевом суставе имеется разгибательная контрактура. Пролежни зажили вторичным натяжением полностью. Проявления пневмонии и гайморита купированы. Деканюлирован, рана на шее затянулась. Признаков назальной ликвореи нет. Костный дефект в правой височно-теменной области размерами 5 х 7 см неправильной вытянутой формы. Мягкие ткани над дефектом запавшие, слабо пульсируют. Послеоперационные рубцы без признаков воспаления. На серии контрольных КТ-снимков: выявляются признаки атрофического процесс головного мозга в виде увеличения субарахноидальных щелей, базалъных цистерн, значительного увеличения в размерах желудочковой системы без признаков
внутричерепной гипертензии. Формируются очаги пониженной плотности в правых лобной и височной областях.
Последние 5 месяцев находился на реабилитационном лечении в КБ «Здравница-Люкс». В течение ноября 2001 г отмечались частые простудные реакции, признаки ринита; наблюдался ЛОР-врачом, данных за ликоворею не обнаруживалось. В последнюю неделю ноября стал предъявлять жалобы на постоянные головные боли, появилось напряженное выбухание в области костного дефекта. При выполнении люмбальной пункции (4.12.01) обнаружено повышенное давление (220 мм вод.см.), высокий цитоз (до 2000/3, нейтрофильного характера). Начатый курс антибактериальной терапии не дал существенного эффекта; при повторной люмбальной пункции (6.12.01), выявлена отрицательная динамика — нарастание цитоза, на этом фоне появились выделения из носа (назальная ликворея). В связи с наличием назальной ликвореи больной переведен в ИНХ для дальнейшего лечения.
За время лечения у больного купирована назальная ликворея ежедневными люмбальными пункциями и одномоментным ведением 1 % раствора диоксидина, значительно улучшились цитологические показатели ликвора. Однако, менингит перешел в рецидивирующую форму, развились гипертензионная гидроцефалия, серия генерализованных эпи-припадков, на фоне которых возникла острая окклюзия с ухудшением неврологического статуса до глубокой комы. В реанимационном отделении в экстренном порядке 21.12.01 выполнено наружное вентрикулярное дренирование переднего рога правого бокового желудочка. Состояние несколько улучшилось, но при КТ и МРТ головного мозга выявлены признаки межжелудочкового разобщения (значительное уменьшение правого и увеличение левого со смещением его вправо), которые подтверждалось клиническими (кома 1, локальное напряжение мягких тканей в области костного дефекта) и ликворологическими (высокое давление при люмбальной пункции и цитозом до 12000/3) данными. 8.01.02 становлен наружный вентрикулярный дренаж в левый желудочек (рис. 25-1 и 25-2). Состояние улучшилось, при КТ латеральное смещение значительно уменьшилось. В последующее время выполнены переустановки наружных вентрикулярных дренажей с обеих сторон.
До последнего времени, несмотря на проведение интенсивной терапии, состояние остается тяжелым. Уровень сознания — сопор, гипертермия; плео-цитоз на фоне проводимой терапии колеблется от десятков до 5 тысяч клеток, существенно отличаясь в правом и левом желудочках.
425
Клиническое
руководство по черепно-мозговой травме

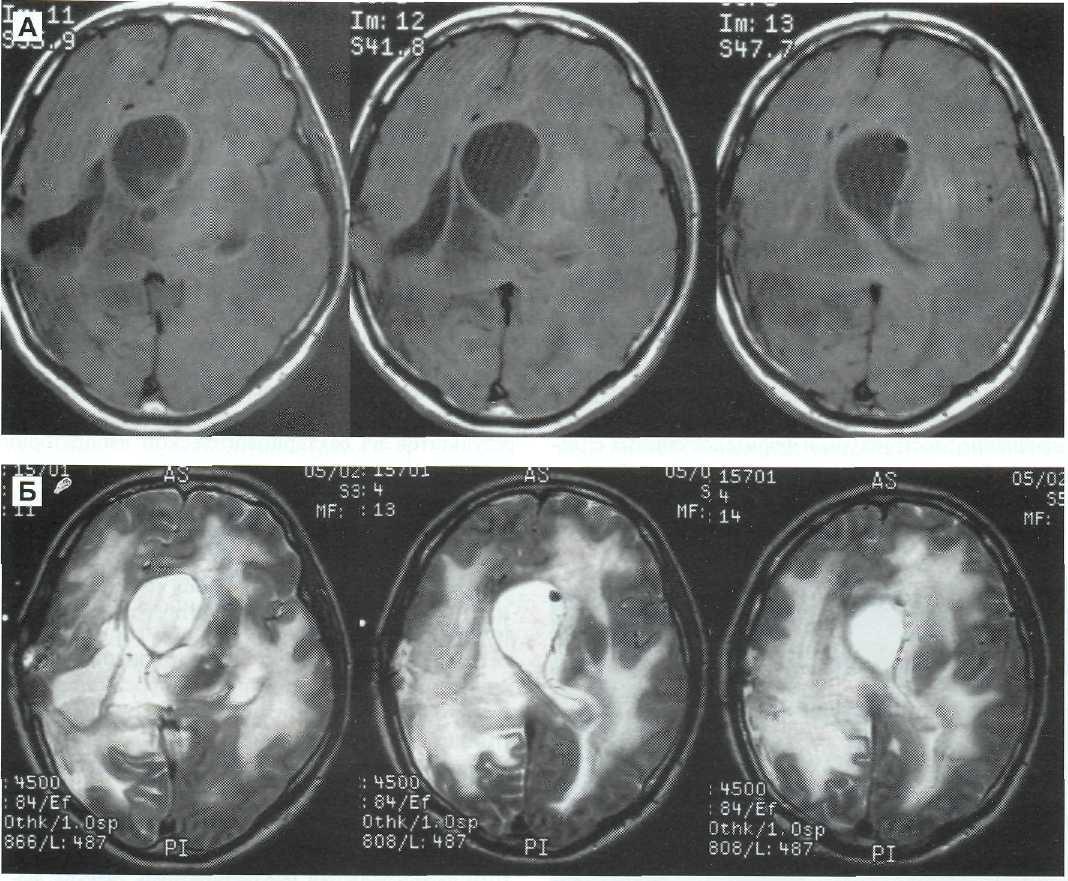
Рис. 25-1. Больной В., 26 лет. Посттравматический вентрикулит. А — КГ. Аксиальные срезы. 13 мес после ЧМТ. Расширение желудочковой системы. Порэнцефалия заднего рога правого бокового желудочка. Гиподенсивные участки (зона очагов ушиба) в лобной доле справа. Б — КТ через 3,5 нед после начала воспалительного процесса. Дальнейшее увеличение размеров желудочковой системы. Явления перивентрикулярного отека в области передних рогов боковых желудочков. Уплотнение эпендимарного слоя. Начальные признаки разобщения желудочков. В — КТ через 2 нед. Картина прогрессирования воспалительного процесса (расширение зоны перивентрикулярного отека, усиление сигнала от эпендимы, разпошютностные характеристики ликвора) и разобщения желудочков (большее увеличение левого с нарастанием смещения срединных структур). Г — КТ через последующие 2 нед. Картина полного разобщения желудочков. Ликвор разной плотности. Обширные зоны энцефалита и перивентрикулярного отека в виде участков гиподенсивной плотности.
426
Посттравматический вентрикулит