
Посттравматическая субдуральная эмпиема
22
ПОСТТРАВМАТИЧЕСКАЯ СУБДУРАЛЬНАЯ ЭМПИЕМА
О.Н.Древаль
Субдуральная эмпиема (СДЭ) — это ограниченное скопление гноя в субдуральном пространстве, являющееся в большинстве случаев следствием проникновения инфекции через эмиссарные вены. Наиболее часто возникает как осложнение черепно-мозговой травмы и сопутствующего синусита, отита, мастоидита, а также после хирургических вмешательств на черепе.
22.1. Эпидемиология
СДЭ составляет примерно 15—25 % от общего количества внутричерепных инфекций (6, 8, 11, 12). При отсутствии лечения или его неадекватности летальность достигает 100 %. В последние 20 лет благодаря применению эффективной антибиотикоте-рапии в дополнение к хирургическому лечению летальность, по данным различным авторов, снизилась до 10-30 % (2, 10, 11, 15). СДЭ чаще встречается у мужчин (в соотношении 3:1), в 70 % возраст больных составляет 10—30 лет (10). Наиболее типичная локализация СДЭ — супратенториально конвекситально — в 70—80 % наблюдений, в 10— 20 % патологический процесс располагается в области серповидного отростка. В 20—40 % течение СДЭ осложняется тромбозом кортикальных вен, в 25 % формируется абсцесс мозга, менингит развивается в 10 % случаев.
22.2. Основные возбудители
При СДЭ в 35 % случаев выделяются стрептококки, в 17 % — стафилококки. Такие микроорганизмы как S.pneumoniac, H.innuenzae, энтеробакте-рии — обнаруживаются у 17 % больных. Почти в 100 % случаев в гнойном очаге присутствуют анаэробы, чаще всего бактероиды. При снижении им-
мунитета, особенно при ВИЧ-инфекции, СДЭ могут вызвать сальмонеллы, грибы роды Candida. Часто встречаются микробные ассоциации (1, 14).
22.3. Клиника и диагностика
В клиническом диагнозе СДЭ очень важен период до появления неврологических расстройств. Он может продлиться до 2 недель и характеризуется подъемом температуры до 38°С, появлением головных болей, часто локализованных в лобной области, общим недомоганием. Состояние больного может первично расцениваться как острое распи-раторное заболевание, грипп, гайморит. Однако, несмотря на проводимое лечение, состояние больного продолжает ухудшаться. Головная боль нарастает по интенсивности, охватывает всю голову. Появляются тошнота, рвота, затруднения речи афатического или дизартрического характера, снижение зрение. Обнаруживается и нарастает менин-гиальная симптоматика. На этом фоне отмечается угнетение сознания до уровня оглушения, сопора и даже комы.
Возможно возникновение эпилептических припадков как фокальных, так и генерализованных, а также появление очаговой неврологической симптоматики в виде гемипареза, реже наблюдается гемисенсорный дефицит. Отмечаются глазодвигательные расстройства в виде пареза Ш и VI нервов различной степени выраженности, мидриаз наиболее типичен на стороне СДЭ. Страдание тройничного нерва может проявиться лицевыми болями, что свидетельствует обычно о скоплении гноя в проекции пирамиды височной кости. В ряде случаев возникают дефекты полей зрения вплоть до развития гомонимной гемианопсии. При ней-роофтальмологическом обследовании обнаружи-
407
Клиническое руководство по черепно-мозговой травме
 ваются
гипертензионные изменения на глазном
дне.
ваются
гипертензионные изменения на глазном
дне.
Лабораторные исследования выявляют лейкоцитоз в крови со сдвигом формулы влево, повышение скорости оседания эритроцитов. Посев крови может обнаружить аэробные и анаэробные микроорганизмы, но может быть стерильным.
Диагноз СДЭ подтверждается данными КТ и МРТ. При компьютерной томографии СДЭ видна как полусферическая зона пониженной плотности (рис. 22-1). Края гнойного скопления четко кон-турируются усиленным сигналом при введении контраста, что связано с воспалительным процессом в оболочках. Отек мозгового вещества проявляется масс-эффектом полушария на стороне СДЭ (рис. 22-2). Субдуральные эмпиемы в некоторых случаях бывают двусторонними (рис. 22-3).
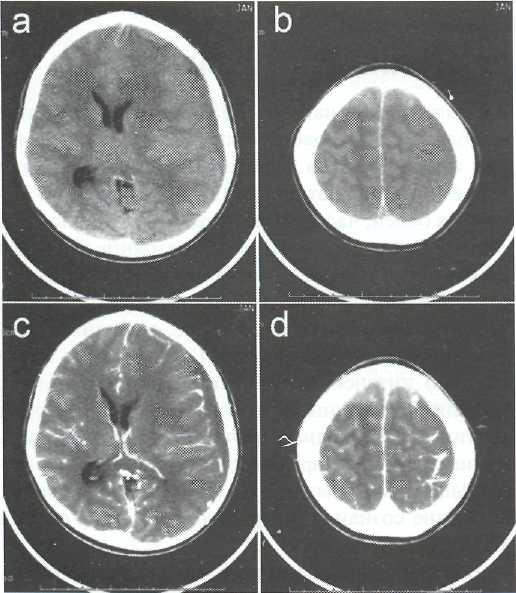
Рис. 22-1. КТ, аксиальные срезы. Субдуральная эмпиема: a, b — без контрастного усиления; с, d — с контрастным усилением.
МРТ является методом выбора в диагностике СДЭ, так как позволяет уже в ранние сроки точно определить локализацию и распространенность СДЭ. В Т1-режиме скопление гноя дает гипоинтенсив-ный сигнал, а в Т2 — гиперинтенсивный, резко выражен отек вещества головного мозга. МРТ считается наиболее чувствительным методом в диагностике небольших эмпием, которые не видны на компьютерных томограммах (5, 9, 14).
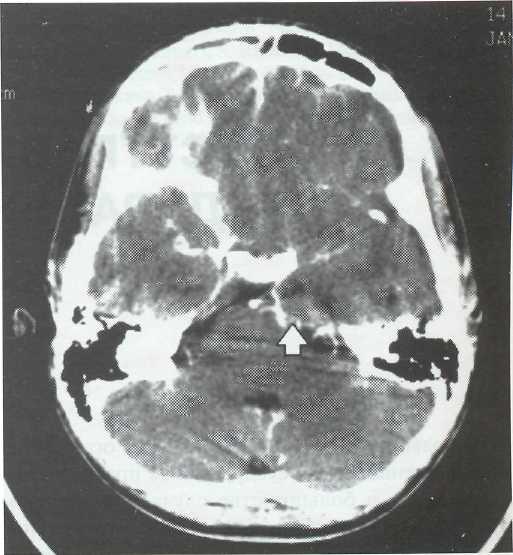
Рис. 22-2. КТ, аксиальный срез. Субдуральная эмпиема в лоб-но-височной области. Выраженный масс-эффект при небольшом объеме эмпиемы. Вклинение крючка гиппокампа (показано стрелкой).
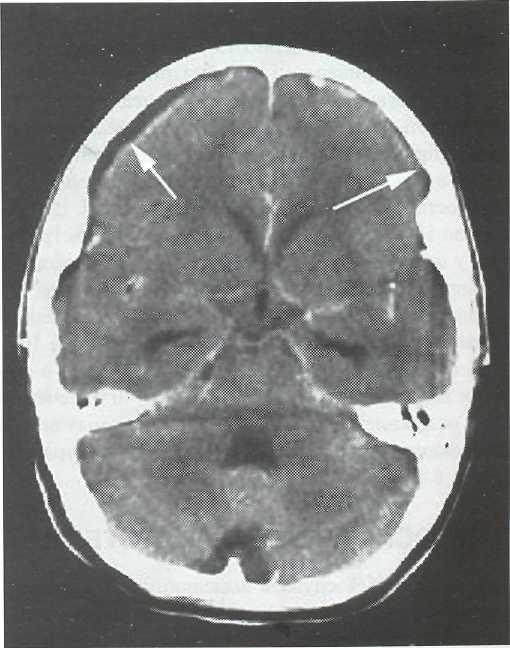
Рис. 22-3. Компьютерная томограмма с контрастным усилением, аксиальный срез. Бифронтальная субдуральная эмпиема (по-казана стрелками).
408
Посттравматическая субдуралъная эмпиема
