
Ошурков П.А. - Объемные образования головного мозга - 2019
.pdfэтот симптом имеет крайне малое значение. Головная боль чаще всего не имеет четкой локализации, однако в редких случаях пациенты отмечают головную боль именно в проекции объемного образования. Настоящий феномен может оказаться как следствием локального раздражения оболочек головного мозга, так и носить психогенный характер у пациентов, которые начинают отмечать головную боль именно «над опухолью» уже после постановки диагноза по данным нейровизуализации. Около 30% случаев приходятся на головную боль, ассоциированную с кашлем и чиханием, а также положением головы (наклон вперед, реже назад и вбок), в связи с чем может возникнуть вынужденное положение головы. По данным литературных источников в 40% случает головная боль ассоциирована с тошнотой и рвотой. При этом, указанные эпизоды могут приносить последующее кратковременное облегчение болевого синдрома (вероятно, за счет эпизодической гипервентиляции). Такой характер головной боли считается классическим для «опухолевой головной боли» при условии наличия очагового неврологического дефицита. Однако же по данным последних исследований классическая головная боль в реалиях выявлена не более чем у 8% пациентов с данной патологией.
Головной мозг не содержит болевых рецепторов. Головная боль как признак опухолевого процесса может явиться следствием комбинации ряда факторов:
•повышения ВЧД на фоне масс-эффекта опухоли, гидроцефалии, перифокального отека, кровоизлияния в тело опухоли;
•инвазии или компрессии имеющих болевые рецепторы структур (кровеносных сосудов, твердой мозговой оболочки, надкостницы);
•головная боль на фоне артериальной гипертензии, явившейся следствием повышения внутричерепного давления как части триады Кушинга;
•вторичная головная боль, развивающаяся на фоне поражения ядер глазодвигательных нервов, вызывающих диплопию и гипертонус глазодвигательных мышц;
•психогенная головная боль, указанная ранее.
Тошнота, рвота. Уже упоминалась ранее. Часто ассоциирована с головной болью, может присутствовать на высоте ее и приносить временное облегчение. Особенно часто возникает в утренние часы и не имеет связи в с приемом пищи. Характерный симптом повышения ВЧД. Может быть и характерным симптомом опухоли при раздражении дна IV желудочка и ядер бульбарной группы нервов. Однако же равно может оказаться симптомом интоксикации или заболеваний желудочно-кишечного тракта и не иметь связи с вероятным объемным процессом ЦНС.
Головокружение. Неспецифический симптом. Может быть ассоциировано с внутричерепной гипертензией. Головокружение системного характера с нарушением стато-координаторных функций, походки, координаторных проб, ассоциированное с тошнотой, нистагмом может явиться симптомом застойных явлений в лабиринте.
Застой дисков зрительных нервов. Характерный симптом внутричерепной гипертензии. Клинически проявляет себя снижением остроты зрения, развитием «затуманивания зрения». Может быть выявлена при офтальмоскопии. Длительно существующая внутричерепная гипертензия может повлечь за собой формирование атрофии зрительного нерва и стойкого неврологического дефицита по II паре черепных нервов.
Триада Кушинга. Не является непосредственно общемозговым симптомом, однако представляет собой вариант соматических дисфункций, ассоциированных и обусловленных внутричерепной гипертензией. Характеризуется развитием триады признаков: гипертензии, брадикардии, нарушения дыхания.
20
Эписиндром. Может явиться как следствием локального воздействия опухоли на функционально значимые зоны коры больших полушарий, формируя фокальные эпилептические припадки (с аурой или без, Тодовскими парезами), так и явиться следствием повышения внутричерепного давления.
Психические расстройства и нарушение сознания. Могут явиться как очаговым симптомом при поражении лобной доли, так и признаком повышения ВЧД. Проявляются в виде оглушенности, заторможенности, снижения критики, дезориентировки в пространстве, времени, собственной личности, апатичности, раздражительности.
4.4. Очаговая симптоматика
Помимо общемозговой симптоматики характерным симптомом для опухолей головного мозга является наличие очагового неврологического дефицита. В зависимости от типа течения опухолевого процесса, а также от локализации опухолевого узла, его размеров, характера роста, величины, стадии развития очаговый дефицит может иметь большую и меньшую степени выраженности, скорость возникновения и прогрессирования, а также клиническую картину. Оценка очаговых симптомов, порядка их возникновения и прогрессирования позволяет предполагать локализацию опухоли.
Очаговые симптомы опухолей головного мозга можно подразделить на три группы.
Гнездные симптомы (первичные). Гнездные симптомы вызываются непосредственным воздействием опухолевой ткани на окружающие структуры головного мозга или их разрушением. Проявляются очаговым неврологическим дефицитом, подчиняющимся законам топики. Гнездные симптомы будут различны для разных участков головного мозга.
Симптомы «по соседству». Условная группа очаговых симптомов, которые присоединяются к первичным по мере роста опухоли. Опухолевая масса разрушает нормальную структуру ткани головного мозга, вызывает ее компрессию, нарушение кровообращения в ней, перифокальный отек. В зависимости от локализации опухоли по мере воздействия на ликовородинамику может развиваться клиника гидроцефалии. В качестве примера приведем симптомы «по соседству» для некоторых локализаций патологического очага. Так, для опухоли лобной доли базальной локализации симптомами «по соседству» будут являться нарушение обоняния и первичная атрофия зрительного нерва на стороне опухоли и застойный сосок на противоположной стороне (синдром Фостер-Кеннеди). При опухолях мозжечка появляется симптоматика поражения продолговатого мозга и варолиева моста, а также гидроцефальная симптоматик. При опухолях височной доли – парез III черепного нерва и т.п.
Отдаленные симптомы. Проявляются:
•реперкуссивными нарушениями кровообращения в стволе головного мозга при опухолях полушарий;
•дислокационным синдромом, обусловленным увеличением объема интракраниального содержимого за счет роста опухоли и набухания интактного вещества головного мозга;
•синдромом вклинения миндалин мозжечка в большое затылочное отверстие;
•вклинением ствола головного мозга.
21

Как уже говорилось выше, очаговая симптоматика напрямую связана с локализацией опухоли. Понимание топических взаимосвязей расположения корковых центров, подкорковых структур и проводниковых путей по отношению к опухолевому узлу позволяют оценить риски оперативного вмешательства при опухолях различной локализации, предполагать вероятный неврологический дефицит при росте опухоли, прогнозировать клиническую картину пациента, а также наоборот, предполагать наличие объемного образования в какой-либо структуре головного мозга до этапа выполнения нейровизуализации.
Рис. 5. МРТ головного мозга пациента с гигантской менингиомой лобной области. Менингиома манифестировала клиникой «лобной психики». Социально-активная молодая пациентка стала конфликтовать на работе, вести себя «странно и неадекватно». В силу нарастающих поведенческих отклонений была уволена с места работы, а в последующем госпитализирована в психиатрическую клинику. На фоне консервативной терапии – прогрессирование симптоматики. В последующем – угнетение сознания до комы, переведена в неврологическое отделение, выполнена МРТ головного мозга с в/в контрастным усилением. Верифицирована гигантская опухоль (менингиома) лобной области
Рис. 6. КТ-ангиография сосудов головного мозга (с 3D-реконструкцией). Гигантская менингиома лобной области. Тот же пациент, что и на рисунке 5.
Симптоматика опухолевого поражения лобной доли
•головная боль в лобной области, возможная болезненность при перкуссии лобной кости;
22
•учитывая наличие коркового представительства пути произвольных движений, могут развиваться симптомы выпадения или симптомы раздражения:
-центральный парез лицевого нерва с противоположной стороны;
-центральный гемипарез или гемиплегия с противоположной стороны, в т.ч. с возникновением патологических рефлексов;
-фокальные эпилептические моторные Джексоновские припадки с противоположной стороны с возможной последующей генерализацией
-эпилептические приступы – адверсивные – с отведением головы и глаз в сторону «от опухоли», или же парез взора – пациент смотри на опухоль).
•хватательные феномены;
•лобная атаксия;
•псевдобульбарная симптоматика;
•элементы аграфии;
•астазия-абазия
•моторная афазия (при поражении зоны Брока доминантного полушария);
•«лобная психика» - заторможенность, вялость, оглушенность, снижение памяти, склонность к цинизму, плоским шуткам, безынициативность, снижение критики, неопрятность, неряшливость, немотивированные поступки.
•гипосмия или аносмия на стороне опухоли при компрессии обонятельного нерва;
•синдром Фостер-Кеннеди;
•тремор (при компрессии головки хвостатого ядра);
•экзофтальм на стороне опухоли в запущенных случаях.
Симптоматика опухоли теменной доли
•может присутствовать боль в теменной области;
•поражение постцентральной извилины:
-гемигипестезия или анестезия на противоположной стороне;
-фокальные эпилептические сенсорные Кожевниковские припадки;
•первичный астереогноз;
•анозогнозия;
•аутотопогнозия;
•апраксия;
•акалькулия;
•алексия;
•аграфия;
•амнестическая афазия.
Симптоматика опухоли височной доли
•может присутствовать боль в височной области, не патогномоничный симптом;
•при одностороннем поражении центров вкуса, слуха и обоняния в силу особенностей проводящих путей симптомов выпадения не наблюдается;
•симптомы раздражения (эпилептические приступы): вкусовые, обонятельные, слуховые галлюцинации, чаще простые;
23
•слуховая агнозия;
•сенсорная афазия при поражении зоны Вернике доминантного полушария;
•амнестическая афазия при поражении доминантного полушария;
•психомоторные приступы, приступы ощущения чего-то близкого, пережитого или напротив – отчужденности
-в том числе «дежавю» (déjà vu – уже виденное) - состояние, при котором человек ощущает, что он когда-то уже был в подобной ситуации, подобном месте, однако это чувство не связывается с конкретным моментом прошлого, а относится к прошлому в общем.
-«жамевю» (Jamais vu — никогда не виденное) - обратное чувство, когда, находясь в знакомой обстановке, ситуации, в окружении знакомых людей, человек вдруг начинает чувствовать себя так, словно впервые в жизни всё это видит;
•височная атаксия (промахивание кнутри при выполнении пальце-носовой пробы противоположной руки, падение назад и в противоположную сторону при исследовании симптома Ромберга);
•жевательные автоматизмы;
•квадрантные гемианопсии на стороне опухоли в силу поражения пути II пары черепных нервов;
•парез глазодвигательного нерва на стороне опухоли;
•поражение тройничного нерва на стороне опухоли (прозопалгия (боль в лице), гемигипестезия на лице, снижение конъюнктивального и корнеального рефлексов);
•вестибулярные расстройства (редко);
•онейроидные состояния, характеризующиеся калейдоскопичностью переживаний, в которых сливаются в единое целое реальное, иллюзорное и галлюцинаторное (Типична необычность, фантастичность происшествий и положений, переживаемых больным, носящих обычно угрожающий, мрачный характер. Иногда это картины грандиозных катастроф. Отдельные сцены в болезненных переживаниях не связаны друг с другом, носят незавершенный характер, создают у больных аффективную напряженность. Больные переживают ужас, томительное ожидание, отчаяние, однако в редких случаях отмечается ироническое отношение больных к болезненным переживаниям. Сам больной остается лишь зрителем онейроидных переживаний, не участвует в них активно, как при делирии, однако испытывает при этом тяжкое чувство беззащитной пассивности и, в то же время, своей ответственности за происходящее);
•возможно вклинение в тенториальное отверстие, проявляющееся клинически псевдосиндромом Вебера: мидриаз на стороне поражения, гемипарез на противоположной стороне.
Симптоматика опухоли затылочной доли
•простые зрительные галлюцинации;
•эпилептические припадки со зрительной аурой;
•квадрантные гемианопсии;
•при двухстороннем поражении – корковая слепота;
•зрительная агнозия:
-Вильбрандта – больной не узнает ни одной детали;
-Лиссауэра – узнает некоторые детали;
24
•тенториальный синдром Бурденко-Крамера (реперкуссивные боли в глазу и слезотечение из одноименного или обоих глаз).
Симптоматика опухоли мозолистого тела (лобно-каллезная локализация)
•психические расстройства;
•спутанность сознания;
•оглушенность;
•снижение критики;
•иногда конфабуляции – ложные воспоминания, в которых факты, бывшие в действительности либо видоизменённые, переносятся в иное (часто в ближайшее) время и могут сочетаться с абсолютно вымышленными событиями;
•снижение памяти;
•корсаковский синдром (амнестический);
•хватательные автоматизмы;
•псевдобульбарные рефлексы;
•спастический тетрапарез;
•недержание мочи.
Симптоматика опухоли таламуса (зрительного бугра)
•таламические боли;
•гиперпатия и гемигипестезия противоположной половины тела;
•гемипарез;
•пароксизмальные гиперкинезы (атетоз и т.п.);
•гиперпатические рефлексы;
•гемиатаксия;
•характерное положение кисти («таламическая кисть»);
•астереогноз;
•гемианопсия;
•насильственный плач или смех;
•гемиамимия;
•эйфория.
Симптоматика опухолей подкорковых структур
•при поражении паллидума – гипертоно-гипокинетический (паркинсонический) синдром («зубчатое колесо», «симптом подушки», тремор по типу скатывания пилюль или счета монет, маскообразное лицо, поза «просителя», характерные изменения походки, пластическая гипертония мышц и т.п.);
•при поражении стриарной системы – гипотоно-гиперкинетический синдром - гиперкинезы (хореоатетотические), снижение тонуса мышц;
•при поражении ядра Льюиса – гемибализм.
Симптоматика опухолей гипоталамической локализации
•вялость, сонливость;
•нарушение обмена веществ;
•вегетативно-висцеральные и эндокринные расстройства;
•полидипсия (неутолимая жажда);
25
•полиурия;
•диэнцефальная эпилепсия (редко);
•нарушение терморегуляции;
•ложная стенокардия (имитация болей в сердце);
•боль в животе, дискинезия ЖКТ;
•адипозо-генитальная дистрофия (синдром Пехкранца-Бабиинского- Фрелиха);
•эмоциональная лабильность;
•медленное нарастание атрофии зрительных нервов;
•гипертензионно-дислокационный синдром.
Симптоматика опухолей III желудочка
•сходна с опухолями гипоталамической локализации и может включать вышеуказанную симптоматику;
•обменно-эндокринные нарушения (синдром Иценко-Кушинга, акромегалия, аменорея, полидипсия, полиурия, галакторея, аменорея, вегетативные расстройства (потливость, приливы жара, тахикардия, гипертрихоз));
•битемпоральная гемианопсия при компрессии центральных отделов хиазмы;
•может присоединяться поражение глазодвигательных нервов (III, IV);
•белково-клеточная диссоциация в ликворе;
•выраженная общемозговая симптоматика.
Симптоматика опухолей боковых желудочков
•отсутствует очаговая симптоматика;
•на первый план выходит общемозговая симптоматика;
•белково-клеточная диссоциация в ликворе;
•не характерны эпилептические приступы.
Симптоматика опухолей мозжечка
•проявляются на стороне поражения;
•горизонтальный нистагм с тоническими подергиваниями глазных яблок;
•атаксия при стоянии и ходьбе (в т.ч. нарушение пальце-носовой пробы, коленно-пяточной пробы, неустойчивость в позе Ромберга, «палубная» походка);
•интенционный тремор;
•адиадохокинез;
•гиперпронация и мозжечковая асинергия;
•скандированная речь;
•гипотония мышц;
•головная боль, головокружение, раннее появление застойных сосков зрительных нервов;
•при компрессии ликвородинамических путей – формирование окклюзионной гидроцефалии;
•дисметрия;
•возможность присоединения стволовой симптоматики.
Симптоматика опухоли мосто-мозжечкового угла
•гипаккузия или анаккузия (снижение слуха на соответствующее ухо);
26
•головокружение;
•периферический парез лицевого нерва на стороне поражения;
•снижение корнеального рефлекса;
•мозжечковая симптоматика при крупных размерах образования;
•пирамидная симптоматика с контрлатеральной стороны;
•возможность вовлечения IV и VI черепных нервов;
•снижение вкуса на передних 2/3 языка;
•поражение IX и X черепных нервов и присоединение бульбарной симптоматики (поперхивание, парез мягкого неба, нарушение фонации, отсутствие глоточного рефлекса);
Симптоматика опухолей ствола головного мозга
•при внемозговых опухолях – первичное вовлечение черепных нервов с развитием соответствующей симптоматики и последующее присоединение проводниковых расстройств;
•при поражении среднего мозга – альтернирующие синдромы Вебера и Бенедикта, Парино и др.;
•при поражении моста головного мозга – альтернирующие синдромы Мийара-Гублера и Фовилля;
•при поражении продолговатого мозга – альтернирующие синдромы Джексона, Авеллиса, Шмидта, Валленберга-Захарченко.
Симптоматика опухолей IV желудочка
•окклюзионная гидроцефалия с развертыванием соответствующей клинической картины;
•синдром Брунса – при поворотах головы возникновение головокружение, переходящего в расстройства дыхания;
•может отмечаться ригидность затылочных мышц;
•белково-клеточная диссоциация в ликворе;
•приступы тонических судорог по типу децеребрационной ригидности;
•наклон головы вперед;
•симптоматика со стороны мозжечка и вовлеченных ядер черепных нервов при их компрессии.
5. Диагностика опухолей головного мозга
В последние десятилетия диагностика опухолей и иных объемных образований головного мозга претерпела множество видоизменений. С появлением современных методов нейровизуализации часть методов диагностики канули в лету, другие вышли на первый план. Однако же первичная диагностика неизменно базируется на неврологическом осмотре и клиническом мышлении специалиста. Так, знание типов течения опухолевого процесса, его клинических проявлений, умение установить топический диагноз позволяют специалистам широкого профиля и врачам неврологам заподозрить наличие объемного образования головного мозга и назначить пациенту необходимые дообследования. Следует обратить внимание, что в большинстве клинических ситуаций диагностика опухоли головного мозга при помощи магнитнорезонансного томографа не составляет большой проблемы. Однако же в ряде случаев применение высокотехнологичных методов невозможно в силу технических причин, неотложности ситуации или наличия противопоказаний, ограничивающих
27
использование метода. В этом ключе знание всего пула возможных методов диагностики может быть полезно в эксклюзивных случаях.
Дифференциальную диагностику опухоли головного мозга следует проводить с другими объемными образованиями, к которым можно отнести абсцессы головного мозга, паразитарные инвазии, арахноидальные кисты, псевдоопухоли мозга и отграниченный церебральный арахноидит. Основные сведения об указанных патологиях будут представлены в отдельных главах книги.
На сегодняшний день диагностика опухолей головного мозга, преимущественно, основывается на клинической картине и данных современных методов нейровизуализации. Однако иметь представление о методах диагностики частично или полностью ушедших в прошлое в силу малой их информативности все же имеет смысл, как в рамках исторических аспектов, так и в силу вероятности ситуаций, при которых современная нейровизуализация оказывается невозможна или недоступна.
Оценка неврологического статуса и выявление типа опухолевого процесса
Зачастую на современном этапе развития медицинской науки специалисты пренебрегают тщательным сбором анамнеза, а также полноценным неврологическим осмотром. Однако же учитывая наследственный характер возникновения некоторых патологий, иные анамнестические данные, можно заподозрить у пациента возникновение нейроонкологического процесса. Наряду с этим, грамотный и полный неврологический осмотр позволяют правильно установить топический диагноз, что увеличивает результативность выполнения нейровизуализации. Следует помнить, что некоторые методы диагностики могут быть труднодоступны для пациента, а в ряде случаев даже быть небезопасными, оказывая влияние на его здоровья и подразумевая некоторые риски. В этой связи назначения каждого из вариантов нейровизуализации, а также прочих методов обследования должны быть оправданы и топически обоснованы. Знание типов течения опухолевого процесса в свою очередь позволяет сориентироваться с характером проблемы и подобрать оптимальный метод диагностики.
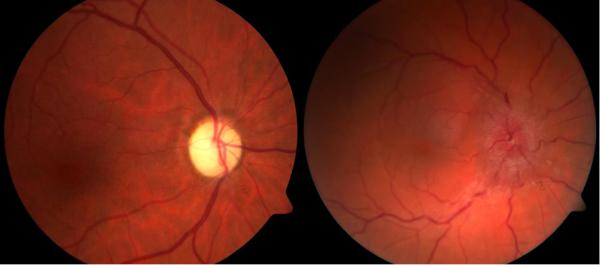
Рис. 7. Фотография глазного дна на фундус-камере у пациента с синдромом ФостерКеннеди. Снимки предоставлены к.м.н. Дворяшиным С.Н. и Богачевым А.Е.
(МК «Профессорская плюс», г. Екатеринбург)
Левый снимок: частичная атрофия зрительного нерва. Обращает на себя внимание бледность ДЗН. На правом снимке: Застойный ДЗН, обращают на себя внимание проминенция и отек ДЗН и перипаппилярной сетчатки, размытие контуров ДЗН, его гиперемия, расширение и извитость вен, нечеткость контуров сосудов вокруг ДЗН за счет их погружения в отечную сетчатку.
28
Офтальмоскопия, периметрия
Оптимально обследование пациента врачом нейроофтальмологом. Исследование глазного дна позволяет выявить признаки застоя и отека диска зрительного нерва, характерные для внутричерепной гипертензии, а также симптомы первичного поражения зрительных нервов. Помимо офтальмоскопии врач офтальмолог проводит объективную инструментальную оценку полей зрения, объема движений глазных яблок и прочих показателей, позволяющих детализировать оценку ряда пар черепных нервов и путей, объективизируя данные неврологического осмотра.
Консультация отоневролога или ЛОР-врача
Как и нейроофтальмолог, отоневролог – незаменимый специалист, оказывающий помощь неврологу и нейрохирургу в диагностике нейроонкологических заболеваний, а также уточнении степени вовлечения тех или иных структур головного мозга и окружающих структур в патологический процесс.
Консультация эндокринолога
В ряде ситуаций мы сталкиваемся с гормонально-активными опухолями, клиническая картина которых манифестирует эндокринными расстройствами различного характера или сопряжена с ними. В этой ситуации пациента следует оправить на консультацию врача эндокринолога. Грамотный специалист может не только помочь в инструментальной, а также клинической и лабораторной диагностике опухоли, но и подобрать этиопатогенетическую терапию, поскольку часть гормонально-активных опухолей ЦНС возможно успешно лечить консервативно.
Рентгенография черепа
Метод, во многом канувший в лету. Безусловно, большинство опухолей нервной системы рентгеноконтрастными не являются. Лишь опухоли, имеющие признаки кальцификации могут быть видны на рентгеновских снимках. Преимущественно последнее утверждение касается медленнорастущих и длительно существующих внутричерепных менингиом. Рентгенография черепа была распространена и активно использовалась до появления современных томографов. Метод был основан на выявлении косвенных признаков наличия новообразований (признакам повышения внутричерепного давления, деструкции кости при инфильтрации ее опухолевым процессом, появлению экзостозов и проч.). При интерпретации рентгенограмм черепа в рамках поиска онкопроцесса уделяют внимание наличию пальцевидных вдавлений, расширению диплоических вен, усилению сосудистого рисунка оболочек и венозных синусов, истончению костей черепа, расширению входа в турецкое седло и уплощению его дна, разрушение стенки седла, а также клиновидных отростков. Так, при блокаде ликворовыводящих путей на уровне Сильвиева водопровода вход в седло расширен, дно углублено, спинка истончена и выпрямлена, задние клиновидные отростки атрофированы. При окклюзии отверстий Люшка и Можанди наблюдаются сужение входа в турецкое седло, углубление дна в заднем отделе, наклон стенки и клиновидных отростков вперед. Рентгенография позвоночного столба остается более информативным и актуальным методом диагностики нейроонкологии, но имеет отношение преимущественно к опухолям спинальной локализации и будет рассмотрена отдельно.
Исследование спинномозговой (цереброспинальной) жидкости
Вопросам показаний и противопоказаний к получению цереброспинальной жидкости, выполнению люмбальной пункции, технике ее выполнения, а также нормальным показателям ликвора будет посвящен отдельный раздел в методическом пособии по вопросам нарушения ликвородинамики. При разговоре о диагностике опухолевого процесса анализ ликвора является дополнительным методом диагностики. При опухолевом поражении может быть верифицировано повышение давления
29
