
- •Часть 1. История и общая микробиология.
- •Эндогенные:
- •31) Индикация и идентификация вирусов при различных методах культивирования.
- •§ 96 % Спирт (30 мин.).
- •Часть 2. Инфекция и иммунитет.
- •2. Клеточные факторы врожденного иммунитета. Фагоцитоз.
- •3. Иммунная система организма. Основные клетки иммунной системы и их характеристика.
- •4. Гуморальные факторы врождённого иммунитета.
- •Часть 3. Частная микробиология.
- •Микробиологическая диагностика менингококковой инфекции
- •Бактериологический метод
- •1 Этап – вчк.
- •Морфологические и тинкториальные свойств
- •Культуральные свойства
- •Биохимические свойства
- •Антигенная структура
- •Фагочувствительность
- •Резистентность холерного вибриона
- •Эпидемиология
- •Факторы патогенности холерного вибриона
- •Патогенез холеры
- •Клиническая картина холеры
- •Диагностика
- •Иммунитет
- •Лечение холеры
- •Профилактика холеры
- •Пищевые отравления.
- •Пищевые отравления микробной этиологии
- •Лабораторная диагностика пищевых токсикоинфекций (пти).
- •Профилактика отравлений микробной природы Профилактика токсикоинфекций включает:
- •Профилактика стафилококковых токсикозов:
- •Общая вирусология
- •1. Таксономия, классификация
- •2. Морфология, размеры, особенности генома
- •3. Этапы репродукции
- •4. Эпидемиология
- •5. Патогенез и клинические проявления;
- •6. Лабораторная диагностика, характер исследуемого материала;
- •7. Особенности вирусологического метода диагностики (культивирование, индикация, идентификация вируса);
- •8. Противовирусный иммунитет;
- •9. Специфическая профилактика;
- •10. Лечение
- •5. Терминальная стадия.
- •1. Прямые методы диагностики.
- •2. Косвенные методы диагностики.
- •1. Этиотропное лечение
- •1. Вирусологический (культуральный) метод
- •2. Молекулярно-генетические методы
- •4. Методы детекции антител
- •1. Этиотропное лечение
- •2. Патогенетическая терапия
- •3. Симптоматическая терапия часть 4. Санитарная микробиология.
- •Методы косвенной индикации возможного присутствия возбудителя во внешней среде.
- •Часть 5. Микробиология инфекций, связанных с оказанием медицинской помощи (исмп).
- •Лабораторная диагностика гнойно-воспалительных заболеваний (гвз)
- •Микробиологическое исследование крови
- •Этиологическая структура бактериемий
- •Микробиологическое исследование мочи
- •Полуколичественный метод определения степени бактериурии
- •Внутрибольничная пневмония
- •Послеоперационные инфекции
- •Раневые инфекции
Эндогенные:
1) секреторная функция организма;
2) гормональный фон;
3) кислотно-основное состояние.
2. Экзогенные условия жизни (климатические, бытовые, экологические).
Микробное обсеменение характерно для всех систем, имеющих контакты с окружающей средой. В организме человека стерильными являются кровь, ликвор, суставная жидкость, плевральная жидкость, лимфа грудного протока, внутренние органы: сердце, мозг, паренхима печени, почек, селезенки, матка, мочевой пузырь, альвеолы легких.
Нормальная микрофлора выстилает слизистые оболочки в виде биопленки. Этот полисахаридный каркас состоит из полисахаридов микробных клеток и муцина. В нем находятся микроколонии клеток нормальной микрофлоры. Толщина биопленки – 0,1–0,5 мм. В ней содержится от нескольких сотен до нескольких тысяч микроколоний.
Формирование биопленки для бактерий создает дополнительную защиту. Внутри биопленки бактерии более устойчивы к действию химических и физических факторов.
Этапы формирования нормальной микрофлоры желудочно-кишечного тракта (ЖКТ):
1) случайное обсеменение слизистой. В ЖКТ попадают лактобациллы, клостридии, бифидобактерии, микрококки, стафилококки, энтерококки, кишечная палочка и др.;
2) формирование сети из ленточных бактерий на поверхности ворсинок. На ней фиксируются в основном палочковидные бактерии, постоянно идет процесс формирования биопленки.
Нормальная микрофлора рассматривается как самостоятельный экстракорпоральный орган с определенной анатомической структурой и функциями.
Функции нормальной микрофлоры:
1) участвие во всех видах обмена;
2) детоксикация в отношении экзо– и эндопродуктов, трансформация и выделение лекарственных веществ;
3) участие в синтезе витаминов (группы В, Е, Н, К);
4) защита:
а) антагонистическая (связана с продукцией бактериоцинов);
б) колонизационная резистентность слизистых оболочек;
5) иммуногенная функция.
Наибольшей обсемененностью характеризуются:
1) толстый кишечник;
2) ротовая полость;
3) мочевыделительная система;
4) верхние дыхательные пути;
5) кожа.
Микрофлора кожи имеет большое значение в распространении микроорганизмов в воздухе. На коже и в ее более глубоких слоях (волосяные мешочки, просветы сальных и потовых желез) анаэробов в 3—10 раз больше, чем аэробов. Кожу колонизируют пропионибактерии, коринеформные бактерии, стафилококки, стрептококки, дрожжи Pityrosporum, дрож-жеподобные грибы Candida, редко микрококки, Мус. fortuitum. На 1 см2 кожи приходится менее 80 000 микроорганизмов. В норме это количество не увеличивается в результате действия бактерицидных стерилизующих факторов кожи.
В верхние дыхательные пути попадают пылевые частицы, нагруженные микроорганизмами, большая часть которых задерживается в носо- и ротоглотке. Здесь растут бактероиды, коринеформные бактерии, гемофильные палочки, пептококки, лактобактерии, стафилококки, стрептококки, непатогенные нейссерии и др. Трахея и бронхи обычно стерильны.
Микрофлора пищеварительного тракта является наиболее представительной по своему качественному и количественному составу. При этом микроорганизмы свободно обитают в полости пищеварительного тракта, а также колонизируют слизистые оболочки.
В полости рта обитают актиномицеты, бактероиды, бифи-цобактерии, эубактерии, фузобактерии, лактобактерии, гемофильные палочки, лептотрихии, нейссерии, спирохеты, стрептококки, стафилококки, вейлонеллы и др. Обнаруживаются также грибы рода Candida и простейшие. Ассоцианты нормальной микрофлоры и продукты их жизнедеятельности образуют зубной налет.
Микрофлора желудка представлена лактобациллами и дрожжами, единичными грамотрицательными бактериями. Она несколько беднее, чем, например, кишечника, так как желудочный сок имеет низкое значение рН, неблагоприятное для жизни многих микроорганизмов. При гастритах, язвенной болезни желудка обнаруживаются изогнутые формы бактерий — Helicobacter pylori, которые являются этиологическими факторами патологического процесса.
В тонкой кишке микроорганизмов больше, чем в желудке; здесь обнаруживаются бифидобактерии, клостридии, эубактерии, лактобациллы, анаэробные кокки.
Наибольшее количество микроорганизмов накапливается в толстой кишке. В 1 г фекалий содержится до 250 млрд микробных клеток. Около 95 % всех видов микроорганизмов составляют анаэробы. Основными представителями микрофлоры толстой кишки являются: грамположительные анаэробные палочки (бифидобактерии, лактобациллы, эубактерии); грамположительные спорообразующие анаэробные палочки (клостридии, перфрингенс и др.); энтерококки; грамотрицательные анаэробные палочки (бактероиды); грамотрицательные факультативно-анаэробные палочки (кишечные палочки и сходные с ними бактерии.
Микрофлора толстой кишки — своеобразный экстракорпоральный орган. Она является антагонистом гнилостной микрофлоры, так как продуцирует молочную, уксусную кислоты, антибиотики и др. Известна ее роль в водно-солевом обмене, регуляции газового состава кишечника, обмене белков, углеводов, жирных кислот, холестерина и нуклеиновых кислот, а также продукции биологически активных соединений — антибиотиков, витаминов, токсинов и др. Морфокинетическая роль микрофлоры заключается в ее участии в развитии органов и систем организма; она принимает участие также в физиологическом воспалении слизистой оболочки и смене эпителия, переваривании и детокси-кации экзогенных субстратов и метаболитов, что сравнимо с функцией печени. Нормальная микрофлора выполняет, кроме того, антимутагенную роль, разрушая канцерогенные вещества.
Пристеночная микрофлора кишечника колонизирует слизистую оболочку в виде микроколоний, образуя своеобразную биологическую пленку, состоящую из микробных тел и экзополи-сахаридного матрикса. Экзополисахариды микроорганизмов, называемые гликокаликсом, защищают микробные клетки от разнообразных физико-химических и биологических воздействий. Слизистая оболочка кишечника также находится под защитой биологической пленки.
Важнейшей функцией нормальной микрофлоры кишечника является ее участие в колонизационной резистентности, под которой понимают совокупность защитных факторов организма и конкурентных, антагонистических и других особенностей анаэробов кишечника, придающих стабильность микрофлоре и предотвращающих колонизацию слизистых оболочек посторонними микроорганизмами.
Нормальная микрофлора влагалища включает бактероиды, лактобактерии, пептострептококки и клостридии.
Представители нормальной микрофлоры при снижении сопротивляемости организма могут вызвать гнойно-воспалительные процессы, т.е. нормальная микрофлора может стать источником аутоинфекции, или эндогенной инфекции. Она также является источником генов, например генов лекарственной устойчивости к антибиотикам.
Дисбиоз. Определение. Причины возникновения. Клинические проявления. Лечебные препараты, применяемые в терапии дисбактериоза. Принципы лабораторной диагностики дисбактериоза.
Дисбактериоз (дисбиоз) – это любые количественные или качественные изменения нормальной микрофлоры человека, возникающие в результате воздействия на макро– или микроорганизм различных неблагоприятных факторов.
Причинами развития дисбактериоза могут быть:
1) антибиотико– и химиотерапия;
2) тяжелые инфекции;
3) тяжелые соматические заболевания;
4) гормонотерапия;
5) лучевые воздействия;
6) токсические факторы;
7) дефицит витаминов.
Функции нормальной микрофлоры
трофическая функция – обеспечение организма питательными веществами;
энергетическая функция – поставка АТФ;
перистальтическая функция – химическая регуляция перистальтики;
регенеративная функция – участие в дифференциации клеток при обновлении эпителиальной выстилки кишечника;
участие в поддержании ионного баланса;
формирование газового состава в кишечнике;
участие в биохимический процессах в кишечнике – деактивация ядов, активация лекарственных средств, образование биологически активных веществ, нейротрансмиттеров, сигнальных маркеров и др;
защитная функция – участие в местном иммунитете, выработка иммуноглобулина, цитопротекция, обеспечение устойчивости эпителия к патогенным и канцерогенным факторам, захват вирусов, считывание геномов патологических микроорганизмов;
участие в метаболизме белков, жиров, желчных кислот и многих других важнейших составляющих питания, синтез витаминов группы В, пантотеновой кислоты;
поддержание постоянства физико-химической среды.
Клинические проявления:
Дисбактериоз кишечника может проявляться в виде диареи, неспецифического колита, дуоденита, гастроэнтерита, хронических запоров. Дисбактериоз органов дыхания протекает в форме бронхитов, бронхиолитов, хронических заболеваний легких. Основными проявлениями дисбиоза ротовой полости являются гингивиты, стоматит, кариес. Дисбактериоз половой системы у женщин протекает как вагиноз.
Лабораторная диагностика дисбактериоза
Бактериологический анализ требует большого количества дорогих питательных сред и длительного промежутка времени.
2. Микробиологическими критериями диагноза являются:
– нарастание количества условно-патогенных микроорганизмов одного или нескольких видов в кишечнике при нормальном количестве бифидобактерий;
– нарастание одного или нескольких видов условно-патогенных микроорганизмов при умеренном снижении концентрации бифидобактерий;
– снижение содержания облигатных представителей микробиоценоза без увеличения количества сапрофитной или условно-патогенной микрофлоры кишечника;
– значительное снижение содержания бифидобактерий,
Препараты:
· Пробиотики – это живые микроорганизмы и вещества микробного происхождения, оказывающие позитивные эффекты на физиологические, биохимические и иммунные реакции организма.
Пребиотики – это препараты немикробного происхождения, способные оказывать позитивный эффект на организм хозяина через селективную стимуляцию роста (лактулоза, памба, лизоцим, патотенат кальция).
· Синбиотики - это препараты, полученные в результате рациональной комбинации пробиотиков и пребиотиков (БАВ).
Методы стерилизации и дезинфекции. Определение. Виды. Контроль эффективности стерилизации.
Стерилизация — это процесс уничтожения всех видов микробной флоры, в том числе их споровых форм, и вирусов с помощью физических или химических воздействий. Принято считать медицинское изделие стерильным, если вероятность его бионагрузки равна или менее 10 в степени -6. Стерилизации должны подвергаться медицинские изделия, контактирующие с кровью пациента, контактирующие с раневой поверхностью и соприкасающиеся со слизистой оболочкой и могущие вызвать нарушение ее целостности. Стерилизация -сложный процесс, для успешной реализации которого необходимы следующие требования:
- эффективная очистка;
- соответствующие упаковочные материалы;
- соблюдение правил упаковки медицинских изделий;
- соблюдение правил по загрузке стерилизатора упаковками с медицинскими изделиями;
- адекватное качество и количество стерилизуемого материала; соответствующая работа оборудования;
- соблюдение правил хранения, обращения и транспортировки простерилизованного материала.
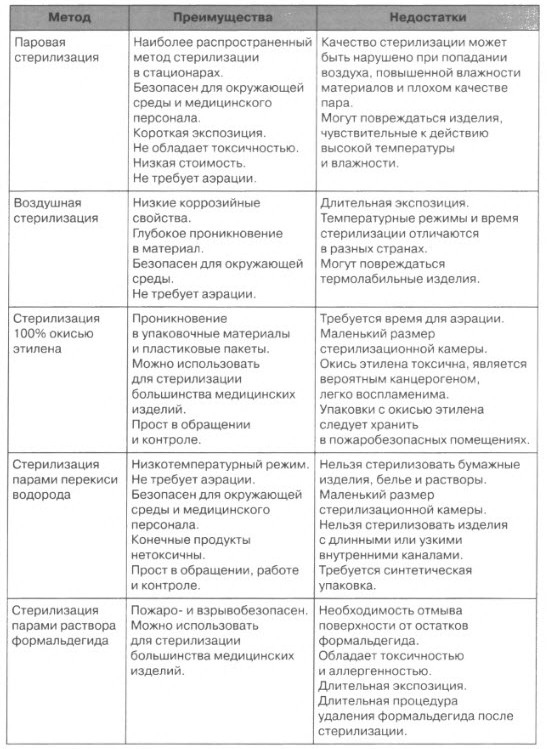
Дезинфекция — мероприятия, направленные на уничтожение возбудителей инфекционных заболеваний во внешней среде.
Методы:
I. Физический метод дезинфекции основан на уничтожении или удалении патогенных микроорганизмов с поверхности предметов, подлежащих обеззараживанию путем воздействия ряда физических факторов.
II. Химический метод дезинфекции основан на использовании различных химических веществ. Наиболее часто применяют водные растворы. Химические методы дезинфекции применяют для изделий из стекла, коррозионностойких металлов, полимерных материалов, резины. Производят полное погружение в дезинфицирующий раствор или двукратное протирание салфеткой из бязи, смоченной дезраствором, с интервалом в 15 мин.
III. Воздушный метод
Применяется для изделий из стекла и металла. Дезинфекция происходит сухим, горячим воздухом в воздушном стерилизаторе в лотках без упаковки. При температуре 120 °С — в течение 45 минут.
IV. Паровой метод
Применяют для изделий из стекла, металла, резины, латекса и термостойких полимеров. Производится она централизованно, водяным насыщенным паром под избыточным давлением в автоклаве в стерилизационных коробках.
Контроль эффективности стерилизации
Контроль эффективности стерилизации осуществляется физическими, химическими и бактериологическими методами.
К физическим методам контроля относятся: измерение температуры, давления и времени применения стерилизации.
Для проведения химического контроля на протяжении десятилетий применялись химические вещества, имеющие температуру плавления, близкую к температуре стерилизации. Такими веществами были: бензойная кислота - для паровой стерилизации; сахароза, гидрохинон и некоторые другие -для контроля воздушной стерилизации. Если происходило расплавление и изменение цвета указанных веществ, то результат стерилизации признавался удовлетворительным. Поскольку применение вышеуказанных индикаторов является недостаточно достоверным, в настоящее время внедрены в практику контроля термических методов стерилизации химические индикаторы, цвет которых изменяется под воздействием температуры, адекватной для конкретного режима, для определенного времени, необходимого для реализации данного режима. По изменению окраски индикаторов судят об основных параметрах стерилизации - температуре и продолжительности стерилизации. С 2002 года в России введен в действие ГОСТ РИСО 11140-1 «Стерилизация медицинской продукции. Химические индикаторы. Общие требования», в котором химические индикаторы распределены на шесть классов:
К 1 классу отнесены индикаторы внешнего и внутреннего процесса, которые размещаются на наружной поверхности упаковки с медицинскими изделиями или внутри наборов инструментов и операционного белья. Изменение цвета индикатора указывает на то, что упаковка подверглась процессу стерилизации.
Ко 2 классу относят индикаторы, которые не контролируют параметры стерилизации, а предназначенные для применения в специальных тестах, например, на основании таких индикаторов оценивают эффективность работы вакуумного насоса и наличие воздуха в камере парового стерилизатора.
К 3 классу относятся индикаторы, при помощи которых определяется один параметр стерилизации, например, минимальная температура. Однако они не дают информации о времени воздействия температуры.
К 4 классу относят многопараметровые индикаторы, изменяющие цвет при воздействии нескольких параметров стерилизации. Примером таких индикаторов являются индикаторы паровой и воздушной стерилизации одноразового применения ИКПВС-«Медтест».
К 5 классу относят интегрирующие индикаторы, реагирующие на все критические параметры метода стерилизации.
К 6 классу относят индикаторы-эмуляторы. Индикаторы откалиброваны по параметрам режимов стерилизации, при которых они применяются. Эти индикаторы реагируют на все критические параметры метода стерилизации. Эмулирующие индикаторы являются наиболее современными. Они четко регистрируют качество стерилизации при правильном соотношении всех параметров - температуры, насыщенного пара, времени. При несоблюдении одного из критических параметров индикатр не срабатывает. Среди отечественных термовременных индикаторов используются индикаторы «ИС-120», «ИС-132», «ИС-160», «ИС-180» фирмы «Винар» или индикаторы паровой («ИКПС-120/45», «ИКПС-132/20») и воздушной («ИКПВС-180/60» и «ИКВС-160/150») стерилизации одноразового применения ИКВС фирмы «Медтест».
Цель, принципы и методы лабораторной диагностики бактериальных инфекций.
Основная задача лабораторной диагностики инфекционных заболеваний — выявление типа возбудителя.
Микроскопический метод основной диагностический метод обнаружения микроорганизмов в специально окрашенных тканевых препаратах (напр. Helicobacter pylori, Mycobacterium tuberculosis). Предварительная оценка микроорганизмов в образцах, которые должны быть проведены очень быстро (напр. предварительная идентификация бактерий в жидкостях организма и гное). Нативные препараты необходимы для предварительной оценки наличия медленно растущих микроорганизмов (напр. препараты, сделанные из биологических материалов при исследовании на туберкулез, актиномикоз и другие бактерии, не растущие in vitrо). Время получения результата — 2–8 ч.
Микробиологический метод основан на выделении чистой культуры возбудителя из патологического материала и ее идентификации. Выделение проводят путем его посева на соответствующие питательные среды. Идентификацию чистых культур проводят по морфологическим, культуральным, биохимическим, антигенным, токсигенным и другим признакам.
Серологический метод направлен на обнаружение антител в сыворотке больного (серодиагностика) и на выявление антигенов возбудителей (сероидентификация) в исследуемом материале.
· Реакция агглютинации – применяют как для идентификации видов и сероваров бактерий с помощью диагностических агглютинирующих сывороток, так и для определения присутствия антител в сыворотке больного по известным антигенам, т.е. для серодиагностики.
· РНГА – молекулы антигена адсорбируются на поверхности эритроцитов. Такие «нагруженные» антигенами эритроциты приобретают способность агглютинироваться иммунной сывороткой, специфичной для данного антигена.
· ИФА - метод основан на обработке препаратов из исследуемого материала специальными сыворотками, содержащими антитела к возбудителю, меченные флюорохромами. Меченые антитела соединяются с соответствующим антигеном, который выявляется. Под люминесцентным микроскопом вокруг этих комплексов видна зона свечения.
· Рекция преципитации – это иммунная реакция взаимодействия антител с антигенами в присутствии электролитов, причем антиген находится в растворимом состоянии. При преципитации происходит осаждение растворимых антигенов антителами, что проявляется помутнением в виде полос преципитации. Образование видимого преципитата наблюдается при смешивании обоих реагентов в эквивалентных соотношениях. Избыток одного из них снижает количество осаждающихся
Биологический метод основан на заражении исследуемым материалом лабораторных животных с целью выделения и идентификации чистой культуры возбудителя (или его токсина), а также для постановки диагноза по клинической картине заболевания.
Аллергический метод основан на выявлении повышенной чувствительности организма к специфическому аллергену, которым является возбудитель заболевания. Для выявления такой чувствительности ставят кожно-аллергические пробы.
Полимеразная цепная реакция (ПЦР) основана на многократном образовании копий определенного участка ДНК с получением большого количества изучаемого фрагмента ДНК даже в том случае, если в распоряжении имелась всего одна исходная молекула геномной ДНК. Идентификацию копий ДНК проводят методом электрофореза.
Оценка чувствительности к лекарственным препаратам:
1) диффузионные методы: диско-диффузионный метод (позволяет определить чувствительность или устойчивость изолята к антибиотикам), диффузионный метод с использованием полосок, пропитанных антибиотиком по градиенту концентрации (ранее E-тесты), позволяет также определить минимальную ингибирующую концентрацию (МИК) антибиотика;
2) метод серийного разведения — позволяет оценить чувствительность к лекарственным препаратам, МИК и самую низкую бактерицидную концентрацию (МБК).
Кроме чувствительности изолята к антибиотикам лаборатория должна опредять механизмы резистентности: устойчивость стафилококков к метициллину, продукцию бета-лактамаз с узким субстратным спектром, продукцию грамотрицательными бактериями бета-лактамаз расширенного спектра (ESBL), продукцию грамотрицательными бактериями бета-лактамаз, разлагающих карбапенемы (карбапенемазы: KPC, MBL, OXA-48); резистентность энтерококков к аминогликозидам в высоких дозах (штаммы HLAR), устойчивость к гликопептидам (VRE) и устойчивость к макролидам, линкозамидам и стрептограминам (MLS типа B). Исследование чувствительности к лекарственным препаратам, также как идентификация штаммов, все чаще проводится с использованием автоматизированных систем.
