
- •61. Общая характеристика гнойно-септических инфекций. Спектр возбудителей. Правила забора и доставки в лабораторию клинического материала.
- •62. Общая характеристика острых кишечных инфекций. Спектр возбудителей оки. Правила забора и транспортировки материала в лабораторию при острых кишечных инфекциях, пищевых токсикоинфекциях.
- •63. Механизмы патогенеза бактериальных кишечных инфекций. Примеры.
- •64. Общая характеристика острых респираторных заболеваний и пневмоний. Спектр основных возбудителей. Принципы микробиологической диагностики пневмоний и орз.
- •65. Возбудитель полиомиелита. Биологические свойства. Принципы вирусологической диагностики. Специфическая профилактика.
- •66. Возбудитель эпидемического паротита. Биологические свойства. Заболевания у человека. Препараты для лечения, специфической профилактики.
- •67. Возбудитель вирусного гепатита – b. Биологические свойства. Принципы вирусологической диагностики. Препараты для лечения. Специфическая профилактика.
- •68. Возбудитель вирусного гепатита – c. Биологические свойства. Принципы вирусологической диагностики. Препараты для лечения.
- •69. Возбудитель вирусного гепатита – d. Биологические свойства. Принципы вирусологической диагностики.
- •70. Возбудитель вирусного гепатита – а. Биологические свойства. Принципы вирусологической диагностики. Препараты для лечения. Специфическая профилактика.
- •71. Возбудители энтеровирусных инфекций эсно. Коксаки. Биологические свойства. Принципы вирусологической диагностики. Препараты для лечения.
- •72. Возбудитель бешенства. Биологические свойства. Источники и механизмы инфицирования. Уличный и фиксированный вирусы бешенства. Препараты для специфической профилактики.
- •73. Возбудитель назокарциномы, инфекционного мононуклеоза, лимфомы Беркита. Биологические свойства. Принципы диагностики.
- •74. Возбудитель кори. Биологические свойства. Заболевания у человека. Препараты для специфического лечения и профилактики.
- •75. Возбудители вич-инфекции. Биологические свойства, цитопатическое действие. Источники инфекций, механизмы и пути передачи. Спид. Принципы лабораторной диагностики. Препараты для лечения.
- •76.Возбудители гриппа. Биологические свойства. Изменчивость вируса, ее эпидемическое значение. Иммунитет. Принципы вирусологической диагностики. Препараты для специфического лечения и профилактики.
- •77. Возбудители парагриппа. Биологические свойства. Изменчивость вируса, ее эпидемическое значение. Принципы вирусологической диагностики.
- •78. Возбудители простого герпеса и ветряной оспы (опоясывающего герпеса). Биологические свойства, особенности иммунитета.
- •79. Возбудители герпесвирусной инфекции человека 6,7,8 типов. Биологические свойства. Особенности иммунитета.
- •83. Возбудители дизентерии. Биологические свойства, факторы вирулентности. Механизм и пути передачи. Источники инфекции. Принципы мб диагностики. Препараты для лечения.
- •84. Возбудители кампилобактериоза. Биологические свойства, факторы вирулентности. Механизм и пути передачи. Источники инфекции. Принципы мб диагностики. Препараты для лечения.
- •85.Возбудители кандидоза. Роль в патологии человека. Биологические свойства, факторы вирулентности. Принципы мб диагностики. Современные противогрибковые препараты
- •86. Возбудитель скарлатины. Биологические свойства, факторы вирулентности.
- •87. Роль s.Pneumoniae в патологии человека. Биологические свойства, факторы вирулентности. Классификация. Особенности микробиологической диагностики.
- •90. Возбудители пищевых токсикоинфекций. Биологические свойства, факторы патогенности. Источники инфекций, пути передачи. Принципы микробиологической диагностики.
- •91. Возбудитель ботулизма. Биологические свойства, факторы патогенности. Механизм заражения. Принцип микробиологической диагностики. Препараты для лечения и специфической профилактики.
- •92. Возбудитель кишечных эшерихиозов. Биологические свойства, факторы патогенности. Механизм заражения. Принцип микробиологической диагностики. Препараты для лечения и специфической профилактики.
- •93. Возбудитель сальмонеллезов. Биологические свойства, факторы патогенности. Механизм заражения. Принцип микробиологической диагностики. Препараты для лечения и специфической профилактики.
- •95. Представители анаэробных неспорообразующих микроорганизмов. Биологические свойства, факторы вирулентности. Принципы диагностики. Правила забора и транспортировки клинического материала.
- •96. Возбудители стафилококковой инфекции. Биологические свойства, факторы вирулентности. Принципы микробиологической диагностики. Препараты для лечения и специфической профилактики.
- •97. Возбудитель синегнойной инфекции. Биологические свойства, факторы вирулентности. Особенности микробиологической диагностики.
- •98. Возбудители возвратных тифов. Источники инфекции, механизмы и пути передачи. Принципы микробиологической диагностики. Препараты для лечения.
- •99. Возбудитель Лайм-боррелиоза. Источники инфекции, механизмы и пути передачи. Принципы микробиологической диагностики.
- •100. Возбудители сыпных тифов. Источники инфекции, механизмы и пути передачи. Принципы микробиологической диагностики. Возбудитель болезни Брилля-Цинссера. Особенности микробиологической диагностики.
- •102. Возбудитель актиномикоза. Биологические свойства. Принципы микробиологической диагностики. Препараты для лечения.
- •106. Возбудитель столбняка. Биологические свойства, факторы патогенности. Механизм заражения, источник инфекции. Препараты для лечения и специфической профилактики.
- •107. Возбудитель урогенитального микоплазмоза. Биологические свойства. Мб диагностика.
- •109. Возбудитель респираторного микоплазмоза. Биологические свойства, принципы диагностики.
- •107. Возбудитель урогенита
- •108. Возбудитель урогенитального хламидиоза.
- •109. Возбудитель респираторного микоплазмоза.
- •110. Возбудитель гонореи.
- •111. Возбудитель сифилиса.
- •113. Возбудитель бруцеллеза.
- •114. Возбудитель сибирской язвы.
- •115. Возбудитель лептоспироза
- •116. Возбудители холеры.
- •117.Возбудители вибриогенных диарей. ( главное картинки, остальное про холеру)
- •118 Возбудитель чумы.
- •119. Возбудитель криптоспороидоза.
- •120. Особенности инфекций, вызванных условно-патогенными микроорганизмами. Критерии этиологической значимости
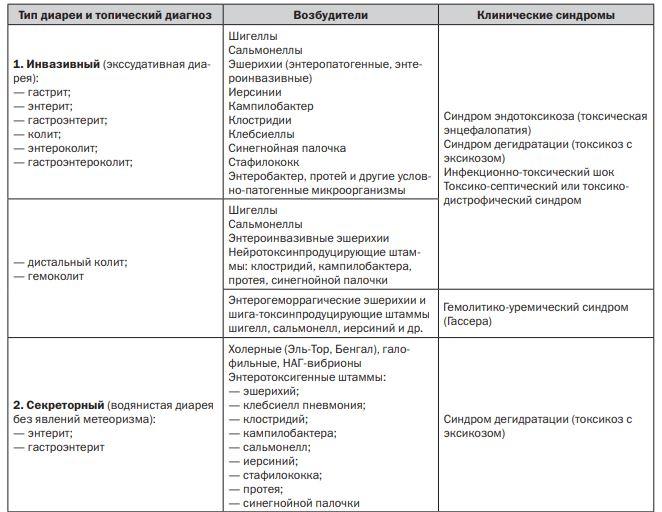
63. Механизмы патогенеза бактериальных кишечных инфекций. Примеры.
Адгезия – обязательное условие возникновения любого инфекционного процесса. Разные энтеробактерии обладают тропизмом только к определенным эпителиальным клеткам, поэтому прикрепляются только на определенном уровне ЖКТ. Адгезия идет в два этапа:
1) неспецифическая адгезия (приближение);
2) специфическая адгезия (в результате лиганд-специфического взаимодействия соответствующих структур энтеробактерий (ворсинок, фимбрий) и рецепторов плазмолеммы эпителиальных клеток).
Инвазия – проникновение бактерий в эпителиальные клетки с размножением или без него.
Инвазия, колонизация и продукция токсинов в разной степени выражены у разных энтеробактерий, поэтому патогенез и клиника кишечных инфекций существенно различаются.
|
Тип взаимодействия |
Возбудители |
Факторы патогенности, обеспечивающие процесс взаимодействия |
|
1-й тип - адгезия, размножение (колонизация) на поверхности эпителия тонкой кишки без повреждения эпителия, без инвазии |
V. cholerae. ЭТКП (энтеротоксигенные кишечные палочки) |
Поверхностные структуры - токсинопосредованные пили V. cholerae. Факторы колонизации - CFA/1, CFA/2 |
|
2-й тип - размножение на поверхности эпителия тонкой и толстой кишки с разрушением микроворсинок, повреждением апикальной поверхности эпителия |
ЭПКП (ограниченно инвазивные цитотоксические кишечные палочки. ЭГКП (энтерогеморрагические кишечные палочки) |
Интимин, продукты секреторной системы 3-го типа. Шигаподобные токсины |
|
3-й тип - внедрение и размножение в эпителиальных клетках слизистой оболочки стенки толстой кишки, размножение бактерий в эпителии, цитотоксическое повреждение и гибель эпителиоцитов |
Shigella. ЭИКП (энтероинвазивные кишечные палочки) |
Ipa B,C,D. Контактный гемолизин (детерминируются плазмидой 140 МД). Шига и шигаподобные токсины |
|
4-й тип - трансцитоз эпителия через М-клетки с инфицированием пейеровых бляшек с последующим размножением в фагоцитах |
Salmonella. Yersinia |
Инвазин - белок наружной мембраны. Продукты секреторной системы 3-го типа |

64. Общая характеристика острых респираторных заболеваний и пневмоний. Спектр основных возбудителей. Принципы микробиологической диагностики пневмоний и орз.
ОРВИ: Возбудители гриппа — РНК- содержащие вирусы семейства Orthomyxoviridae. Выделяют 3 рода Influenzavirus, каждый из которых включает по одному виду вируса гриппа — А, В и С.
Вирус гриппа А обладает способностью к изменению своей поверхностной структуры посредством изменчивости поверхностных белков гемагглютинина (Н) и нейраминидазы (N). В результате могут происходить как точечные изменения в этих белках (дрейф), так и полная замена одного из поверхностных белков на новый (шифт).
Вирус гриппа В выделяют только у человека. Он уступает вирусу гриппа А по уровню вирулентности, контагиозности и эпидемиологической значимости, характеризуется более плавной и медленной изменчивостью. Эпидемии, вызванные гриппом В, менее интенсивны и менее длительны, их продолжительность 3–4 нед.
Вирус гриппа С чаще всего выявляют у людей. Он в большинстве случаев протекает в легкой и бессимптомной форме.
Вирусы парагриппа. Выделяют вирусы парагриппа человека пяти типов. Они, в отличие от вирусов гриппа, не обладают способностью к изменчивости. Каждой группе вируса парагриппа присущи определенные особенности. Несмотря на то, что основная группа этих вирусов размножается в эпителии слизистой оболочки верхних дыхательных путей, особенно носа и гортани, эти вирусы поражают нижние дыхательные пути и вызывают бронхиолиты и бронхопневмонии. Вирусы парагриппа-1 и парагриппа-2 вызывают круп у детей.
Аденовирусы. Это ДНК-содержащие вирусы, которые объединяют 47 серотипов человека и 80 серотипов млекопитающих. Классификация ВОЗ подразделяет аденовирусы на 7 подгрупп (A, B, C, D, E, F, G), каждая из них, в свою очередь, включает до 19 различных серотипов. В зависимости от места локализации в организме человека они могут вызывать заболевания респираторного тракта, энтериты и конъюнктивиты. Источником инфекции служат больные люди и здоровые вирусоносители. Пути передачи аденовирусов — воздушно-капельный, фекально-оральный и контактный. Они устойчивы во внешней среде и активны при комнатной температуре до 14 дней. Все эти особенности обусловливают риск инфицирования в течение всего года с максимальными показателями в осенне-зимний период. Во время вспышек среди организованных детей заболевают от 30 до 80% дошкольников и до 40% школьников.
Респираторно-синцитиальный вирус (РСВ). Его отличие заключается в отсутствии нейраминидазы и гемагглютинина, тропности к поверхностному эпителию слизистой нижних дыхательных путей, что делает его причиной бронхитов и бронхиолитов. Основной путь передачи — воздушно-капельный, но описаны и случаи передачи через предметы личного обихода. При комнатной температуре вирус сохраняется в течение 6 часов.
РСВ поражает людей всех возрастных групп, вызывая и спорадические заболевания, и вспышки респираторных инфекций, наиболее ярко выраженные в популяциях детей младшего возраста и пожилых людей. С РСВ связано до 70% случаев бронхитов и бронхиолитов, до 58,2% пневмоний. Перенесенный в первые годы жизни бронхиолит способствует формированию бронхиальной астмы.
Риновирусы. В настоящее время выделено 113 серологических типов риновирусов человека. Это РНК-содержащие вирусы, которые тропны к эпителию верхних дыхательных путей и вызывают обильные водянистые выделения из носа (профузный насморк). Основной путь передачи этих возбудителей — воздушно-капельный, однако не исключено инфицирование и через контаминированные предметы личного обихода. Из-за широкой циркуляции разнообразных серотипов вирусов и формирования кратковременного иммунитета продолжительность эпидемии может варьировать от нескольких месяцев до нескольких лет (редко встречающиеся разновидности).

ОРВИ:
Streptococcus pneumoniae
S. pneumoniae или пневмококк входит в состав семейства Streptococcaceae рода Streptococcus. Пневмококк — грамположительный мелкий кокк; при микроскопии часто имеет ланцетовидную форму, располагается парами (диплококк), относится к группе «прихотливых» микроорганизмов, при культивировании нуждается в специальных питательных средах, обогащённых дефибринированной кровью животных (барана, лошади или козла) в концентрации 5%. Стимулирует рост S. pneumoniae повышенное содержание в атмосфере СО2 (до 3-7%).
У большинства пневмококков есть полисахаридная капсула, которая является важным фактором вирулентности. Известно более 90 серотипов S. pneumoniae, чатота выявления того или иного серотипа в популяции зависит от географического положения, возраста, социально-экономического статуса исследуемой группы, практики вакцинации в стране.
S. pneumoniae является возбудителем широкого круга инвазивных и неинвазивных инфекций человека, включая менингит, бактериемию, пневмонию, инфекции ЛОР-органов (средний отит, риносинусит), обострение хронической обструктивной болезни лёгких.
Пневмококк является самым частым бактериальным возбудителям внебольничной пневмонии; пневмококковые пневмонии могут развиваться у пациентов любого возраста как в амбулаторной практике, так и в стационаре, однако чаще регистрируется среди пациентов с сопутствующими заболеваниями — хроническая обструктивная болезнь лёгких, сахарный диабет, алкоголизм; у лиц с аспленией, иммунодефицитом; нередко протекают с бактериемией (до 25-30%).
Для профилактики инвазивных пневмококковых инфекций разработаны различные типы вакцин — 23-валентная полисахаридная вакцина и конъюгированные 7-, 10- и 13-валентные вакцины, каждая из которых направлена на определённый спектр серотипов S. pneumoniae.
Haemophilus influenzae
H. influenzae является вторым по частоте «типичным» бактериальным возбудителем респираторных инфекций после пневмококка. H. influenzae относится к роду Haemophilus, семейству Pasteurellaceae. Представляет собой мелкие (1×0,3 мкм) полиморфные неподвижные неспорообразующие грам (-) палочки; является факультативными анаэробами. Культивирование гемофильной палочки требует наличия в питательных средах Х и/или V факторов роста.
Некоторые штаммы H. influenzae имеют полисахаридную капсулу и могут быть подразделены на сероварианты в зависимости от антигенных свойств капсулы. Наличие капсулы имеет большое клиническое значение, так как она является основным фактором вирулентности. Большинство инвазивных инфекций вызывается штаммами H. influenzae типа b (Hib). Бескапсульные штаммы обозначаются как нетипируемые. Инфицирование происходит воздушно-капельным путём или при контакте с контаминированным материалом. Для специфической профилактики инвазивных инфекций, вызванных Hib, широко используется вакцинация детей первого года жизни.
Streptococcus pyogenes
S. pyogenes — представитель рода Streptococcus (семейство Streptococcaceae), в который входят грамположительные, неподвижные, неспорообразующие кокки, являющиеся факультативными анаэробами. Как и пневмококк, относится к «прихотливым» микроорганизмам, для культивирования в искусственных условиях используются питательные среды с добавлением крови, культивирование осуществляется при повышенном содержании в атмосфере СО2 (до 3-7%). S. pyogenes относится к бета-гемолитическим стрептококкам (вызывает полный лизис эритроцитов при культивировании) серогруппы А (БГСА). В патогенезе инфекций, вызываемых S. pyogenes, имеют значение капсула, элементы клеточной стенки и секретируемые факторы (стрептолизин О, гиалуронидаза и др.). Кожа и слизистые оболочки человека служат естественным резервуаром данного микроорганизма, передача происходит воздушно-капельным путём или при непосредственном контакте. В организованных коллективах возможны вспышки заболевания. БГСА — один из наиболее распространённых бактериальных возбудителей инфекций верхних дыхательных путей, в первую очередь тонзиллофарингита, скарлатины; может вызывать острый средний отит и риносинусит, инфекции кожи и мягких тканей. К иммунологически опосредованным осложнениям стрептококковой инфекции относятся такие серьёзные заболевания, как острая ревматическая лихорадка и постстрептококковый гломерулонефрит. Среди микроорганизмов, вызывающих респираторные инфекции, выделяют группу так называемых «атипичных» возбудителей. Термин «атипичные» респираторные инфекции условно объединяет группу заболеваний, ассоциированных с такими бактериальными возбудителями, как Chlamydophila (C.) pneumoniae, Chlamydia (C.) psittaci, Mycoplasma (M.) pneumoniae, Legionella (L.) pneumophila и Coxiella burnetii. Общность инфекций, вызванных данной группой бактерий, обусловлена устойчивостью к пенициллинам и другим β-лактамным антибиотикам в связи с отсутствием у бактерий клеточной стенки или их внутриклеточной локализацией, а также сходными методическими подходами к диагностике и лечению.
M. pneumoniae
M. pneumoniae относится к классу Mollicutes, порядок Mycoplasmatales, включающий семейства Mycoplasmataceae и род Mycoplasma. Микоплазмы являются самыми мелкими по размерам среди внеклеточно культивируемых патогенных микроорганизмов. К основным биологическим особенностям M. pneumoniae относятся: отсутствие ригидной клеточной стенки; резистентность к различным агентам, малый размер генома; способность паразитировать на мембране эукариотической клетки и длительно персистировать в организме человека.
Инфицирование при микоплазменной инфекции происходит воздушно-капельным путём. M. pneumoniae является одним из наиболее частых возбудителей внебольничной пневмонии у взрослых. M. pneumoniae также может вызывать острый бронхит и инфекции верхних дыхательных путей.
C. pneumoniae
C. pneumoniae — облигатный внутриклеточный бактериальный патоген из семейства Chlamydiacea, род Chlamydophila. Обладает тропностью к эпителию дыхательных путей и макрофагам, характеризуется двухфазным циклом развития, который представляет собой чередование двух функционально и морфологически различных форм: элементарных и ретикулярных телец. Элементарные тельца являются инфекционной формой, метаболически малоактивной и адаптированной к внеклеточному существованию. Ретикулярные тельца — это внутриклеточная, метаболически активная форма, обеспечивающая репродукцию микроорганизма. C. pneumoniae — актуальный возбудитель различных респираторных инфекций, из которых наиболее частыми являются внебольничная пневмония и острый бронхит.
C. pneumoniae может вызывать вспышки в организованных коллективах и выявляться в ассоциации с другими возбудителями.
L. pneumophila
L. pneumophila относится к роду Legionellа, который является единственным в семействе Legionellaceae. Легионеллы являются факультативными внутриклеточными паразитами, которые широко распространены в окружающей среде. Они паразитирует в простейших, обитающих в пресных водоемах, активно колонизируют синтетические и резиновые поверхности водопроводного, промышленного, медицинского оборудования, где их накопление в высоких концентрациях может быть эпидемиологически опасныим и являться причиной вспышек легионеллёза. В организме человека размножаются преимущественно в альвеолярных макрофагах, полиморфно-ядерных лейкоцитах и моноцитах крови.
У человека L. pneumophila вызывает заболевание в двух клинических формах — лихорадка Понтиак и легионеллёзная пневмония или «болезнь легионеров».
Лихорадка Понтиак — это ОРВИ-подобное заболевание, для которого характерен короткий инкубационный период (обычно 36–48 ч), 1–2-дневное повышение температуры тела, сухой кашель, катаральные явления в носоглотке, головные и мышечные боли. Заболевание протекает, как правило, в нетяжёлой форме и разрешается самостоятельно в короткие сроки (2–7 дней). При болезни легионеров инкубационный период составляет 2-10 дней. Клинические проявления легионеллёзной внебольничной пневмонии могут варьировать по тяжести от лёгких до очень тяжёлых. Несмотря на то, что в целом уровень заболеваемости болезнью легионеров невелик, спорадические случаи и эпидемические вспышки с летальными исходами регистрируются в разных странах ежегодно. К основным методам лабораторной диагностики, рекомендованным на территории РФ, относятся следующие:
-
полимеразно-цепная реакция — основана на обнаружении РНК или ДНК вирусов;
-
иммунофлюоресцентный и иммуноферментный анализ мазков из полости носа или с задней стенки глотки;
-
иммунохроматографический тест для экспресс-диагностики гриппа непосредственно при осмотре пациента;
-
вирусологический метод (получение культуры возбудителя);
-
серологическая диагностика (определение титра специфических антител в парных сыворотках).
