
пвм
.pdf
резистентность возникает и выявляется только во время пальпации, безболезненная, непостоянна и может исчезать; а мышечное напряжение существует постоянно; мышечное напряжение (сопротивление) брюшной стенки более выражено, чем
при резистентности, достигая иногда каменной твердости («доскообразный живот» при прободении язвы желудка); при мышечном напряжении поверхностная пальпация сопровождается резкой
болезненностью, чего не наблюдается при резистентности.
Сильное рефлекторное сокращение мышц брюшного пресса, не связанное с раздражением или воспалением брюшины, может появиться при туберкулезном менингите, приступе свинцовой колики, столбняке.
Расхождение прямых мышц живота (диастаз) выявляют, попросив боль-
ного, находящегося в положении лежа на спине, приподнять голову, прижав подбородок к грудной клетке. При наличии диастаза мышц в области белой линии живота между двух валиков напряженных мышц появится углубление, которое определяется визуально и пальпаторно (двумя пальцами правой руки проводят по белой линии живота от мечевидного отростка к пупку – наличие расстояния между напряженными прямыми мышцами живота указывает на их расхождение).
Проникающая пальпация позволяет выявить болезненность при надавливании так называемых «болевых точек» (рис.4.13) :
 эпигастральная – под мечевидным отростком; болезненность при надавливании в этой точке характерна для гастрита, язвы желудка;
эпигастральная – под мечевидным отростком; болезненность при надавливании в этой точке характерна для гастрита, язвы желудка;
 пилородуоденальная – на середине биссектрисы правого верхнего угла, образованного пересечением взаимоперпендикулярных линий, проведенных через точку на 3 см выше пупка; болезненность характерна для язвы пилорического отдела желудка и луковицы двенадцатиперстной кишки ( рис.4.13б)
пилородуоденальная – на середине биссектрисы правого верхнего угла, образованного пересечением взаимоперпендикулярных линий, проведенных через точку на 3 см выше пупка; болезненность характерна для язвы пилорического отдела желудка и луковицы двенадцатиперстной кишки ( рис.4.13б)
 точка Мейо-Робсона расположена симметрично пилородуоденальной точке слева; болезненность характерна для панкреатита;
точка Мейо-Робсона расположена симметрично пилородуоденальной точке слева; болезненность характерна для панкреатита;
 точка Мак-Бурнея расположена справа на границе наружной и средней трети линии, соединяющей spina iliaca anterior superior с пупком; болезненность характерна для острого аппендицита (рис 4.13в )
точка Мак-Бурнея расположена справа на границе наружной и средней трети линии, соединяющей spina iliaca anterior superior с пупком; болезненность характерна для острого аппендицита (рис 4.13в )
 точка Ленца расположена на границе правой и средней трети линии, соединяющей spina iliaca anterior superior обеих сторон; болезненность характерна для острого аппендицита (рис. 4.12 )
точка Ленца расположена на границе правой и средней трети линии, соединяющей spina iliaca anterior superior обеих сторон; болезненность характерна для острого аппендицита (рис. 4.12 )
 точка Кера расположена на пересечении наружного края правой прямой мышцы живота и реберной дуги, соответствует проекции желчного пузыря; болезненность характерна для острого холецистита (рис 4.12 )
точка Кера расположена на пересечении наружного края правой прямой мышцы живота и реберной дуги, соответствует проекции желчного пузыря; болезненность характерна для острого холецистита (рис 4.12 )

Рис. 4.12. Проекция болевых точек брюшной стенки:
а – точка Кера, б – проекция пилорического отдела желудка,
в – точка Мак-Бурнея, г – точка Ленца
Определение симптома раздражения брюшины (симптом Щеткина-
Блюмберга): после медленного надавливания на брюшную стенку быстро одергивают пальпирующую руку; при положительном симптоме в момент отнятия руки боль резко усиливается. Появление или усиление указанной боли при пальпации (положительный симптом) обусловлено внезапным сокращением воспаленной брюшины в ответ на ее раздражение, что свидетельствует о развитии перитонита.
Таблица 4.6. Основные симптомы, выявляемые при пальпации живота
Симптом |
Описание |
Патология |
|
Симптом Щеткина- |
Усиление боли в момент быстрого отня- |
Перитонит |
|
Блюмберга |
тия от брюшной стенки пальпирующей ру- |
|
|
|
ки |
|
|
Симптом Менделя |
Ограниченная болезненность при легкой |
Язвенная болезнь |
|
|
пальцевой перкуссии в пилородуоденаль- |
желудка и 12-палой |
|
|
ной области |
кишки |
|
Симптом Оппенхов- |
Болезненность при надавливании на ости- |
Язвенная болезнь |
|
ского |
стые отростки VIII-X грудных позвонков |
желудка |
|
Симптом Мюсси- |
Боль при надавливании между ножками |
Холецистит, |
|
Георгиевского |
m.sternocleidomastoideus |
поддиафрагмальный |
|
|
|
абсцесс |
|
Симптом Захарьина |
Боль при поколачивании или надавлива- |
Холецистит |
|
|
нии на область проекции желчного пузыря |
|
|
Симптом Кера |
Болезненность при вдохе во время пальпа- |
Холецистит |
|
|
ции правой подреберной области |
|
|
Симптом Курвуазье |
Увеличенный растянутый желчный пузырь |
Закупорка общего |
|
|
у больных механической желтухой |
желчного протока |
|
|
|
(камнем, опухолью) |
|
Симптом Ортнера |
Боль при поколачивании ребром ладони по |
Заболевания печени и |
|
|
правой реберной дуге |
желчного пузыря |
|
Симптом Мэрфи |
Большой палец левой руки поместить в |
Острый холецистит |
|
|
месте проекции желчного пузыря, осталь- |
|
|
|
ные – по краю реберной дуги. При вдохе |
|
|
|
появляется острая боль под большим паль- |
|
|
|
цем |
|
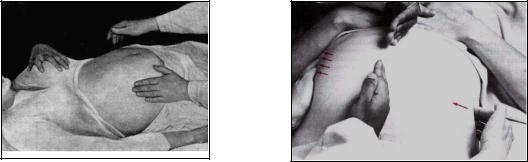
Определение свободной жидкости в брюшной полости (асцита)
В основе диагностики асцита лежат изменения данных исследования живота в зависимости от положения больного, поэтому основным условием определения свободной жидкости в брюшной полости является исследование больного в трех положениях: стоя, лежа на спине и на боку.
Основные способы определения наличия свободной жидкости в брюшной полости: визуальный, пальпаторный (симптом флюктуации), перкуторный и диагностический парацентез.
Визуальный способ определения асцита заключается в осмотре живота больного в вертикальном и горизонтальном положениях. В положении больного стоя живот увеличен, «отвислой формы» (за счет скопления жидкости в нижних отделах), пупок нередко выпячен, а в положении лежа – живот уплощается за счет перемещения свободной жидкости в боковые отделы живота («лягушачий живот»). При метеоризме форма живота в положении стоя и лежа не изменяется, а при ожирении – изменение формы менее выражено.
Пальпаторный способ – определение симптома флюктуации: ладонь левой руки прикладывают справа к боковой поверхности живота, а пальцами правой руки наносят короткие толчкообразные движения перпендикулярно левой боковой поверхности живота больного. При наличии в брюшной полости большого количества свободной жидкости левая рука ясно ощущает колебательные движения брюшной стенки, вызванные движением жидкости в брюшной полости соответст-
венно толчкам пальцев правой руки – положительный симптом флюктуации
(рис 4.14а)
Аналогичные колебания брюшной стенки можно получить и при ожирении. Для отличия асцита от ожирения просят ассистента надавить ребром ладони по белой линии живота: при наличии свободной жидкости в брюшной полости –
симптом флюктуации положительный (рис.4.14б), а при ожирении распростра-
нение колебаний подкожно-жировой клетчатки прерывается ладонью ассистента по белой линии живота и не достигает правой половины брюшной стенки (сим-
птом флюктуации отрицательный).
а |
б |
Рис. 4.14. Определение симптома флюктуации (а) и дифференциальная диагностика асцита с ожирением (б).
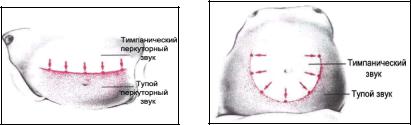
Перкуторный способ определения асцита заключается в перкуссии живота в вертикальном и горизонтальном положениях. В положении больного стоя при перкуссии по срединной линии живота в верхних отделах определяется тимпанический звук, а в нижних – тупой звук, обусловленный скоплением свободной жидкости. В положении лежа на спине при перкуссии от пупка к боковым отделам наблюдается изменение перкуторного звука от тимпанического над пупочной областью к тупому звуку над боковыми отделами живота (рис. 4.15). При метеоризме независимо от положения больного над всей поверхностью живота определяется четкий тимпанический звук.
а. |
б. |
Рис. 4.15. Перкуторный способ определения асцита: изменение перкуторного звука а)в положении стоя, б) в положении лежа.
Глубокая пальпация живота
Глубокая пальпация живота как объективный метод исследования органов брюшной полости предложена профессором В.П. Образцовым и усовершенствована профессором Н.Д. Стражеско, поэтому полное название метода «методиче-
ская глубокая проникающая скользящая пальпация Образцова-Стражеско». Уже в самом названии методики отражены основные принципы глубокой пальпации живота, а именно: «методическая», поскольку проводится в строго определенном порядке, в зависимости от частоты пальпируемого органа; «глубокая» – предусматривает пальпацию глубоко расположенных органов; «проникающая» – пальпирующие пальцы вместе с брюшной стенкой постепенно проникают (погружают) в брюшную полость в момент глубокого выдоха; «скользящая» – в момент скольжения по исследуемому органу врач получает информацию о состоянии данного органа. Глубокая пальпация живота было усовершенствована профессо-
ром В.Х. Василенко – бимануальная пальпация по В.Х. Василенко.
Цель глубокой пальпации:
•оценить топографию органов брюшной полости;
•изучить состояние различных отделов желудочно-кишечного тракта (желудок, тонкий и толстый кишечник) – определить размер, форму, положение, подвижность, болезненность, свойства их стенки и характер содержимого;
•оценить состояние паренхиматозных органов брюшной полости (печень, селезенка, почки) – определить размер, форму, положение, болезненность, консистенцию;
•выявить наличие патологических образований (опухоль, киста)
Противопоказания для проведения глубокой пальпации
•Кровотечение;
•Выраженный болевой синдром;
•Ригидность мышц передней брюшной стенки;
•Гнойный процесс брюшной полости.
Глубокая пальпация затруднена при увеличении живота (асцит, метеоризм, беременность).
Методика проведения глубокой пальпации живота
Положение больного: лежа на твердой основе с низким изголовьем и слегка согнуты в коленях ногами; дыхание глубокое диафрагмальное через нос (для лучшего расслабления мышц брюшного пресса) или научить больного дышать животом (попросить во время вдоха приподнять пальпирующую руку животом, при выдохе – рука опускается вниз). Положение врача: сидя справа от больного.
Методика проведения глубокой пальпации живота состоит из 4 последовательных моментов: постановка руки, сбор кожной складки, погружение и скольжение (собственно пальпация органа).
Первый момент – постановка рук врача: правую руку располагают плашмя на передней брюшной стенке пациента; четыре пальпирующие пальца ставят перпендикулярно к оси кишечника или краю исследуемого органа; при бимануальной пальпации кишечника, печени и почек – левую руку размещают в соответствующей поясничной области для фиксации задней брюшной стенки.
Второй момент – образование кожной складки для исключения натяжения кожи и ограничения движения пальпирующей руки во время глубокого вдоха (кожную складку смещают по направлению к пупку, за исключением пальпации поперечной ободочной кишки – кожную складку собирают от пупка).
Третий момент – погружение пальцев в брюшную полость проводят син-
хронно глубокому дыханию и на выдохе, пользуясь расслаблением передней брюшной стенки, доходят к исследуемому органу.
Четвертый момент – скольжение кончиками пальцев в направлении, поперечной оси или края исследуемого органа – при этом пальцы скользят по пальпи-
руемому органу (вместе с кожей, а не по коже), оценивая его свойства. Последовательность пальпации органов брюшной полости:
сигмовидная кишка, слепая с червеобразным отростком, тонкий кишечник (конечный отдел подвздошной кишки), восходящая и нисходящая ободочная, поперечной ободочная кишка, желудок, печень, селезенка, поджелудочная железа, почки.
Пальпация сигмовидной кишки. Сигмовидная кишка пальпируется в 90-95% случаев в левой подвздошной области. Для пальпации четыре слегка согнутых и сложенных вместе пальца правой руки устанавливают на границе средней и наружной трети линии, соединяющей пупок и левую переднюю верхнюю ость подвздошной кости, параллельно длиннику сигмовидной кишки (располагается слева сверху вниз и вправо). Во время вдоха больного собирают кожную складку по направлению к пупку для свободного проникновения пальцев вглубь брюшной полости. На выдохе больного врач плавно (в течение несколько выдохов) погружает пальцы в брюшную полость. Достигнув задней брюшной стенки, пальцы врача скользят по ней перпендикулярно к длиннику сигмовидной кишки по направле-
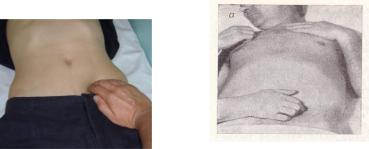
нию от пупка к передней верхней ости подвздошной кости (ощупывающие пальцы перекатываются через «валик» – сигмовидную кишку) (Рис.4.16.).
При пальпации определяется толщина, консистенция, характер поверхности, болезненность, перистальтика, подвижность и урчание сигмовидной кишки.
Рис 4.16. Пальпация сигмовидной кишки
В норме сигмовидная кишка пальпируется в виде гладкого эластичного безболезненного малоподвижного цилиндра толщиной 2-3 см. Урчание при пальпации не определяется.
Болезненность при пальпации свидетельствует об остром воспалительном процессе в сигмовидной кишке и вокруг нее.
Увеличение плотности наблюдается при спазме мускулатуры, гипертрофии мышечного слоя стенки, острой воспалительной инфильтрации, опухоли, а также при наличии каловых масс. Неровная, бугристая поверхность может быть симптомом опухоли, перисигмоидита, переполнения плотными каловыми массами.Утолщение кишки может быть признаком снижения тонуса мускулатуры (атонии кишечника), застоя газов, каловых масс, воспалительной инфильтрации, опухоли, полипоза кишечника.
Наличие урчания свидетельствует о скоплении в кишке газов и жидкого содержимого при воспалительном процессе. Подвижность: сигмовидная кишка малоподвижна при опухоли, спаечном процессе (перисигмоидит) и наоборот, подвижность увеличивается при удлинении ее брыжейки.
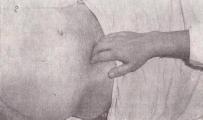
Пальпация слепой кишки. Слепая кишка пальпируется у 78-85% людей в правой подвздошной области. Для пальпации четыре слегка согнутых и сложенных вместе пальца правой руки устанавливают на границе средней и наружной трети линии, соединяющей пупок и правую верхнюю переднюю ость подвздошной кости. Во время вдоха больного собирают кожную складку по направлению к пупку для свободного проникновения пальцев вглубь брюшной полости. На выдохе больного врач плавно (в течение несколько выдохов) погружает пальцы в брюшную полость. Достигнув задней брюшной стенки, пальцы врача скользят по ней перпендикулярно к слепой кишке по направлению от пупка к правой передней верхней ости подвздошной кости (ощупывающие пальцы перекатываются через «валик» – слепую кишку) (рис.4.17)..
При напряжении брюшного пресса можно тенером и большим пальцем свободной левой руки надавить около пупка на переднюю брюшную стенку и продолжить исследование слепой кишки пальцами правой руки. Этот прием исполь-

зуют для переноса напряжения брюшной стенки из области слепой кишки на соседнюю область.
Рис. 4.17. Пальпация слепой кишки
В норме слепая кишка пальпируется в виде гладкого, мягко-эластичного, безболезненного, слегка урчащего цилиндра, шириной 3—5 см, умеренно упругого и слабо подвижного, с небольшим грушевидным расширением книзу.
Слепая кишка больше, чем сигмовидная, подвержена разным изменениям. Консистенция, объем, форма, болезненность при пальпации и акустические феномены (урчание) слепой кишки зависят от состояния ее стенок, а также от количества и качества содержимого.
При чрезмерной подвижности слепой кишки могут наблюдаться приступы внезапных болей с явлениями частичной или полной непроходимости вследствие ее перегибов и заворотов. Уменьшение подвижности кишки или полная ее неподвижность могут быть обусловлена спайками, возникшими после перенесенного воспалительного процесса этой области.
Болезненность и громкое урчание при пальпации слепой кишки наблюдаются в случае воспалительных процессов в ней и сопровождаются изменением ее консистенции. При некоторых заболеваниях (туберкулез, рак) кишка приобретает хрящевую консистенцию и становится неровной, бугристой и малоподвижной. Объем кишки зависит от степени наполнения ее жидким содержимым и газом: увеличивается при скоплении каловых масс и газов в случае запоров и уменьшается при поносах и спазме ее мускулатуры.
Червеобразный отросток слепой кишки пальпируется лишь в 10 % случаев, чуть выше или ниже конечного отрезка подвздошной кишки и параллельно ему, в виде тоненького безболезненного цилиндра толщиной 1-1,5 см с гладкой поверхностью, не урчащего, не меняющего свою консистенцию. При хроническом воспалительном процессе червеобразный отросток утолщается, уплотняется, становится болезненным, малоподвижным, и тогда возможность его пальпации возрастает. При остром аппендиците прощупать червеобразный отросток не удается изза напряжения мышц передней брюшной стенки.
Пальпация тонкого кишечника. Конечный отрезок подвздошной кишки
пальпируется в 75–85% случаев. Это единственный отдел тонкого кишечника, доступный пальпации у места впадения его в слепую кишку благодаря незначительной подвижности, относительно поверхностному расположению, возможности фиксации к плотной задней стенке брюшной полости и костям таза. Ориенти-
ром для пальпации является граница между наружной правой и средней третями линии, соединяющей передние верхние ости подвздошной кости, где отрезок подвздошной кишки имеет несколько косое направление (изнутри кнаружи и снизу вверх, из малого таза в большой). При пальпации пальцы правой руки, слегка согнутые в суставах и сложенные вместе, устанавливают параллельно длиннику этого отрезка. Во время вдоха пациента поверхностным движением пальцев вверх к пупку создают кожную складку. Во время выдоха погружают пальцы в брюшную полость, прижимают конечный отрезок подвздошной кишки к задней брюшной стенке и соскальзывают с него (рис.4.18.)
Рис. 4.18. Пальпация конечного отдела подвздошной кишки
В норме конечный отрезок подвздошной кишки пальпируется в виде гладкого, плотного, умеренно подвижного, безболезненного, урчащего, меняющего консистенцию цилиндрика толщиной с мизинец (примерно 1-1,5 см), перистальтирующего под рукой.
При спастическом состоянии подвздошная кишка плотная, тоньше, чем в норме; при энтеритах — болезненная, характеризуется громким урчанием при пальпации; при атонии или нарушении проходимости увеличивается в размерах, переполняется кишечным содержимым и дает «шум плеска» при пальпации. При воспалении конечный отрезок подвздошной кишки утолщается, становится болезненным, поверхность его неровная. При брюшном тифе, туберкулезных язвах в кишке – поверхность его бугристая.
Пальпация восходящей и нисходящей ободочной кишки. Восходящая обо-
дочная кишка является непосредственным продолжением слепой кишки и пальпируется в правой боковой (подвздошной) области; нисходящая ободочная кишка пальпируется в левой боковой (подвздошной) области. Вначале пальпируют восходящую часть, затем нисходящую. Для увеличения плотности задней брюшной стенки левую руку подкладывают и прижимают к соответствующей половине поясничной области в направлении навстречу пальпирующей правой руке, (так называемая бимануальная пальпация). Полусогнутые в суставах и сомкнутые вместе пальцы правой руки устанавливают в области правой (для восходящей кишки) или левой (для нисходящей кишки) боковых областях, по наружному краю прямой мышцы живота, параллельно кишке, у места ее перехода в слепую (или сигмовидную) кишку. При вдохе больного врач собирает кожную складку по направление к пупку, на выдохе – пальцы погружают в брюшную полость по направлению к задней брюшной стенки, пока не появится ощущение соприкосновения с левой рукой. Затем скользящим движением пальцев правой руки перекаты-

вают (изнутри кнаружи перпендикулярно оси кишки) через «валик» – восходящей (или нисходящей) ободочной кишки, оценивая ее свойства (рис.4.19.).
а б Рис 4.19. Пальпация восходящей (а) и нисходящей (б) ободочной кишки
Внорме восходящий и нисходящий отделы ободочной кишки пальпируются
ввиде гладкого, безболезненного, малоподвижного цилиндра диаметром 2-3 и 5-6 см, умеренно плотного или мягко-эластичного (в зависимости от наполнения), иногда урчащего под рукой.
У здоровых людей, особенно с тонкой и вялой брюшной стенкой, часто удается с помощью бимануальной пальпации прощупать восходящий и нисходящий отрезки ободочной кишки. Эта возможность возрастает при воспалительных изменениях того или иного отрезка и при развитии частичной либо полной непроходимости нижележащих отделов толстого кишечника, поскольку в таких случаях стенки кишки уплотняются, в них появляется урчание и болезненность.
Уплотнение, урчание и болезненность наблюдаются при воспалительных процессах кишечника, а уплотнение, бугристость и малая подвижность – при опухолевых процессах.
Пальпация поперечной ободочной кишки. Поперечную ободочную кишку пальпируют двумя руками по обе стороны от срединной линии живота (билатеральная пальпация) после определения нижней границы большой кривизны желудка, служащей ориентиром ее расположения. Для этого слегка согнутые пальцы обеих рук устанавливают с обеих сторон белой линии, параллельно искомой кишке, на 2-3 см ниже большой кривизны желудка, т. е. горизонтально. Затем во время вдоха пациента поверхностным движением пальцев рук собирают кожную складку вверх по направлению к реберным дугам, а во время выдоха постепенно погружают пальцы в брюшную полость до соприкосновения с ее задней стенкой и скользят по ней сверху вниз, насколько позволяет величина кожной складки (рис.4.20). При скольжении пальцы одной или обеих рук перекатываются через поперечно-ободочную кишку. Если кишку не удается прощупать, то пальпацию повторяют несколько ниже, постепенно смещая пальцы вплоть до гипогастральной области.
Внорме поперечно-ободочная кишка пальпируется в 70 % случаев в виде безболезненного цилиндра, толщина ее 2–2,5 см, умеренной плотности, легко перемещается вверх и вниз, не урчит.
Рис.4.20.Пальпация поперечной ободочной кишки
Иногда при пальпации ободочной кишки слышно урчание, что свидетельствует о наличии в ней газов и жидкого содержимого. При язвенном колите, туберкулезном поражении кишки урчание сопровождается болезненностью и малоподвижностью. При спастическом колите поперечная ободочная кишка пальпируется в виде шнура, а при атонии — в виде мягкого цилиндра. В случае значительного скопления газов поперечная ободочная кишка может достигать толщины в 3- 4 пальца. Бугристость и деформация поперечной ободочной кишки дает основание предполагать наличие в ней опухолевого процесса.
Пальпация желудка. Желудок пальпируется в эпигастральной области на 3- 5 см ниже мечевидного отростка параллельно положению большой кривизны желудка. При пальпации желудка слегка согнутые пальцы правой руки устанавливают на 2-4 см выше пупка по передней срединной линии.
Кожную складку собирают вверх к мечевидному отростку, а после погружения на выдохе, достигнув позвоночника, пальцы врача скользят сверху вниз до ощущения «соскальзывания со ступеньки» – дупликатура стенки большой кривизны желудка. Пока пальцы находятся над желудком, можно ощутить урчание, вызванное движением жидкости и газов в желудке в момент обследования.
Лучшей пальпации желудка способствуют дыхательные экскурсии – больного просят спокойно и глубоко «дышать животом». На выдохе большая кривизна желудка уходит вверх, а пальцы исследующего делают движение вниз и соскальзывают с небольшого возвышения в виде ступеньки, образованного дубликатурой большой кривизны, которая ощущается в этот момент как мягкий эластичный дугообразный валик, располагающийся по обе стороны от позвоночника (рис.4.21.а)
Для нахождения большой кривизны можно применить способ пальпации «двойной рукой». С этой целью кончики пальцев левой руки накладывают на конечные фаланги правой и производят ими глубокую скользящую пальпацию
(рис.4.21.б).
При пальпации желудка, помимо определения его локализации, следует обратить внимание на консистенцию, поверхность и форму, а также на наличие болезненности.
