
пвм
.pdf
рвотные массы пенистые с резким запахом прогорклого масла (летучие жирные кислоты) и остатками давно съеденной пищи («застойная рвота») – стеноз привратника;
примесь слизи обнаруживается при гастритах; гнилостный запах характерен для распадающейся опухоли желудка; аммиачный запах – уремиии, спиртовой – отравление алкоголем.
«каловая» рвота в виде застойной пищевой массы, гнилостно разложившейся, с коричневыми частицами фекального запаха и вида – кишечной непроходимости толстого кишечника, свище между желудком и поперечноободочной кишкой;
рвота с примесью желчи, обусловленная забросом желчи из двенадцатиперстной кишки в желудок, наблюдается при ахилии желудка, дуоденогастральном рефлюксе, сужении двенадцатиперстной кишки, поражении желчных путей. Рвота с постоянным присутствием больших количеств желчи называется желчной – vomitus biliosus.
прожилки крови в рвотных массаж могут встречаться при травме слизистой желудка от сильных рвотных движений;
рвота с примесью крови (haematemesis) – язва желудка, рак, цирроз печени, септический тромбоз сосудов слизистой желудка.
Примесь крови (haematemesis), кровавая рвота – очень серьѐзная жалоба больного. В то же время следует учитывать, что примесь крови может быть при еѐ заглатывании в случаях кровотечений из десѐн, носа, повреждениях мелких сосудов при сильной рвоте. Как правило, кровавая рвота обусловлена эрозией сосуда вследствие разрушения стенки желудка язвой или распадающимся раком. При портальном циррозе имеет место портальная гипертензия, которая обуславливает расширение анастомозов между системой воротной вены и верхней полой вены. В таких случаях возникает обильная рвота часто мало изменѐнной кровью из переполненных кровью сосудов.
Язвенная болезнь также может сопровождаться поражением крупного сосуда и обильной рвотой почти неизменѐнной кровью. Рак чаще даѐт кровотечения из мелких сосудов, желудок медленно заполняется кровью, под действием желудочного сока гемоглобин соединяется с соляной кислотой и рвотные массы приобретают буро-коричневый цвет (рвоты «кофейной гу-
щей»).
Желудочное кровотечение, в отличие от лѐгочного, сопровождается выделением крови более тѐмного цвета в связи с воздействия соляной кислоты, наличием примеси пищевых масс; на следующий день отмечается появление чѐрного дегтеобразного стула (мелена). Цвет испражнений зависит от образования в кишечнике сернистого железа из гемоглобина. В отличие от лѐгочного кровотечения кровь в этом случае не содержит пузырьков воздуха.
При кровавой рвоте характерны продромальные симптомы: тошноту, тяжесть в эпигастральной области, металлический вкус во рту. Количество выделенной крови бывает различным: от небольшого до обильного желудочного кровотечения. При кровотечениях появляется общая слабость, одышка,
381
головокружение, обморочное состояние, а также бледность кожных покровов, тахикардия. Больные теряют сознание, кожа приобретает восковидный оттенок, лицо бледное с каплями «холодного» пота, губы цианотичны, пульс нитевидный, падает артериальное давление и содержание гемоглобина.
Виды рвоты и их характеристика
1. Рвота нервного (центрального) происхождения или условно-
рефлекторная рвота наступает уже при виде пищи или при воспоминании о ней. Психогенная рвота связана с эмоциональными расстройствами, утомлением, нарушением мозгового кровообращения, с органическими заболеваниями мозга и мозговых оболочек, гипертоническим кризом, поражением органа равновесия.
При органических заболеваниях ЦНС, особенно головного мозга (энце-
фалиты, менингиты, опухоли, сотрясения мозга, кровоизлияния в мозг, повышение внутричерепного давления) может наблюдаться так называемая мозговая рвота. При этом характерно отсутствие тошноты, рвота не приносит облегчения, она не связана с приѐмом пищи, обычно такая рвота очень упорна. Рвота может наблюдаться при функциональных расстройствах ЦНС
– нервная или истерическая рвота. Иногда рвота принимает очень упорный, продолжительный характер – hyperemesis, что отмечается при тяжѐлых формах многих инфекционных заболеваний, уремии, у сердечных больных.
2.Рвота висцерального происхождения или периферическая рвота, обу-
словлена раздражением слизистой оболочки пищевода, желудка, кишечника, желчного пузыря и печени, воспалением брюшины, внутренних половых органов у женщин, поражением почек (язвенная болезнь, рак желудка, перитонит, печеночная и почечная колика, воспаление придатков).
Рвота при заболеваниях желудочно-кишечного тракта: острые и хро-
нические гастриты, язвенная болезнь, рак желудка. Желудочные рвоты могут быть вызваны химическими веществами, крепкими кислотами и щелочами, недоброкачественной пищей; а также физическими воздействиями на рецепторы желудка (очень холодная или непривычно обильная пища), лекарственные вещества (препараты наперстянки, ипекакуана).
Пищеводная рвота характеризуется содержанием мало изменѐнной пищи, отсутствием соляной кислоты. Ей предшествует ощущение задержки пищи за грудиной. Содержимое пищевода выбрасывается без рвотных движений, иногда может выливаться самостоятельно при низком положении головы. Количество рвотных масс доходит до 200 мл и более, причѐм они состоят из совершенно неизменѐнной пищи: мяса, несвернувшегося молока, с большой примесью слизи и слюны.
3.Гематогенно-токсическая рвота обусловлена раздражением рвотного центра токсическими веществами, циркулирующими в крови (уремия, сепсис, токсемия).
Рвота может возникнуть при эмболии и тромбозе мезентериальных сосудов, остром и хроническом панкреатите, заболеваниях печени, почек и мочевыводящих путей, при заболеваниях половых органов. Из болезней органов грудной полости следует отметить поражения плевры, перикарда, а также
382
нарушения сердечной деятельности. Рвота часто сопровождает и инфекционные болезни
Метеоризм (meteorismus – вздутие) – это избыточное скопление газов в пищеварительном тракте. В физиологических условиях в пищеварительном тракте всегда содержится небольшое количество воздуха и газов, в среднем при обычном питании до 900 см3, при обилии пучащих продуктов (чѐрный хлеб, овощи, картофель) это количество возрастает в 5-10 раз.
Таким образом, метеоризм может возникнуть при усиленном заглатывании воздуха (аэрофагия), повышенном образовании газов из пищи, продолжительной их задержке в кишечнике или недостаточном их всасывании в кишечнике.
Факторы, способствующие развитию метеоризма:
алиментарные; механические – нарушение эвакуаторной функции кишечника (спазм,
стеноз, спайки, опухоли);
 динамические – на почве нарушения перистальтики, пареза или паралича желудка и кишок;
динамические – на почве нарушения перистальтики, пареза или паралича желудка и кишок;
 психогенные (психогенный метеоризм при истерии).
психогенные (психогенный метеоризм при истерии).
Клиническое проявление метеоризма. Больной ощущает тяжесть, стесне-
ние или вздутие живота, частое, иногда шумное отхождение газов, особенно мучительное для больных. При более серьѐзных формах отмечаются приступы схваткообразных болей, исчезающих после отхождения газов (газовая ко-
лика).
Тенезмы (colica rectalis, от греч. tenesmus – тщетный позыв на низ) – ложные частые позывы на дефекацию, сопровождающиеся резкими болевыми ощущениями и спазмами в прямой кишке. При тенезмах спастически сокращаются гладкие мышцы толстой кишки, главным образом прямой и сигмовидной. Это мучительный, болезненный позыв на дефекацию без полного выделения содержимого или без всякого эффекта. Тенезмы сопровождают различные поражения прямой и сигмовидной кишки, все формы дизентерии. Дистензионные боли, то есть боли обусловленные растяжением кишечника газами, встречаются при метеоризме. Боль может быть связана с воспалительными процессами в кишечнике, отравлениями, сосудистыми эмболиями.
Урчание (borborigmus) – это шумы в животе, происходящие от столкновения газов при одновременном их прохождении через узкое место, что слышно даже окружающим. Основное значение урчания в том, что оно указывает на сочетание метеоризма с затруднением проходимости, главным образом, спастического характера.
Желудочно-кишечное кровотечение. Кровотечение всегда является серьезным симптомом заболеваний органов пищеварения (язвенный процесс, новообразование, варикозное расширение вен пищевода), разрыва внутренних органов, оперативного вмешательства.
Клиническая симптоматика кровотечений из различных отделов желу- дочно-кишечного такта
383
Пищеводное кровотечение: а) острое – внезапное появление рвоты алой кровью; быстрое снижение артериального давления; возможен летальный исход; б) хроническое – развитие железодефицитной анемии;
Желудочное кровотечение: чаще всего проявляется рвотой с примесью крови. Рвота «кофейной гущей» наблюдается при продолжительном пребывании в желудке небольшого количества крови, когда под влиянием соляной кислоты желудочного сока образуется солянокислый гематин.
Кровавая рвота (haematemesis) наблюдается при язвенной болезни, эрозивном гастрите, раке и полипах желудка, редко – при саркоме, туберкулезе и сифилисе желудка. Рвота, которая содержит большое количество алой крови, обусловлена повреждением крупных сосудов.
Кишечное кровотечение проявляется появлением черного или дегтеобразного испражнения, которое свидетельствует об излиянии не менее 60–80 мл крови в желудочно-кишечном тракте. При кровотечениях из верхнего отдела кишечника или желудка стул становится черным и сильно зловонным («дегтеобразный кал»), мелена (melaena – чернуха). Испражнения бывают жидкими, иногда клейкими, густыми, часто сопровождаются кровавой рвотой. При обильном выделении крови с испражнениями надо искать, прежде всего, язву желудка и 12-перстной кишки, рак желудка, варикозное расширение вен пищевода и желудка, кроме того, причиной мелены могут быть стрессовые и септические язвы, эрозивный гастрит, синдром Мелори-Вейса (разрыв слизистой оболочки пищевода при рвоте). Примесь крови в каловых массах встречается при дизентерии. В этих случаях больные отмечают тенезмы. Геморроидальные кровотечения появляются в конце акта дефекации, а при раке и полипозе кишечника – до дефекации.
Понос, диарея (diarrhoea) – учащенное опорожнение кишечника с измененным характером стула (от кашицеобразного до водянистого), обусловленное ускоренным прохождением пищевых и каловых масс через толстый кишечник. Жидкие испражнения, в отличие от содержимого тонких кишок, содержат большое количество продуктов брожения, гниения, пищеварительных соков, слизи.
При нормальных условиях бактериальная флора кишечника присутствует главным образом в конечном отрезке тонкого и начальных отделах толстого кишечника. Поэтому в норме бродильные процессы протекают в нижних отделах тонких кишок и в верхних отделах толстой кишки (слепая, восходящая, ободочная), а гнилостные процессы – в нижних отделах толстого кишечника (нисходящая и сигмовидная).
Диарея обусловлена усилением кишечной перистальтики вследствие воспаления слизистой тонких и толстых кишок, химических раздражений (мышьяк, ртуть), эндогенного токсического воздействия продуктов гниения и брожения в самом кишечнике; могут быть результатом усиленного выделения кишечного сока, экссудата, транссудата (слабительные средства), недостаточного содержания ферментов в панкреатическом соке, недостаточного поступления желчи, нарушения переваривания в желудке. Поносы могут возникать при возбуждении перистальтики коркового генеза (эмоции), гормональных нарушениях (тиреотоксикоз), гиповитаминозах (пеллагра).
384
Причины диареи:
•острые и хронические кишечные инфекции (энтерит, энтероколит, сигмоидит, проктит, дизентерия и др.);
•инвазия простейшими (амеба, балантидия, лямблии и др.);
•неспецифические воспалительные процессы кишечника неизвестной этиологии (болезнь Крона, язвенный колит);
•опухоли и заболевание крови (гастринома, карцинома, рак толстой кишки, лимфогранулематоз, лимфосаркома);
•непереносимость некоторых продуктов (лактоза, злаки);
•функциональная диарея (желудочная, панкреатическая, тиреотоксическая, билиарно-кишечная диарея
•прочие заболевания (амилоидоз, цирроз печени, психические расстройства), иногда возникает как аллергическая реакция на употребление раз-
личных пищевых продуктов.
Различают нарушение пищеварения в виде бродильной, гнилостной и жировой или мыльной диспепсии.
Бродильная диспепсия обусловлена нарушением расщепления углеводов ацидофильной (бродильной) флорой или снижением диастазы поджелудочной железы. При этом каловые массы обильные, водянистые, пенистые, с кислым запахом, светло-желтого цвета, макроскопически – кровь, гной и слизь не содержат. Дефекация не более 5-6 раз в сутки. Боль возникает задолго до дефекации, имеет тупой и не очень интенсивный характер, сопровождается урчанием. Отмечается вздутие кишечника с выделением большого количества газов. В испражнениях содержится много крахмальных зѐрен, клетчатки, йодофильных микробов и органических кислот. Наблюдается при энтеритах, употреблении в пищу фруктов, гороха, бобов, капусты, кваса, мѐда.
Гнилостная диспепсия обусловлена усиленным расщеплением белков микробами толстой кишки, переселившимися в тонкий кишечник. Эта диспепсия возникает при употреблении в пищу большого количества трудно перевариваемых мясных продуктов (баранина, свинина), пониженной секреторной функции желудка и поджелудочной железы, колитах.
В результате нарушения расщепления белков и развития процессов гниения в кишечнике, кроме метана, метилмеркаптана, водорода, сероводорода, образуются индол, скатол и другие продукты гнилостного распада. При этом наблюдается профузный понос с гнилостным, иногда отвратительным запахом. Испражнения очень обильные, жидкие, тѐмного цвета, содержат кусочки непереваренной пищи, реакция их щелочная. При микроскопическом исследовании обнаруживается большое количество непереваренных мышечных волокон. Гнилостная диспепсия часто наблюдается при колитах: испражнения тѐмного цвета, ничтожны по количеству, имеют более или менее гнилостный запах; на поверхности каловых масс находятся часто видимые глазом кровь, слизь, гной и обрывки тканей. Дефекация частая, до 15-30 раз и более в сутки, сопровождается болью характера тенезмов.
Жировая диспепсия, связанная с нарушением переваривания жиров, встречается редко; наблюдается при нарушении липолитической функции поджелудочной железы, нарушении поступления в кишечник желчи, упот-
385
реблении большого количества жирной пищи. Больные жалуются на вздутие кишечника, урчание, частый жидкий стул. Испражнения обычно светлые, нейтральной или щелочной реакции. При микроскопическом исследовании в них обнаруживается много кристаллов жирных кислот и жирных мыл.
Запор (оbstipatio, constipatio) – длительная задержка кала в кишечнике (обычно более 48 часов) или же недостаточное, затруднѐнное опорожнение кишечника. Обычно опорожнение кишечника происходит 1 раз в сутки ( можно выработать навык опорожнять кишечник в определѐнное время). Иногда стул бывает постоянно через 1-2 дня, в других же случаях 2 раза в день. При голодании испражнения появляются 1 раз в 5-6 дней, при строгой мясной и яичной диете через 2-3 дня, обычной пище 1 раз в день, растительной пище 2-3 раза в день.
Клинические признаки запора: редкая дефекация (1 раз в 2-4 дня и реже); малое количество кала; большая плотность кала; отсутствие ощущения облегчения после дефекации.
Причины запоров: I.Органического происхождения
• механическое сужение просвета кишки (опухоль, рубец, камень);
•аномалии развития кишечника (мегаколон, долихосигма,
дивертикулез);
II. Функционального происхождения
•алиментарные (употребление легкоусвояемой пищи, недостаток «шлаков»);
•нейрогенные (органическое поражение ЦНС – опухоль мозга, энцефалит; нарушение функции блуждающего нерва);
•воспалительные (холецистит, аднексит, простатит);
•инфекционные (дизентерия);
•токсические (экзогенная интоксикация свинцом, наркотиками);
•эндокринные (гипофункция гипофиза, микседема);
•гиподинамические (недостаточность движений, слабость мышечного пресса).
По характеру патологанатомических и патофизиологических изменений запоры можно разделить на органические, связанные с хроническим или постоянным анатомо-физиологическим изменением структуры кишечника
(obstipatio) и на функциональные (constipatio).
К запорам органического происхождения относятся механические за-
поры. В основе этого вида запоров лежит стойкое сужение просвета кишечника – стеноз, в силу чего нарушается его проходимость (рак, опухолевые процессы, язвы, приводящие к рубцеванию, спайки). Внезапно возникающие запоры всегда являются предметом серьѐзного изучения врача, чтобы установить вышеупомянутые болезни. К запорам органического происхождения относятся запоры в результате конституциональных изменений кишечника. Из конституциональных изменений кишечника, ведущих к запорам, следует иметь в виду изменение длины кишечника (долихоколон – dolychocolon), расширение просвета кишки – мегаколон (megacolon), образование дополни-
386
тельных перегибов и петель ("двустволка"). Сюда же относятся запоры у больных с конституциональным спланхноптозом (смещение внутренних органов вниз по сравнению с их нормальным положением), слабостью брюшного пресса. Наиболее выражены запоры (10 дней и более) при болезни Гиршпрунга – при megacolon congenitum.
Органические запоры могут быть следствием воспалительного процесса в кишечнике и развитием спаек отдельных частей кишечника, особенно толстой кишки в области flexura coli dextra, а особенно sinistra, которые могут вызвать резкий перегиб кишки.
Функциональные запоры встречаются чаще и являются основным проявлением заболевания в результате расстройств динамики кишечника. Эти функциональные заболевания кишечника известны под общим названием
"привычный запор" (constipatio habitualis).
К группе функциональных запоров относят алиментарные запоры, которые встречаются наиболее часто. Движения кишечника зависят от многих нейрогуморальных влияний и состава пищи. При скудной количественно пище, однообразном питании (мясо, мучные продукты, яйца, творог), нарушении режима питания и механической щадящей диете могут развиться стойкие запоры. Так, белок мяса и яиц усваивается до 97-98 % и оставляет мало шлаков. Развитию запоров способствуют также отсутствие в пище витаминов группы В, недостаточный приѐм воды и усиленная потеря воды из организма.
Дискинетические запоры составляют главный вид привычных запоров, в основе которых лежат нарушения координации различных видов моторики кишечника (появление спазмов в одних и атония в других отделах кишечника). В настоящее время расстройство динамики кишечника рассматривается как нарушение функции еѐ нервно-мышечного аппарата.
Атонический, правильнее гипокинетический запор, возникает в результате того, что нервные рецепторы кишечника либо слабо раздражаются, либо частично теряют способность воспринимать раздражение вследствие малого образования каловых масс, уменьшения химических возбудителей, рефлекторного угнетения моторики, недостаточной физической активности. В этом случае характерно выделение плотных, объѐмистых, колбасовидных или комковидных фекальных масс.
Снижение тонуса толстой кишки может быть вызвано понижением возбудимости n.vagus, повышением возбудимости n.splanchnicus при параличе кишечной мускулатуры (перитонит, стеноз кишечника), нарушениях кровоснабжения (сердечная недостаточность, портальная гипертензия), микседеме, под влиянием опиатов, атропина. Запоры развиваются у лиц, ведущих малоподвижный образ жизни, после тяжелых инфекций, при кахексии, ожирении, расхождении прямых мышц живота, разрывах промежности.
При повышенной раздражительности кишечника вследствие воспалительных или язвенных процессов, преобладании тонуса парасимпатической нервной системы развивается гиперкинетический или спастический запор,
сопровождающийся выделением кала в виде тонких полос («лентовидная» форма или форма «карандаша») или в виде маленьких круглых кусочков
387
("овечий кал"). Эта форма запора может появиться в результате длительных болезненных дефекаций (ректит, геморрой, язва), заставляющих больного воздерживаться от дефекаций.
Спазм толстой кишки развивается при злоупотреблении никотина, чая, кофе, свинцовой интоксикации, желчной и почечной коликах, гельминтах. У лиц, привыкших подавлять позыв к дефекации, и при спинной сухотке развивается ослабление m.levator ani, снижается чувствительность слизистой прямой кишки и развивается ректальный запор (дисхезия). Недостаточное количество кишечного содержимого при голодании, ограниченном приеме пищи, употреблении легко перевариваемой пищи, содержащей мало растительной клетчатки, также приводит к развитию запора.
Клиническая картина запоров весьма разнообразна. Основная жалоба – это отсутствие стула в течение нескольких дней, иногда до 15 дней. Одни больные жалуются на отсутствие позыва, чаще всего при атонических формах запоров, другие, наоборот – на частые, но безрезультатные позывы. Могут быть боли в животе коликообразного характера без определѐнной локализации. Чаще эти жалобы встречаются при спастических запорах. Иногда больные жалуются на головные боли, неприятные ощущения в области сердца, сердцебиение, изменение вкуса, запах изо рта.
Иногда имеет место смена запоров и поносов, обусловленная первоначально ослаблением кишечной перистальтики (гипокинез), а в дальнейшем судорожным сокращением кишечника. При длительной задержке кала вследствие спазма в сигмовидной кишке, происходит воспалительное раздражение с вторичной гиперсекрецией. В результате первоначально твѐрдая консистенция каловых масс сменяется более жидкой, дефекация учащается, и в кале обнаруживается слизь, а иногда и кровь. Такое состояние субъективно оцениваемое больными как понос, фактически представляя собой задержку кала и называется "ложная диаррея".
4.1.3. ФИЗИКАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ 4.1.3.1.Общий осмотр больного
Общий осмотр больного с патологией пищеварительной системы проводится по общепринятой схеме: общее состояние больного, сознание, положение в постели, походка, осанка, выражение лица, конституция, степень развития подкожной клетчатки, кожные покровы, лимфатические узлы, отеки, состояние костно-мышечной системы.
Общее состояние зависит от характера и стадии заболевания: относительно удовлетворительное (период ремиссии или выздоровления), средней тяжести (острый период заболевания) и крайне тяжелое (перитонит, перфорация язвы, желудочно-кишечное кровотечение).
Нарушение сознания больных с заболеваниями пищеварительной системы обусловлено ишемией или интоксикацией центральной нервной системы и проявляться в виде оглушенности, ступора, сопора, комы или кратковременного возбуждения (реактивная фаза шока).
388
Положение больного при заболевании органов пищеварения может быть активным, пассивным (перитонит, перфорация язвы желудка) и вынужденным, специфическим для поражения органов брюшной полости:
•Лежа на правом боку с приведенной одной или двумя ногами (острый аппендицит);
•Лежа на спине с приведенными ногами (приступ холецистита, панкреатита);
•Сидя с опущенной головой и приведенными коленями к грудной клетке (язвенная болезнь желудка и 12-перстной кишки)
•Коленно-локтевое положение (опухоль желудка, головки поджелудочной железы)
•Сидя с опущенными ногами, сильно наклонившись вперед, прижимая кула-
ками переднюю брюшную стенку (рак тела поджелудочной железы);
•Возбужденное положение занимают больные печеночной или кишечной коликой.
а |
б. |
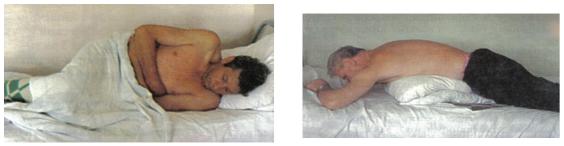
Рис. 4.3. Положение больного при болях в животе: а). лежа на боку,
прижимая руками болезненную область живота и согнутыми в коленях ногами, б). лежа на животе с подложенной подушкой или одеялом
Больные с обострением язвенной болезни, двенадцатиперстной кишки и сильными болями в животе нередко занимают вынужденное положение –
лежа на спине или боку, прижимая руками болезненную область живота и сгибая в коленях ноги, что несколько уменьшает напряжение брюшного пресса (рис.4.3.)
При резкой боли в животе (панкреатиты, рак) или язве желудка с локализацией на задней стенке, больные предпочитают лежать на животе, подкладывая подушку и подтягивая под себя согнутые ноги, уменьшая давление воспаленного органа на солнечное сплетение и облегчает страдания больного
(Рис. 4.3.)
Походка больного. При массивной опухоли в брюшной полости или значительном увеличении отдельных органов, асците часто наблюдается гор-
дая походка больного.
389
Осанка больного. Сутулая осанка наблюдается при язвенной болезни, осложненной стенозом привратника; хроническом панкреатите с синдромом мальабсорбции; неспецифическом язвенном колите; злокачественной опухоли (прогрессирующая стадия).
Выражение лица больного. «Лицо Гиппократа» (перитонеальное ли-
цо, facies Hyppocratica): мертвенно-бледное, с серо-землистым оттенком, заостренными чертами лица; запавшими, страдальческими глазами; крупными каплями холодного пота на лбу (массивное желудочно-кишечное кровотечение, коллапс, гнойный перитонит, тяжелый энтероколит, паралич сосудов у агонирующих больных), является прогностическим неблагоприятным признаком.
Состояние кожных покровов приведено в таблице 4.3
Геморагический синдром в виде петехий, синяков, кровоизлияний, кро-
вотечений, а также "печеночные ладони", "печеночный язык" (малиновый) и "сосудистые звездочки" (телеангиоэктазии) – являются частыми характер-
ными симптомами поражения печени (цирроз, эхинококкоз, опухоль).
Асцит с характерным расширением подкожных вен в виде "головы ме-
дузы" характерен для портального цирроза печени, массивной опухоли брюшной полости.
Таблица 4.3. Окраска кожных покровов
Окраска кожи |
Патологическое состояние |
Выраженная бледность |
Пищеводное, желудочное, кишечное крово- |
|
течение |
Бледность с участками цианоза |
Острый панкреатит |
|
|
Желтуха на фоне бледности |
Метастазы опухоли в печень |
Интенсивная, прогрессирующая |
Рак головки поджелудочной железы (вслед- |
желтуха, часто темно-бурая, почти |
ствие сжатия общего желчного протока) |
черная (icterus melas) |
|
Сухость кожи, снижение ее эластич- |
Хронический панкреатит, потеря жидкости |
ности и тургора |
при длительных поносах, рвоте |
Сухость, шершавость, трещины в |
Нарушение всасывания витаминов в ЖКТ |
углах рта, ломкость ногтей и волос |
|
Масса тела. Характерным показателем поражения органов пищеварения является изменение массы тела больного. Так, выраженное исхудание вплоть до кахексии может наблюдаться при раке пищевода, желудка, поджелудочной железы; стенозе привратника, хронического панкреатита с нарушением инкреторной функции и присоединением сахарного диабета. Наоборот, избыточная масса тела чаще наблюдается у больных желчнокаменной болезнью.
Лимфатические узлы. При раке желудка у больных можно обнаружить отдаленные метастазы в виде увеличенного плотного лимфатического узла между ножками грудино-ключично-сосцевидной мышцы, чаще левой (вирхо-
ва железа) и дистрофические отеки нижних конечностей.
390
