
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава XXXIII злокачественные новообразования нижней челюсти
РАК НИЖНЕЙ ЧЕЛЮСТИ
Общие сведения
Рак нижней челюсти встречается в 2-3 раза реже, чем верхней, и, по данным нашей клиники, составляет 21% общего числа всех больных со злокачественными новообразованиями Поражает он больных преимущественно в возрасте от 40 до 60 лет, чаще — мужчин.
Причины возникновения рака нижней челюсти весьма разнообразны Большое значение для его возникновения имеют механические, химические и термические факторы: длительные раздражения слизистой оболочки десны, а также хронические воспалительные процессы (пародонтит, остеомиелит челюсти, нагноившиеся кисты, актиномикоз) могут служить причиной развития рака
Предраковыми заболеваниями нижней челюсти являются- лейкоплакии и лейкокератозы, дис-кератозы, папилломы и другие доброкачественные опухоли, а также пролежневые язвы.
Исходным источником рака нижней челюсти является эпителий десны и челюстных кист, эпителиальные остатки (клетки Маляссе-Астахова) в периодонте. Иногда имеет место метастазированче ракового процесса в челюсть
из почек или щитовидной железы, желудка, молочной железы, предстательной железы, из ре-гионарного лимфатического узла, пораженного метастатическим раком.
Клиника
Особенности клинического течения рака нижней челюсти зависят от места, где началась малигнизация, и направления, в каком развивается опухоль. Если процесс начался из толщи тела челюсти — рано появляется невралгическая боль, отдающая в ухо и висок, развивается заметное утолщение нижней челюсти, парестезия нижней губы При поражении угла и ветви челюсти — рано появляется тризм челюстей, вздутие утла и ветви.
Если же раковым процессом поражается подбородочный отдел, ранними признаками будут бугристость и вздутие подбородка, быстрое ин-фильтрирование подбородочных мягких тканей
Раковая опухоль на слизистой оболочке десны нижней челюсти может довольно быстро вызывать разрушение тканей щеки и распространиться на мягкие ткани подчелюстной области и губы (рис 127). В случаях, когда опухоль исходит из слизистой оболочки десны (рис 128), рано возникает язва с губовидными разраста-ниями. При этом зубы быстро расшатываются В некоторых случаях этот процесс протекает
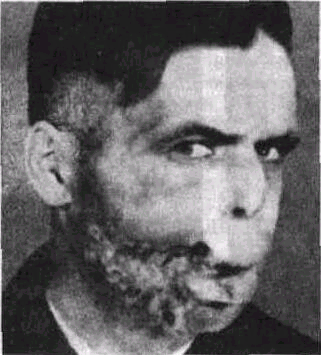
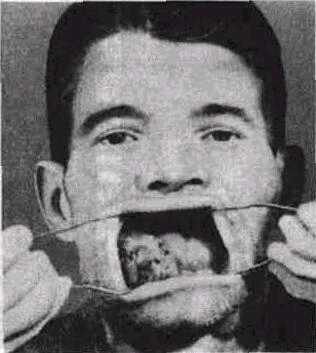
Рис 127. Рак нижней челюсти IV стадии, распространившийся на ткани щек, губ и подчелюстной области.
Рис. 128 Раковая опухоль, развившаяся из эпули-доподобного новообразования на десне нижней челюсти.
355
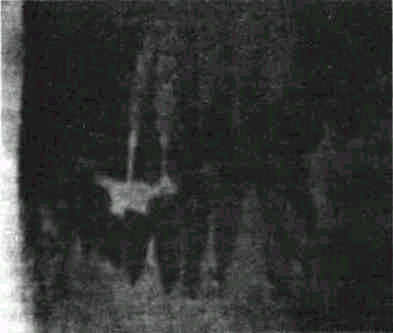
Рис. 129. Рак альвеолярного отростка и тела нижней челюсти (рентгенограмма).
безболезненно, в других — со значительными болевыми ощущениями. Тогда зубы выдвигаются из лунок и выпадают. Инфильтрат десны рано распространяется на дно полости рта, язык, губу или щеку.
Дифференциальный диагноз
Рак нижней челюсти, где бы он ни начался, сопряжен с появлением хронического периостита и остеомиелита, которые никогда самостоятельно не прекращаются, в том числе и после выскабливания лунки удаленного зуба.
Присоединение к раковому процессу воспаления в челюсти и в лимфоузлах приводит к тому, что рак быстро прогрессирует.
Особенно трудно дифференцировать рак нижней челюсти с остеомиелитом в тех случаях, когда слизистая оболочка не поражена, но имеется гангренозный зуб. При наличии остеомиелита у 30% больных диагностируется рак нижней челюсти. Если к раковому процессу челюсти присоединяется остеомиелит, это ведет к лимфадениту в узлах, пораженных раком.
Для уточнения диагноза врач должен внимательно обследовать больного, что дает возможность отметить характерные для рака нижней челюсти симптомы: атипичность течения перечисленных воспалительных процессов; отсутствие в анамнезе указаний на острое начало заболевания; отсутствие «виновного» гангренозного зуба почти во всех случаях рака челюсти или, наоборот, наличие кистозной полости и периодических обострении воспаления кистозной опухоли; кахексия, упадок сил у больного.
На рентгенограмме в начальной стадии заболевания видна зона костной деструкции округлой формы с неровными, бухтообразными изъеденными краями; окружающая кость — пороз-ная (рис. 129). В дальнейшем отмечается прорастание опухоли в межзубные промежутки при
отсутствии процессов репарации — периостита и склероза кости. При остеомиелите, наоборот, рентгенографически определяются более или менее крупные секвестры (отличающиеся большей плотностью, чем окружающая их нормальная кость) и реактивные изменения со стороны периоста в виде периостальных наслоений.
Лечение
Лечение комбинированное: лучевое и хирургическое. Лучевой этап лечения предпочтительно производить до операции методом даль-нодистанционной гамма-терапии. Проводят ее ежедневно, определяя количество полей сообразно с размером поражения и наличием регио-нарных метастазов. Суммарная доза равна 40-50 Гр. Спустя 3 недели осуществляют хирургическое вмешательство, состоящее из резекции или вычленения половины (всей) нижней челюсти вместе с пораженными мягкими тканями.
Метастазы удаляются по общим правилам, как при раке языка и губы.
До операции необходимо изготовить фиксирующий аппарат (шину М. М. Ванкевич или А. И. Степанова, аппарат А. И. Бетельмана и т. д.).
Касаясь объема операции на челюсти, следует подчеркнуть, что даже при самых поверхностных поражениях раковой опухолью участков альвеолярного отростка показана сквозная резекция нижней челюсти, отступя от патологического очага. При локализации опухоли в области средней трети бокового отдела челюсти резекцию следует осуществлять от подбородка до нижнечелюстного отверстия; если вовлечен и угол челюсти, нужно производить половинное вычленение се вместе с периостом. Если рак носит характер центрального поражения челюсти и при этом не пророс в надкостницу и не обусловил регионарных метастазов, резекцию в пределах здоровых тканей завершают первичной костной пластикой.
В случае наличия единичного подчелюстного метастаза, резекцию проводят одновременно (в едином блоке) с верхним фасциально-футлярным иссечением клетчатки на стороне поражения челюсти; если же метастазы находятся у бифуркации общей сонной артерии, резекцию сочетают с полномасштабным футлярно-фасциальным иссечением шейной клетчатки или же с операцией Крайля.
Необходимо также помнить о тенденции ракового процесса к распространению по сосудисто-нервному пучку нижней челюсти далеко за пределы рентгенографически определяемых границ опухоли. Поэтому при поражении тела челюсти с вовлечением сосудисто-нервного пучка показана резекция ее с экзартикуляцией.
Резекцию челюсти (см. ниже) необходимо сочетать с одномоментной остсопластикой
356
(аугоостео- или аллопластика лиофилизирован-ным трансплантатом). Однако вопрос о первичной костной пластике после резекции должен решаться с учетом тяжести операции и общего состояния больного и облученных мягких тканей, возможности прочной иммобилизации пересаженного трансплантата и т. д.
С нашей точки зрения, первичная остеопла-стика может быть предпринята лишь у больного неистощенного, среднего или молодого возрасти при условии, если у хирурга есть достаточно оснований рассчитывать на стойкий результат удаления очага ракового поражения и остеопла-стики В противном случае от первичной остео-пластики следует воздержаться и произвести ее спустя 2-3 года, когда прояснятся вопрос о стабильности излечения от ракового поражения и пройдет опасность спровоцировать (остеоплас-тикой) рецидив ракового процесса.
Химиотерапия рака нижней челюсти находится в стадии разработки и результаты ее пока говорят о том, что современные химиопрепара-ты не удовлетворяют предъявляемым к ним требованиям (А. И. Пачес, 1983).
Прогноз
Опубликованные данные разноречивы. Общепризнанным является тот факт, что результаты лечения первичного рака нижней челюсти хуже, чем при лечении рака верхней челюсти. При оперативном лечении через 5 лет отсутствуют рецидивы и метастазы у 20-30% оперированных больных (А И. Пачес, 1971). После комбинированного лечения 5 лет живут без рецидивов и метастазов 45% больных (Б Д. Кабаков, 1978).
САРКОМА НИЖНЕЙ ЧЕЛЮСТИ
Общие сведения
Истинные первичные неэпителиальные злокачественные опухоли челюстей — саркомы — составляют до 9% общего числа новообразований костей.
Как и саркома верхней челюсти, она поражает лиц более молодого возраста, чем рак — от 21 до 40 лет и даже детей.
Различают саркомы центральные и перио-стальные (периферические). Центральные — растут из глубины кости, а периостадьные — из периоста или поверхностных слоев кости А И. Пачес (1971) делит саркомы нижней челюсти на остеогенные (остеогенная саркома, злокачественная остеобластокластома, хондро-саркома) и неостеогенные (фибросаркома, мик-сосаркома, гемангиосаркома, саркома Юинга, гемангиоэндотелиома, ретикулосаркома, соли-тарная миелома)
К саркомам, прорастающим в кость нижней челюсти и являющимся вторичными поражениями ее, можно отнести рабдомиосаркому, ангиолейомиосаркому, синовиальную фибро-саркому и другие опухоли, исходящие из окружающих мягких тканей челюстно-лицевой области.
Клиника
Саркома нижней челюсти характеризуется более быстрым (чем при раке) ростом, приводящим к смещению языка, дна полости рта, гортани, глотки, а также асимметрии лица. При этом долго может не наступать изъязвление, что не характерно для рака. Одновременно может проявиться симптом пергаментного хруста, характерный для кист, что свидетельствует о значительном разрушении костномозгового вещества и сохранении лишь тонкого слоя коркового вещества кости. При возникновении саркомы быстро развиваются болевые ощущения в зубах и деснах, но затем, в силу сдавливания нервов, они исчезают и сменяются парестезией половины подбородка и нижней губы. Смещение и расшатанность зубов наступают быстро, особенно при центральных саркомах.
Появление язв отмечается в позднем периоде развития опухоли. Кахексия и общая слабость долго отсутствуют.
Некоторые виды остеогенных сарком развиваются, наоборот, очень медленно, годами; при этом метастазы в отдаленные органы развиваются чаще, чем при быстрорастущих саркомах.
Дифференциальный диагноз
Необходимо отличать саркому нижней челюсти от фиброматоза десен, рака, кисты и воспалительного процесса.
Фиброматоз десен характеризуется обычно диффузным поражением челюсти в области альвеолярного отростка Как правило, фиброматоз локализуется на обеих челюстях, представляя валикообразное утолщение десны бледного или, наоборот, интенсивно-красного цвета. Отдельные лопасти разросшейся десны покрывают зубы; консистенция — мягкая, но иногда может быть и плотной. Тело челюсти никогда не бывает утолщенным.
В отличие от рака нижней челюсти саркома характеризуется более быстрым ростом, удовлетворительным общим самочувствием больного, отсутствием изъязвлений, наличием на рентгенограмме костных выступов лучистого строения (при периостальных саркомах), а также образованием кистоподобной полости (при центральной локализации).
От кисты саркома отличается отсутствием связи с «виновным» гангренозным зубом и четких контуров полости, характерных для кисты.
357
Если саркома растет особенно быстро, можно подумать не о злокачественной опухоли, а воспалительном процессе. Однако он, в отличие от саркомы, сопровождается более острой болью, повышением температуры тела, явлениями интоксикации и соответствующими (воспалительными) изменениями крови.
Грануляционно-клеточная саркома Юинга — обычно остро возникающая опухоль, чаше — у детей, в зоне открытой гранулирующей раны или в глубине ее, в костном мозгу или кортикальном слое челюсти. Доброкачественным па-толого-анатомическим началом ее может являться пиогенная гранулема, имитирующая картину одонтогенного остеомиелита. Известны случаи возникновения саркомы Юинга из организующихся гематом у детей и взрослых на месте ушибов, ударов, падений лицом вниз. Поэтому при наличии гематомы следует иметь в виду возможность постоянной смены характерной для нее известной клинической картины (смена окраски кожных покровов, постепенное уменьшение асимметрии лица, нормализация температуры тела, исчезновение болезненности при пальпации и т. д.) на быстро прогрессирующий саркомный процесс с широким мета-стазированием.
Лечение
Лечение саркомы нижней челюсти такое же, как и рака нижней челюсти — комбинированное, то есть хирургическое и лучевое. Первый этап лечения начинается с санации полости рта. По окончании лучевой терапии, спустя 3-5 недель, в течение которых стихают лучевой эпителиит и дерматит, проводят хирургический этап лечения — резекцию или экзартикуляцию нижней челюсти. При наличии показаний одномоментно производят ее остеопластику. Резекцию челюсти желательно осуществлять электрохирургическим методом.
Методика резекции нижней челюсти по поводу рака или саркомы отличается от методики при доброкачественной опухоли тем, что операцию следует производить особенно абластично:
одновременно с удалением опухоли кости удаляют прилежащие к ней мягкие ткани, лимфатического аппарата подчелюстной (а иногда и шейной) области. В результате вмешательство оказывается более травма-точным и продолжительным. Поэтому его лучше всего выполнять под наркозом (дополняя его инфильтрацией тканей раствором анестетика) с одновременным переливанием крови или кровезамещающих жидкостей.
Положение больного во время операции — на спине с подложенным под плечи валиком Операцию начинают с абластичного удаления лимфатического аппарата шеи, в процессе чего перевязывают наружную сонную артерию. Если
раком II стадии поражен подбородочный отдел, необходимо удалить лимфатический аппарат и окружающую его клетчатку в подбородочной и подчелюстных областях, а также обе поднижне-челюстные слюнные железы.
При резекции бокового участка тела челюсти или экзартикуляции половины ее разрез ведут по средней линии нижней губы, а далее — вниз и назад, отступая от края челюсти примерно на 1.5-2 см, соответственно проекции двубрюшной мышцы. Заканчивают разрез кожи несколько ниже места прикрепления грудино-ключично-сосцевидной мышцы к вершине сосцевидного отростка. Рассекают подкожную основу, фасцию и подкожную мышцу шеи, вскрывают подчелюстной треугольник и обнажают передний край грудино-ключично-сосцевидной мышцы. Если необходимо удалить и лимфатический аппарат шеи, производят почти перпендикулярно к подчелюстному разрезу еще один разрез — вдоль переднего края 1рудино-ключично-сосцсвидной мышцы до ключицы. Удаление лимфатического аппарата начинают снизу, от ключицы, вверх, одним блоком с окружающей клетчаткой.
После окончания операции по методу Ванаха и Крайля подводят проволочную пилу под тело челюсти, отступя от границы опухоли кпереди на 2 см, и производят ее распил. Затем, захватив передний конец удаляемого фрагмента челюсти костодержателем, отсекают от челюсти, продвигаясь по переходной складке, мягкие ткани щеки и дна полости рта, стараясь при этом идти в пределах здоровых тканей и не повредить внутреннюю сонную артерию. Освобождают угол и ветвь челюсти от мягких тканей, если это диктуется локализацией опухоли. Подводят проволочную пилу на 2 см дистальнес опухоли и также производят распил челюсти. Резецированный участок кости выводят из раны одним блоком с примыкающей клетчаткой подчелюстной области и поднижнечелюстной слюнной железой.
Если производится вычленение половины челюсти, но венечный отросток не поражен опухолью, следует пересечь кусачками вершину венечного отростка, так как отделение ее от одноименной мышцы представляет трудности, затягивающие операцию
При вычленении опухоли не следует форсировать вывихивание ее головки, ибо это может привести к перелому челюсти в участке опухоли и нарушению абластичности. Во избежание осложнений вычленение челюсти следует производить методически, рассекая медиальную кры-ловилную мышцу, связки и волокна латеральной крыловидной мышцы. При этом вычленяемую половину челюсти отводят (костными щипцами) несколько кнаружи, чтобы лучше видеть глубину раны и не повредить внутреннюю сонную артерию. Кровотечение из пересеченной нижней альвеолярной артерии обычно бывает
358
незначительным, и его легко остановить тампонадой и перевязкой этого сосуда. Рану обильно орошают и инфильтрируют вокруг антибиотиками.
Зашивая рану, нужно стремиться сблизить край слизистой оболочки дна рта со слизистой оболочкой щеки. Если это невозможно сделать из-за обширности ракового поражения и вынужденного широкого иссечения тканей, рану со стороны полости рта наглухо не ушивают, а тампонируют йодоформенной марлей. На подкожную основу и кожу накладывают швы.
Для предупреждения смещения оставшейся части челюсти пользуются одним из вышеупомянутых фиксирующих аппаратов, а чтобы из
бежать резкого западания тканей на стороне операции, в рану вводят пластмассовый вкладыш, по своим размерам и форме соответствующий удаленному фрагменту челюсти. Этот вкладыш готовят до операции, ориентируясь по рентгеновскому снимку здоровой части челюсти. Пластмассовый вкладыш впоследствии должен быть заменен ауто- или адлотрансплан-татом.
Прогноз
Прогноз при саркоме нижней челюсти пока остается неудовлетворительным. После окончания лечения 5 лет живет 20% больных (Б. Д. Кабаков, 1978).
