
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Часть IV Воспалительные заоолевання
159



Рис 48 Трепаны для вскрытия верхнечелюстнои пл\хи а - по Г Н Марченко, б — по М Л Заксону
зистой оболочке пазухи Местная антибиотико-терапия приводит к ускорению стихания послеоперационного воспаления и нормализации состояния оставленных участков слизистой оболочки в верхнечелюстнои пазухе
Для подавления роста микрофлоры и обеспечения эвакуации раневого экссудата из верхнечелюстнои пазухи после гайморотомии полезно применять летилан лавсановые тампоны Для этой же цели рекомендуют и тампон из ксено-генной брюшины, импрегнированный антибиотиками, к которым чувствительна микрофлора данного больного
Нами (Ю И Вернадский, Ю Д Гершуни, 1972) предложен и применяется принципиально новый способ гемостаза (рис 50 о, б, в) В верхнечелюстную пазуху через трепанационное отверстие вводим тонкостенный эластический резиновый баллон Через образованное соустье между верхнечелюстной пазухой и полостью носа выводим наружу с помощью кровоостанавливающего зажима трубку (2) и страховочную нить (3), соединенные с баллоном (1) Страховочная
нить необходима для того, чтобы можно было извлечь баллон из верхнечелюстной пазухи даже в том случае, если вдруг произойдет отрыв трубки от баллона и он останется в пазухе Выведенный конец трубки состыковываем с трубкой, соединенной с контрольным баллоном (1), который необходим для того, чтобы после уши вания раны во рту можно было бы убедиться, что достигнутое в баллоне давление воздуха со храняется на постоянном уровне Перед затягиванием двух последних швов на ране в полости рта в баллон с помощью тонометра нагнетаем воздух (давление от 10 7 до 160 кПа)
При этом кровь и раневой экссудат полностью вытесняются из верхнечелюстной пазухи в полость рта и в нос, а расправившийся баллон плотно прилегает к стенкам верхнечелюстной пазухи на всем ее протяжении После отсоединения тонометра конец трубки герметизируем заглушкой Контрольный баллон, страховочную нить и трубку закрепляем на щеке противоположной стороны лейкопластырем или циркулярной повязкой из бинта (рис 50 б, в)
На 2-3 день после операции отсасываем шприцем воздух из баллона, создаем в нем отрицательное давление, благодаря чему баллон сморщивается и превращается в тонкую, ослиз-ненную раневым экссудатом эластическую полоску, которую безболезненно извлекаем из верхнечелюстной пазухи в течение 2-3 с
Опыт применения этого способа показал, что благодаря ему достигается хороший гемостаз, безболезненность извлечения, отсутствие жалоб больных до и после тампонады пазухи, возможность введения баллона в пазуху через соустье со стороны носа при вторичных кровотечениях Способ исключает возможность аллергической реакции Все это позволяет рекомендовать его для практического применения при операциях по поводу хронических одонтогеиных гайморитов
Рис 49 Направление разрезов при операции по поводу хронического одонтогенного гайморита (по Нейману-Заславскому)
160
Лечение перфоративных гайморитов
Большой практический интерес имеет про блема лечения гайморитов, сочетающихся с перфорационным отверстием в области дна верхнечелюстной пазухи - на месте удаленного зуба, а также вопрос о закрытии этого отверстия при отсутствии картины одонтогенного гайморита Комплекс лечебных мер при перфорации должен зависеть от наличия или отсутствия воспалительных явлений в пазухе, их характера и степени протяженности Согласно исследова ниям Г Б Трошковой (1987), развитие перфо-ративного гайморита можно представить схема тически так 1) в первые 40 ч после удаления зуба и перфорации пазухи развивается отек ели зистой оболочки (ОСО) без выраженной инфильтрации лейкоцитами, 2) в течение 3-14 суток выраженный ОСО, преобладание нейтро-фильной инфильтрации, на отдельных участках слизистой оболочки — отсутствие эпителия, массивные наложения детрита; 3) в период от 2 недель до 2 месяцев- умеренный ОСО, собственный слой оболочки на отдельных участках представлен грануляционной тканью, в толще его, вокруг сосудов и протоков слизистых желез
- скопления клеточных элементов (преимущественно плазматических клеток с примесью лейкоцитов), 4) в период от 2 до 4 месяцев преобладает фиброз стромы, в отдельных участках
— очаговая инфильтрация нейтрофилами и плазматическими клетками; дефекты эпителиального пласта и участков переходного эпителия;
5) после 4 месяцев, фиброз стромы, участки трансформации мерцательного эпителия в плоский; в строме — отдельные скопления нейтро-фильных лейкоцитов по типу микроабсцессов.
На основании этой патогистологической характеристики рекомендуется производить пластическое устранение ороантрального сообще
ния либо в течение первых 48 ч после перфорации, либо в период от 2 до 8 недель
В ряде случаев возможно самопроизвольное закрытие перфорационного отверстия в лунке удаленного зуба Это может иметь место в трех случаях: 1) при отсутствии в пазухе инородных тел (корень зуба) и воспалительных изменений, 2) при остром воспалении ее, 3) при обострении хронического гайморита, но без явлений полипоза В первом случае достаточно сделать защитную пластинку или протез из быстротвер деющей пластмассы (АКР-100, стиракрил), плотно прилегающих к перфорационному отверстию, чтобы при помощи их изолировать верхнечслюстную пазуху от полости рта. Во втором и третьем случаях необходимы' 1) промывания верхнечелюстной пазухи {ежедневно, в течение 6-10 дней) раствором фурацилина (1-5000) и введение в пазуху 1,000,000 ЕД пенициллина в 10 мл 0.5% раствора новокаина);
2) физиотерапия (УВЧ, соллюкс, диатермия, дарсонвализация); 3) введение в полость носа 3-5% раствора эфедрина гидрохлорида, нафтизина или санорина В последние годы по предложению Г П Бернадской с успехом применяется для промывания гайморовых пазух новый антисептик — бализ-2
После прекращения гнойного отделяемого и затихания острого или обострившегося воспалительного процесса необходимо изготовить защитную пластинку
Пластическое закрытие перфорационного отверстия местными тканями без вмешательства на верхнечелюстной пазухе показано в следующих случаях 1) при наличии перфорационного отверстия значительных размеров или свищевого хода на месте прободения верхнечелюстной пазухи без явлений гайморита; 2) при хроническом неполипозном гайморите, сопровождаю-
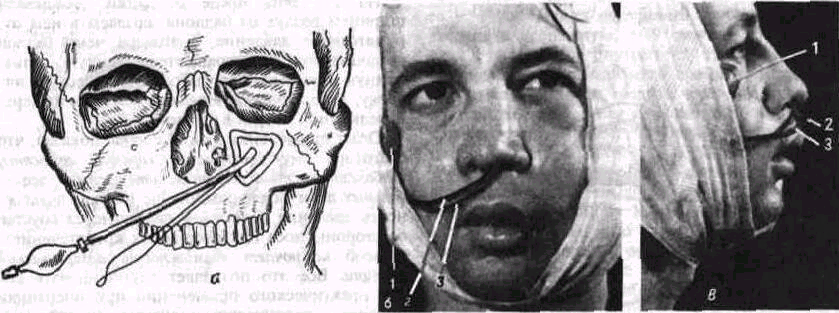
Рис 50. Схема (о) применения пневматического устройства для гемостаза после операции по поводу хронического гайморита'
б, в - больной на второй день после гайморотомии (перед удалением пневматического устройства), виден контрольный баллон (/), эластическая трубка (2), страховочная нить (J)
161
шемся только утолщением слизистой оболочки пазухи (что определяется рентгенографией с применением контрастного вещества); 3) при отсутствии изменений функциональной мобильности холодовых рецепторов кожи скуловой области. Эту операцию следует предпринять в стационаре после вышеописанного консервативного лечения. Вместе с тем, Н. И. Рассанова с соавт. (1985) считают возможным рекомендовать более широкое применение лечения одонтогенных перфоративных гайморитов и в амбулаторных условиях, включая комплексную противовоспалительную терапию с последующим устранением соустья.
Операция состоит в скусывании выступающих краев лунки на месте перфорации, перемещении и подшивании (к небному краю раны) слизисто-надкостничного лоскута с переходной складки и вестибулярной поверхности десны по вышеописанной методике.
Пластическое закрытие перфорационного отверстия с одномоментным вмешательством на вертечелюстной пазухе, но без образования ан-троназоанастомоза, является показанным у больных, у которых после консервативного лечения сохраняются клинические явления хронического гайморита, а при гайморографии (с контрастированием) устанавливается или утолщение, или полипозное изменение ограниченного участка слизистой оболочки пазухи — около корня ранее удаленного зуба.
Радикальную гайморотомию (с образованием соустья с нижним носовым ходом) в сочетании с пластическим закрытием перфорационного отверстия следует рекомендовать при полипо-зном изменении всей слизистой оболочки полости или значительной части ее.
Во всех случаях, когда наряду с перфорацией дна верхнечелюстной пазухи имеет место и проталкивание корня зуба в нее, показана гайморо-томия. Если при этом окажется, что слизистая оболочка пазухи не воспалена, следует ограничиться лишь извлечением корня, промыванием пазухи антибиотиками и пластическим закрытием перфорационного отверстия лоскутом с вестибулярной поверхности десны, который должен быть .соответственно выкроен (в начале операции). Для закрытия соустья между верхнечелюстной пазухой и полостью рта можно воспользоваться как этим лоскутом, так и лоскутом с небной поверхности. Рекомендуется некоторыми авторами также пересадка свободного лоскута слизистой оболочки со щеки, либо с боковой стенки носа (в последнем случае лоскут формируют во время образования соустья между носовой, и верхнечелюстной полостями). Лоскут фиксируется тампоном-пробкой, вводимым в освеженный свищ, а тампон — акрилатовым пелотом с кламмерами.
Ддя устранения перфораций между верхнечелюстной пазухой и полостью рта можно использовать фибринную пленку.
В подавляющем большинстве случаев сообщение рта и пазухи удается устранить при помощи мобильного и толстого слизисто-пери-остального вестибулярного лоскута. При этом следует позаботиться о том, чтобы хорошо сместить его на поверхность дефекта десны и тщательно подшить к слизистой оболочке у небного края дефекта так, чтобы линия швов не оказалась провисающей над зияющей лункой. Для этого необходимо конец вестибулярного лоскута деэпителизировать и в таком виде подвести под отслоенную у лунки слизистую оболочку со стороны неба. Линию швов прикрывают йодоформ-ной марлей, которую удерживают изготовленной перед операцией защитной небной пластинкой из пластмассы. На 5-6 день пластинку снимают, линию швов очищают от остатков пищи и укладывают свежий тампон еще на 3-4 дня. После этого больной пользуется пластинкой еще в течение 5-7 дней, но только во время приема пиши. Однако, мы, как правило, не пользуемся пластинкой, однако лоскут подшиваем только полиамидной леской, избегая кет-гутовых швов, обладающих способностью набухать, раздражать окружающие ткани.
Лишь в тех редких случаях, когда мобилизация вестибулярного трапециевидного лоскута, почему-либо измененного рубцами, невозможна, приходится выкраивать пластический материал не с вестибулярной, а небной стороны и перемещать его на область соустья. При этом необходимо устранять стоящий конус на дис-тально-латеральном крае небного слизисто-пе-риостального лоскута, чтобы улучшить его прилегание к шейке рядом расположенного зуба. Мы почти в 100% случаев с успехом используем трапециевидный лоскут из вестибулярной поверхности десны.
Детальное описание всех новых модификаций методов устранения соустья верхнечелюстной пазухи имеется в методических рекомендациях В. А. Сукачева и соавт. (Лечение перфораций и свищей верхнечелюстных пазух, М, Медиздат РВСН, 1997)
Перед зашиванием раны на месте гайморо-томии следует тщательно проверить верхнечелюстную пазуху, чтобы случайно не оставить в ней промокший кровью шарик, который может очень плотно склеиться со стенкой пазухи и остаться незамеченным. После операции в таком случае обязательно разовьется нагноение в пазухе с постоянным выделением гноя в полость носа.
При повторных операциях, а также при цис-тэктосинусотомии, приводящей к образованию значительного костного дефекта, Г. Б. Трош-кова (1987) рекомендует операцию с использо-
162
ванием костной пластики остеоиндуктивным пластическим материалом — аллогенным деми-нерализованным костным трансплантатом в виде тонкой эластичной пластины, изготовленной из кортикального слоя большеберцовой кости и консервированной в 0.25% растворе формалина с мономицином (1 г на 1л).
При любой форме гайморита и любом методе хирургического лечения не следует забывать о необходимости применять после операции не только бактериостатичсские и антибактериальные средства, но и десенсибилизирующие препараты, а в нос закапывать сосудосуживающие средства (эфедрин, нафтизин, санорин и т. п.), чтобы обеспечить беспрепятственный отток раневого отделяемого из верхнечелюстной пазухи наружу (через нос), а также аэрацию.
Наряду с медикаментозным воздействием на больного необходимо позаботиться о нормализации иммунного статуса оперированного больного, т. к. исследования в нашей клинике (Т. Q Мухаметзянова, Е. Г. Гаркавая, 1989) выявили, что имеющиеся до операции снижение числа Т-лимфоцитов (42.5±4.0) и трансформированных лимфоцитов (48.4±4.34), а также повышение содержания В-лимфоцитов (43.6±3.66) не нормализуется даже через 10-12 суток после операции.
Прогноз
У некоторых больных (около 6%) возможно расхождение швов в преддверии рта, развитие остеомиелита верхней челюсти, образование сообщения между верхнечелюстной пазухой и полостью рта. При правильном лечении гайморита наступает клиническое выздоровление, которое
может сочетаться (примерно у 12% больных) с более или менее продолжительной парестезией или гиперестезией зубов на стороне операции.
В тех случаях, когда применяется не щадящая операция (предусматривающая удаление не всей, а лишь полипозно измененной слизистой оболочки гайморовой пазухи, без формирования соустья между ней и нижним носовым ходом), а «классическая» радикальная гайморотомия (с удалением всей слизистой оболочки, образованием указанного соустья), результаты операции могут быть значительно хуже: так, по данным А. Г. Шаргородского (1959), хорошие и удовлетворительные результаты после «классической» операции получены у 60% оперированных; у остальных сохранился после операции ряд тяжелых симптомов гайморита (выделения из носа, затрудненность носового дыхания, нарушение обоняния, головные боли), хотя полноценность соустья между пазухой и нижним ходом при контрольных осмотрах была регистрирована у 90% оперированных.
По нашему мнению, почти у всех больных одонтогенными гайморитами нет нужды в удалении всей оболочки пазухи; достаточно удалить только полипозно измененную, а воспаленную следует всегда оставлять; после удаления полипов и источника одонтогенной инфекции (зуб, нагноившаяся киста) воспаление прекращается.
Профилактика
Профилактика одонтогенньк гайморитов включает лечение и профилактику кариеса зубов, пульпитов, периодонтитов и одонтогенных остеомиелитов.
163
