
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава XXVIII одонтогенные опухолеподобные образования
К числу одонтогенных опухолеподобных образований следует относить одонтогенные и травматические кисты челюстей, цементомы и банальные эпулиды (не содержащие гигантских клеток).
ОДОНТОГЕННЫЕ КИСТЬ!
Одонтогенные кисты (от греч. kystis — пузырь) делят на радикулярные и фолликулярные. Условно мы относим к ним еще ретромолярные кисты, первичные одонтогенные кисты.
Радикулярные кисты
Общие сведения
Чаще всего (в 94-96% всех случаев кистооб-разований в челюстях) встречаются радикулярные кисты-, происхождение которых изучалось многочисленными исследователями. Ранее предполагалось, что радикулярная киста формируется из внутричелюстного гнойника, однако эта теория в настоящее время имеет лишь историческое значение.
Паиюгмез. Современная патология связывает механизм образования околокорневой кисты с эпителиальными клеточными включениями в апикальных очагах. Происхождение этих включений объясняется по-разному. Например, Н. А. Астахов (1907) и другие считают, что кисты возникают из остатков эмбрионального эпителия зубообразовательной пластинки. Эти остатки эпителия известны под названием клеток Маляссе-Астахова, или debrix epilheliaus paradentaries Однако, Н. Н Несмеянов (1906), А Л Козырева (1954) полага
ют, что так называемые клетки Маляссс являются не чем иным, как эндотелиальными клетками сосудистой стенки, случайно попадающими в срез гистологического препарата Gravitch считает возможным прораста нис эпителия десны в кость по свищевому каналу Schuster (1908), И. Г Лукомский (1927) утверждают, что эпителиальные клетки в периодонтс и кости появляются в результате вегетации и проникновения в кость наиболее глубоких слоев эпителия десны. О. В. Петрова представила экспериментальные доказательства возможности метаплазии эпителиальных клеток из грануляционной ткани, развивающейся в связи с хроническим периодонтитом Это мнение является созвучным с высказываниями А И Абрикосова, допускающего возможность того, что однородного способа образования кистевидных полостей в гранулеме не существует и что начало разрастания ткани иногда идет среди эпителиальных элементов, а иногда среди соединительной, грануляционной ткани эпителиальной гранулемы.
Расходясь во взглядах на механизм происхождения эпителиальных включений в кости и периодонтс, большинство авторов, однако, солидарны в том, что кисто-образование происходит из эпителиальных элементов в основном под влиянием раздражающего воздействия воспалительного процесса в периодонте Этим, собственно, и объясняется столь значительный удельный вес именно радикулярных кист (94-96%) по сравнению с фолликулярными (всего 4-6%) Возникновение кистозного образования в челюстных костях не на фоне хронического воспаления, то есть без наличия активизирующего влияния продуктов воспаления, необходимо объяснить, очевидно, другими факторами (инкреторными, обменными, наследственными и др.).
Механизм образования радикулярной кисты из эпителиальных клеток представляется в настоящее время в следующих чертах: под влиянием химического и механического раздражения продуктами воспаления эпителиальные
304
элементы в периодонте разрастаются и размножаются, образуя микроскопические полости, которые постепенно наполняются транссудатом, благодаря чему в них повышается давление. She приводит к образованию кистогранулем, увеличению объема кисты, усилению давления ее стенок на окружающую костную ткань; в результате происходит вначале атрофия губчатого, а затем коркового вещества челюсти. Внутри-кистоэное давление может колебаться от 1.3 (10 мм рт. ст.) до 10.7 кПа (80 мм рт. ст.), находясь в зависимости от интенсивности воспалительного процесса.
Sakuma (1974) на основании иммунологиче-ских исследований пришел к выводу, что клетки стенок радикулярных кист способны продуцировать антитела по отношению к содержимому кисты и что иммунный механизм играет важную роль в росте кисты.
Существенным подкреплением теории воспалительного патогенеза радикулярных кист являются исследования Г П. Бернадской и Т. А. Куценко (1986): изучив у 40 больных фиб-ринолитическую активность оболочки кисты и прилегающей к ней костной ткани, они установили, что для хронического гранулематозного периодонтита характерно увеличение фибрино-литической способности оболочки кисты в 4.7 раза с одновременным повышением на 26% фибринолитической активности прилегающей к ней костной ткани. Повышение местного потенциала фибринолиза в 3-4.8 раза регистрировалось у больных с кистогранулемами челюстей. Однако, при обострении воспалительного процесса в кистогранулсмах наблюдалось снижение фибринолитического потенциала костной ткани с одновременным увеличением (в 2.8 раза) фибринолитической способности ее оболочки.
Местный фибринолиз при радикулярных кистах находился на еще более высоком уровне, превышая его показатели (зарегистрированные у больных с хроническим гранулематозным периодонтитом) в 1.2-1.6 раза. Вместе с тем, в процессе нагноения радикулярных кист наблюдалось снижение местного фибринолиза в очаге поражения; на начальных этапах отмечалось снижение до 40% высокой фибринолитической способности тканей оболочки и прилегающей к ней кости, а в процессе разгара нагноения прогрессировала ингибиция тканевого фибринолиза.
Полученные результаты позволили прийти к заключению о существенной роли фибринолитического потенциала тканей очага поражения в патогенезе развития одонтогенных кист челюстей; при этом динамика изменения фибринолитической способности оболочки и прилегающих к кисте костной ткани имеет прогностическое значение и открывает возможность применения патогенетически обоснованного метода
лечения (с применением ингибитора протеолиза ~ амбена с гемостатической губкой, о чем будет сказано ниже)
Дальнейшее развитие и увеличение размеров кисты зависят также от того, в каких анатомических областях она возникла. Если она локализуется в области нижних резцов, клыков и малых коренных зубов, то развитие, как правило, происходит в вестибулярном направлении, так как не встречает здесь значительного сопротивления со стороны наружного коркового слоя челюсти. Процесс резорбции кости, связанный с увеличивающимся внутриполостным давлением постепенно накапливающейся жидкости, происходит быстрее в рыхлой губчатой ткани и в тонкой наружной (вестибулярной) пластинке нижней челюсти.
Развиваясь в области больших коренных зубов, где слои коркового вещества почти одинаковы с обеих сторон, киста, как правило, равномерно раздвигает их, придавая телу нижней челюсти и альвеолярному отростку форму веретена. При этом киста также разрастается кпереди и кзади, сдавливает -губчатое вещество и вызывает атрофию его. Оттесняя нижнечелюстной канал книзу (рис. 110), срастается с сосудисто-нервным пучком, находящимся в канале.
Если киста исходит от корней нижнего зуба мудрости, она обычно развивается в направлении кзади и кверху, разрушая угол и ветвь челюсти.
Кисты, развивающиеся из кистогранулем верхних зубов (за исключением вторых резцов), продвигаются в вестибулярном направлении. Что же касается кист, исходящих от вторых резцов, верхушки которых обычно обращены к небу, то они постепенно разрушают слой коркового вещества кости с небной стороны.
При наличии у верхних центральных резцов длинных корней, киста отодвигает вверх нижнюю стенку грушевидного отверстия, обусловливая образование валика на дне полости носа («валик Гербера»).
Если верхнечелюстная кость хорошо пневма-тизирована, с хорошо развитыми верхнечелюстными пазухами, в которые проникли верхушки зубов, то кистозное образование постепенно врастает в верхнечелюстную пазуху, оттесняя дно се вверх и внутрь (рис. 111). При высоком своде неба киста равномерно раздвигает обе пластинки коркового вещества и щелсвидно распространяется вверх, вперед и назад, вызывая атрофию губчатого вещества в пределах нескольких зубов и деформируя верхнечелюстную пазуху.
По данным М. Ф. Рождественской (1967), околокорневые кисты, деформирующие верхнечелюстную пазуху, составляют 45.8% числа всех околокорневых кист верхней челюсти и выявляются у больных в возрасте 20-60 лет. В распо-
305
ложении этого вида кист отмечается определенная закономерность: на первом месте по частоте находится область первых больших коренньк зубов, на втором — область первых мальк коренных зубов, на третьем — вторых малых коренных зубов, на четвертом — вторых больших коренных зубов, на пятом — область третьих больших коренньк зубов. Однако, установлено, что кисты верхней челюсти могут расти в сторону верхнечелюстной пазухи не только от больших коренных зубов, но и от резцов. Они могут одновременно выпячиваться как в сторону полости носа, так и в сторону верхнечелюстной пазухи, не нарушая при этом конфигурации лица.
Для изучения степени деформации верхнечелюстной пазухи кистой автор рекомендует метод переноса на кальку контуров верхнечелюстной пазухи и кисты с рентгенограмм (в подбородоч-но-носовой и боковой проекциях). Затем на этот фон наносятся параллельные горизонтальные и вертикальные линии, находящиеся на равном расстоянии друг от друга, которые делят его между границами пазухи на 4 равные части. О степени деформации верхнечелюстной пазухи кистой можно судить, сравнивая соотношение границ этих «четвертинок» с границами кисты.
Рентгенологически различает четыре степени деформации верхнечелюстной пазухи: если киста достигает своим верхним полюсом (на схеме в фас и профиль) первой горизонтальной линии, то такая степень деформации верхнечелюстной пазухи является первой. Если верхний полюс кисты достигает уровня второй горизонтальной линии, то такая степень деформации верхнечелюстной пазухи является второй; третьей и четвертой степенями деформации верхнечелюстной
пазухи — когда верхний полюс кисты доходит до третьей и четвертой горизонтали. Имея такие данные о степени деформации верхнечелюстной пазухи, хирург можгт получить подлинное представление о форме и величине самой кисты.
Радикулярные кисты челюстей вызывают атрофию не только губчатого и коркового вещества челюстей; их развитие нередко приводит к сдавливанию и атрофии сосудисто-нервных пучков, подходящих к отверстиям верхушек зубов. В результате этого нарушается кровоснабжение пульпы зуба, что приводит к атрофии ее и некрозу.
Если растут две кисты, исходящие от двух рядом стоящих зубов, вначале можно видеть каждую кисту в отдельности. Со временем они сливаются в одну кисту и на рентгенограмме дают как бы картину кистозной адамантиномы
Патологическая анатомия. Радикулярная киста имеет соединительно-тканную оболочку, выстланную внутри слоем эпителия, построенного, как правило, по типу покровного плоского эпителия полости рта. Однако кисты, исходящие от верхних зубов, иногда выстланы цилиндрическим эпителием по типу слизистой оболочки верхнечелюстной полости. Выявлены два типа нервов кисты в зависимости от их отношения к кистозной оболочке: пери- и интракапсулярные. Характерно, что в интракапсулярных (то есть проросших в оболочку кисты) нервах обнаруживаются различные изменения дистрофического характера. Очевидно, киста является источником постоянного раздражения вросших в нее нервов, то есть источником нервно-рефлекторных раздражении, передающихся в центральную нервную систему. Sakuma и соавт. (1976) на основе гистологического анализа кальцифицированных одонтогснных кист считают, что более правильно называть их кистозной кальцифи-цированной одонтогенной опухолью.
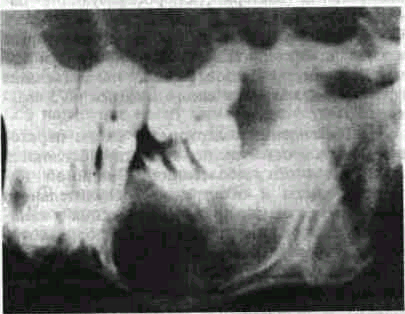
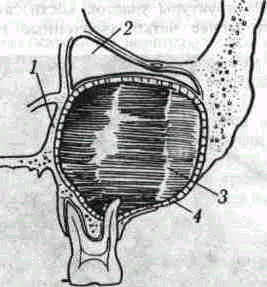
Рис. 110. Рентгенограмма нижней челюсти с ради-кулярной кистой, продвинувшейся вперед до клыка и назад до восьмого зуба. Нижнечелюстной канал оттеснен вниз.
Рис. 111. Схема врастания радикулярной кисты в верхнечелюстную пазуху и деформирования верхней челюсти:
кистозная полость (3) почти полностью заместила всрхнс-челюстную пазуху (2); внутренняя стенка синуса (1) деформирована, а кость наружной стенки (4) истончена и частично разрушена.
306
Клиника и диагностика радикулярных кист
В начальной стадии развития, когда еще нет внешне заметных деформаций альвеолярного отростка или тела челюсти, киста (или кисто-гранулема) протекает бессимптомно. Поэтому диагноз кисты на ранней стадии можно установить лишь при помощи рентгенограммы, на которой видна ясно очерченная тень очага разрушения костного вещества (минус ткань). В дальнейшем, когда происходит деформация кости, признаки кисты обращают на себя внимание как самого пациента, так и врача, а позже и окружающих лиц. Появляющееся вздутие альвеолярного отростка нередко обусловливает асимметрию лица. При объективном обследовании определяется изменение конфигурации альвеолярного отростка и тела челюсти в виде округлого выпячивания, которое, в зависимости от направления роста кисты, может локализоваться с вестибулярной или небной поверхности, а иногда представляется в виде веретенообразного вздутия альвеолярного отростка. Размер выпячивания зависит от стадии (срока) развития кисты и колеблется от горошины до куриного яйца. Слизистая оболочка и периост над выпячиванием не изменены. Со временем появляется симптом пергаментного хруста (симптом Рунге-Дюпюитрена) или симптом резиновой либо пластмассовой игрушки (Ю И. Вернадский, 1966)- при пальпации истонченной костной стенки кисты ощущается пружинистость стенки.
Постепенно прогрессирующая атрофия кости приводит к появлению в костной стенке кисты «окна», над которым остаются натянутыми лишь периост и слизистая оболочка. В результате этого появляется новый симптом — флюктуация (зыбление) содержимого кисты.
На рентгенограмме челюсти определяется лишенный структуры участок кости, имеющий более или менее четко очерченные границы.
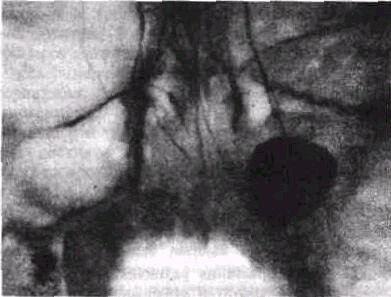
Рис. 112. Рентгенограмма верхней челюсти:
налитая контрастным веществом радикулярная киста (1) внедрилась в всрхнечелюстную пазуху (2) и в значительной степени заполнила ее просвет
Корни соседних зубов оказываются отодвинутыми. Костная граница периодонтальной щели зуба, от которого растет киста, разрушена и потому на рентгенограмме не контурируется.
При пункции кистозной полости (толстой иглой) получают янтарно-светлую жидкость с примесью млестериновых зерен-блесток. Если содержимое кисты полностью отсосать .и, не извлекая иглы, заполнить ее контрастным веществом (йодолипол, йодипин, торотраст и т.д.), на рентгенограмме будет определяться четко очерченная тень контрастного вещества. При этом между этой тенью и костной стенкой кисты будет определяться дефект наполнения, соответствующий толщине мягкой оболочки кисты (рис. 112).
Таким образом, для развившейся радикуляр-ной кисты характерными будут следующие основные симптомы: внешне заметная деформация кости; позже — симптом пергаментного хруста, продавливаемой пластмассовой или резиновой игрушки; еще позже — симптом флюктуации; наличие специфического пунктата (янтарный цвет, блестки холестерина); дивергенция корней зубов.
В случае нагноения ко всем этим объективным симптомам присоединяются покраснение, отечность и инфильтрация окружающих тканей, а также жалобы больных на более или менее выраженную боль в области кисты и повышение температуры тела. По данным нашей клиники (Аль Надаф Атиф, 1987), клинически заметно нагноившиеся кисты у госпитализируемых больных встречаются в разные годы у 36.6-40%. Однако, в содержимом кист 74.5% больных высеваются бактерии кокковой флоры, клебсиелы и другие грамотрицательные палочки, грампо-ложительные бактерии, спорообразующие палочки, дрожжеподобные грибы рода кандида; в 37.9% случаях вьювлены облигатные формы анаэробов, бактериоиды типа всилонелла и ме-ланиногеникус. Следовательно, потенциальная вероятность нагноения кисты имеется у 75 больных из 100.
Если нагноение содержимого кисты переходит в острый остеомиелит челюсти, появляются симптомы этого заболевания. Причиной нагноения кисты и обострения воспалительного процесса в ее стенке является инфекция в канале того гангренозного зуба, вокруг корня которого образовалась киста, отделенная от верхушки корня обычно лишь корневой оболочкой. Активизация внутриканальной инфекции происходит в результате ослабления иммунобио-логических свойств организма под влиянием какого-либо общего заболевания (грипп, ангина, интоксикация, гиповитаминоз, хрониосеп-сис), травмы, переохлаждения, переутомления, недосыпания т. д. Провоцирующим фактором может послужить удар по зубу, стоматит, гинги-
307
вит, перелом челюсти, гайморит, оперативное вмешательство на рядом расположенных участках кости, неосторожная попытка врача лечить «гангренозный» зуб, у верхушки которого образовалась киста.
Чтобы отличить банальный острый одонто-генныи остеомиелит (то есть возникший на почве обострения хронического периодонтита) от остеомиелита, развившегося в связи с нагноением радикулярной кисты, необходима рентгенограмма челюсти, на которой в таких случаях можно видеть несколько расплывчатые границы костного дефекта в области нагноившейся кистозной полости; вначале эта размытость или расплывчатость границ кисты может коснуться лишь отдельных участков ее, а затем — всей костной стенки кисты.
Радикулярные кисты, врастающие в верхнечелюстную пазуху и тем самым деформирующие ее, клинически протекают несколько своеобразно. В частности, сопоставление сроков проявления первых симптомов болезни при кистах, деформирующих верхнечелюстную пазуху, со сроками поступления больных на стационарное лечение и размерами кист свидетельствует о факте весьма длительного бессимптомного развития такого рода кист, что ведет к поздней обращаемости и госпитализации. Клиническая картина таких кист отличается большим многообразием и зависит от их локализации, размеров, степени деформации ими верхнечелюстной пазухи, а также от характера содержимого кисты и общего состояния организма. Наиболее характерными симптомами рассматриваемых кист являются: выпячивание и истончение стенок верхней челюсти, податливость их, наличие симптома Рунгс-Дюпюитрена, валика Гербера, разрушенных «причинных» зубов или зубца с отрицательной электровозбудимостью пульпы, конвергенции зубов, формирование свищей в области альвеолярного отростка челюсти. Около 64% больных поступают в клинику на лечение в стадии нагноения содержимого кисты Из них у 12% нагноение носит характер острого воспалительного процесса, а у 52% — хронического, с образованием свищей на десне, в лунках удаленных зубов, на коже лица, в полости носа (М. Ф. Рождественская, 1967).
Все перечисленные, а также гистохимические исследования позволили А. У. Рахметовой (1966) окончательно и убедительно доказать, что радикулярные кисты, как имеющие воспалительный генез, нет оснований относить к числу опухолей. В связи с этим мы помещаем их в приведенной выше классификации (табл. 15) в рубрику опухолеподобных образований челюстей.
Дифференциальный диагноз
Радикулярную кисту нижней челюсти необходимо дифференцировать прежде всего с кис
тозной адамантиномой и фолликулярной кистой, кистозной и литической формами остео-бластокластомы, фиброзной дисплазией, внут-рикостной гемангиомой, фибромой, мягкой одонтомой. Столь большой перечень сходных заболеваний объясняет столь же значительную частоту диагностических ошибок при радику-лярных кистах челюстей (по данным М. Ф. Рождественской, 1976, на верхней челюсти ошибочный диагноз устанавливается у 20 6%) Ошибки объясняются значительным сходством кист с опухолевыми процессами: деформация лица за счет увеличения объема (контура) челюсти, рентгенологически выявляемого дефекта костного вещества; конвергенция корней зубов и дивергенция их коронок; подвижность зубов, нарушение их электровозбудимости и другие симптомы, имеющие место и при других опухолях, при дисплазии челюстей (Т В. Сми-ренская, В. С. Агапов, 1981).
Адамантинома отличается отсутствием связи с «гангренозным» зубом и, как правило, многокамерным строением. Даже при кистозной форме адамантиномы границы опухолевого роста ее не являются строго очерченными; этим объясняется необходимость более радикальной (резекция) операции, чем при кистообразова-нии. В связи с необходимостью такого вмешательства, связанного иногда с нарушением непрерывности нижней челюсти или преднамеренным вторжением хирурга в верхнечелюстную пазуху или полость носа, окончательный диагноз адамантиномы ставится только после предварительной биопсии и патогистологического исследования.
Фолликулярная киста обычно развивается не в альвеолярном отростке, а в теле челюсти, то есть глубже, чем радикулярная киста; развитие фолликулярной кисты не связано с инфекцией «гангренозного» зуба, то есть не проходит стадии гранулсматоэного периодонтита и кистогра-нулемы. Наконец, фолликулярная киста содержит в себе интактный зуб или его коронковую часть.
Кистозная и литическая формы остеобла-стокластомы отличаются тем, что пунктат имеет не янтарно-опалесцирующий, а бурый или желтоватый цвет; иногда пунктат с кровью, но, в отличие от кист, не содержит зерен холестерина.
Фиброзная дисплазия — заболевание врожденное, не связано с наличием хронического периодонтита; она не имеет признаков флюктуации, всегда плотной (костной) консистенции;
активно увеличивается кость в детском и юношеском возрасте, а у взрослых наступает стабилизация, в то время как киста растет в течение всей жизни больного, пока не будет удалена или не вскроется самостоятельно
308
Внутрикостная кистозная гемангиома редко бывает самостоятельным заболеванием, не поражающим слизистую оболочку десен; в отличие от радикулярной кисты, она не имеет на рентгенограмме четких границ, характеризуется крупнопстлистым рисунком кости. При пункции врач получает кровь, а после извлечения иглы — видна иногда пульсирующая струйка крови из места прокола слизистой десны.
Радикулярную кисту необходимо дифференцировать от одонтогенноч фибромы, мягкой одонтомы, при которых невозможно получить какой-либо пунктат.
Дифференциальный диагноз околокорневых кист, деформирующих верхнечелюстную пазуху, необходимо проводить с острым и хроническим одонтогенным гайморитом, абсцессом и флегмоной, кистой слизистой оболочки верхнечелюстной пазухи, фолликулярной кистой, реже — с адамантиномой, раком и саркомой. Например, Р. Могапо, К. Hartman (1974) описали одонто-генную мукоэпидсрмоидную карциному, расположенную в одонтогенной кисте; при пальпации опухоли определялась флюктуация, а рентгенологическая картина характеризовалась наличием дефекта костной ткани с четкими границами. Отмечалось распространение опухоли в сторону верхнечелюстной пазухи с нарушением целостности ее нижней стенки. У больного удалили три больших коренных зуба и была выполнена цистэктомия, создано соустье с нижним носовым ходом. При гистологическом исследовании удаленной кисты обнаружена муко-эпидсрмоидная карцинома, располагающаяся на внутренней стенке оболочки кисты. Данная опухоль обнаружена только гистологически.
В качестве вспомогательного метода дифференциальной диагностики показано применение контрастной рентгенографии в двух проекциях (в прямой и боковой) и томографии. Указанные методы исследования дают возможность уточнить размеры и топографию кисты, состояние слизистой оболочки и костных стенок верхнечелюстной пазухи. В частности, целесообразными являются следующие рентгенограммы: обзорная (в подбородочно-носовой проекции); контрастные в двух проекциях (прямой и боковой) и контактные (внутриротовые) альвеолярного отростка в зоне кисты. Томографию целесообразно производить в случае дифференциально-диагностических затруднений, когда обзорная и контрастные рентгенограммы недостаточны для установления диагноза, а также в тех случаях, когда клиническое течение кисты, деформирующей верхнечелюстную пазуху, сопровождается тризмом, препятствующим качественному выполнению обычной рентгенографии.
Лечение радикулярных кист |
Лечение радикулярных кист хирургическое. Лишь при небольших кистах, диаметр которых не превышает 1-1.5 см, можно пытаться лечить консервативно. Радикальным методом лечения является оперативное вмешательство. В 1892 и 1910 гг. Patten предложил два метода операций. цистотомию (так называемая «операция Partch I») и цистэктомию («операция Partch II»).
Цистотомия, или пластическая цистотомия, хотя и известна под названием «Partch I», однако предложена значительно раньше Dupuytren. Заслуга Partch состоит лишь в разработке этого метода и детальном описании его. Поэтому правильнее операцию называть пластической цис-тотомией Дюпюитрена-Партча Применяется она теперь с каждым годом все реже Сущность ее состоит в том, что из полости кисты создается дополнительная бухта полости рта или его преддверия. Показанием к проведению цистото-мии на нижней челюсти раньше считалось наличие кисты больших размеров, удаление (вылущивание) которой грозит некоторыми осложнениями, например ранением нижнеальвеолярного сосудисто-нервного пучка или переломом нижней челюсти. В настоящее время эти «противопоказания» игнорируются, так как при достаточном опыте хирурга почти все описанные осложнения маловероятны. Однако и теперь у больного пожилого или старческого возраста следует воздерживаться от вылущивания оболочки кисты, так как нельзя рассчитывать на быстрое восстановление кости в зоне в силу возрастного снижения регенераторных способностей организма. Показана цистотомия на нижней челюсти при радикулярных кистах ослабленным, истощенным каким-либо другим заболеванием больным, а также лицам с тяжелыми заболеваниями сердечно-сосудистой системы, при которых нежелательна сравнительно продолжительная и травматичная операция, какой является цистэктомия. Цистотомия на нижней челюсти показана в ряде случаев детям, у которых вылущивание кисты не всегда удается произвести, не повредив фолликулов постоянных зубов.
На верхней челюсти при кистах, деформирующих верхнечелюстную пазуху, следует применять цистотомию по ограниченным показаниям. Здесь она целесообразна только тогда, когда киста располагается на уровне нескольких зубов с живой пульпой, а также при лечении кист у детей, у которых цистэктомия может привести к повреждению фолликулов постоянных зубов.
Техника
Из наружно-передней стенки
кисты выкраивается слизисто-псриостально-эпитсли-альный (выстилка кисты) лоскут на ножке, обращенной к ясеневому краю; при этом содержимое кисты изливается в полость рта и отсасывается слюноотсосом или
309
высушивается марлевыми шариками. Образованный лоскут на ножке освобождают от костной прослойки и вворачивают в полость кисты, затем тампоном, которым тампонируется вся кистозная полость, прижимают лоскут к стенке ее Через 6-7 дней тампон извлекают Ввернутый лоскут оказывается сросшимся со стенкой кисты Полость промывают раствором фурацилина (1 5000), 3% раствором перекиси водорода или калия перманганата (1:3000). В последующем такие промыва ния производит сам больной, пользуясь резиновым баллоном Кистозная полость постепенно уменьшается в размерах, дно ее уплощастся и, в конечном итоге, выравнивается со слизистой оболочкой рта
Некоторыми особенностями отличается цистотомия в тех случаях, когда киста верхней челюсти достигла значительных размеров, проросла в верхнечелюстную пазуху и оказалась отграниченной от остатков ее лишь своей собственной оболочкой и слизистой оболочкой верхнечелюстной пазухи Обычно это имеет место у лиц пожилого и старческого возраста, то есть при снижении восстановительных возможностей организма. В таких случаях показана операция, называемая цисто-гайморо-назоанастомозом Смысл ее состоит в том, что оболочку кисты не удаляют, а только вскрывают: верхнечслюст-ную пазуху и нижний носовой ход сообщают между собой и с полостью кисты, образуя единую большую полость, а рану в полости рта зашивают наглухо.
Преимуществом цистотомии с оставлением сообщения кисты с полостью рта является сравнительная простота оперативного вмешательства, незначительная травматичность, безопасность и доступность выполнения ее каждым врачом После цистотомии почти исключена возможность рецидива кисты
Недостатком данного метода хирургического лечения является, во-первых, то обстоятельство, что больной должен длительное время (при больших кистах много месяцев и больше года) заботиться о гигиеничном содержании кистоз-ной бухты, промывая ее 2-3 раза в день. Во-вторых, процесс восстановления костного вещества в области кистозной полости предоставлен сам себе: он не стимулируется никакими местными активными врачебными мероприятиями.
Цистэктомия заключается в полном удалении (вылущивание, выскабливание) оболочки кисты с последующим зашиванием раны наглухо Показанием к цистектомии до недавнего времени считали небольшой размер кисты (в диаметре дЬ 2 см), что позволяет вылущивать ее, не повреждая соседние нервно-сосудистые пучки и слизистую оболочку верхнечелюстной пазухи или полости носа. Однако в последние годы широко проводятся цистэктомии и при больших кистах.
Технике цчстэктоячи. Производят, например, дугообразный разрез, обращенный своей выпуклостью к десневому краю. Отслаивают слизисто-периостальный лоскут, чем обнажают наружно-переднюю костную стенку кисты. В кости шаровидным бором проделывают ряд трепанационных отверстий и соединяют их между собой фиссурным бором, ножницами или долотом. Еще лучше пользоваться трепанами Г. Н. Марченко (см рис.
^т т
Рис. 113 Различных размеров трепаны Г Г. Яро-шенко для образования окна в костной стенке кисты
48, а) или Г Г Ярошснко (рис. 113). В нашей клинике М Л. Заксон предложил цилиндрический трепан с копьевидным бором в центре (см. рис 48, б), что исключает скольжение трепана по кортикальной поверхности кости После удаления костной стенки кистозная оболочка под влиянием внутрикистозного давления выпячивается в рану Захватив оболочку кисты зажимом или пинцетом, вылущивают ее вместе с содержимым, лучше всего применять для этого узкий и плоский подъемник. Если во время вылущивания кистозной оболочки обнажаются верхушки зубов, их резецируют, а зубы пломбируют.
Для решения вопроса о возможности сохранения здоровых зубов, прилежащих к оболочке кисты, следует электрометрически определить жизнеспособность пульпы в них до и после удаления кисты.
В костную полость, содержавшую в себе кисту, изливается кровь, формирующаяся в сгусток крови, который постепенно фибротизируется и превращается в соединительную, а затем в костную ткань. Этот процесс протекает очень медленно и продолжается иногда 1-3 года и более Поэтому в последнее время хирурги стремятся стимулировать костсобразовательный процесс при помощи тампонады полости тем или иным веществом, способным ускорить остеопоэз Этим существенно ускоряется процесс заполнения дефекта вновь образующейся костной тканью (рис. 114).
Чтобы избежать нагноения тампонируемого вещества, следует перед операцией произвести исследование на чувствительность микрофлоры пунктата и полости рта к антибиотикам. Это позволяет проводить в послеоперационном периоде целенаправленную антибиоти-котерапию.
Заполнение костной полости измельченным губчатым костным веществом алло- или ксснокости, консервированной холодом, можно применять у бальных всех возрастов. Но прежде всего оно показано лицам пожилого возраста, так как регенерация костной ткани у них особенно замедленна.
Большой дефект а кости является абсолютным показанием к пластическому заполнению его консервированным губчатым костным веществом. В небольших костных полостях и без заполнения консервированной костью быстро происходит организация сгустка крови, который редко нагнаивается и распадается. В больших же полостях требуется много времени для организации сгустка крови, кроме того, он легко распадается и часто нагнаивается. Плотное заполнение полости измельченным губчатым веществом уменьшает объем сгустка крови, что способствует лучшей его организации.
Однако нс во всех случаях больших кист можно применять пластику алло- или ксенокостыо. Она противопоказана в следующих случаях' 1) когда есть сви-
310
шевыс ходы на слизистой оболочке рта в области кисты и плотное ушиваиие ее после цистэктомии не представляется возможным, 2) когда заблаговременно — до цистэктомии — не определена чувствительность микрофлоры, содержимого кисты и полости рта к антибиотикам,
3) при удалении кист, вросших в верхнечелюстную пазуху или полость носа и перфорировавших их костное дно на большом протяжении, независимо от того, повреждена ли слизистая оболочка этих полостей или нет,
4) при кистах верхней челюсти, вызвавших обширные разрушения костной ткани с небной стороны, 5) при кистах нижней челюсти, обусловивших развитие дефекта кости с язычной стороны.
Методика заполнения полости консервированной костью, разработанная Н. С Коваль (1964-1965), состоит в следующем Консервированную кость перед операцией необходимо для оттаивания погрузить на 20-30 мин в раствор антибиотиков, к которым чувствительна микрофлора полости рта и содержимого кисты. Губчатое вещество выскабливается костной ложкой из головки или метафиза бедренной ксенокости В тигельке перемешивают его с антибиотиками (300,000-500,000 ЕД), к которым чувствительна микрофлора пунктата кисты и полости рта
После удаления оболочки кисты полость плотно заполняют измельченным губчатым веществом Если кистой разрушена стенка нижнечелюстного канала и сосудисто-нервный пучок расположен на дне полости, то следует перекрыть его вначале кусочком консервированного хряща или же пластинкой коркового вещества кости (чтобы не травмировать пучок). После этого полость заполняют губчатым веществом. Так же рекомендуется поступать и при перфорации костной (на небольшом протяжении) стенки верхнечелюстной пазухи и полости носа Если киста не перфорировала наружную стенку челюсти, а только истончила ее, при образовании доступа к кисте вырезают (скальпелем) или выпиливают (бором) истонченную пластинку кости, а затем (после заполнения костной полости губчатым веществом) се укладывают на прежнее место Рана тщательно ушивается наглухо синтетическими нитями
В послеоперационном периоде в течение 7-10 дней назначают направленную антибиотико-терапию в сочетании с сульфаниламидными препаратами. Кроме того, обязательно рекомендуют гемостатичсские средства в тех же дозировках, что и в предоперационном периоде.
Ежедневно производят туалет полости рта и внутриротовой раны. Внеротовые швы, как правило, не обрабатывают. Их осматривают лишь
по показаниям (чрезмерно выраженный отек тканей, боль в области раны, пропитывание повязки кровью, необходимость удаления дренажа) Швы снимают на 7-10-й день после операции, и больного выписывают из клиники для последующего амбулаторного наблюдения на протяжении 3-4 дней. После амбулаторно проведенной операции швы снимают на 7-10-й день и разрешают больному приступить к работе
Аллергические реакции после заполнения костной полости алло- или ксенокостью не отмечаются
Penev (1974) послеоперационную полость рекомендует заполнять либо измельченной замороженной, либо лиофилизированной губчатой аллокостью, a Spengos (1974) — облученной ал-логенной костью
Если нет возможности использовать гомохла-докость, можно прибегнуть к приемам, применяемым в общей хирургии для стимуляции ос-теогенеза при хронических остеомиелитах (например, заполнить костную полость стерильным гипсом, замешанным на изотоническом растворе натрия хлорида с антибиотиками, биологической губкой, гемостатическим тампоном, биопластмассой и другими препаратами крови).
Вопреки утверждениям И И Иванова (1970), Н. К. Загубелюка (1971), рекомендующих заполнять полости лиофилизированной аллокостью (мука, щебенка, цельный губчатый трансплантат), Ю. Г. Ушкалов (1972) считает, что наиболее активным стимулятором костной регенерации является гипс; затем следует измельченная аутокость, измельченная аутомышца, а на последнем месте по силе стимулирующего действия стоит лиофилизированная аллокость. Очевидно, вопрос о степени стимулирующей активности различных материалов нуждается в дополнительных исследованиях.
Неудачи, подстерегающие больного и врача при использовании пломбировочных материалов, побудили Д. Л. Корытного (1972) и М. Д. Мишину (1973) использовать метод «канализации» костных стенок вылущенной

Рис. 114. Результаты цистэктомии с заполнением костной полости гомохладокостью по способу Н. С. Гулисвой-Коваль:
а - рентгенограмма до операции, б - через 7 дней после операции - в полости кисты видно губчатое вещество гомохла-докости, в — через 6 месяцев после операции — полное восстановление костной структуры в области бывшей кисты.
311

Рис 115 Способ «канализации» кортикальной стенки костной полости после цистэктомии (по Д Л Корытному)
кисть! после вылущивания ее шаровидным бором наносят на стенках костной полости насечки в пределах компактного вещества, углубляясь до губчатого вещества (рис 115), расстояние между насечками — 2-3 мм, число их — сообразно с величиной полости При нанесении насечек на верхней челюсти не следует проникать в верхнечелюстную пазуху, а на нижней челюсти — в нижнечелюстной канал
Мы считаем, что стимулировать остеогенез не нужно, если у больного киста небольших размеров (до 1 5 см в диаметре) В таких случаях достаточно того, чтобы сгусток крови заполнил костную полость Во избежание продавливания лоскута в полость кости (что имеет место обычно в тех случаях, когда дефект не замещается каким-либо из перечисленных материалов, а остается заполненным лишь сгустком крови) следует выкраивать его с таким расчетом, чтобы он был несколько шире предполагаемого дефекта в кости
При наличии кистозной полости больших размеров можно применить лазер ' При этом наиболее приемлемым для применения в клинике 15-минутной процедуры облучения гелий-неоновым лазером с целью воздействия на процесс остеогенеза с помощью монохроматического красного излучения следует считать начальный 2-3-недельный период образования ко-стно-тканевых структур (И Я Ломницкий, Э В Биняшевский, 1983)
В нашей клинике по предложению Г П Бернадской и Т А Куценко (1986) применен (Атефом Надафом, 1987) метод оптимизации условий для остеогенеза после цистэктомии путем заполнения костной полости гемо-статической губкой с амбеном и антибиотиками (например, смесью ампиокса и бисептола, предложенной Ф Ф Возным и Н С Коваль) По данным Г П Бернадской и Т А Куценко, положительное влияние амбена связано с тем, что фибринолитическая активность кости, прилегающей к оболочке кисты, в 4 7 раза выше, чем
у практически здоровых людей, поэтому амбен, являясь ингибитором протеолиза, способствует сохранению образовавшегося в полости кровяного сгустка; антисептики же предупреждают нагноение и распад его
Судя по данным литературы (Г Г Мингазов, А Г Гизатулин, 1986), в качестве биостимулятора остеогенеза можно с успехом применить и аллогенную плацентарную ткань, а Г П Бер-надская, А Б Мельниченко (1992) — рекомендуют использовать ильмоплант Р-1
Для заполнения послеоперационных кистоз-ных полостей и других дефектов в челюстях можно использовать новый биологический трансплантат — биоплант (лиофилизированная плацента), который не вызывает побочных и аллергических реакций, но обладает выраженным регенеративным, гемостатическим и противовоспалительным действием, проверен на отсутствие инфицированности ВИЧ Опыт применения дает основание рекомендовать его для широкой практики в клинике и амбулатории (Г П. Бернадская, 1995)
При лечении радикулярной кисты, вызвавшей деформацию всрхнечелюстной пазухи, цис-тэктомия, завершающаяся образованием цисто-гайморо-назоанастомоза, показана в тех случаях, когда имеет место хронический гайморит с выраженными патологическими изменениями в слизистой оболочке и костных стенках верхнечелюстной пазухи Если же слизистая оболочка верхнечелюстной пазухи не изменена и целостность костных стенок ее сохранена, показана цистэктомия без объединения полости кисты с верхнечелюстной пазухой При этом нужно учитывать следующее опасность прободения стенки пазухи во время вылущивания кисты можно уменьшить, если его производить после предварительного вскрытия кисты и удаления из нее содержимого, удаление оболочки кисты вовсе не обязательно приводит к повреждению зубного сосудисто-нервного пучка и некрозу пульпы зубов, прилегающих к полости кисты Поэтому корни зубов с живой пульпой, расположенные в пределах кисты, в момент операции не следует резецировать, депульпация и пломбирование этих зубов могут быть проведены, по показаниям, в послеоперационном периоде после тщательного электроодонтодиагностического обследования чувствительности зубов
Нами предложен и с успехом применен (Г П Бернадская, Ю И Вернадский, ас №1792658, 1990-1993) новый способ цистэктомии, отличающийся тем, что после удаления кистозной оболочки костная полость заполняется (пломбируется) мелкодисперстной зубной тканью, замешанной на крови в соотношении 2 1 Для получения такого порошка из зубных тканей нами (совместно с сотрудниками института сверхтвердых материалов АН Украины) сконст-
312
руирован аппрат-мельница. Остеогенетическое
воздействие предложенной зубной «пломбы» иллюстрировано на рис. 116.
Преимущества цистэктомии перед цистото-мией состоят в следующем: 1) отсутствие необходимости в длительном послеоперационном уходе за искусственно созданной бухтой полости рта или верхнсчелюстной пазухи;
2) возможность преднамеренного ускорения ре-паративных процессов в челюсти при помощи заполнения костной полости тем или иным стимулятором остеопоэза (аллокость, ксено-кость, гипс, биологический тампон, стрептоцид, паста С. П. Мудрого, гемостатическая губка с амбеном и антибиотиками и т. д.).
Недостатки цистэктомии: 1) возможность обнажения нижнеальвеолярного нерва и последующее возникновение длительной парестезии в области соответствующей половины нижней губы и подбородка; 2) необходимость наружного оперативного доступа, если киста локализуется в толще тела челюсти, угла или ветви ее;
3) возможность вскрытия здоровой верхнсчелюстной или носовой полости, что влечет иногда необходимость сразу же переходить и к более трудоемкой и травматичной операции — цисто-гайморо-назоанастомозу; 4) необходимость в депульпации и пломбировании ряда интактных зубов, которые в результате вылущивания кисты могут оказаться лишенными питания через отверстия верхушек зубов (в силу разрыва сосудистых пучков и сплетений); 5) сомнительность радикализма операции в том случае, если киста ранее нагнаивалась и оболочка ее при этом интимно срасталась с частично резорбированной костью. Если оставить хотя бы ничтожное количество эпителиальных элементов кистозной оболочки, то это может вызвать рецидив кисты.
В случаях, когда по определенным причинам нельзя применить цистэктомию с последующим глухим зашиванием раны, а цистотомия являет-

Рис. 116. Способ хирургического лечения нагноившихся кист челюстей (объяснения в тексте).
ся нежелательной, рекомендуется прибегнуть к так называемой «пластической цистэктомии»:
удалить оболочку кисты, тампонировать костную полость йодоформной марлей с одновременным вворачиванием лоскута слизистой оболочки рта. Удовлетворительное восстановление костной ткани происходит в срок до одного года.
В случае нагноения кисты оперативное лечение осуществляют в два этапа: вскрывают кисту в месте наибольшего истончсния костной стенки ее, дренируют полость кисты, а после перехода острого воспаления в хроническое — производят цистэктомию. Однако, в нашей клинике В. И. Сердюков и С. И. Лысенко (1990) предложили более шалящий метод хирургического лечения нагноившихся кист челюстей (рис. 116) : под проводниковым обезболиванием двумя вертикальными разрезами (1) от свободного края десны до переходной складки на вестибулярной поверхности альвеолярного отростка челюсти за пределами проекции кистозной полости вскрывают абсцесс и раны сообщают между собой в поднадкостничном пространстве (по типу контрапертуры). Приподняв мостовид-ный лоскут (2) с помощью бора и углового наконечника, удаляют участок вестибулярной стенки кисты, состоящий из костной и кистозной оболочки (3). После эвакуации содержимого кисты ее полость дренируют Т-образной эластичной трубкой для промывания и отвода гноя (4). Острый воспалительный процесс заканчивается в течение 4-6 дней, а в фиксированном в области шеек зубов лоскуте восстанавливается кровообращение. Поэтому на 5-7 день проводят горизонтальный разрез по краю десны (5), отслаивают и опрокидывают трапециевидный слизисто-надкостничный лоскут и далее завершают цистэктомию.
Послеоперационный период
После цистэктомии с наложением глухого шва возможно нагноение кровяного сгустка или же помещенного в челюстную полость костного губчатого вещества (алло- или ксенокости). В таких случаях нужно назначить направленную внутримышечную антибиотикотерапию по общим правилам и снять 2-3 шва; рану вести полуоткрытым методом, предоставив возможность гнойному экссудату беспрепятственно истекать в рот.
Чтобы избежать нагноения алло- или ксенокости, которой с целью стимуляции остеогенеза заполнена полость кисты, необходимо в послеоперационном периоде проводить профилактическую антибиотикотерапию, определив до операции чувствительность микрофлоры содержимого кисты и полости рта к антибиотикам.
Прогноз благоприятный.
313
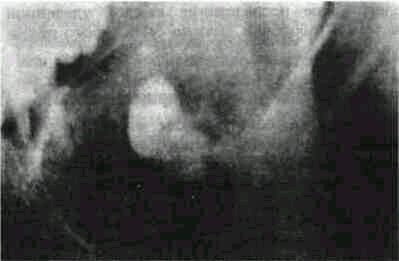
Рис 117 Рентгенограмма фолликулярной кисты нижней челюсти
Фолликулярные кисты
Патогенез и строение
Под термином «фолликулярные кисты» объединяются две группы кист Первая группа характеризуется наличием признаков длительного и довольно интенсивного хронического воспаления вокруг корней прорезавшихся молочньсс или постоянных зубов. Такое воспаление служит причиной длительного химического раздражения подлежащего или расположенного несколько кпереди (или кзади) фолликула постоянного зуба, вокруг которого и развивается киста Вторая группа — собственно фолликулярные кисты, являющиеся результатом порока развития зубообразовательного эпителия (кистевидного перерождения тканей фолликула) Этим, очевидно, объясняется то обстоятельство, что в тесной связи с собственно фолликулярной кистой всегда находится нормальный, или рудиментарный, или сверхкомплектный зуб, полностью либо частично закончивший свое развитие. Этот зуб располагается в толще челюсти, то есть всегда оказывается еще непрорезавшимся.
В свете такого деления фолликулярных кист на две группы становится понятным различие в точках зрения относительно этиологических факторов в происхождении кист. Например, некоторые авторы (Ф. И. Лапидиус. 1928, Т И. Альбанская, 1936, и др.) считают, что причиной кистообразования вокруг непрорезавшегося зуба является воспалительный процесс в области молочного или соседнего постоянного зуба. Hammer в образовании фолликулярной кисты главную роль отводит ретенции зуба
В отдельных случаях можно наблюдать образование у одного и того же больного множества фолликулярных кист Это дает основание считать возможным наличие индивидуальной предрасположенности к кистообразованию
Клиника
Клиника фолликулярных кист мало чем отличается от клиники радикулярных кист Диагноз основывается на следующих признаках:
медленное, безболезненное возникновение и увеличение асимметрии тела челюсти (что бывает чаще) или альвеолярного отростка, наличие связи кисты с аномалией прорезывания зуба;
отсутствие, как правило, «гангренозных» зубов, с которыми можно было бы связать происхождение кисты, наличие весьма характерной рентгенографической картины резко очерченного овального или круглого дефекта костного вещества (рис 117), погружение коронковой части непрорезавшегося зуба в костный дефект или полное расположение его в зоне дефекта кости Пункция кисты дает прозрачную жидкость янтарного цвета с примесью кристаллов холестерина
Нагноение фолликулярных кист происходит значительно реже, чем радикулярных, генетически связанных всегда с «гангренозным» зубом
С. О Никогосова (1973) на протяжении 20 лет наблюдала 45 больных с фолликулярными кистами с различным количеством зубов в них (от 1 до 7). Особый интерес представляет наблюдение фолликулярной кисты, которая занимала тело нижней челюсти от шестого до шестого зуба с наличием в ней 4 зубов в сочетании с 23 ретенированными зубами в толще альвеолярного отростка над кистой Течение этой кисты было бессимптомное Произведена цистэк-томия с предварительным наложением назубной проволочной шины (с целью профилактики перелома). Благодаря хорошим сепаративным свойствам кости через 3 5 месяца после операции .отмечалось значительное восстановление костной ткани
Дифференциальный диагноз
Дифференциальную диагностику проводят с раковой или саркоматозной опухолью, абсцессом или кистозной формой адамантиномы. Если первые три заболевания можно легко от-дифференцировать на основании анамнеза (быстрое развитие, боль, кахексия, повышение температуры тела и т. д) и объективного исследования (наличие ракового распада, получение гноя из резко болезненного гнойника, получение крови при пункции саркомы и т д.), то кистозную адамантиному иногда трудно отличить от фолликулярной кисты Это объясняется наличием многих сходных признаков между этими заболеваниями. Окончательное заключение можно сделать лишь после предварительного патогистологического исследования
Лечение
Лечение фолликулярных кист оперативное Применяют пластическую цистотомию или цис-
ПЗак 2793
314
тэктомию Вопрос о методе операции решается в соответствии с локализацией кисты, наличием нагноения се, перспективами прорезывания ретенированного зуба
Пластическая цистотомия наиболее показана у детей, так как она обеспечивает возможность окончательного развития, перемещения и правильного прорезывания ретенированного зуба, вокруг которого развилась киста С целью обеспечения места для прорезывания зуба иногда прибегают к ортодонтическим мероприятиям в послеоперационном периоде (создание шины-распорки между двумя соседними зубами, вытяжение ретенированного зуба в правильном направлении и др) У взрослых людей, когда нет уверенности в том, что инклюдированный на дне кисты зуб займет свое место в зубном ряду, его следует удалить.
Цистэктомия производится, как правило, у взрослых. В целях ускорения остеопоэза на месте операции мы рекомендуем заполнять образующийся костный дефект в челюсти губчатой ксено- или аллохладокостью, что успешно проводится в нашей клинике не только при удалении радикулярных, но и фолликулярных кист (Н С Гулиева, 1964) Опыт сотрудников нашей клиники показывает, что и при кистах значительных размеров (свыше 2 см в диаметре) возможно удаление кистозной оболочки без осложнений, если операции не предшествовало нагноение содержимого кисты Большие полости мы обязательно заполняем консервированным и обработанным в растворе антибиотиков губчатым костным веществом, чтобы не только ускорить заполнение костного дефекта, но и предупредить накопление в нем кровяного сгустка, способного нередко нагнаиваться.
На верхней челюсти предлагавшиеся ранее операции (сообщение полости кисты с носом по Герберту, объединение кисты с верхнечелюстной пазухой без создания сообщения с нижним носовым ходом по Jackes) не применяются, так как они менее рациональны, чем вышеописанные
Если при фолликулярных кистах первой группы (имеющих воспалительное происхождение) с одинаковым успехом можно применить как цистотомию, так и цистэктомию, то при кистах второй группы (собственно фолликулярных кистах) является наиболее обоснованным, с точки зрения онкологического радикализма, метод цистэктомии, то есть полное удаление всей оболочки кисты
Прогноз
При лечении любой одонтогенной кисты возникновение рецидива ее должно наводить на мысль не только о недостаточно тщательном удалении кистозной оболочки, но и о возможности существенной диагностической ошибки, то есть операции, предпринятой при наличии кистозной формы адамантиномы. Поэтому гис
тологическое исследование каждой удаленной кистозной оболочки должно быть строго обязательным
Ретромолярные (парадентарные) кисты
К ретромолярным кистам относятся такие кистоэные «новообразования», которые локализуются обычно в области угла нижней челюсти, сразу же позади нижнего зуба мудрости.
Патогенез
Происхождение их связано с хроническим воспалительным процессом в околозубных тканях, который возникает в связи с затрудненным прорезыванием зуба мудрости Это приводит к кистозному превращению воспалительных разрастании покровного эпителия под навесом (капюшоном) мягких тканей над прорезывающимся зубом
Лечение
Лечение хирургическое можно с одинаковым успехом применить цистотомию или цистэктомию
Прогноз благоприятный
Первичные одонтогениые кисты
Патогенез и клиника
Особую группу составляют одонтогенные кистозные образования, у которых отсутствует прямая анатомо-топографическая связь с прорезавшимися зубами, или зубными зачатками, или с процессом самого прорезывания зуба Характер микроскопическое строения и некоторые особенности клинико-рентгенологических проявлений этих кист дают возможность рассматривать их как порок развития одонтогенного эпителия. Окончательный диагноз можно ставить, основываясь на данных гистологического исследования материала биопсии
Лечение
Лечение первичных кист должно быть радикальным — проведение цистэктомии
Прогноз благоприятный.
Особенности одонтотенных кист челюстей у детей
Клиника
Одонтогенные кисты детей делят на пять клинических форм: 1) ненагноившиеся кисты с бессимптомным течением; 2) ненагноившиеся кисты с симптомами доброкачественной опухоли; 3) нагноившиеся кисты с симптомами осп-
315
рого воспаления; 4) нагноившиеся кисты с симптомами хронического воспаления без деформации кости; 5) нагноившиеся кисты с симптомами хронического воспаления и деформации кости.
Локализуются кисты на нижней челюсти в 3-4 раза чаще, чем на верхней. Киста радикуляр-ная, развивающаяся вследствие воспалительного процесса около корня молочного зуба, достигнув значительных размеров, становится «зубосодержащей», то есть в ее просвете оказывается коронка нижележащего непрорезавшегося еще постоянного зуба. Следовательно, у детей нужно отличать кисты «зубосодержащие» от кист истинно фолликулярных, являющихся пороком развития зубообразовательного эпителия.
Наиболее часто кисты встречаются у детей в возрасте от 7 до 12 лет (67.1%), реже в 3-7 лет (17.2%), еще реже — в период полового созревания (от 12 до 18 лет — у 15.4%) и в преддо-школьном возрасте (1-3 года — у 0.3%). Мальчики составляют большинство больных (58 6%) с кистами челюстей.
Наиболее часто у детей встречаются «зубосодержащие кисты» от молочных зубов (59.8%), реже — радикулярные от постоянных зубов (18.2%), еще реже — радикулярные от молочных (15.9%), фолликулярные кисты (6.6%).
Клиническими симптомами кист являются:
выбухание стенки челюсти, симптом пергаментного хруста или, лучше сказать, симптом пластмассовой игрушки (Ю. И. Вернадский), валик Гербера в переднем отделе верхней челюсти, свищи, конвергенция зубов. Следует подчеркнуть, что все эти классические признаки кист встречаются у детей чаще и раньше, чем у взрослых больных.
Диагноз
Диагноз и дифференциальный диагноз основывается, главным образом, на данных рентгенографии и пункции кисты; последняя у детей широко не практикуется по известным (чисто психологическим) соображениям. Дифференциальный диагноз от околокорневых «зубосодержащих* кист затруднен из-за интимного соотношения корней молочных зубов и зачатков постоянных зубов с кистозной полостью. Рентгенографическая картина при этом может показаться неинформативной. Однако, при очень пристальном (иногда — через лупу) рассмотрении рентгенограммы небольшой (до 1.5 см в диаметре) околокорневой кисты, исходящей от молочного зуба, можно четко выявить пластинку коркового вещества, ограничивающую кость в виде тонкой, непрерывной и равномерной линии просветления. Это говорит о том, что фолликул постоянного зуба еще не включен в полость кисты, а лишь прилежит к ней. Рентгенограмма «зубосодержащей» кисты позволяет выявить, что эта линия просветления
прослеживается только в области зоны развития еще не сформировавшегося постоянного зуба Степень погружения его в кисту зависит от размеров последней, а это в, свою очередь, зависит прежде всего от возраста ребенка.
Значительно труднее дифференцировать кисты, локализующиеся в боковых отделах нижней челюсти и исходящие от постоянных зубов;
здесь их приходится отличать от кистозньк форм фиброзной дисплазии, остеобластокла-стом, адамантином при помощи биопсии.
При околокорневых кистах, исходящих от молочных зубов верхней челюсти, можно увидеть кистозную полость и оттесненные зачатки постоянных зубов на фоне кистозной полости. При кисте больших размеров она определяется в виде купола, проецирующегося на разных уровнях верхнечелюстной пазухи. В центре этого купола видна зона просветления, соответствующая полости кисты, в которой расположены зачатки постоянных зубов, находящихся на одной из стадий развития. Дифференцировать околокорневые кисты с «зубосодержащими» на верхней челюсти возможно только при помощи контрастной рентгенографии (контрастное вещество вводят либо через свищ, если имеется нагноившаяся киста, либо путем пункции кисты) или же томографии, панорамной рентгенографии.
Патологическая анатомия. В подавляющем большинстве случаев в околокорнсвых кистах от молочных зубов и «зубосодержащих» кистах эпителиальная выстилка не обнаруживается. Стенка этих кист покрыта грануляционной тканью. В одонтогенных кистах верхней челюсти, интимно прилежащих к верхнечелюстнои пазухе, видна разнородная эпителиальная выстилка в местах соприкосновения с пазухой она состоит из многоядерного кубического эпителия, в остальных — из многослойного плоского.
На стенках длительно существующих кист имеются выраженные признаки воспалительно-дистрофических процессов (продуктивное воспаление, жировая дистрофия, погружной рост эпителия).
Лечение
Выбор метода лечения одонтогенных кист у детей, в отличие от взрослых, зависит от вида кисты, ее локализации, состояния и расположения фолликулов постоянных зубов, сохранение которых является обязательным при наличии условий их прорезывания.
Цистэктомия у детей производится в нашей клинике в следующих случаях: 1) при наличии околокорневой кисты, исходящей от постоянного зуба; 2) при околокорнсвых кистах, возникших от молочных зубов, в тех случаях, когда вылущиваиие оболочки кисты не угрожает расположенным рядом с кистой фолликулам постоянных зубов и не сопряжено с необходимостью их удаления; 3) при фолликулярных кистах, когда фолликул зуба расположен у наруж-
316
ной стенки челюсти и не может быть сохранен, так как препятствует раскрытию и тампонаде кистозной полости, 4) в случае фолликулярных кист, содержащих полностью сформированный комплектный иди сверхкомплектный зуб, так как прорезывание таких зубов не представляется возможным. При удалении околокорневой кисты с близко прилежащими фолликулами постоянных зубов необходимо соблюдать особую осторожность, чтобы не повредить и не удалить их одновременно с вылущиваемой оболочкой кисты.
Цистэктомию у детей можно иногда сочетать с реплантацией зачатков постоянных зубов, вовлеченных в кисту. Однако эффективность этой реплантации обратно пропорциональна степени травматичности воздействия на зачаток. По данным С. X. Радвана (1972), реплантация зачатков при цистэктомии у детей заканчивается правильным прорезыванием и развитием зуба при кистах малых и средних размеров в тех случаях, когда длина корня зуба в момент реплантации уже достигла '/з-Уз нормальной; при кистах больших размеров — в случаях, когда зубной зачаток уже имеет лунку и не смешен в вертикальном направлении. Г. П Рузин и соавт (1974) при лечении кист у детей с успехом применяют брефопласт, полагая что брефотранс-плантат наиболее целесообразен из всех существующих видов пластического материала. Он быстро перестраивается, не задерживает и не нарушает роста челюстей; обладая выраженным репаративным и стимулирующим свойством, способствует быстрому восстановлению строения челюсти ребенка. Противопоказаний к применению брефокости не выявлено.
Еще некоторые замечания к выбору метода и техники операции у ребенка-
1. Фолликулярную кисту с расположенным в ней и еще не сформированным зубом следует оперировать по методу цистотомии в целях сохранения фолликула постоянного зуба
2. Вопрос о выборе метода операции околокорневой кисты, возникшей у корня молочного зуба в период сменного прикуса и прилегающей к фолликулам постоянных зубов, окончательно решается непосредственно во время операции, так как не всегда клинико-рентгенографически удается определить отношение к кисте молочного зуба и фолликула постоянного зуба, четко дифференцировать фолликулярную и околокорневую кисту. Если в полости кисты свободно выстоит коронка фолликула зуба и оболочка кисты фиксирована у шейки этого зуба, диагностируется фолликулярная киста и соответственно проводится цистотомия.
В случаях, когда в полости кисты не выявляется коронковая часть зуба, устанавливается диагноз околокорневой кисты, исходящей от молочного зуба, и необходимо пытаться вылущить
оболочку кисты. Если при выделении ее выявляется интимная связь (сращение) с прилегающим фолликулом постоянного зуба, применяется цистотомия и, наоборот, в случае, когда удается отделить оболочку кисты от фолликула постоянного зуба, необходимо произвести цистэк-томию с ушиванием раны наглухо.
3. Техника цистотомии у детей имеет некоторые особенности. Например, сам -подход к кисте при цистотомии у детей зависит от размера кисты и локализации фолликула постоянного зуба: к небольшим фолликулярным или околокорневым кистам, возникшим от молочных зубов, расположенным в пределах альвеолярного отростка и при правильном положении фолликула у края альвеолярного гребня, вполне достаточен доступ через лунку удаленного молочного зуба. Тампонада и послеоперационное промывание кистозной полости проводятся через лунку удаленного зуба. Иногда бывает необходимо лишь расширить вход в полость кисты путем частичного снятия наружной стенки лунки.
4. Если фолликул зуба расположен у дна кистозной полости на нижней челюсти или у свода ее на верхней челюсти и смещен ближе к задней стенке полости, желательно выкраивать и отсепаровывать трапециевидный слизисто-периостальный лоскут. При этом удаляется оболочка кисты не только в пределах передней стенки челюсти, но и у дна или свода костной полости до фолликула зуба; раневая поверхность в кости перекрывается ввернутым в полость слизисто-периостальным лоскутом Это ускоряет регенерацию костной ткани и ликвидацию послеоперационной полости, так как к костной ране прилежит периост, обладающий остеогенетическими свойствами.
5. При расположении фолликула у дна или свода костной полости ближе к наружной стенке челюсти удаляется наружная костная стенка и оболочка кисты, прилежащая к ней. При этом выкраивается полулунной формы лоскут слизистой оболочки (без периоста), основанием обращенный к переходной складке Обычно этот лоскут сокращается, уменьшается в размерах и после погружения в кистозную полость легко срастается с краем оставшейся оболочки кисты Выкраивание слизисто-периостального лоскута в таких случаях нецелесообразно еще и потому, что за счет периоста лоскута у края дефекта будут более активно протекать регенеративные процессы костной ткани, чем у ее дна, где периост отсутствует. Это может привести к сужению входа в полость, а следовательно, и к рецидиву кисты
317
ЦЕМЕНТОМЫ
Общие сведения
Под термином «цементомы» понимается группа одонтогенных «опухолей* соедини-тельнотканного происхождения, основным и характерным элементом которых является гру-боволокнистая ткань, сходная с цементом.
Цементомы, согласно классификации одонтогенных опухолей по А. И. Евдокимову, относятся к неполным простым одонтомам.
По данным И. И. Ермолаева (1959), цемен-томы и одонтомы составляют 11% всех видов доброкачественных опухолей челюстей, причем цементомы встречаются в 4 раза реже твердых одонтом.
Патогенез
Подавляющее большинство цементом генетически тесно связано с корнем зуба, но некоторые развиваются самостоятельно, не будучи связанными с зубом и его цементом.
Клиника
Цементомы наблюдаются преимущественно у женщин и локализуются, главным образом, на нижней челюсти в области ее тела и угла. У 30% больных ведущим симптомом цементомы является боль, которая возникает во время приема пиши и разговора. При пальпации все больные отмечают боль. Болевые ощущения возникают в тех случаях, когда кортикальный слой челюсти оказывается уже перфорированным и отдельные участки опухоли оказывают давление на надкостницу челюсти.
В некоторых случаях цементома выходит за пределы надкостницы и слизистой оболочки, как бы прорезываясь в полость рта и образуя перфорационное отверстие, через которое легко проникает инфекция. Изредка инфицирование цементомы и прилежащих к ней костных тканей происходит через канал гангренозного зуба, на корне которого образовалась цементома. Следует отметить, что они осложняются инфекционным воспалением значительно реже, чем сложные и сложно-смешанные одонтомы.
В динамике рентгенологической и гистологической характеристики цементом можно выделить три стадии: первая отличается наличием (на рентгенограмме) остеолитических очагов, лишенных костного рисунка; морфологически это сопровождается замещением кости челюсти разрастаниями клеточно-волокнистой ткани; во второй стадии на фоне остеолитического очага начинают появляться округлые мелкие плотные тени, а морфологически выявляются участки новообразованного цемента среди клеточно-волокнистой ткани, в третьей стадии отмечаются относительно крупные, более или менее
гомогенные участки высокой -рентгенографической плотности, появившиеся на месте прежних зон остеолиза; при этом морфологически имеет место слияние отдельных цементиклей и образование цемента.
В MUKpoctcoiuiltCKOU характеристик» цементом И. И. Ермолаев отмечает три разновидности их. Первая представляет собой беспорядочные разрастания грубо-волокнистой твердой ткани, сходной с цементом зуба. Вторая имеет много общего с остеобластокластомами, так как отличается сочетанием следующих процессов: а) разрастание клеточно-волокнистой ткани, являющейся матрицей твердых структур; б) замещение костной ткани цементоподобной тканью; в) перестройка цементо-подобной ткани — лакунарное рассасывание под влиянием цементокластов. Вторую разновидность опухоли автор поэтому называет цементобластокластомой. Третья разновидность цементомы отличается наличием клеточно-волокнистой ткани, в которой видны слоистые образования типа цементиклей. Сходство тканей опухоли приводит иногда к ошибочной оценке всей опухоли как фибромы или фибросаркомы.
Очевидно, эти разновидности структуры опухоли являются отражением стадийности ее развития. В связи с различием морфологической структуры отмечается различие и в рентгенологической характеристике их на разных стадиях развития.
Диагноз
Диагностика цементомы не вызывает затруднений тогда, когда на рентгенограмме определяется овальная, круглая или бесформенная, почти однородная тень в области корня зуба. В других случаях вместо тени может определяться зона просветления (минус ткань), на фоне которой видны несколько мелких плотных теней неправильной формы. Наконец, следует отметить, что у ряда больных имеет место большое число теней от мельчайших плотных зерен, соответствующих глыбкам сформировавшегося цемента — цементиклям.
Дифференцировать цементомы необходимо с остеобластокластомой, остеомой, остеохондро-мой, радикулярной кистой, остеогенной саркомой, остеоид-остеомой и др. Гистологическое исследование и рентгенография в сочетании с клиническими данными обычно легко вносят ясность и позволяют установить точный диагноз, однако Anneroth и соавт. (1975) подчеркивают, что в связи со сходной гистологической картиной доброкачественную цементобластому трудно иногда дифференцировать от остеоид-остеомы, остеобластомы, цементоподобных новообразований.
Лечение
Лечение цементом только хирургическое. Операция показана при наличии боли, прогрессивного роста «опухоли», хронического воспаления вокруг ее, назревающей угрозы патологи-
318
ческого перелома челюсти, функциональных и косметических нарушений.
Во время операции зуб, спаянный с цемен-томой, подлежит удалению Опухоли, богатые клеточными элементами и обладающие прогрессивным ростом, нужно удалить вместе с прилежащими тканями для избежания рецидива Резекция верхушки корня допустима лишь в однокорневых зубах и при наличии возможности радикального удаления опухоли
Прогноз благоприятный ЭПУЛИДЫ (НАДДЕСНЕВИКИ)
Общие сведения
Под этим термином (от греч epi — на, вокруг и ulon — десна) понимается «новообразование», локализующееся на десне. Дословный русский перевод этого слова — «наддесневик»
Встречаются эпулиды в практике врача-стоматолога весьма часто, например, по материалам кафедры хирургической стоматологии Московского стоматологического института, количество больных, оперируемых по поводу эпу-лидов, составляет около 250 человек в год
Патогенез
Источником роста эпулидов обычно является периодонт, чем и определяется тот факт, что на беззубой челюсти эпулиды практически не развиваются Однако возможно произрастание эпу-лида, особенно — гигантоклеточного, из эндо-ста и периоста челюсти
Предрасполагающим фактором для разрастания эпулида является травма десневого края нерационально изготовленным протезом или пищевыми массами (при аномальном расположении зубов). Значение механического и химического раздражителей в развитии эпулидов представлено Р. С. Степановым (1958), которому удалось получить в эксперименте абсцессы и опухоли, напоминавшие эпулид плотной консистенции, величиной от просяного зерна до горошины Гистологическая структура их свидетельствовала о наличии, как правило, продуктивного воспаления с переходом в склероз и фиброз пораженных тканей десны. Вторым предрасполагающим фактором является беременность; это вытекает из того, что под влиянием беременности эпулиды начинают быстрее расти, кроме того, во время беременности они особенно часто рецидивируют.
В классификации опухолей и опухолеподоб-ных образований, разработанной А. А. Колесовым, нашли место только эпулиды гигантокле-точныс, то есть периферическая форма остео-бластокластомы, которые им отнесены к числу
Рис 118 Эпулид верхней челюсти особо больших размеров, заполнивший часть преддверия рта и распластавшийся на большей поверхности неба
остеогенных доброкачественных опухолей Все другие формы эпулидов в классификацию не вошли Вместе с тем большинство клиницистов и патологоанатомов склонно относить их к группе одонтогенных опухолей Мы их рассмотрим в этой главе, условно назвав, в отличие от эпулидов гигантоклеточных, эпулидами «обычными», или «банальными»
Клиническая картина
Эпулид представляет собой грибовидное разрастание (рис 118) на более или менее отчетливо выраженной ножке Чаще всего она узкая, уходящая в периодонт фронтального или малого коренного зуба
В соответствии со структурой консистенция эпулида может быть мягкой (ангиоматозная форма) или твердой (преобладание фиброзных элементов), а цвет красный, светло-красный, иногда — бурый, синюшный
Размер эпулида увеличивается постепенно, поэтому он встречается от 0 2 см до 2-3 см и более в диаметре. Нередко эпулид настолько увеличивается в своих размерах, что занимает значительную часть преддверия рта и распространяется в собственно полость рта, оттесняя язык или располагаясь на небной поверхности десны Опухоль всегда покрыта неизъязвленным эпителием; если же она ущемляется и травмируется между зубами-антагонистами, то изъязвляется и покрывается грязно-серым налетом
319
При небольших размерах эпулида устойчивость рядом расположенных зубов не нарушается.
По мере увеличения размеров эпулида и прорастания ножки его в толщу альвеол соседних зубов они постепенно расшатываются.
Возраст больных — чаще от 20 до 40 лет; однако Blair, Edwards (1977) описали и случай врожденного эпулида у новорожденной девочки:
одно новообразование располагалось на верхней челюсти, второе — на нижней, где оно достигало размера 5х3х3 см, выступая из полости рта и мешая дыханию и сосанию.
Примерно в 2-3 раза преобладают лица женского пола. Особенно часто эпулиды наблюдаются у беременных.
Патологическая анатомия эпулидов весьма разнообразна, что дает повод к разному толкованию сущности этого заболевания. Некоторые авторы относят эпулиды к числу злокачественных опухолей, другие — к числу доброкачественных, в то время как имеются сторонники и того мнения, что это не бластоматозное образование, а продукт остеодистрофического процесса. Так, Beckman и др. относят их к числу гигантоклеточных сарком, Н. Н. Петров — веретенообразноклеточных сарком, И. Г. Лукомский — к остеофибромам; по его мнению, вначале эпулиды содержат много гигантских клеток, а затем — преимущественно фиброзную ткань. Perthes считает возможным отнести часть эпулидов к фиброматозным, а другую — к саркоматозным опухолям. Wassemiann и др., признавая за некоторыми эпу-лидами характер доброкачественных соединительно-тканных опухолей, другую часть их относят к числу воспалительных разрастании. Р. С. Степанов (1958), А. В. Рывкинд (1964), не признавая саркоматознои характеристики эпулидов, считают их гранулемами, подразделяющимися на простые, ангиоматозные и гиган-токлеточные. Существует мнение, что эпулиды представляют собой очаг фиброзной остеодистрофии, так как в основе этого процесса лежит обеднение кости солями извести, расщепление, рарефикация и лакунарное рассасывание кости, разрастание соединительной ткани и превращение (замещение) костного мозга в фиброзную ткань.
Л. И. Лехциер (1950) предлагает различать эпулиды гранулематозные, ангиофиброматоз-ные, фиброматозные, гигантоклеточные и костные: в то же время М. К. Костомарова и А. С. Ольшанецкий суживают классификацию эпулидов до двух форм: фиброзной и гиганток-леточной.
В результате проведенных морфологических, гистохимических и клинических исследований И. К. Королева (1965) разделяются все эпулиды на две большие группы: а) эпулиды типа фибромы, эпулиды типа ангиомы и эпулиды типа остеобластокластомы; б) опухолеподобные разрастания (эпулиды воспалительной природы, эпулиды гормональной природы). Вторая группа эпулидов выделена на основании не гистологических, а патогенетических критериев. Поэтому деление эпулидов на две группы, не по
одному какому-либо критерию, а по двум (гистологическая структура и патогенетический фактор), нельзя признать, оправданным.
Из соображений лечебной тактики, в частности из необходимости радикального удаления их, полагаем целесообразным все виды наддесневиков (эпулидов) делить на две основные группы: а) гигантоклеточные, которые мы относим к периферической форме остеобластокластом, и б) банальные, то есть не опухолевой, а воспалительной или же нейро-эндокринной природы, к которым относим фиброзные и ангиоматозные эпулиды.
Особое место занимают врожденные эпулиды, описанные Glair, Edwards (1977); они были представлены многогранными клетками с большим количеством эозинофильных гранул в цитоплазме. Ядра клеток — овальной формы, небольших размеров, расположены в центре или на периферии клеток. Фигуры митоза отсутствуют. Определяется значительное количество капилляров. Такая гистоструктура представляет, очевидно, один из вариантов ангиоматозных эпулидов.
Дифференциальный диагноз
Эпулиды следует отличать от гипертрофического гингивита, фиброматоза десен и десневых полипов («ложные эпулиды», по И. Г. Лукомскому), а также злокачественных опухолей (рак и саркома).
Гипертрофический гтгитт, как и эпулиды, особенно проявляется у беременных женщин. Однако, в отличие от фиброматоза и эпулидов, он самостоятельно прекращается вскоре после окончания беременности.
Фиброматоз десен, в отличие от эпулида, обычно не имеет столь четких границ, а постепенно принимает вид наплывов, прорастающих всю десневую поверхность альвеолярных отростков и покрывающих коронки зубов сплошной массой. Лишь у отдельных больных (и притом только в начале своего развития) фиброматоз ограничивается разрастанием одного межзубного сосочка, подобно тому, как начинается эпулид или гипертрофический гингивит.
Десневые полипы, или «ложные эпулиды» И. Г. Лукомского, представляют собой эпителиальные выросты на десне со значительными вегетациями эпителия. Они также нередко появляются во время беременности, однако по окончании ее могут полностью или частично подвергнуться обратному развитию. Эпулиды же никогда не исчезают самостоятельно. Полип всегда имеет нормальный цвет покрывающей его слизистой оболочки, мягкую консистенцию, не кровоточит, растет больше в длину, имеет узкую ножку.
В отличие от злокачественной опухоли эпулид растет медленно, не изъязвляется, локализуется
320
обычно в пределах передних и передне-боковых зубов (в то время как локализация рака и саркомы вариабельна); эпулид не вызывает вздутия челюсти, растет на ножке, не поражает глубоких отделов тела челюсти, а также края нижней челюсти. Злокачественная опухоль никогда не имеет ножки. Эпулид не вызывает болевых ощущений и кахексии, в то время как рак и саркома обычно причиняют больным тяжкие болевые страдания и приводят к истощению. Рентгенографически эпулид характеризуется некоторой резорбцией или остеопорозом альвеолярного отростка, а для злокачественной опухоли характерен значительный дефект кости с изъеденными краями.
Учитывая описанные данные о многообразии гистологического строения эпулидов и их гене-за, приходится думать, что эпулид — понятие собирательное (топографо-анатомическое и клиническое), то есть включающее в себя различные (гиперпластические, бластоматозные и воспалительные) разрастания, обнаруживаемые на десне (Т. Л. Виноградова и соавт., 1961). Среди образований, именуемых эпулидами, к истинным опухолям относятся гигантоклеточные эпу-лиды, а ангиоматозные и фиброзные являются результатом воспалительного или нейро-эндокринного процесса. Поэтому, ставя диагноз эпулида, необходимо в скобках обозначить, какой именно его вид имеет место в данном конкретном случае: ангиоматозный, фиброзный, гцгантокле-точный (resp. остеобластокластома).
Лечение
Лечение эпулидов хирургическое. Удалять необходимо не только сам эпулид, но и его основу — ножку, глубоко уходящую в альвеолярный отросток. Хотя все хирурги-стоматологи сходятся во мнении о необходимости хирургического лечения, однако вопрос о степени радикальности операции и сохранении зубов в зоне эпулида трактуется по-разному. Так, С. Н. Вайсблат рекомендовал удалять эпулид вместе с альвеолярным отростком лишь тогда, когда возник рецидив. При первичном вмешательстве он допускал вылущивание эпулида с сохранением зубов и альвеолярного отростка. Е. Е. Платонов избегает резекции альвеолярного отростка и удаления зубов, расположенных в зоне ножки эпулида; для профилактики рецидива он рекомендует производить (после удаления опухоли с основанием се) обработку операционного поля 80% этиловым спиртом. М. Б. Фабрикант предлагает прижигать операционное поле гальванокаутером (при фиброзной форме эпулида). В противоположность этим экономным и полурадикальным операциям существуют и другие методики, смысл которых сво
дится к радикальному удалению опухоли вместе со всей пораженной частью альвеолярного отростка и включенными в нее зубами. Столь различный подход к решению вопроса о границах оперативного вмешательства порожден, с одной стороны, различием гистологического строения эпулидов. а с другой — частыми рецидивами (после нерадикальных операций) и случаями ма-лигнизации эпулидов.
Очевидно, единого взгляда на вопрос о границах оперативного вмешательства при эпули-дах быть не может, так как в каждом конкретном случае зона поражения альвеолярного отростка различна. Поэтому необходимо перед операцией провести тщательное клиническое и рентгенологическое исследование, после чего решать вопрос о том, следует или не следует жертвовать зубами и большим участком альвеолярного отростка. Во всяком случае хирург должен придерживаться единого и основного принципа онкологии — радикального удаления опухоли во избежание рецидива при максимальной экономии непораженных тканей. В случае небольших банальных эпулидов, когда на рентгенограмме еще не определяется очаг остеопороза альвеолярного гребня, можно не прибегать к удалению зубов и ограничиться удалением только опухоли о последующим обязательным выскабливанием кровоточащей зоны (основания ножки эпулида) небольшой хирургической ложкой, стоматологическим экскаватором или же фрезами, приводимыми в движение бормашиной. После этого костная рана подлежит обработке 96% спиртом, электрокоагулятором или пиоцидом.
Во время такого вмешательства возможно некоторое оголение одной из поверхностей шейки или корня зуба. Рану закрывают мобилизованным слизисто-периостальным лоскутом десны. Необходимо в послеоперационном периоде принять меры для устранения в оголенных корнях болевых ощущений (если они возникли) путем обработки обнаженных участков известными анальгезирующими пастами.
Если эпулид имеет широкое основание и вызвал расшатанность 2-3 зубов, нужно думать о гигантоклеточном эпулиде, то есть периферической форме остеобластокластомы; это требует от хирурга радикального удаления всей опухоли в пределах здоровых тканей. Помимо указанного метода лечения эпулидов возможно применение и криодеструкции их.
Профилактика эпулидов вытекает из патогенетических факторов: необходимо устранять раздражения десен, особенно у беременных.
Прогноз благоприятный.
ЧАСТЬ ШЕСТАЯ ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ
