
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Часть IV Воспалительные заболевания
169
лице, ранениях и операциях. Вторичное рожистое воспаление возникает как осложнение карбункула или фурункула лица, реже — околочелюстной флегмоны.
В патогенезе рожи в ряде случаев играет роль аллергическая перестройка организма на внедряющийся стрептококк (рожистая реакция на стрептококк — по И. В. Давыдовскому); в других случаях — повышенная вегетативная реактивность. Эти два фактора иногда выступают сочетано, составляя фон, на котором проявляется инфекция, а при рецидивирующей роже — латентная инфекция, служащая хроническим очагом раздражения и сенсибилизации. Многие больные (около 23%) страдают от частых рецидивов рожи, механизм развития которых соответствует механизму развития парааллергии под влиянием факторов, оживляющих тлеющую инфекцию. Рецидивы в значительной мере объясняются стойким нарушением крово- и лимфо-тока, а также дефицитом р-глобулинов в тканях
Клиника
Инкубационный период длится 24-72 ч. Предвестники заболевания — отек, чувство зуда и жжения, а затем — озноб, повышение температуры тела до 39-40 °С и выше; на коже лица (обычно около естественных отверстий — носа, рта, глаз) появляется резко очерченная яэыко-образная или узорчатая краснота, которая своими изломанными очертаниями похожа на географическую карту. Кожа здесь приподнята, лоснится. Поражение лица обычно симметричное и напоминает по своей обшей форме крылья бабочки. Это картина наиболее легкой фазы болезни — эритематозной рожи, которая может, очень быстро распространяясь (до 2-3 см/ч), захватить все лицо, волосистую часть головы, затылок и шею. Через несколько часов, а иногда спустя 24—48 ч после предвестников возникает регионарный лимфаденит.
Эритематозная форма вскоре может перейти в буллезную (erysipelas bullosum), характеризующуюся появлением пузырей с серозной жидкостью, а затем с гноем (erysipelas pustulosum), сравнительно редко — в гангренозную (erysipelas gangrenosum) или флегмонозную (erysipelas phlegmonosum). Если процесс завершается фазой пузырей, они вскрываются, и на их месте образуются желтоватые плотные корки. После эритематозной формы болезни и отторжения корок кожа шелушится, волосы (борода, брови, усы) выпадают; кожа из-за нарушения лимфообращения утолщается.
Флегмонозная и гангренозная формы рожи развиваются на лице редко и притом только у пожилых и ослабленных людей, вызывая или типичную флегмону кожи и подкожной основы, или гибель кожи и рубец. Распространение ро
жи на волосистую часть головы может привести к отслойке всей кожи, сепсису и менингиту.
Патологическая анатомия, имеет место экссудатив-но-серознос воспаление, выраженное в различной степени — в зависимости от фазы процесса и его тяжести Начинается он с образования макроскопически заметного резко гиперемированного и ограниченного очага, который вскоре превращается в рожистую бляшку Микроскопически в ней видна картина серозного воспаления дермы, преимущественно в ретикулярном слое кожи В серозном экссудате, скапливающемся также и в полостях волосяных луковиц, видны в большом количестве нейтрофильные лейкоциты с примесью лимфоцитов Кровеносные сосуды резко расширены и переполнены кровью, лимфатические — лимфой, содержащей обилие стрептококков. В эпидермисе бляшки — дссква-мация и паракератоз. Спустя некоторое время все описанные изменения видны и за пределами бляшки, обусловливая клинику наиболее частой формы рожи — erysipelas erythematosum (от греч erytros красный и pella — кожа) Нагноение может не ограничиться кожей и перейти на подкожную основу, давая картину флегмо нозного изменения ее На трупе диагностировать рожу трудно, так как отсутствует или слабо выражен симптом красноты. Только припухлость ткани, волдыри на коже и диффузное пропитывание ее и подкожной основы светлой соломенно-желтой жидкостью позволяют установить правильный патолого-анатомичсский диагноз
Дифференциальный диагноз
Необходимо дифференцировать рожу с различного рода эритемами и дерматитами, от которых она легко отличается характерным анамнезом (внезапное начало с ознобом, иногда -рвотой) и видом рожистой бляшки (лоснится, болезненная, плотная, не исчезает при давлении); края рожистого поражения резко очерчены, приподняты в виде валика, чего также нет при эритеме, как и высокой температуры тела.
Красная экзема (eczema rubrum) захватывает все лицо с самого начала, без резких границ перехода в здоровую кожу; температура тела не повышается или повышается незначительно.
Нерожистый лимфангоит отличается наличием красных полос или мелкой красной сеточки на коже — соответственно ходу лимфатических сосудов. При рожистом же лимфадените эти полосы идут от края типичной рожистой красноты, напоминая ее лучистые разветвления.
Лечение
Общий покой, желательно в условиях отдельной палаты хирургического или инфекционного отделения (при недостаточной ясности диагноза), общеукрспляющая (высокопитательная и витаминизированная) диета; пища должна быть мягкой, не требующей разжсвывания (местный покой).
В основе этиотропного лечения — антибиотики. Дозы — в соответствии с тяжестью течения процесса.
При ограниченной эритематозной форме достаточно назначить антибиотики в сочетании с
170
ультрафиолетовым облучением (эритемными или субэритемными дозами) Обычно после 1-2 сеансов УФО на фоне приема антибиотика температура тела критически падает
При гангренозной форме УФО противопоказано, а при флегмонозной — применяется с осторо жностью (не более 1-2 сеансов) Исходя из предположения об аллергической природе рожи, полезно применять антиаллсргические средства, например, димедрол (по 0 03 0 05 г — 3 раза в день на протяжении 5-10 дней) в сочетании с бромистыми препаратами. В конце шелушения кожу смазывать ртутно-витаминной мазью
В случае рецидива ~- повторный курс указанного лечения, затем повторять его 3-4 раза через каждые 24 недели При наличии флегмонозного процесса — обязательная госпитализация больного и вскрытие флегмоны
Прогноз
В настоящее время рожу уже не рассматривают как весьма контагиозное инфекционное заболевание Благодаря высокой эффективности перечисленных средств (антибиотики, УФО) лечат рожу и в домашних условиях Госпитализация в хирургическое отделение нежелательна, однако она необходима при флегмонозной и гангренозной формах
Профилактика
При внутригоспитальном поражении допускаются перевязки больных рожей в общих гнойных перевязочных и содержание их в общих палатах Однако необходимо при этом строго соблюдать все правила асептики и антисептики (перевязку раны, осложнившейся рожей, производят в перчатках, пользуясь инструментами; использованные перчатки и инструменты после перевязки кипятить отдельно, а бинты и вату — сжигать и т. д). Перевязывать больного рожей следует в конце перевязочного дня, а в палате вьщелить для него отдельное судно и «утку», следя за тем, чтобы этими предметами не пользовались другие больные. Ауто-инфекция больных, в частности при карбункулах лица, может быть предупреждена мерами, повышающими сопротивляемость организма больного, усиленное питание, витамины, кварцевое облучение, свежий воздух и хорошее дневное освещение в палатах, лечебная физкультура и т. п. При перевязках ран на лице и шее необходимо тщательно осуществлять туалет кожи вокруг раны.
НОМА (ВОДЯНОЙ РАК)
Общие сведения
Нома (noma, cancer aqaticus, or греч, поте — разъедающая, распространяющаяся язва) в на
стоящее время считается своеобразной формой влажной гангрены тканей полости рта, лица и челюстей, а не гангренозно-некротическим стоматитом, как это было принято раньше Термин «водяной рак» предложен в XVII в в силу внешнего вида пораженных тканей (отечность, инфильтрация их) и свойством данного процес са распространяться быстро на соседние мягкие и костные ткани.
Этиология и патогенез
Этиология не выяснена Номой болеют, главным образом, дети, ослабленные или истощенные в результате какого-нибудь инфекционного заболевания или голодания. Развивается она или на фоне еще не закончившейся общей инфекции, или вскоре после нее, особенно часто — после кори и дизентерии, а у взрослых — при заболеваниях сердечно-сосудистой системы (рис 52) В развитии предшествующего номе гангренозного стоматита играет роль смешанная инфекция полости рта, а также Вас perfringens Контагиозность номы оспаривается: очевидно, имеет место не передача номатозного инфекта от человека к человеку, а одновременное или почти одновременное воздействие смешанной, ранее сапрофитной микрофлоры полости рта у группы людей (например, членов семьи) в силу одинаково неблагоприятных общих (бытовых, алиментарных) условий
Клиника
На слизистой оболочке рта появляется очаг гангренозного стоматита; некроз слизистой оболочки обычно быстро распространяется на под-слизистую жировую клетчатку, мимическую мускулатуру, подкожную основу, фасцию и, наконец, кожу
Чаще всего начинается стоматит вблизи утла рта, на щеке или губе в виде небольшого пузырька или геморрагического пятна, быстро изъязвляющихся Иногда стоматит начинается с
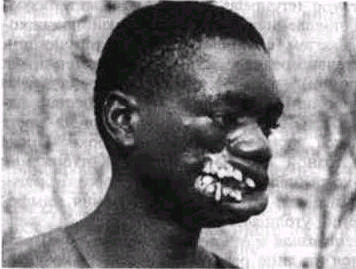
Рис. 51 Последствия номы, перенесенной в детстве: дефект и рубцовая деформация щеки, обеих губ, крыла носа, нижнего века; деформация зубных рядов на обеих челюстях
171
гингивита и быстро распространяется на переходную складку слизистой оболочки, щеку или губу. Язва остается стабильной непродолжительное время, а затем начинает прогрессировать. Изо рта исходит зловоние, лицо постепенно все больше и больше отекает; на коже, соответственно месту расположения язвы на слизистой оболочке, появляется сероватое, а затем черное пятно; на месте его через 2-5 дней от начала заболевания происходит перфорация тканей щеки, губы или угла рта, иногда всех тканей одновременно (рис. 52).
Некроз распространяется на десны, приводя к расшатыванию зубов; может перейти и на дно полости рта, язык, небо, зев. Очаг разрушения на щеке может распространяться на тело верхней челюсти (вызывая вскрытие верхнечелюстной пазухи) или на тело нижней, приводя к патологическому перелому. Пораженные и омертвевшие мягкие ткани превращаются в мягкую грязно-серую зловонную массу, постепенно чернеющую Изо рта на шею стекает обильная зловонная слюна
Температура тела в начале заболевания повышается до 38-40°С, сопровождаясь тяжелым общим самочувствием и объективным состоянием бред, рвота, понос (из-за заглатывания некротических масс), пневмония, гангрена легкого, сепсис. Все это раньше приводило к смерти. При более доброкачественном течении изъязвление и некроз тканей могут ограничиться небольшим участком щеки и губы. При этом чем больше участок гибели мягких тканей, тем больше зона последующего рубцевания и тем более упорная развивается контрактура нижней челюсти рубцевание может распространиться на подглазничную область, веки, нос, лоб, вызывая значительную обезображенность лица (рис 51) и мимической его функции.
К номатозному поражению лица 'может присоединиться нома половых органов, главным образом у девочек (noma pudendi). Реже присоединяется нома ушных раковин, шеи, бедра, области заднего прохода
Патологическая анатомия. Заболевание вначале характеризуется. отеком и клеточной (лейкоциты) инфильтрацией слизистой оболочки рта, затем - гангренозным распадом ее и смежных тканей. Под микроскопом видны некротизировавшиеся тканевые элементы в виде мелкозернистого детрита, наряду с этим — ткани в состоянии некробиоза, затромбированные сосуды, кристаллы гемотоидина На границе со здоровыми тканями лейкоцитарная инфильтрация и обилие микрофлоры (спирохета Венсана, веретенообразная палочка, у 40% больных — Вас perfnngens) В тканях, граничащих с некротическими массами и находящихся на некотором расстоянии, — резкий отек, гиперемия сосудов, стазы, тромбоз Демаркационная воспалительная зона или выражена очень слабо, или вовсе отсутствует, что свидетельствует об отсутствии должной сопротивляемости больного организма
Диагноз
Диагностика номы не представляет трудностей, но у малышей грудного возраста начало ее может оказаться незамеченным. Ному следует дифференцировать от номоподобных процессов (некроза слизистой оболочки стенок полости рта или кожи околоротовой области при агра-нулоцитозе и тяжелых сердечно-сосудистых заболеваниях у взрослых), при которых нет стекловидного отека кожи вокруг очага некроза (см «Гранулематоз Вегенера»).
Лечение
Лечение должно быть направлено прежде всего на поднятие сопротивляемости организма больного и подавление жизнедеятельности микрофлоры в очаге поражения. Старые методы (полоскания рта, прижигания и выжигание омертвевших тканей и т п) в настоящее время не применяются. Рекомендуется вводить антибиотики одновременно внутримышечно (через 4-12 ч в зависимости от тяжести заболевания и массы больного) и местно — в виде инфильтри-рования тканей в окружности зоны поражения 1% раствором новокаина с антибиотиком В соответствии с данными пробы на чувствительность микрофлоры к антибиотикам иногда приходится выбирать другой антибиотик. Следует ввести в окружность номатозно измененных тканей противогангренозную сыворотку.
На рану — антибиотики в порошках или тампон, смоченный в растворе какого-нибудь антисептика (калия перманганата, фурацилина, меди сульфата).
Для поднятия сопротивляемости организма рекомендуется вводить 50-100 мл свежей крови, аскорбиновую кислоту (по 0.3-0.5 г 2-3 раза в день), никотиновую кислоту (0.2-0.4 г 3 раза в день), тиамин (0.01-0.015 г 3 раза в день), пен-токсил (по 0.2 г 2-3 раза в день), иммунотера-певтические препараты (см. гл. XIV)
Прогноз
Прогноз в прежние годы был почти всегда неблагоприятным, смертность достигала 75-100%. После введения антибиотикотерапии она снизилась до 8.5%.
При лечении процесс приостанавливается, раны очищаются, гранулируют, а затем эпите-лизируются. Процесс этот медленный Под эпителием постепенно образуются рубцы Чтобы избежать контрактуры челюсти (см рис 52 а), необходимо изготовить межчелюстные распорки из быстротвердеюшей пластмассы или установить между зубными рядами распорки из резины.
После заживления раны и формирования дефекта производят восстановительные операции.
172
Профилактика
1 Лечение общего соматического заболевания, на фоне которого обычно развивается нома (детские инфекции, заболевания сердечнососудистой системы, авитаминозы и т д) 2 Профилактика стоматитов у тяжелых инфекционных больных при гипо- и авитаминозах
ГРАНУЛЕМАТОЗ ВЕГЕНЕРА
Этиология и патогенез
Синонимы этого заболевания (синдром Ве-генера, инфекционный некротический грануле-матоз, прогрессирующая смертельная грануле-матозная язва носа и лица Стюарта (J Stewart, 1933), злокачественная неспецифическая гранулема, некротический гранулематоз верхних дыхательных путей, нома взрослых людей и т д) подчеркивают особую тяжесть этого заболевания, участившегося в последние десятилетия.
Впервые описано оно Клингером (М Klin-ger) в 1931 году как разновидность узелкового периартериита, а более подробно — Вегенером (F Wegener)B 1936-1939 гг
Чаще болеют люди обоях полов в возрасте 20-60 лет, реже — дети и старики Поражаются у них обычно верхние дыхательные пути, полость рта, околочелюстные мягкие ткани лица, верхняя или нижняя челюсть, внутренние органы, мышцы и кости скелета. Предполагают важную патогенетическую роль аутоиммунных процессов Сейчас принято относить синдром Вегенера к системным васкулитам
Клиника
Обычно после удаления зуба у тяжелого общетерапевтического больного (страдающего ды
хательной и сердечно-сосудистой недостаточностью II—III степеней, бронхиальной астмой, эмфиземой легких, пневмосклерозом, кахексией и т п неблагоприятным «фоновым» заболеванием) появляется инфильтрация, а затем некроз тканей пародонта, кожи лица, подчелюстной области. Со временем здесь образуется глубокая язва, на дне которой видна обнажившаяся нижняя или верхняя (рис 52 а, б) челюстная кость, развивающийся некроз кости приводит к патологическому перелому тела нижней челюсти (рис. 52 а) либо вскрытию передней стенки гайморовой пазухи, разрушению нижнеорбитального края глазницы, грушевидного отверстия (рис 526).
Из образующегося сквозного дефекта стенки полости рта выделяется зловонная-слюна- резко нарушается функция речи из-за невозможности смыкания губы и дисфункции языка, вовлекаемого в некротический процесс Края образующихся язв неровные, имеют серовато-красный или серо-черный оттенок В глубине язвы видно обнажившееся тело нижней или верхней челюсти, ее альвеолярный отросток и расположенные в нем зубы
Иногда язвенно-некротический распад начинается с мягких тканей дна полости рта, вовлекая нижнюю и боковую поверхность языка и внутреннюю поверхность десны, затем он распространяется и на нижнюю челюсть лица
В ряде случаев заболевание с самого начала проявляется в виде так называемой злокачественной гранулемы носа начавшись с некротически-язвенного воспаления слизистой оболочки носа, через несколько недель заболевание переходит на кожу его крыльев кончика и перегородки, а затем — соседние ткани лица, слизистую оболочку рта
В крови может отмечаться эритропения, лей-

Рис 52 Болезнь Вегенера (нома взрослых)"
а - дистрофический процесс начался с переходной складки в области нижних зубов и распространился на мягкие ткани подбородка и нижней губы, в глубине дистрофической язвы видна оголившаяся кость нижней челюсти, б — дистрофический процесс начался с десны верхней челюсти, распространился на щеку, нос, нижнее веко и переднюю стенку верхне-чслюстной пазухи После отторжения некротических масс и эпителизации изготовлен эктопротеэ из пластмассы
