
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава XI
ОСТРЫЙ ОДОНТОГЕННЫЙ ПЕРИОСТИТ ЧЕЛЮСТЕЙ (PERIOSTITIS ACUTA)
Общие сведения
Принято различать следующие формы одонтогенных периоститов: острый, простой хронический, оссифицирующий хронический (Н. Н. Каспарова, 1985), рарефицирующии хронический (А. С. Григорьян, 1974). Здесь мы рассмотрим самый частый — острый одонтогенный периостит челюсти — острое абсцедирующее воспаление периоста альвеолярного отростка либо, что бывает реже, тела челюсти. Некоторые авторы обозначают острый гнойный периостит двойным названием — «остит/периостит» или тройным — «острый остит/периостит, транзиторная форма воспаления челюсти», подчеркивая тем самым диалектическое понимание динамики костного процесса воспаления, способности его быть обратимым или же необратимым (А. С. Григорьян, 1974; Н. А. Груздев, 1978). Локализуется периостит с одной стороны челюсти, чаще всего — на вестибулярной, реже — небной или язычной поверхности.
По данным А. Н. Фокиной и Д. А. Сагатбаева (1967), периостит челюстей встречается у 5.2% больных, обращающихся к амбулаторным врачам-стоматологам, а по данным нашей клиники за 1966 г., среди 1000 госпитализированных больных было 15 человек (то есть 1.5%), страдавших тяжело протекающими острыми периоститами. Г. К. Сидорчук (1974), в поликлинике среди детей в возрасте от 6 месяцев до 16 лет, страдавших одонтогенными воспалениями, наблюдал периостит челюсти у 50%'. Это заболевание, следовательно, лечат главным образом в условиях амбулатории.
Этиология и патогенез
Периостит челюсти обычно является осложнением острого или обострившегося хронического периодонтита (апикального или маргинального). Он может быть и результатом нагноения корневой или фолликулярной кисты, раны после удаления зуба, наличия у больного абсцедирующей формы пародонтита; может являться он и осложнением затрудненного прорезывания зуба мудрости или, наконец, быть сопутствующим явлением при остром одонтогенном остеомиелите. Однако, чаще всего (по Я. М. Биберману, 1963, — в 78.2% случаев, а по О. Л. Шуловичу, 1969, - в 75% случаев) острый периостит челюсти — следствие обострения хронического периодонтита. Охлаждение, переутомление, недостаточность питания являются факторами, предрасполагающими к развитию острого гнойного периостита.
По данным Ф. У Ишанходжаевой (1965), при периостите можно выделить до 34 штаммов бактерий; чаще всего — стрептококки, среди которых энтерококки составляют 13 видов, гемолитические стрептококки - 11; на третьем месте по частоте высеваемости - лактобактерии (10 штаммов).
По данным Г. К Сидорчука (1974), острые одонтогенные заболевания (в том числе и периостит челюсти) возникают в 66% случаев в связи с проникновением в ткани стафилококка, в 32% — стрептококка, а в 2% — других микроорганизмов.
По нашим наблюдениям, входными воротами инфекции как на нижней челюсти, так и на верхней чаще всего является первый большой коренной зуб; второе место на верхней челюсти занимают первые малые коренные зубы, а на нижней — третьи большие коренные зубы Однако, по данным А. Ф. Медведевой (1965), на нижней челюсти чаще всего источником одонтогенной инфекции является третий большой коренной зуб, а затем — второй; на верхней челюсти первое место принадлежит первому большому коренному зубу, второе — второму, а третье - третьему большому коренному зубу.
Клиника
В начальном периоде одонтогенный периостит может нарастать медленно, исподволь, вызывая лишь незначительные болевые ощущения По мере расширения зоны воспаления и накопления экссудата под периостом субъективные и объективные признаки воспаления увеличиваются. Однако у большинства больных периостит развивается быстро и бурно. В анамнезе будут указания на следующее: в последние дни с каждым часом усиливалась боль в гангренозном зубе; боль вначале иррадиировала в ухо, висок, глаза, а в последние сутки она несколько уменьшилась, но появился или резко увеличился отек лица. Прикосновение к зубу (языком, зубом-антагонистом, пищей, ложкой) болезненно, однако не в такой мере, как раньше, в стадии острого гнойного периодонтита Применение тепла (полоскание, грелки) не помогает, а лишь несколько облегчает состояние (уменьшает боль). Отмечаются некоторые явления интоксикации (вялость, разбитость, иногда головная боль). По данным О. Л Шуловича (1969), температура тела у 44.3% больных держится в пределах 37-37.5 °С, у 31.8% - от 37.6 до 38 °С; лишь у 14.2% больных - выше 38 °С и держится повышенной 2-3 дня, затем постепенно снижается.
94
Рис 30 Асимметрия
лица при одонтогенном остром гнойном
периостите верхней челюсти.
Если прошло
несколько дней от начала заболевания,
то появившийся отек лица усиливается
и параллельно с этим нарастает и
становится значительной боль (за счет
большого растяжения и химического
раздражения периоста челюсти).
Объективные
признаки зависят от того, где локализуется
очаг воспаления периоста и какова его
протяженность, какова вирулентность
микрофлоры, как велика сопротивляемость
организма и т. д. По наблюдениям Я.
М. Бибер-мана, воспалительный процесс
чаще всего (у 85.6% больных) локализуется
на вестибулярной поверхности верхней
или нижней челюсти, реже
— на язычной
поверхности нижней челюсти (9.4%) и еще
реже — с небной стороны верхней челюсти
(5%).
Обращает на себя
внимание значительная асимметрия лица;
если процесс локализуется с вестибулярной
стороны верхней челюсти, отмечается
отечность соответствующего участка
лица
- нижнего века,
верхней части щеки, околоушно-жевательной
области, верхней губы, дна носа (рис.
30). При локализации воспаления на нижней
челюсти, мягких тканей в области угла
че-1юсти, шеи. Однако, асимметрия лица
может отсутствовать, если гнойный
экссудат распространился на небную
поверхность (обычно это бывает при
периостите, исходящем от небных корней
4 | 4 или от небных корней верхних
коренных зубов); в этом случае
подпериостальный абсцесс не окажет
влияния на контуры лица. Если заболевание
будет исходить от центрального резца
верхней челюсти, абсцесс может
образоваться между дном носовой
полости и слизистой оболочкой носа.
Между костным дном верхнечелюстной
пазухи и ее слизистой оболочкой
абсцесс образуется в случаях, когда
источником гнойного процесса являются
гангренозные корни верхних больших
или малых коренных зубов. Наконец,
он иногда (9.4%) локализу-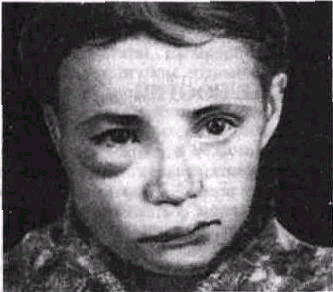
ется с язычной стороны альвеолярного отростка нижней челюсти. Однако, у подавляющего большинства больных при осмотре полости рта имеют место отечность, гиперемия и инфильтрация, сглаженность по переходной складке, а затем в течение 3-5 дней появляется флюктуация в пределах 3-4 зубов Боль - при перкуссии по 1-2 зубам.
По мере увеличения размера абсцесса боль при перкуссии зуба, послужившего источником инфекции, становится все менее выраженной, а иногда совсем исчезает.
Если гной распространяется к углу и на ветвь челюсти, это приводит к появлению тризма — сведения челюстей, так как возникает рефлекторное сокращение воспаленных жевательной и медиальной крыловидной мышц. Принято различать три степени тризма:
I степень - когда имеется лишь небольшое ограничение открывания рта,
II степень — рот открывается на 1 см;
III степень — челюсти полностью сведены, самостоятельное открывание рта больным совершенно невозможно. В таких случаях осмотр рта представляет определенные трудности как для врача, так и для больного.
Особенно тяжело клинически протекают гнойные периоститы, локализующиеся на твердом небе. Образование абсцесса под периостом неба сопряжено с появлением резко гиперемированной полушаровидной или овальной припухлости; отслойка плотного и толстого в этом участке периоста и слизистой оболочки вызывает вначале ноющую, а затем острую пульсирующую боль Постоянный контакт небного абсцесса с языком вызывает усиление боли. Самопроизвольное вскрытие небного абсцесса происходит через сравнительно большой срок (спустя 7-10 дней), после чего нередко развивается вторичный остеомиелит небного отростка верхней челюсти, о чем свидетельствует отхождение мелких секвестров Развитие остеомиелита небного отростка происходит потому, что опорожнение небного абсцесса начинается поздно и осуществляется не полностью, особенно при подостром течении. В результате - длительное нарушение кровообращения костной основы неба, некротизирование и секвестрация ее. Однако, говоря о возможности секвестрэктомии в связи с вторично развившимся остеомиелитом челюсти, необходимо подчеркнуть, что для острых гнойных периоститов челюсти характерным является отсутствие существенных изменений в кости, которые могли бы привести к образованию секвестров. В этом — одно из кардинальных отличий острого периостита от острого остеомиелита челюсти
О тяжести клинического течения периостита можно судить по содержанию С-реактивного белка в сыворотке крови, который отсутствует в
95
крови здоровых людей и появляется при наличии в организме определенных патологических процессов, связанных с острым воспалением и деструкцией тканей С реактивный белок дает неспецифическую преципитацию с соматическим С полисахаридом пневмококков
При развитии острого одонтогенного периостита челюсти среднее количество С реактивного белка на 2 сутки с момента поступления больного на лечение составляет 2 57+1 08 мм осадка преципитата, на 3 — 2 65±0 84 мм, на 4-2 87±1 12 мм, на 5 - 2 66±0 75 мм, а на 7 сутки — 1 25±1 2 мм осадка преципитата
Рентгенографическое исследование кости, прилежащей к очагу воспаления периоста, выявляет вначале только те изменения, которые были вызваны раньше хроническим воспалением вокруг гангренозного зуба Лишь на 5-8 день от начала заболевания, когда происходит отслойка периоста и некоторая его оссификация периостит выявляется рентгенографически, а на 14 сутки от начала заболевания на рентгенограмме определяется заполнение лунки ранее удаленного зуба костной тканью, напластовывающейся с боков и дна лунки Полное восста новление костной ткани лунки удаленного зуба заканчивается к 2 месяцу Все это почти соответствует динамике заживления раны после удаления зуба из неинфицированной лунки
В соответствии с клиническими признаками и локализацией очага рекомендуют различать следующие формы острого одонтогенного периостита 1) серозный и 2) гнойный, локализующийся преимущественно в пределах альвеолярного отростка или преимущественно в области тела челюсти Основные клинико-лабораторные признаки этих трех форм можно охарактеризовать данными табл 2
Со стороны крови можно отметить как увеличение, так и сохранение нормального количества лейкоцитов Так, по данным Я М Бибермана, исследовавшего кровь у 272 больных, увеличение лейкоцитов до 8100-15,000 отмечено
Таблица 2
Дифференциально-диагностические признаки трех форм хитрого одонтогенного периостита (по О. Л. Шуловичу)
|
|
|
Острый гнойный периостит |
Признак |
Острый серозный периостит |
Преимушественно локали эующийся у альвеолярного отростка |
Прсимущественно локализующийся у тела челюсти |
Температура тела СОЭ Содержание С-реактивного белка Средний срок утраты трудоспособности |
До37.3°С
До 12 мм/ч До 1 .3 мм
2.78 дня
|
До 37.7С
До 16 мм/ч До 3 мм
4.89 дня |
До 38. 5 "С
До 30 мм/ч До 5 мм
6 .7 дня
|
у 150 (55%) больных, от 15,000 до 25,000 - у 9 а у остальных 113 больных (41%) число лейкоцитов составляло от 4000 до 8000 Количество сегментоядерных нейтрофильных гранулоцитов было увеличенным у 53 больных — до 70%, у 21
— до 76%, у 147 (54%) оно осталось в пределах нормы, а у 51 больного — пониженным (от 53 до 60%) У 69 из 272 больных наблюдалось увеличение содержания юных нейтрофильных гранулоцитов от 8 до 20% Наряду с этим у 87 из 272 больных было понижено количество эози нофильных гранулоцитов до 1%, у 62 — количество лимфоцитов — от 15 до 20% и у 7 больных
— до 10% Что касается СОЭ, то у большинства больных она в период начала воспаления не из менялась, спустя 2-4 дня она увеличилась до 15 мм/ч у 183 больных (67%), а у остальных осталась неизмененной
Описанные изменения со стороны крови не являются, как правило, существенными и стойкими, чем отличаются от изменения крови при более тяжелых острых воспалениях в челюстно-лицевой области — остеомиелитах, флегмонах острых синуситах, карбункулах и т д
Исследование мочи больных с острым гной ным периоститом убеждает в том, что в ней не происходит каких-либо патологических откло нений Клеточный состав гноя субпериостального абсцесса весьма разнообразен как по качеству, так и по количеству, что зависит от фазы воспалительного процесса и реактивности организма, отличается от гноя при остеомиелите отсутствием клеток костного мозга
Патологическая анатомия Макроскопически сначала отмечается припухлость десны вследствие отека а затем
- инфильтрация периоста, слизистой оболочки Гнойный экссудат скапливается между костью и периостом По мере накопления экссудата происходит отслоение периоста от коркового вещества кости
Микроскопически отмечается следующее в периосте
- гнойная инфильтрация, а по периферии субпериостального абсцесса - новообразование кости В прилегающей кости возникают значительные дистрофические изменения лакунарное рассасывание вещества, особенно со стороны центральных каналов, расширение их и костномозговых пространств Твердое костное вещество замещается клеточноволокнистым костным мозгом Корковое вещество челюсти и прилежащие к нему костные балочки истончаются и исчезают Гнойный экссудат проникает в периферические участки костномозговых пространств и в центральные каналы Возникает более или менее выраженный отек костного мозга в прилежащем участке альвеолярного отростка Следовательно, гистологические изменения при гнойном периостите значительны, однако они не такие, чтобы можно было говорить о наличии остеомиелита то есть о гибели и некрозе значительных участков костного вещества
Дифференциальный диагноз
Дифференциальный диагноз острого гнойного периостита следует проводить с острым гнойным разлитым периодонтитом, острым ос
96
Таблица 3
Комплекс лечебных упражнений при лечения острого периостита челюсти*
Исходное положение
Описание упражнений
Дозировка (колич.
раз)
Методические
указания
5-6
5-6
То же Развести руки в стороны, медленно открывая рот, голову отклонить назад, при обратном движении закрыть рот
Медленный темп Упражнение проводится в состоянии возможного расслабления мышц и височно-челюстногосустава
Медленный темп Следить за правильностью дыхания
Тоже
Тоже
Тоже
Тоже
Тоже Тоже
Тоже
Тоже
Тоже
5-6
5-6
5-6
5-6
5-6
5-6
5-6
5-6
2-3
Надуть щеки с последующим расслаблением мышц. участвующих в движениях Поднять верхнюю губу, обнажив верхние зубы
Опустить нижнюю губу, оскалив нижние зубы
Произносить звуки «о», «и»
Открыв рот. делать движение языком вперед-назад
Выпятить вперед губы. поднимая руки вверх, открывать рот с одновременным выдвиганием нижней челюсти
Круговые движения нижней челюсти с включением мимических мышц
Спокойное дыхание
Выполнять упражнение сосредоточенно
Темп медленный, стремиться максимально поджимать губу
Тоже
Правильное произношение звука
Медленный темп При поднимании руки - вдох. при обратном движении - выдох
Медленный темп упражнений Проводится в состоянии расслабления
* Здесь и ниже таблицы по лечебной физкультуре приводятся по книге А А. Соколова и В. И. Заусаева «Применение лечебной физкультуры в челюстно-лицевой хирургии», М., «Медицина», 1970.
теомиелитом, флегмоной околочелюстных тканей.
Периодонтит (острый гнойный, разлитой) отличается локализацией очага воспаления в пределах одного зуба, отсутствием отека на лице, резкой болью при перкуссии по одному зубу.
Острый остеомиелит отличается наличием периоститных явлений не с одной, а с двух сторон десны, а также более выраженными общими явлениями интоксикации — ознобами, более высокой температурой тела (до 39-40 °С), болью при перкуссии по нескольким зубам, наличием грубых костных поражений, ведущих к некрозу и секвестрации отдельных участков кости, более выраженными изменениями крови и мочи. Важным дифференциально-диагностическим признаком является появление в крови С-рсактивного белка. По данным А. Ф. Медведевой (1965) и О. Л. Шуловича (1969), среднее количество С-реактивного белка при остром одон-тогенном остеомиелите до начала лечения равняется 3.8 мм, а при остром периостите — 2.6 мм, соответственно на 4-7 сутки — 3 мм и 1.25 мм. При остром одонтогенном остеомиелите определенное количество С-реактивного белка обнаруживается и в последующие дни: на 8-14 день оно равно 2.7 мм, а на 15-30 день — 2.3 мм осадка преципитата.
При периоститах, сопутствующих остеомиелиту челюсти, в гное всегда имеются клетки костного мозга (миелоциты, промиелоциты). В случае развития самостоятельного, а не симптоматического (сопутствующего остеомиелиту) пе
риостита, гной, как правило, не содержит клеток костного мозга.
Флегмона характеризуется не только отечностью кожи лица, но и плотным инфильтратом, над которым кожа гиперемирована, лоснится, в складку не собирается. При периостите цвет кожи обычно не изменен, она собирается в складку. Общее состояние при быстро нарастающей флегмоне сильно страдает: температура тела высокая, состав крови и СОЭ носят признаки гнойного процесса в организме.
Лечение
Лечение острого гнойного периостита проводится по-разному в зависимости от фазы развития болезни и объективного состояния. В начальном периоде, когда еще нет гнойной флюктуации, а имеет место лишь небольшой инфильтрат по переходной складке (или на небе), можно (если зуб надо сохранить) попытаться достигнуть обратного развития процесса посредством вскрытия полости коронки «виновного» гангренозного зуба либо применения тепла (УВЧ, грелка, соллюкс) в сочетании с антибиотиками. В ряде случаев полезно применять повязки по Дубровину (2% желтая ртутная мазь;
0.5% раствор калия перманганата). Если накануне или непосредственно перед повязкой кожа была смазана спиртовым раствором йода или больной принимал УВЧ, мазь по Дубровину применять не следует. Если все это не помогло, нужно на следующий день рассечь инфильтрат (до кости).
В тех случаях, когда зуб сильно разрушен, а остатки его (корень) не представляют ценности,
97
нужно их удалить и назначить общее лечение без тепловых процедур (возможны кровотечения из лунки).
И В. Яценко и В И. Смаглюк (1990) провели сравнительную оценку лечения острого гнойного периостита челюстей под ингаляционным комбинированным наркозом закисью азота, кислородом и фторотаном и местным обезболиванием 2% раствором новокаина и 1% три-мекаина. Авторы выявили достоверное уменьшение длительности заболевания при применении общего обезболивания во время операции удаления зуба и лечения периоста челюстей.
К сожалению, раннее обращение больного к врачу (когда лишь начинается процесс воспаления в периосте) наблюдается очень редко. Обычно больной является к хирургу в разгар воспаления, когда имеется разлитой инфильтрат или уже ясно очерченный субпериостальный абсцесс В этом периоде показан срочный широкий разрез слизистой оболочки и периоста (до кости) в месте наибольшего выпячивания абсцесса или инфильтрата Разрез нужно вести в пределах 2-3 зубов (не меньше) для обеспечения хорошего оттока Направление разреза в преддверии — по переходной складке, а на небе — параллельно десне. Лучше на небе делать не простой линейный разрез, а иссекать треугольный участок стенки (слизистой оболочки) абсцесса (по Г А. Васильеву). Одновременно с разрезом нужно удалить «причинный» зуб, если он разрушен и не подлежит лечению. В том случае, когда такой зуб по косметическим или функциональным показаниям может быть сохранен, его лечат (после стихания острого воспаления).
От удаления зуба мы временно воздерживаемся еще и в тех случаях, когда общее состояние больного тяжелое или же сама операция — удаление зуба — может оказаться продолжительной и травматичной (аномальное расположение зуба, глубокое залегание его остатков и т. п.). Однако по прошествии остроты воспаления операция эта должна быть произведена.
После вскрытия абсцесса и удаления зуба необходимо: предложить больному прополоскать рот слабым (1:1000) раствором перманганата калия; дренировать разрез узкой резиновой полоской; на дом назначить теплые полоскания рта (со следующего дня, если не будет кровотечения из раны). Если общее состояние больного тяжелое, назначают антибиотики, а через 24-48 ч производят местную короткую антибиотиковую блокаду, для чего в 5 мл раствора анестетика растворяют, например, ампициллин и оксациллин'. Спустя 2-3 дня можно назначить фи-
' Здесь и ниже необходимо помнить о том, что подбор смеси противомикробных средств должен производиться с учетом их совместимости, хорошо изученной А Б Черномордиком (1984) и иллюстрированной им специальными таблицами
зиотерапевтические процедуры (УВЧ, соллюкс, лампа Минина). Если состояние больного после разреза и удаления зуба ухудшилось, это обычно свидетельствует о переходе периостита в остеомиелит или флегмону. Поэтому необходимо госпитализировать больного для соответствующего общего медикаментозного лечения, дополняемого иногда разрезами мягких тканей.
А. А Прохончуков и соавт. (1982) рекомендуют сразу же после оперативного вмешательства применять противовоспалительно-анальгезирующее воздействие излучения гелий-неонового лазера (ИГНЛ) с параметрами- 100-200 мВт/см2, 1-2 мин на поле, суммарно — 10-20 мин, 1-2 раза в сутки, 1-7 суток. В периоде регенерации — применять ИГНЛ с параметрами, стимулирующими регенерацию тканей: 1-100 мВт/см2, 30 с — 2 мин на поле, суммарно 15-20 мин, 1 раз в сутки, 1-7 сут. У пожилых и ослабленных больных плотность мощности 1-50 мВт/см2
В последние годы при лечении острых гнойных периоститов все шире применяется метод отсроченной реплантации зубов, ставших источником инфекционного воспаления периоста челюсти (см. гл. X). После стихания острого воспаления удаленный зуб, сохраняющийся несколько дней при температуре не более 4 °С, водворяется на прежнее место.
Если больной периоститом решительно отказывается от разреза и удаления зуба, можно произвести проводниковую инфильтрационную новокаиновую блокаду (0.25% раствором в количестве 5 мл), которая несколько уменьшает остроту воспаления и способствует ограничению его.
При остром гнойном периостите кроме хирургического и лекарственного методов лечения необходимо применять и лечебную физкультуру. Ее назначают только после стихания местных явлений и улучшения общего состояния больного (табл. 3). Назначают также лечебный массаж и тепловое лечение (парафин, компрессы и другие физиотерапевтические процедуры).
Прогноз и осложнения
После своевременного и комплексного лечения больные поправляются быстро, становясь трудоспособными через 3-5 дней. По данным А. Н. Фокиной и Д. С. Сагатбаева (1967), раннее удаление «виновного» зуба с одновременным вскрытием субпсриостального абсцесса приводит к выздоровлению в среднем через 3-4 дня.
Имевшийся до вскрытия абсцесса и удаления зуба лейкоцитоз исчезает через 2-3 дня. СОЭ нормализуется на 5-6 день. Если произошло самопроизвольное вскрытие субпериостального абсцесса или же последний вскрыт посредством разреза, но источник инфекции (гангренозный
98
зуб, нагноившаяся киста и т. п.) не устранен, острый процесс в периосте переходит в одну из перечисленных форм хронического периостита, а чаше - в простой хронический, периодически обостряющийся (так называемые повторяющиеся «флюсы»). В результате повторных обострении может развиться кортикальный остеомиелит челюсти, что потребует вмешательства на кости (секвестрэктомия, кюретаж) и неизбежной ликвидации источника инфекции.
Острый периостит может осложниться еще и флегмонозным воспалением окружающих мяг-
ких тканей либо острым остеомиелитом челюсти, лечение которых проводится в условиях стационара хирургическими методами и медикаментозными средствами (разрезы, секвестрэктомия, кюретаж, антибактериальная терапия, см. гл. XII-X1V).
Профилактика
Профилактика периоститов сводится к своевременному консервативному лечению периодонтитов, одонтогенных кист, абсцедирующих форм пародонтита, стоматита и т. д.
99
