
- •Боли в грудной клетке.
- •Наиболее часто боли в грудной клетке наблюдаются при:
- •Половая система
- •Эндоскопическое исследование
- •Методы функциональной диагностики
- •Исследование мокроты
- •Астматический статус при бронхиальной астме
- •Клиника бс
- •Сухой кашель при бс
- •Продуктивный (влажный) кашель при бс
- •Объективные данные:
- •Лечение бс
- •Умеренным профилактическим бронхорасширяюшим свойством обладают антагонисты кальция — коринфар, финоптин.
- •Рассмотрим некоторые заболевания
- •Лечение
- •Лечение
- •Лечение
- •Дифференциальный диагноз повышенной воздушности легочной ткани (эмфизема легких).
- •Клинические проявления
- •Дифференциальный диагноз скопления жидкости в плевральной полости (гидроторакс).
- •Клинические проявления
- •Дифференциальный диагноз скопления воздуха в плевральной полости (пневмоторакс).
- •Клинические проявления
- •Клинические проявления
- •Хроническая дн • лечебные мероприятия
- •Функциональная оценка степени хронической дн
Тульский Государственный Университет
Медицинский факультет
Кафедра « Пропедевтики внутренних болезней»
МЕТОДЫ ОБСЛЕДОВАНИЯ БОЛЬНЫХ С
ЗАБОЛЕВАНИЯМИ ОРГАНОВ ДЫХАНИЯ
Учебно-методическая разработка к практическим
занятиям по пропедевтике для студентов 3-го курса.
Тула 2007 г.
РАССПРОС
Путем систематизированного расспроса выявляют и конкретизируют вначале основные (нарушение носового дыхания, сухость и царапанье в горле, одышка, приступы удушья, кашель, кровохарканье, боли в грудной клетки) и наиболее часто встречающиеся при заболеваниях легких жалобы, затем дополнительные (общие) жалобы.
Методика конкретизации основных жалоб:
Каждая основная жалоба больного путем детального расспроса исследуется по следующему алгоритму:
-
подробная характеристика;
-
время ее появления, продолжительность, характер развития во времени, периодичность, сезонность и т.п.;
-
причины или факторы провоцирующие возникновение жалоб и (или) их усиление, при болях в грудной клетке – их локализация и иррадиация, положения тела при котором боли уменьшаются;
-
причины уменьшения и исчезновения жалоб (какими лекарственными средствами купируются);
Одышка (dyspnoe) – это субъективное ощущение затруднение дыхания, объективно сопровождающееся изменением его частоты (тахипноэ, брадипноэ, апноэ), глубины и ритма, продолжительности вдоха и выдоха.
Основной причиной одышки является раздражение дыхательного центра гиперкапнией (через хеморецепторы синокаротидной зоны и вентрального отдела продолговатого мозга, а также гипоксемии через рецепторы синокаротидной зоны), рефлекторным (от рецепторов расположенных в самой легочной ткани, реагирующих на растяжение альвеол и на увеличение содержания жидкости в интерстиции – воспалительный или гемодинамический отек), токсическим и другими воздействиями. Кроме того имеет значение раздражение рецепторов бронхов при быстром увеличение объемной скорости потока воздуха. Возбуждение дыхательного центра, с одной стороны, приводит к учащению и углублению дыхания (благодаря более интенсивной работе дыхательных мышц), а с другой, к субъективному ощущению нехватки воздуха (раздражение коры головного мозга).
Таким образом , одышка в большинстве случаев является проявлением серьезных патологических процессов в легких, в первую очередь дыхательной недостаточности (ДН), см. причины ДН.
На практике условно выделяют следующие виды одышки:
1. инспираторная (затруднен вдох) – при патологических процессах, сопровождающихся сдавлением легкого и ограничением экскурсии легких (гидроторакс, пневмоторакс, фиброторакс, паралич дыхательных мышц, деформация грудной клетки, анкилоз реберно-позвоночных сочлинений и т.д.);
2. экспираторная (затруднен выдох) – чаще при бронхиальной обструкции мелких дыхательных путей (бронхоспазм, отек слизистой, вязкий экссудат в просвете бронхов);
Важным механизмом способствующем обструкции бронхов является – раннее экспираторное закрытие бронхов (коллапс бронхов), возникающий за счет двух причин:
- при затруднение движения воздуха (мокрота, отек слизистой) при выдохе увеличивается внутрилегочное давление, что приводит к дополнительному сдавлению мелких бронхов и еще большему росту их сопротивления потоку воздуха (чаще при приступах мучительного, малопродуктивного кашля, эмфиземе легких).
- феномен Бернулли – сумма давления воздуха по оси бронхов и бокового давления на стенки бронхов – величина постоянная. При сужении бронхов линейная скорость потока воздуха возрастает, а боковое давление резко уменьшается, что способствует коллапсу бронхов в начале выдоха.
3. смешанная одышка;
4. тахипноэ – частое поверхностное дыхание, когда больные четко не определяют затруднен ли вдох, или выдох (см. причины далее);
5. стридорозное дыхание;
6. нарушение ритма и глубины дыхания (Чейна-Стокса, Биота, Куссмауля);
Крайняя степень одышки – удушье (asthma) это внезапное, резкое чувство нехватки воздуха, сопровождающееся объективными признаками ДН.
Запомните отличительными особенностями удушья являются его внезапное появление, необычная для данного больного интенсивность дыхания и чувство нехватки воздуха, а также быстрое нарастание объективных клинических признаков дыхательной недостаточности (цианоза, набухания шейных вен, включения дополнительной дыхательной мускулатуры, вынужденного положения больного и т.д.)
Удушье при заболеваниях легких обусловлено сужением просвета мелких бронхов (пр. бронхиальная астма) и характеризуется затруднением выдоха (экспираторный тип).
Удушье, обусловленное острой левожелудочковой недостаточностью, сопровождается нарушением вдоха (инспираторный тип).
На практике чаще встречаются следующие причины удушья:
Нарушение проходимости верхних дыхательных путей: аллергический отек гортани, наследственный ангионевротический отек гортани, заглоточный абсцесс, дифтерийный круп, крупозный стенозирующий ларингит, ларингоспазм, коклюш, инородное тело трахеи, опухоли трахеи, рубцовый стеноз трахеи, трахеобронхиальная дискинезия.
Бронхиальная обструкция: бронхиальная астма и астмостатус, бронхо-легочный аспергиллез, пециломикоз, легочная форма описторхоза, карциноид, аденома и рак бронха, сдавление крупных бронхов извне, передозировка адреноблокаторов.
При отеке легких: отек легких (кардиогенный, нефрогенный, токсический и т.д.).
При внезапном уменьшение респираторной части легкого: острая пневмония, спонтанный пневмоторакс, экссудативный плеврит, ТЭЛА и др.
При заболеваниях диафрагмы: фибрилляция диафрагмы или паралич.
При нарушении нервной регуляции: органические поражения ЦНС, гипервентиляционный синдром Да Коста.
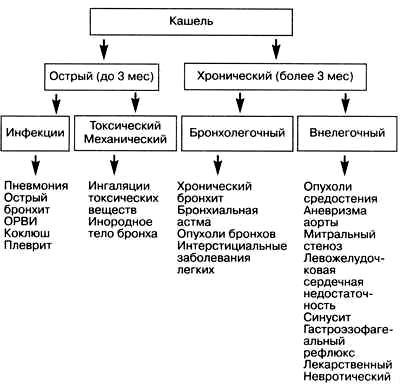
Кашель (tussis) – это сложный рефлекторный акт, возникающий как защитная реакция организма на раздражение дыхательных путей и плевры. Возбуждение кашлевого центра происходит при раздражение рецепторов блуждающего нерва и верхнего гортанного нерва. Наиболее чувствительными отделами (рефлексогенные зоны) являются межчерпаловидная область, задняя стенка гортани, бифуркация трахеи и бронхов, а также прикорневые участки и реберно-диафрагмальные синусы плевры. Реже кашель бывает при возбуждение ЦНС (невротический).
Запомните при патологическом процессе в паренхиме легких и мелких бронхах кашля нет до тех пор, пока мокрота не переходит в крупные бронхи. Появление кашля возможно при раздражение блуждающего нерва в других органах (опухоли средостения, аневризма аорты, увеличенном левом предсердии, при заболеваниях желудка, кишечника, печени, желчного пузыря и т. д.).
– сухой (не продуктивный) в начальной стадии воспаления бронхов и легких, при наличие в бронхах очень вязкой мокроты, при поражениях плевры, средостения, а также у пожилых и ослабленных больных;
– влажный (продуктивный) с выделением мокроты (слизистая, слизисто-гнойная, серозная, гнойная, гнилостная);
– продолжительность - постоянный, приступообразный, время появления (утро, вечер);
– громкий «лающий» при коклюше, сдавление трахеи зобом, опухолью; поражение гортани и набухании ложных голосовых связок, истерии;
– тихий, покашливание при начальной стадии крупозной пневмонии, туберкулезе, неврозе и т.д.;
– болезненный, безболезненный;
– чем сопровождается (удушье, тошнота, рвота, обморок, эпиприпадок);
– при каких условиях уменьшается или исчезает;
При кашле сопровождающемся выделением мокроты необходимо уточнить количество и характер мокроты (слизистая, гнойная), цвет, запах, некоторые особенности ее отделения (плевком или полным ртом). Продуктивный кашель от сухого отличается по тембру в связи с добавлением шума от передвижения мокроты.
Запомните гнойная мокрота, отделяемая в больших количествах, характерна для острых и хронических гнойных заболеваний (абсцесс легкого, бронхоэктазы, гангрена легкого). Такая мокрота нередко отделяется полным ртом и отличается очень неприятным зловонным запахом, возникающим в результате распада белка под действием анаэробных бактерий.
Мучительный, приступообразный, малопродуктивный кашель, сопровождающийся внезапным усилением экспираторной одышки, цианоза, набуханием шейных вен и др. признаками ДН, свидетельствует о наличие выраженной обструкции мелких дыхательных путей и чаще встречается при обострении хронического обструктивного бронхита и бронхиальной астме.
Кровохарканье и легочное кровотечение (haemoptoe) - наличие крови в мокроте, выделяемой с кашлем. В первую очередь, следует исключить попадание крови в мокроту из носа, носоглотки, изъязвлений гортани, полипов верхних дыхательных путей, содержимого желудка при кровотечении из расширенных вен пищевода или повреждений слизистой оболочки желудка.
Кровохарканье может быть в виде прожилок крови и точечных вкраплений в мокроте (вследствие диапедеза эритроцитов при повышенной проницаемости стенок сосудов или разрыва капилляров). Важно изучить анамнез, предшествующий кровохарканью: эпизоды тромбоза глубоких вен нижних конечностей с легочной тромбоэмболией или предшествующая острая респираторная инфекция.
Обычно кровохарканье возникает при остром бронхите, пневмонии (ржавая мокрота), бронхоэктазах (чаще «сухих» верхнедолевых), бронхогенном раке (умеренное, но упорное кровохарканье, реже мокрота в виде «малинового желе»), при абсцессах и туберкулезе (кавернозный процесс), инфаркте легкого, а также застойной сердечной недостаточности, митральном стенозе, травме и инородных телах бронхов, легочных артериовенозных фистулах и телеангиэктазиях (расширения конечных отделов мелких сосудов).
При истинном кровохарканье кровь вначале ярко красная, а затем (через 1-2 суток после кровотечения) начинает темнеть. Если в течение нескольких дней постоянно выделяется свежая кровь, следует заподозрить бронхогенный рак.
Легочное кровотечение – выделение (откашливание) в результате разрыва сосудистых стенок чистой, алой, чаще пенистой, крови, от 5 до 50 мл и более. Различают малые (до 100 мл), средние (до 500 мл) и большие, профузные (более 500 мл) легочные кровотечения.
Большое значение для диагноза имеет тщательное изучение мокроты. При этом обращать внимание на количество, консистенцию, вид, цвет, наличие примесей, запах, слоистость мокроты, а также данные микроскопического и цитологического исследований.
|
Причины кровохарканья |
|
|
Частые |
Редкие |
|
|
Боли в грудной клетке.
-
периодичность (постоянные, периодические, приступообразные);
-
интенсивность (тупые, умеренные, острые, очень сильные или нестерпимые);
-
по характеру (ноющие, колющие, жгучие, сжимающие и т.д.);
-
точная локализация болей и связь с актом дыхания, кашля и положения туловища;
-
продолжительность и иррадиация болей;
-
частота возникновения (сколько раз в день, в неделю);
-
условия возникновения (в покое, во сне, при ходьбе, при физической нагрузке, без видимой причины);
-
условия уменьшения или исчезновения болей;
Боли в грудной клетке могут возникать в следствие множества различных патологических процессов развивающихся непосредственно в грудной стенке, плевре или легких, сердце и аорте, пищеводе и других органах средостения, наконец, в результате иррадиации болей при заболеваниях органов брюшной полости (язвенная болезнь желудка, холецистит).
Боли могут быть как поверхностного, так и глубокого характера.
Поверхностные боли (торакалгии) – обычно связаны с поражением кожи, мышц грудной клетки, ребер, хрящей, суставов, сухожилий, межреберных нервов, позвоночника. Они чаще бывают локализованные, ноющего или колющего характера, нередко интенсивные и продолжительные, усиливаются при глубоком дыхание, кашле, лежание на больной стороне, резких движениях туловища. По локализации могут быть передние (стернальные, пекторальные) и задние (чаще дорсалгии). Эти боли легко распознаются при осмотре и пальпации, выявляется локальная болезненность и напряжение мышц.
Причины поверхностных болей чаще травмы, рожистое воспаление, опоясывающий лишай, миалгии, миозиты, радикулит (при спондилоартрозе, грыже Шморля), переломы, метастазы опухолей, и т.д.
Глубокие боли связаны с поражением легких, плевры (особенно реберной и диафрагмальной), органов средостения. Эти боли усиливаются при дыхании, кашле, точно локализуются больным.
Причины глубоких болей чаше сухой плеврит, пневмония, абсцесс, туберкулез легких, инфаркт лехкого, перелом ребер и другие процессы захватывающие париетальную плевру.
Наиболее часто боли в грудной клетке наблюдаются при:
Пневмонии (за счет вовлечения плевры и нижних межреберных нервов), чаще при крупозной – плевропневмонии: появляется остро, интенсивная, усиливается при кашле, чихании, наклонах и движениях туловища, глубоком дыхании. Как при инфаркте лехкого.
Бронхогенном раке боли длительные, постоянные, теряют связь с актом дыхания, одинаково ощущаются в любое время суток (день, ночь), в любом положение. Сопровождаются субфибриллитетом, потливостью, похуданием.
Сухом (фибринозном) плеврите боль на стороне поражения, чаще в передней и нижнее – боковых отделах, усиливается и появляется при глубоком вдохе (чаще на пике с появлением кашля), смехе, чихание, при наклонах в здоровую сторону. Облегчение лежа на больном боку.
Спонтанном пневмотораксе боль острая, колющая, пронизывающая на соответствующей стороне грудной клетке, иррадиирующая в шею, руку, эпигастральную область и т.д; сопровождается чувством страха смерти, резчайшей одышкой.
Сухом перикардите чаще в области верхушки сердца, не связаны с физической нагрузкой, не купируются нитроглицерином, различной интенсивности вплоть до мучительной, усиливаются при дыхании, стихают при наклоне вперед. Сопровождаются лихорадкой, одышкой.
Экссудативном перикардите боли тупые или дискомфорт в области сердца, характерно на фоне уменьшения болей усиление одышки, появление кашля, рвоты (сдавление трахеи, бронхов, диафрагмальных нервов).
Клинические особенности основных жалоб зависят от патологии органов дыхания (см. лекционный материал, учебник).
К дополнительным жалобам относят: повышение температуры тела, потливость, общая слабость, повышенная утомляемость, раздражительность, понижение аппетита и т.п. Эти жалобы не позволяют локализовать патологический процесс, но существенно дополняют картину болезни и характеризуют тяжесть состояния больного. Больные дополнительным жалобам придают большее значение т.к они существенно ограничивают их работо- и трудоспособность.
При расспросе следует детально собрать анамнез заболевания и жизни:
История настоящего заболевания. В этом разделе следует ясно, в хронологической последовательности указать те симптомы, которые заставили больного обратиться за помощью. Информация исходит от больного, однако систематизировать и упорядочить её должны вы сами. Больной должен сообщить о начале заболевания, обстоятельствах, при которых оно возникло, его проявлениях и любом предпринятом лечении. При описании основных симптомов должны быть указаны: 1) локализация; 2) качественные характеристики; 3) их тяжесть; 4) временные характеристики (начало, длительность, частота); 5) обстоятельства их возникновения; 6) факторы, которые их усиливали или облегчали; 7) сопутствующие проявления. Следует отметить также симптомы, которые больной отрицает (отсутствие некоторых симптомов может помочь при дифференциальной диагностике).
Описание настоящего заболевания должно включать также отношение больного к имеющимся у него симптомам и своему состоянию. Что, по мнению больного, явилось причиной недуга? Какие подозрения побудили больного обратиться за помощью? («Мне кажется, у меня аппендицит»). Какие у больного основания опасаться их? («Мой друг умер от прободного аппендицита»). Далее следует отметить, как отразилась болезнь на жизни больного. Это особенно важно для понимания больного, страдающего хроническим заболеванием. «Что вы не можете сделать из того, что могли до болезни? Например, как отразилась боль в спине или одышка на вашей работоспособности, ...на вашей домашней обстановке, ...на вашей социальной активности, ...на ваших родительских функциях, ...на ваших супружеских функциях, ...на вашем мнении о себе как о мужчине (женщине)»?
АНАМНЕЗ ЖИЗНИ
Детские болезни. Перечислите перенесённые инфекции (корь, краснуха, эпидемический паротит, коклюш, ветряная оспа, скарлатина, полиомиелит).
Болезни взрослого периода.
Психические заболевания.
Травмы.
Операции.
Стационарное лечение в прошлом.
Состояние больного на момент осмотра. Хотя некоторые расстройства, объединённые в этом разделе, могли иметь место в прошлом, они, тем не менее, могут влиять на настоящее заболевание.
Принимаемые препараты. Перечислите принимаемые в настоящее время лекарственные средства, включая домашние лекарства, препараты, выдаваемые без рецепта, витамины и минеральные добавки и препараты, взятые у членов семьи или друзей. Выясните дозу и частоту приёма. Возможно, вам придётся попросить больного принести и показать препараты, которые он принимал.
Аллергия.
Курение. Указать вид табачного изделия (курительное, например сигареты, или некурительное, например жевательный или нюхательный табак), употребляемое количество, длительность употребления (например, по одной пачке сигарет в день в течение 12 лет).
Употребление алкоголя, наркотиков (методика опроса описана на с. 16-17).
Диета. Укажите обычный дневной рацион, ограничения в диете или добавки к ней, употребление кофе, чая, питья, основанного на коле, и других кофеинсодержащих напитков.
Специальные исследования. Укажите исследования, которым подвергался больной (туберкулиновая проба, исследование мазков по методу Папаниколау, маммо-графия, исследование кала на скрытую кровь, определение содержания холестерина в крови). Следует указать также результаты исследований и дату их проведения.
Иммунизация. Перечислите все вакцинации (например, против столбника, коклюша, дифтерии, полиомиелита, кори, краснухи, эпидемического паротита, гриппа, гепатита В, Haemophilus influenzae типа b и пневмококковой инфекции).
Сон. Укажите время засыпания и пробуждения, дневной сон, нарушения засыпания и пробуждения.
Физическая активность и отдых.
Источники опасности для жизни и здоровья (дома, в школе и на работе).
Использование защитных приспособлений. Выясните, пользуется ли больной ремнями безопасности, детекторами дыма и другими приспособлениями для защиты от конкретных источников опасности для здоровья и жизни.
Семейный анамнез
Необходимо указать возраст и состояние здоровья или возраст и причину смерти членов семьи (родителей, братьев, сестёр, супруга, детей, внуков). Целесообразно получить информацию о бабушках и дедушках.
Обязательно следует отметить наличие у членов семьи диабета, сердечной патологии, гиперхолестеринемии, артериальной гипертензии, инсульта, патологии почек, туберкулёза, рака, артрита, анемии, аллергии, астмы, головной боли, эпилепсии, психических заболеваний, алкоголизма, наркомании и симптомов, подобных симптомам у самого больного.
Психосоциальный анамнез. В этом разделе записывается важная и необходимая информации о больном как о личности.
Домашняя обстановка. «Кто живёт с вами дома? Расскажите мне немного о них... и о ваших друзьях»; «Кто помогает вам, когда вы болеете или нуждаетесь в помощи?»
Повседневная жизнь. Выясните, как проходит день начиная от момента пробуждения и до отхода ко сну. «Как проходит ваш день? Что вы делаете в первую очередь, а что потом?»
Важные события жизни. Следует отметить воспитание, обучение в школе, военную службу, трудовую деятельность, финансовое положение, брак, занятия в свободное время, выход на пенсию.
Вероисповедание. Целесообразно выяснить, как влияет вероисповедание больного на его отношение к здоровью, болезни, лечению, а также отношение больного к его настоящему положению и его взгляды на будущее.
