
3 курс / Патологическая физиология / Патофизиология_крови,_Фред_Дж_Шиффман
.pdf
368 Глава 10. Гематологические проявления ВИЧ-инфекции
ТАБЛИЦА 10-2. Гематологические осложнения при использовании препаратов, применяемых для лечения ВИЧ-инфицированных пациентов
Лекарственные препараты Гематологические |
|
Оптимальнаятерапия |
|
||||||
|
осложнения |
|
|
|
|
|
|
||
Антиретровирусные средства |
|
|
|
|
|
|
|
|
|
Зидовудин(АЗТ) |
Анемия |
|
|
|
Отменапрепарата |
||||
|
имакроцитоз |
|
|
Уменьшениедозы |
|||||
|
|
|
|
|
|
Назначениеэритропоэтина |
|||
|
|
|
|
|
|
Трансфузионнаятерапия |
|||
Антивирусныесредства |
Миелосупрессия |
при |
Отменапрепаратапри |
||||||
Ацикловир (герпетические |
|||||||||
вирусныеинфекции) |
приемеввысокихдозах |
тяжелыхосложнениях |
|||||||
Фоскарнет (ЦМВ) |
Анемия и |
|
|
|
НазначениеГ-КСФОтмена |
||||
|
гранулоцито-пения |
|
препаратаЗамена |
||||||
|
|
|
|
|
|
препарата(ганцикловир) |
|||
|
Обычно |
нейтропения |
НазначениеГ-КСФОтмена |
||||||
Ганцикловир(ЦМВ) |
препаратаЗамена |
||||||||
|
(могут также наблюпрепарата(фоскарнет) |
||||||||
|
даться |
анемия |
и |
Отменапрепаратапри |
|||||
|
тром-боцитопения) |
|
тяжелыхосложнениях |
||||||
Интерферон (гепатитС, |
Нейтропения, |
анемия |
|
|
|
|
|||
саркома Капоши, остроко- |
или тромбоцитопения |
|
|
|
|
||||
нечныекандиломы) |
|
|
|
|
|
|
|
|
|
Антипротозойныесредства Гемолитическаяанемия |
|
|
|
|
|||||
Примахин(ППК) |
нафоне |
|
|
|
Использованиеальтерна- |
||||
|
недостаточности |
|
тивного препарата |
||||||
|
Г-6-ФДГ |
|
|
|
|
|
|
|
|
Триметоприм/сульфаметМиелосупрессия |
|
Использование |
альтерна- |
||||||
оксазол (профилактика |
|
|
|
|
|
тивного препарата |
|||
илечениеППК) |
Дозозависимый гемолиз |
Использование |
альтерна- |
||||||
Дапсон (профилактика и |
|||||||||
лечениеППК) |
у пациентов с недоста- |
тивного препарата |
|||||||
|
точностью Г-6-ФДГ или |
|
|
|
|
||||
|
без |
нее,нейтропения |
|
|
|
|
|||
Пириметамин |
Мегалобластная |
ане- |
Назначение |
фолиновой |
|||||
(токсоплазмоз) |
мия, |
тромбоцитопения, |
кислоты (НЕ фолиевой кис- |
||||||
|
нейтропения |
|
|
лоты) |
для профилактики |
||||
|
|
|
|
|
|
нейтропении |
|
|
|
Пентамидин(ППК) |
Анемия |
|
|
|
Рассмотрение |
возможнос- |
|||
Рифабутин |
Нейтропения, |
редко |
тизаменыпрепарата |
||||||
Антибактериальные/микобактериальные средства |
Использование |
альтерна- |
|||||||
(профилактика |
тромбоцитопения |
|
|||||||
MAI) |
|
|
|
|
|
тивного препарата из груп- |
|||
|
|
|
|
|
|
пы макролидных антибио- |
|||
|
Тромбоцитопения |
при |
тиков |
|
|
|
|||
Рифампин(МТБ) |
высокодозной |
|
|
Использование |
альтерна- |
||||
|
интер-миттирующей |
тивного |
препарата проти- |
||||||
|
терапии, |
|
|
|
вотуберкулезного ряда |
||||

Патология клеток красной крови |
369 |
|
|
|
|
ТАБЛИЦА 10-2. (Продолжение) |
|
|
Лекарственные препараты Гематологические |
Оптимальная терапия |
|
|
осложнения |
|
|
|
|
|
транзиторная анемия, |
|
|
гемолитическая анемия |
|
|
и лейкопения |
|
Антигрибковые средства
Амфотерицин В (при диссеНормохромная, нормоВнимательное наблюдение
минированной или резисцитарная анемия |
Рассмотрение возможнос- |
тентной грибковой инфек- |
ти замещения препарата |
ции) |
триазоловыми средствами |
|
или липосомальными ком- |
|
позициями |
ЦМВ — цитомегаловирус; ППК — интерстициальная пневмония, вызываемая
Pneumocystis carinii; MAI — Mycobacterium avium intracellulare; Г-КСФ — гранулоцитарный колониестимули-рующий фактор; МТБ — микобактерия туберкулеза.
грессирующей стадии развития ВИЧ-инфекции с уменьшением числа СО4-кле-ток (< 200/мкл). Однако при приеме обычно рекомендуемых доз (600 мг/сут) тяжелая анемия наблюдается реже.
Многие ассоциирующиеся с ВИЧ оппортунистические инфекции могут подавлять эритропоэз при инфильтрации костного мозга (например,
Mycobacterium avium intracellulare [MAI]) или прямом цитопатическом воздействии на гемопоэ-тические клетки-предшественники (например, парвовирус В19). MAI является нетуберкулезной микобактерией, ставшей распространенным оппортунистическим патогеном у пациентов со СПИД, вторым по частоте после Pneumocystis carinii. MAI-инфекция участвует в патогенезе тяжелого иммунодефицита (обычно ниже 50 С04-клеток/мкл) и, как правило, сопровождается лихорадкой, потерейвеса, глубокойанемией, болямив животе и диареей. Гемокультуры позитивны у большинства пациентов, а сам возбудитель может быть визуализирован в биоптатах костного мозга при кислотоустойчивом окрашивании мазков. Применение профилактических лечебных средств (азитромицин или рифабутин) уменьшает частоту возникновения MAI-инфекции приблизительно на 50 %. Для лечения диссеминированной инфекции используются комбинации антибиотиков макролидного ряда (кларитромицин или азитромицин). Однако MAI-инфекция обычно персистирует и реакция на проводимое лечение незначительна.
Цитопатическое воздействие парвовируса В19 на эритроидные клетки-предшественники костного мозга приводит к тяжелым апластическим кризам у пациентов с серповидно-клеточной анемией или другими гемоглобинопатиями. Данная инфекция среди популяции в целом достаточно обычное явление; избавление от вируса зависит только от эффективности выработки антител к главному белку капсида вируса. Именно потому, что у пациентов с прогрессирующей стадией ВИЧ-инфекции репродукция нейтрализирующих антител зачастую неадекватна, парвовирусная инфекция может персистировать и являться причиной развития не только тяжелой гипопластической анемии, но даже парциальной краснокле-точной аплазии (глава 7). Внутривенное введение иммуноглобулина повышает уровень гемоглобина и уменьшает виремию путем пассивного восстановления

370 |
Глава 10. Гематологические проявления ВИЧ-инфекции |
необходимогоколичестванейтрализирующихантител. Длянекоторыхпациентов может потребоваться довольно длительный курслечения иммуноглобулином.
По-видимому, нарастание периферической деструкции эритроцитов может осуществляться в результате реализации как чисто иммунных, так и неиммунных механизмов. Почти у всех ВИЧ-инфицированных пациентов наблюдается поли-клональная гипергаммаглобулинемия, а серологические исследования выявляют пациентов (5-20 %) с антиэритроцитарными антителами и положительным прямым антиглобулиновым тестом (Кумбса). Однако клиническая значимость этих данных пока неясна, так как иммунная гемолитическая анемия для таких пациентов нехарактерна. Недостаточность Г-6-ФДГ ВИЧ-позитивных пациентов может рассматриваться как фактор риска в отношении гемолиза при использовании прс паратов оксидантов (дапсон, примахин), назначаемых для профилактики или лечения оппортунистических инфекций. На фоне тромботической тромбоцитопе-нической пурпуры, являющейся осложнением ВИЧ-инфекции, может наблюдаться тяжелая микроангиопатическая гемолитическая анемия.
Необходимо подчеркнуть, что, поскольку инфекции (цитомегаловирусные колиты) или процессы малигнизации (саркома Капоши, лимфосаркома), связанные с ВИЧ-инфицированием, часто сопровождаются острой или хронической крово-потерей из желудочно-кишечного тракта, для адекватной оценки анемии необходимо проводить исследование кала на скрытую кровь.
Таким образом, диагностика анемии включает подробный сбор анамнеза, фи-зикальное обследование и лабораторные тесты. Всегда важно учитывать поли-этиологичность анемии. Полнота анализа последней может быть гарантирована при соблюдении следующихусловий:
-учетвероятностиостройкровопотери: физикальноеобследование, включая ортостатические пробы, исследование органовбрюшной полости икала на скрытую кровь;
-исследование периферической крови (табл. 3-3) для выявления макроцитов (характернодляпациентов, получающихзидовудин), шистоцитов(указание
на ТТП или ДВС), сфероцитов (вероятность иммунного гемолиза), а также полихромазии, соотносимой суровнемретикулоцитов (правда, нужно при знать, что у ВИЧ-инфицированных пациентов число ретикулоцитов часто не отражает степень анемии);
-полнаяколичественнаяоценкакрови, включаяподсчетретикулоцитов; кроме того, приподозрениинаMAI-инфекциюисокращениичислаСБ4-клеток(ме нее 100) — выделение изолированных гемокультур; при признаках гемолиза — анализынаЛДГ, гаптоглобининепрямойбилирубин; приалиментарнойнедо
статочности — проверка уровня фолиевой кислоты в эритроцитах и витамина
В,2 (уменьшение уровней железа, витамина Bt2 или фолата не обязательно уси ливаетВИЧ-опосредованнуюхроническуюанемию, однакообычнопроводят
исследованиеэтихпотенциальнообратимыхэтиологическихфакторов);
-анализпроводимойлекарственнойтерапии; например, хорошоизвестно, что анемия может быть осложнением терапии зидовудином (для ее коррекции отменяют или уменьшают дозы препарата, назначают поддерживающие трансфузии или эритропоэтин); кроме того, иногда обратимую анемию вы зывает прием таких препаратов, как триметоприм/сульфаметоксазол, дап сон, изониазид, атакже химиотерапевтических средств, используемых вте рапии ВИЧ-ассоциированных опухолей (табл. 10-2);

Патологияклетокбелойкрови
______________________________________________________________ 37 4
-исследование костного мозга дляисключения инфильтративных процессов злокачественного (неходжкинская лимфома илимфома Ходжкина) илиин фекционного (MAI и парвовирус В19) характера; в частности, присутствие в исследуемом материале гигантских пронормобластов сядерными ицито-
плазматическими нарушениямихарактернодляинфекции, вызываемойпарвовирусом В19 (глава 7);
-анализ уровня сывороточного эритропоэтина: при данном показателе ниже 500 ЕД/л необходимо оценить целесообразность дополнения терапии эритропоэтином. Подкожное введение эритропоэтина у ВИЧ-инфицированных
лиц, как свидетельствуют исследования, значительно уменьшает выражен ность анемии и снижает потребность в переливании крови.
Нужнолечитьпациента, анеприводитькнормеколичественныепараметрыкрови. Прибегать к переливанию крови следует лишь в тех случаях, когда налицо признаки выраженной анемии, указывающие на существенное ухудшение физиологических функций (снижение толерантности к физической нагрузке, одышка, стенокардия, головокружение, ортостатические нарушения или застойная сердечная недостаточность).
Патология клеток белой крови
Лейкопения является обычным следствием ВИЧ-инфекции и наблюдается у 75 % больных СПИД. Так как применяемые лекарственные препараты, сопутствующиеинфекционныеиопухолевыеосложнениясамипосебеспособны вызывать лейкопению, выбор терапевтической стратегии зачастую крайне затруднен. Лейкопения может свидетельствовать о поражении как лимфоидного, так и миелоид-ного ростков кроветворения. Как уже отмечалось, прогрессирующее уменьшение абсолютного и относительного числа Т-лимфоцитов CD4 — характерная иммунологическая патология при ВИЧ-инфекции. Снижение уровня CD4 меньше 200/мкл служит важным прогностическим индикатором риска развития тяжелых оппортунистических инфекций.
К частым осложнениям приема сильнодействующих препаратов, используемых для лечения ВИЧ, ВИЧ-ассоциированных инфекций или новообразований, относится гранулоцитопения (табл. 10-2). Однако даже если причина осложненийкроетсялишьвпримененииданных лекарственных препаратов, при принятии решения важно учесть риск последствий отмены лекарств, столь необходимых для лечения других клинических проявлений СПИД. Подавлять миелопоэз могут диссеминированные инфекции, опухоли или их терапия. Механизмы прямого воздействия ВИЧ на костный мозг еще только изучаются, и вопросотом, инфицированылиВИЧмиелоидныеклетки-предшественники, пока остается открытым. Хотя антитела к антигенам нейтрофилов обнаруживаются у 32 % больныхСПИД, присутствиеэтихантителнекоррелируетсналичиемили отсутствием нейтропении. Наряду с уменьшением абсолютного числа клеток были замечены диспластические изменения миелоидных клеток периферической крови и костного мозга, а также функциональные дефекты, касающиеся способности гранулоцитов к фагоцитозу и уничтожению внутриклеточных микроорганизмов.
ПрипервичномобследованииВИЧ-инфицированногопациентаслейкопенией необходимососредоточитьусилиянапоискевторичныхипотенциальноустра-
372 _____________________ Глава 10. Гематологические проявления ВИЧ-инфекции Г
нимых причин миелосупрессии. В частности, важно оценить миелотоксичность принимаемых пациентом лекарственных препаратов и обсудить возможность их отмены или замены. Применение некоторых препаратов, таких как ганцикловир и пириметамин, должно сопровождаться постоянным наблюдением за числом ней-трофилов (табл. 10-2). Пациентам с пониженным содержанием CD4 (< 200/мкл), а также с признаками и симптомами системной инфекции должно быть назначено исследование костного мозга для исключения микобактериальной или грибковой инвазии либо неопластической инфильтрации костного мозга (например, неходж-скинская лимфома). Гистохимическое исследование костного мозга дает возможность диагностировать грибковую и микобактериальную флоруипредоставляетценнуюклиническуюинформациюзадолгодовыделения положительных гемо-культур.
В работах некоторых авторов был описан опыт использования миелоидных колониестимулирующих факторов для лечения ВИЧ-ассоциированной лейкопении. Быстрое повышение уровня нейтрофилов, моноцитов и эозинофилов в периферической крови наблюдалось после внутривенного и подкожного применения ГМ- и Г-КСФ и зависело от дозы введенного препарата. Первоначально считали, что достигаемый лечебный эффект будет кратковременным. Однако последующие исследования продемонстрировали, что длительный курс подкожного введения этих препаратов может приводить к стойкому (от нескольких недель до нескольких месяцев) повышению числа гранулоцитов. Колониестимулирующие факторы могут успешно применяться в целях коррекции уровня лейкоцитов у пациентов со вторичной медикаментозной нейтропенией (например, ганцикловир при ЦМВ-инфекции или химиотерапевтические препараты при ВИЧ-ассоцииро-ванных лимфомах). ХотяназначениеГМ- илиГ-КСФповышает толерантность пациентов к миелосупрессивным терапевтическим средствам, остается неясным его влияние на репликацию ВИЧ и ВИЧ-специфическую терапию. Исследования in vitro подтверждают, что использование ГМ-КСФ может увеличивать вирусную нагрузку, но клиническое значение этих данных пока непонятно.
Оценку эффективности и воздействия гемопоэтических факторов роста на качество жизни, вирусную нагрузку и выживаемость ВИЧ-инфицированных пациентовпредстоит дать входе дальнейших научных изысканий.
Патология тромбоцитов
В отличие от анемии и лейкопении, которые обычно наблюдаются при прогрессиро-вании ВИЧ-инфекции, тромбоцитопенияможет встречаться на любой стадииразвитияВИЧ-инфекцииизачастуюявляетсяеепервымгематологическим проявлением. По данным отчетов, тромбоцитопения характерна для 3-8 % серопозитивных пациентов с бессимптомной стадией заболевания и для 30-45 % пациентов со СПИД. Степень тромбоцитопении обычно находится в пределах от весьма умеренной до средней при абсолютных значениях от 40 000/мкл до 100 000/мкл. Встречаются случаи и значительного снижения уровня тромбоцитов — меньше 10 000/мкл. При исследовании механизмов тромбоцитопении у ВИЧ-инфицированных пациентов было обнаружено снижение продолжительности жизни тромбоцитов, изменение цитокинов и факторовроста и наличие (у некоторых пациентов) циркулирующих и связанных с тромбоцитами иммунных комплексов и антитромбо-цитарных антител. В отдельных работах показано также, что одной из причин
Патологиятромбоцитов |
373 |
недостаточности тромбоцитообразования может быть чувствительность мегака-риоцитов к ВИЧ-инфекции.
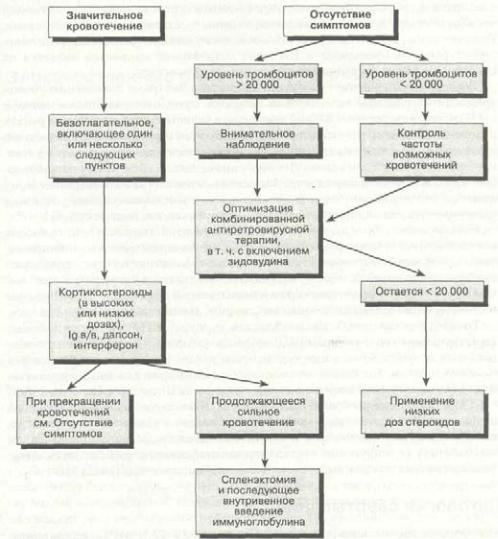
Терапевтические возможности коррекции тромбоцитопении у ВИЧ-инфици- рованных пациентов разнообразны и включают антиретровирусную терапию, внутривенное введение у-глобулина, назначение кортикостероидов и спленэкто-мию. Вместе с тем, подобные методы нередко дают лишь частичный эффект, и ни одна терапевтическая схема не является универсальной для всех пациентов. Лечение показано, если число тромбоцитов менее 50 000/мкл, а также при выраженном кровотечении. Особые формы терапии будут описаны ниже, а основные подходы к лечению тромбоцитопении у ВИЧ-инфицированных пациентов представлены на рис. 10-2.
Рис. 10-2. Алгоритм терапии ВИЧ-ассоциированной тромбоцитопении

374 |
Глава 10. Гематологические проявления ВИЧ-инфекции |
Зидовудин. Применение зидовудина может повысить уровень тромбоцитов приблизительно у половины пациентов с ВИЧ-ассоциированной тромбоцитопе-нией. Хотя механизм его действия неясен, однако весьма вероятно, что зидовудин повышает продукцию тромбоцитов, подавленную ВИЧ, поскольку последний, как уже упоминалось, выбирает в качестве одной из своих мишеней мегакариоци-ты. В литературе описано успешное использование и других антиретровирусных препаратов для лечения тромбоцитопении при ВИЧ-инфекции.
Кортикостероиды. Лечение низкими дозами кортикостероидов может повысить число тромбоцитов у 40-80 % пациентов, однако длительные ремиссии встречаются нечасто (10-20 %). Недавние исследования показали, что краткосрочные курсы терапии высокими дозами дексаметазона (10мг перорально четыре раза в сутки, 2-4 дня) повышают уровень тромбоцитов у ВИЧ-инфицированных пациентов с клинически выраженными кровотечениями и тяжелой тромбоцитопенией, не поддающимися лечению никакими другими средствами, включая зидовудин. Несмотря на это, очевидной помехой для использования кор-тикостероидных препаратов у ВИЧ-инфицированных пациентов является их способность вызывать дополнительную иммуносупрессию.
Внутривенное введение у-глобулина приводит к быстрому повышению уровня тромбоцитов (как при классической иммунной тромбоцитопенической пурпуре
ИТП) у большинства (около 90 %) пациентов и является методом выбора в рамках неотложной помощи или в качестве поддерживающей терапии перед инвазивными процедурами. В типичном случае эффект непродолжителен и сохраняется в течение нескольких дней или недель. Лечение с применением анти-11п(В)-иммуногло-булина также может привести к кратковременному, а иногда и более длительному повышению уровня тромбоцитов. Это происходит в основном за счет ускорения удаления ретикуло-эндотелиальной системой эритроцитов, покрытых IgG.
Спленэктомия. Хотя более чем у 90 % пациентов спленэктомия приводит к нормализацииуровнятромбоцитов, однако необходимоучестьтепотенциальные осложнения, которые могут сопровождать эту инвазивную процедуру, и рассмотреть любую возможность применения более щадящих методов лечения.
К другим вариантам лечения (различным по своей эффективности) можно отнести облучение селезенки, назначение дапсона, даназола и а-интерферона.
Тромботическая тромбоцитопеническая пурпура (ТТП) является потенциально фатальным осложнением ВИЧ-инфекции, связанным с развитием тромбо-цитарных микротромбов в микрососудистом русле. У пациентов наблюдаются тромбоцитопения, лихорадка, неврологическая симптоматика, микроангиопати-ческая гемолитическая анемия, почечная патология и пурпура. Патогенез ТТП у ВИЧ-инфицированных пациентов не изучен. Известно лишь, что аналогичный синдром у пациентов, не зараженных ВИЧ, развивается чаще всего молниеносно, поэтому требуется неотложное и энергичное вмешательство с привлечением плазмафереза (с инфузиями свежезамороженной плазмы или без них), анти-тромбоцитарных агентов, кортикостероидов или винкристина (глава 5).
Патология свертывания
, Антифосфолипидные антитела, обнаруживаемые у 20-70 % ВИЧ-инфицированных пациентов, часто проявляют свою активность как волчаночные антикоагулянты (например, вызывая увеличение активированного частичного тромбоплас-

Злокачественныеопухоли кроветворнойткани
37
5
тинового времени [АЧТВ], которое не корригируется последующим смешиванием с нормальной плазмой и инкубацией при 37 °С). Несмотря на удлинение АЧТВ, волчаночный антикоагулянт не предрасполагает к кровотечениям и не является противопоказанием к проведению инвазивных процедур (глава 6). Если
уВИЧ-отрицательных пациентов волчаночный антикоагулянт может быть причиной повышенной частоты возникновения тромботических осложнений, то
уВИЧ-положительных подобная корреляция встречается крайне редко. Приобретенная недостаточность протеина S встречается у 17-73 %
ВИЧ-инфицированных пациентов и, в отличие от волчаночных антикоагулянтов, иногда предрасполагает к тромботическим осложнениям. По данным трех опубликованных отчетов, в 8 из 159 случаев наблюдался низкий уровень содержания в крови протеина S и сопутствующие этому тромбоэмболические осложнения. Механизм развития недостаточности протеина S у данных пациентов остался невыясненным. Однако предполагается, что он связан либо со снижением синтеза белка, либо с нарушением функции эндотелиальных клеток.
Злокачественные опухоли кроветворной ткани
Некоторые злокачественные опухоли, например неходжкинская лимфома (НХЛ) исаркомаКапоши, болеехарактерныдляВИЧ-инфицированных, нежели для общей популяции. Рак шейки матки и плоскоклеточный рак заднего прохода (у гомосексуальных мужчин) также чаще развиваются при наличии ВИЧ-инфекции.
Из всех форм злокачественных опухолей кроветворной ткани НХЛ является, пожалуй, самой распространенной патологией и встречается в 200 раз чаще у ВИЧ-инфицированных людей, чем в общей популяции. В отличие от оппортунистических инфекций СПИД-ассоциированные лимфомы возникают у пациентов с умеренным уменьшением числа СВ4-клеток. В то же время НХЛ, как правило, относится к довольно поздним осложнениям ВИЧ-инфекции. При обследовании пациентов обычно выявляется экстранодулярная форма заболевания: с наибольшей частотой в процесс вовлекаются желудочно-кишечный тракт, костный мозг и центральная нервная система. Эффективность тех или иных режимов химиотерапии — в пределах от 24 % до 56 %, но средняя выживаемость, как правило, незначительна — всего 4-7 мес. Как и для НХЛ, для болезни Ходжкина характерны повышенная частота развития в период прогрессирования (III и IV стадии), а также экстранодулярная форма.
Первичная лимфома ЦНС — позднее осложнение ВИЧ-инфекции, имеющее тенденцию развиваться у пациентов с уровнем С04-клеток ниже 50 клеток/мкл. Лучевая терапия может привести к клиническому улучшению, но продолжительность жизни большинства пациентов остается незначительной, поскольку они умирают от оппортунистических инфекций.
Лечение СПИД-ассоциированных лимфом сложно в силу иммуносупрессив-ного воздействия, оказываемого как самим ВИЧ, так и часто тяжело переносимой системной химиотерапией. Подобные лимфомы характеризуются высокой злокачественностью и неблагоприятной гистологической картиной. Эффект от введения низких или средних доз химиотерапевтических препаратов сопоставим с тем, который наблюдается при стандартныхдозаххимиотерапии. Хотяиспользованиегемопоэтическихфакторов ростаможетулучшитьпереносимостьхимиотерапии,

376 |
Глава 10. Гематологические проявления ВИЧ-инфекции |
остается неясным, влияют ли эти препараты на выживаемость пациентов. Вероятно, в будущем способы терапии и профилактики ВИЧ-ассоциированных новообразований будут развиваться на основе объединенных стратегий, ориентированных на нейтрализацию иммуносупрессивного эффекта ВИЧ-инфекции.
Клинический пример
ВИЧ-инфицированная женщина в возрасте 32 лет поступила в приемное отделение с жалобами на головокружение и одышку, продолжающиеся в течение 1 месяца. В анамнезе отмечено значительное кровотечение из желудочно-кишечного тракта на фоне эндоскопически подтвержденного гастрита, но при отсутствии каких-либо указаний на выраженную анемию. За восемь лет до данного обращения был установлен диагноз ВИЧ-инфекции (инфицирование, обусловленное парентеральным введением наркотиков). В числе прочих лекарственных препаратов больной были назначены зидовудин, ЗТС, триметоприм/сульфаметоксазол (ТМП/СМК). Уровень CD4 — 90 клеток/мкл. Пациентка выглядела бледной и весьма болезненной. Оральная температура 37 °С. Артериальное давление 120/80 мм рт. ст., пульс ритмичный, 80 уд/мин. Данные объективного обследования: бледность, безжелтушность склер, живот не напряжен, печень и селезенка не увеличены, лимфаденопатии нет. Кровь в кале отсутствует. Данные первичных лабораторных исследований: гемоглобин — 69 г/л; гематокритное число — 22,8 %; уровень лейкоцитов — 1200/мкл; сегменто-ядерные нейтрофилы — 60 %; палочкоядерные нейтрофилы — 2 %; моноциты — 18 %; лимфоциты —-15 %; эозинофилы — 5 %. Уровень тромбоцитов — 140 000/мкл. Средний объем эритроцитов — 116 мкм3.
Вопрос 1. Каковы Ваши первые действия?
Ответ. Необходимо провести оценку стабильности гемодинамики и убедиться в том, что как в положении стоя, так и в положении сидя изменения пульса и артериального давления не указывают на наличие ортостатичес-ких нарушений.
Вопрос 2. Каковы, по Вашему мнению, главные причины развития анемии и лейкопении у этой пациентки?
Ответ. Недостаточность пролиферативных процессов костного мозга вследствие инфекций (парвовирус В19, MAI), злокачественной инфильтрации (лимфома или саркома Капоши) и приема лекарственных препаратов (зидовудин, ТМП/СМК). Вероятно, поражены э"ритроцитарные и лейкоцитарные клетки-предшественники.
Деструкция клеток красной и белой крови в результате запуска аутоиммунных процессов или побочного действия лекарственных препаратов. Потеря крови. Причиной возникновения анемии в данном случае может являться острая или хроническая кровопотеря. Вопрос 3. Что Вы предполагаете делать дальше?
Ответ. Необходимо тщательно исследовать мазок периферической крови. Это прежде всего касается полихромазии эритроцитов. (Отсутствие поли-хромазии свидетельствует о слабой реактивности эритропоэза.) Наличие сфероцитов может указывать на иммунную деструкцию; фрагментов
— на микроангиопатическую гемолитическую анемию. Макроциты встреча-

Злокачественныеопухоли кроветворнойткани |
377 |
ются при весьма различных состояниях, а микроциты или гипохромия — при недостаточности железа (табл. 3-3). Внимательно следует отнестись и к патологическим изменениям лейкоцитов и тромбоцитов. Вопрос 4. Каковы результаты исследования мазка периферической крови? Ответ. При исследовании мазка периферической крови были выявлены макроцитыи небольшоечислополихроматофильныхклеток. Необнаруженонимикроцитов, ни бледных эритроцитов, ни шистоцитов. Лейкоциты — в небольшом количестве, но их формулав норме. Гиперсегментированные нейтрофилы отсутствуют. Уровень тромбоцитов умеренно снижен. Вопрос 5. Какие другие лабораторные исследования необходимо провести? Ответ. Можно определитьуровнивитаминаВ12 ифолатов, активностьЛДГв сыворотке, содержаниенепрямого билирубина, гаптоглобинаи провести тестКумбса. Все ониоказалисьвнорме. Хотя, какэтоужебылоустановлено, содержание ретикулоцитов снизилось до 0. Вопрос 6. На чем теперь следует заострить внимание? Ответ. Посколькупроведенныеисследованияневыявилини полихромато-филии (полихромазии), ни ретикулоцитоза, никаких-либо иных значимых нарушений, представляется, что наиболее вероятной причиной развития анемии, а равно и лейкопении у этой пациентки является недостаточная
ПРОДУКТИВНОСТЬ КОСТНОГО МОЗГа. |
, ,,;;.;■. |
Вопрос 7. Каковы Ваши дальнейшие действия?
Ответ. Необходимо провести исследование костного мозга с целью выявления алиментарной недостаточности, инфекций и инфильтрационных процессов. Такое исследование было выполнено и показало, что при нормальной клеточности число эритроидных клеток-предшественников недостаточно. Гигантские пронормобласты отсутствовали. Уровень лейкоцитарных кле- ток-предшественников и мегакариоцитов в норме. Парвовирус В19 в костном мозге и периферической крови не обнаружен. Анализ биоптата костного мозга не выявил признаков злокачественной инфильтрации. Вопрос 8. Необходимы ли какие-либо дополнительные исследования? Ответ. Да. Уровень эритропоэтина (ЭП) восстановился до 27 ME, что подтвердило эффективность введения экзогенного ЭП. Поэтому было решено отменить зидовудиниТМП/СМКипродолжитьлечениеспомощьюЭП. Поскольку зидовудин и ТМП/СМК из-за своего супрессорного (и еще до конца не понятого) воздействия на костный мозг могут способствовать развитию анемии и лейкопении, необходимо внимательное наблюдение за каждым пациентом, принимающимподобныепрепараты. Вдальнейшем пациентка получала другие антиретровирусные препараты и препараты для профилактики пневмоцистной пневмонии. Уровень гема-токрита и лейкоцитов нормализовался и стабилизировался. Инъекции ЭП были отменены. В течение 10 месяцев после выписки из госпиталя больная чувствуетсебяхорошо.
Избранная литература
Aboulafia D. M., Mitsuyasu R. Т. Hematologic abnormalities in AIDS. Hematol. Oncol. Clin. North Am., 1991; 5: 195-215.
КлиническийобзоргематологическихпроявленийВИЧ-инфекции.
