
- •Содержание
- •Глава 1. Принципы, терминология и радиационная защита
- •Структурная организация тела человека
- •Системная анатомия
- •Классификация костей
- •Развитие и рост костей
- •Б. Терминология в рентгенографии
- •Плоскости, сечения и линии тела
- •Поверхности тела и его части
- •Рентгенографические проекции
- •Общие укладки тела
- •Специальные укладки
- •Дополнительные специальные проекционные термины
- •Термины направлений
- •Термины движения
- •Правильное употребление терминов
- •Рентгенографические критерии
- •Маркировка снимка и идентификационные данные пациента
- •Параметры экспозиции при рентгенографии и качество изображения
- •Оптическая плотность снимка
- •Контрастность
- •Геометрическое искажение изображения
- •Анодный пяточный эффект
- •Г. Правила выполнения укладок
- •Профессиональная этика и обращение с пациентом
- •Протокол и порядок проведения рентгенографии общего назначения
- •Основные проекции
- •Таблица стандартных размеров приемников изображения
- •Топографические ориентиры для укладок
- •Виды телосложения
- •Просмотр рентгенограмм
- •Д. Цифровая визуализация
- •Компьютерная томография (КТ)
- •Цифровая флюороскопия (ЦФ)
- •Прямая цифровая рентгенография (ПЦР)
- •Виды цифровой рентгенографии
- •Е. Радиационная защита
- •Традиционные дозиметрические величины и единицы
- •Радиационная защита персонала
- •Принцип ALARA
- •Рентгенография
- •Дозовая нагрузка при флюороскопии
- •Глава 2. Органы грудной клетки
- •Рентгеноанатомия
- •Грудная клетка
- •Дыхательная система
- •Гортань
- •Трахея
- •Правый и левый главные бронхи
- •Легкие
- •Рентгенограмма грудной клетки в прямой передней проекции
- •Средостение
- •Укладки
- •Укладка — общие вопросы
- •Инструкции по дыханию во время исследования
- •Укладка грудной клетки для боковой проекции
- •Критерии оценки рентгенограммы
- •Диафрагмирование
- •Клинические показания
- •Сводная таблица клинических показаний
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Задняя
- •Упражнения по рентгенограммам
- •Глава 3. Живот
- •Рентгеноанатомия
- •Рентгенография органов брюшной полости
- •Мышцы живота
- •Системы органов брюшной полости
- •Пищеварительная система
- •Мочевыделительная система
- •Брюшная полость
- •Квадранты и области
- •Топографические ориентиры
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Сводная таблица клинических показаний
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Упражнения по рентгенограммам
- •Глава 4. Верхняя конечность
- •Рентгеноанатомия
- •Кисть и запястье
- •Суставы кисти
- •Кости запястья (запястье)
- •Дистальный отдел плечевой кости
- •Классификация суставов
- •Укладки
- •Укладка: общие положения
- •Увеличение экспозиции для загипсованной конечности
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Боковая (веерная)
- •Модифицированный метод Стечера
- •Лучевое отклонение кисти
- •Мост запястья
- •Предплечье
- •Локтевой сустав
- •Задняя
- •Плечевая кость
- •Латерография
- •Упражнения по рентгенограммам
- •Глава 5. Проксимальный отдел плечевой кости и плечевой пояс
- •Рентгеноанатомия
- •Плечевой пояс
- •Ключица
- •Лопатка
- •Классификация суставов
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Плечо (не травма)
- •Плечо (травма)
- •Ключица
- •Лопатка
- •Упражнения по рентгенограммам
- •Глава 6. Нижняя конечность
- •Рентгеноанатомия
- •Суставы фаланг пальцев (межфаланговые) и костей плюсны
- •Кости предплюсны
- •Своды стопы
- •Голеностопный сустав
- •Коленный сустав
- •Классификация суставов
- •Укладки
- •Общие вопросы
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Пальцы
- •Стопа
- •Пяточная кость
- •Упражнения по рентгенограммам
- •Глава 7. Проксимальный отдел бедренной кости и тазовый пояс
- •Рентгеноанатомия
- •Бедренная кость
- •Тазовая кость
- •Малый и большой таз
- •Родовой канал
- •Сравнение мужского и женского таза
- •Упражнения по рентгенограммам
- •Классификация суставов
- •Укладки
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Упражнения по рентгенограммам
- •Глава 8. Шейный и грудной отделы позвоночника
- •Позвоночный столб
- •Анатомический обзор рентгенограмм
- •Укладки
- •Топографические ориентиры
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Задняя аксиальная
- •Упражнения по рентгенограммам
- •Глава 9. Поясничный отдел позвоночника, крестец и копчик
- •Рентгеноанатомия
- •Поясничные позвонки
- •Крестец
- •Копчик
- •Анатомический обзор рентгенограмм
- •Классификация суставов
- •Межпозвоночные отверстия и дугоотростчатые суставы
- •Укладки
- •Топографические ориентиры
- •Укладки — общие положения
- •Альтернативные методы исследования
- •Клинические показания
- •Задняя (или передняя)
- •Боковая
- •Исследование сколиоза
- •Упражнения по рентгенограммам
- •Глава 10. Кости грудной клетки — грудина и ребра
- •Рентгеноанатомия
- •Ребра
- •Сочленения грудной клетки
- •Укладки
- •Укладка грудины — общие вопросы
- •Укладка ребер
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Грудина
- •Ребра
- •Упражнения по рентгенограммам
- •Глава 11. Кости мозгового черепа
- •Рентгеноанатомия
- •Кости мозгового черепа
- •Лобная кость (лобная чешуя)
- •Теменные кости
- •Затылочная кость
- •Височные кости
- •Клиновидная кость
- •Решетчатая кость
- •Анатомический обзор рентгенограмм
- •Укладки
- •Линии укладки черепа
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Основные проекции
- •Боковая
- •Упражнения по рентгенограммам
- •Глава 12. Кости лицевого черепа
- •Рентгеноанатомия
- •Череп
- •Кости лицевого черепа (14)
- •Нижняя челюсть
- •Классификация суставов (череп и нижняя челюсть)
- •Глазницы
- •Анатомический обзор рентгенограмм
- •Укладки
- •Специальные проекции и анатомические взаимосвязи
- •Укладки — общие положения
- •Альтернативные методы исследования
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции
- •Боковая
- •Нижняя челюсть
- •Аксиолатеральная
- •Височно-нижнечелюстные суставы
- •Аксиолатеральная (по Шюллеру)
- •Упражнения по рентгенограммам
- •Глава 13. Придаточные пазухи носа, сосцевидные отростки и височная кость
- •Рентгеноанатомия
- •Придаточные пазухи носа
- •Верхнечелюстные пазухи
- •Остеомеатальный комплекс
- •Височные кости
- •Анатомический обзор рентгенограмм
- •Укладки
- •Альтернативные методы исследования
- •Аксиолатеральная косая (по Стенверсу)
- •Аксиолатеральная (по Шюллеру)
- •Упражнения по рентгенограммам
- •Рентгеноанатомия
- •Пищевод
- •Желудок
- •Распределение воздуха и бария в желудке
- •Двенадцатиперстная кишка
- •Пищеварение
- •Телосложение
- •Рентгенограммы верхнего отдела ЖКТ, демонстрирующие типы телосложения
- •Рентгенологические исследования
- •Контрастное вещество
- •Двойное контрастирование
- •Оборудование для рентгенографии и флюороскопии (Р/Ф)
- •Радиационная защита при флюороскопии
- •Цифровая флюороскопия (ЦФ)
- •Эзофагография
- •Клинические показания для эзофагографии
- •Выявление пищеводного рефлюкса
- •Исследование верхнего отдела ЖКТ
- •Альтернативные методы исследования
- •Результаты опроса по США и Канаде
- •Левая передняя косая укладка
- •Правая передняя косая укладка
- •Левая задняя косая укладка
- •Глава 15. Нижний отдел желудочно-кишечного тракта
- •Рентгеноанатомия
- •Тонкая кишка
- •Толстая кишка
- •Рентгенологические исследования
- •Исследование тонкой кишки
- •Высокая клизма
- •Подготовка к исследованию
- •Введение клизменного наконечника
- •Выполнение флюороскопии
- •Эвакуационная проктография — дефекография
- •Ирригоскопия при колостомии
- •Альтернативные методы исследования
- •Укладки
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции и укладки
- •Исследование тонкой кишки
- •Левая передняя косая укладка
- •Глава 16. Желчный пузырь и желчные протоки
- •Рентгеноанатомия
- •Печень
- •Желчный пузырь и желчные протоки
- •Типы телосложения и варианты расположения желчного пузыря
- •Пероральная холецистография
- •Желчные камни
- •Хронический холецистит
- •Стеноз желчных протоков
- •Пероральная холецистография
- •Ультразвуковое сканирование (УЗИ)
- •Интраоперационная холангиография
- •Лапароскопическая холецистэктомия
- •Послеоперационная холангиография с Т-зондом
- •Чрескожная чреспеченочная холангиография
- •Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
- •Сводная таблица методов исследования желчной системы
- •Альтернативные методы исследования
- •Результаты опроса по США и Канаде
- •Левая передняя косая укладка
- •Правая боковая латерографическая укладка (передняя проекция)
- •Рентгеноанатомия
- •Мочевыделительная система
- •Почки
- •Процесс мочеобразования
- •Анатомический обзор (рентгенограммы)
- •Урография
- •Контрастные средства
- •Побочные эффекты
- •Реакция на контрастные вещества
- •Внутривенное введение контрастного вещества
- •Экскреторная внутривенная урография (ВВУ)
- •Клинические показания
- •Компрессия мочеточников
- •Процедура внутривенной урографии (ВВУ)
- •Альтернативные методы исследования
- •ВВУ при гипертензии
- •Краткое описание методов исследования мочевыделительной системы
- •Альтернативные методы исследования
- •Укладки
- •Результаты опроса по США и Канаде
- •Основные и специальные проекции и укладки
- •Цистография
- •Боковая укладка
- •Цистоуретрография
- •Глава 18. Маммография
- •Рентгеноанатомия
- •Стандарты качества маммографии
- •Анатомия поверхности молочной железы
- •Методы локализации
- •Анатомия молочной железы в сагиттальном сечении
- •Классификация молочных желез
- •Укладки
- •Укладки и технические вопросы
- •Рентгеновская трубка
- •Компрессия
- •Пленочная маммография
- •Цифровая маммография
- •Альтернативные методы исследования
- •Магнитно-резонансная томография (МРТ)
- •Радионуклидное исследование
- •Клинические показания
- •Результаты опроса по США и Канаде
- •Упражнения по рентгенограммам
- •Глава 19. Рентгенография травмы с помощью мобильных аппаратов
- •Альтернативные методы исследования
- •Терминология травмы костной системы
- •Терминология положения отломков при переломах
- •Типы переломов
- •«Именные» переломы
- •Дополнительные типы переломов
- •Репозиция кости после перелома
- •Принципы выполнения укладок и использования растров
- •Использование растров
- •Правила использования растров
- •Мобильные рентгеновские аппараты
- •Типы мобильных аппаратов
- •Мобильные рентгеновские аппараты, работающие от батарей
- •Стандартные мобильные рентгеновские аппараты
- •Мобильные рентгеновские аппараты со штативом типа С-ДУГА для цифровой флюороскопии
- •Радиационная защита
- •Укладки
- •Глава 20. Рентгенография в педиатрии
- •Введение и общие принципы работы с ребенком
- •Возраст понимания и сотрудничества
- •Знакомство и подготовка ребенка и родителей
- •Заявление о плохом обращении с ребенком
- •Фиксация
- •Устройство Pigg-O-Stat
- •Пеленание или обертывание с помощью простыней и полотенец
- •Альтернативные методы исследования
- •Клинические показания
- •Грудная клетка
- •Задняя/передняя проекция: грудная клетка
- •Боковая проекция: органы грудной клетки
- •Верхние конечности
- •Нижние конечности
- •Задняя и боковая проекции: нижние конечности
- •Различия между детьми и взрослыми
- •Подготовка пациента к процедурам с контрастным веществом
- •Живот
- •Латерография в положении лежа на спине
- •Микционная цистоуретрография (МЦУГ)
- •Глава 21. Ангиография и интервенционные процедуры
- •Рентгеноанатомия
- •Компоненты циркуляторной системы
- •Артерии мозга
- •Вены мозга
- •Лимфатическая система
- •Обзор
- •Оборудование для ангиографии
- •Альтернативные методы исследования
- •Специальные виды ангиографии
- •Церебральная ангиография
- •Ангиография сосудов грудной клетки
- •Ангиокардиография
- •Абдоминальная ангиография
- •Периферическая ангиография
- •Лимфография
- •Интервенционные процедуры
- •Определение и цели
- •Сосудистые интервенционные процедуры
- •Эмболизация
- •Чрескожная транслюминальная ангиопластика и установка стента
- •Установка стент-графта
- •Установка катетеров для внутривенных вливаний
- •Чрезъяремное внутрипеченочное портокавальное шунтирование (ЧВПШ)
- •Тромболизис
- •Инфузионная терапия
- •Извлечение инородных внутрисосудистых тел
- •Несосудистые интервенционные процедуры
- •Чрескожная вертебропластика
- •Стентирование толстой кишки
- •Нефростомия
- •Чрескожное дренирование желчных путей (ЧДЖП)
- •Чрескожное дренирование брюшных абсцессов
- •Чрескожная игловая биопсия
- •Чрескожная гастростомия
- •Литература
- •Основные принципы
- •Типичные компьютерные томографические системы
- •Принципы реконструкции изображения
- •Компьютерная шкала оттенков серого цвета и плотность тканей
- •Толщина среза и перемещение стола
- •Питч в объемных (спиральных) сканерах
- •Рентгеноанатомия
- •Макроскопическая анатомия ЦНС — головной и спинной мозг
- •Оболочки головного и спинного мозга
- •Передний мозг
- •Субарахноидальные цистерны
- •Средний мозг и ромбовидный мозг
- •Серое вещество и белое вещество
- •Компьютерная томография головы
- •Компьютерная томография грудной клетки
- •Компьютерная томография живота и таза
- •КТ-исследование живота и таза
- •Контрастные препараты
- •Глава 23. Дополнительные диагностические методы
- •Артрография
- •Введение
- •Артрография коленного сустава
- •Укладки
- •Артрография плечевого сустава
- •Гистеросальпингография
- •Введение
- •Укладки
- •Миелография
- •Укладки
- •Шейный отдел
- •Грудной отдел
- •Сиалография
- •Укладки
- •Орторентгенография
- •Основные методы костной денситометрии
- •Количественная компьютерная томография
- •Количественное ультразвуковое сканирование
- •Традиционная томография
- •Центр вращения
- •Область нерезкости
- •Варианты традиционной томографии
- •Глава 24. Дополнительные лучевые диагностические и терапевтические методы
- •Радионуклидные методы
- •Введение и определение
- •Клиническое применение
- •Персонал для выполнения радионуклидного исследования
- •Лучевая терапия
- •Введение и определение
- •Персонал для выполнения УЗИ
- •Клиническое применение
- •Введение и определение
- •Физические принципы МРТ
- •Прецессия
- •Взаимодействие радиосигнала с прецессирующим ядром
- •Резонанс
- •Градиентные магнитные поля
- •Многослойное изображение
- •Компоненты магнитно-резонансного томографа
- •Магниты
- •Градиентные катушки
- •Электронная система обеспечения
- •Компьютер и дисплей
- •Клиническое применение
- •Противопоказания
- •Подготовка пациента
- •Снижение тревожности пациента
- •Контроль состояния пациента
- •Основные меры предосторожности
- •Профессиональная вредность
- •История болезни пациента
- •Контрастные вещества
- •Внешний вид анатомических структур
- •Плоскости ориентации
- •Примеры МРТ-исследований
- •Исследование головного мозга
- •Исследование позвоночника
- •Исследование суставов и конечностей
- •Исследование органов брюшной полости и малого таза
- •Терминология
- •Литература по МРТ
- •А. Рентгеновская пленка и усиливающие экраны
- •Строение рентгеновской пленки
- •Спектральная чувствительность рентгеновской пленки
- •Форма «зерна» галогенида серебра и ее влияние на свойства пленки
- •Эмульсии с плоскими зернами галогенидов и их преимущества
- •Т-МАТ эмульсии КОДАК
- •Эффект кроссовера («crossover»)
- •Усиливающие экраны
- •Люминесценция, флюоресценция и фосфоресценция
- •Строение усиливающего экрана
- •Коэффициент усиления
- •ЗАО «РЕНЕКС», г. Новосибирск
- •Усиливающие экраны и кассеты
- •Б. Фотообработка рентгеновской пленки
- •Ручная и автоматическая фотообработка пленки
- •Анализ временных затрат
- •Эффективность работы рентгенолаборанта
- •Преимущества ручного метода
- •Устройство бака-танка для ручной обработки рентгеновской пленки
- •Сушильный шкаф
- •Технология ручной обработки пленки
- •Преимущества автоматического метода
- •Закон эквивалентности экспозиции и его нарушение
- •Устройство проявочной машины
- •Загрузочный лоток
- •Система регенерации растворов
- •Транспортная система
- •Длительность цикла обработки пленки
- •Обработка маммографической пленки
- •Система циркуляции и нагрева химикатов
- •Система подачи воды для промывки пленки
- •Модуль сушки пленки
- •Проблемы при использовании проявочной машины
- •Артефакты, возникающие при фотообработке рентгеновской пленки
- •Контроль качества фотопроцесса
- •Качество рентгеновского изображения
- •Негатоскопы
- •Литература
- •В. Оборудование для оснащения рентгеновского кабинета
- •История завода ВИЛЛА СМ
- •ВИЛЛА СИСТЕМИ МЕДИКАЛИ в России
- •Высокочастотный рентгеновский генератор G100
- •Разновидности рентгеновских генераторов
- •О проекциях, описанных в Руководстве
- •Система автоматического контроля экспозиции (АКЭ)
- •Ионизационные камеры для системы АКЭ
- •Дозовая нагрузка на пациента — терминология и принципы
- •Дозиметрия на рентгеновском генераторе G100
- •Рентгеновские излучатели
- •Рентгеновские трубки
- •Поворотные столы штативы (первое рабочее место)
- •Поворотный стол-штатив VISION (ВИЖН)
- •Аппараты на три рабочих места
- •Усилитель рентгеновского изображения (УРИ)
- •Цифровые системы получения и обработки рентгеновского изображения
- •Устройство цифровой системы и ее интеграция с рентгеновским аппаратом
- •Цифровые системы семейства DIVA (ДИВА)
- •Сравнение цифровой системы и АРМ-рентгенолога
- •Дистанционно управляемые (ДУ) столы-штативы
- •Рентгеновские аппараты для стоматологии
- •Дентальный снимочный аппарат ENDOS (ЭНДОС)
- •Маммограф МЕЛОДИ
- •Завод TECHNIX, Италия
- •Мобильные рентгеновские аппараты серии TMS
- •Мобильные рентгеновские аппараты со штативом С-ДУГА серии ТСА
- •Средства радиационной защиты ЗАО РЕНЕКС, г. Новосибирск
- •Глава 2. Грудная клетка
- •Глава 3. Брюшная полость
- •Глава 4. Верхняя конечность
Подготовка контрастного вещества. Принципы смешива ния должны выполняться в точности, как предписано произво дителем.
Существует полемика по поводу оптимальной температуры суспензии сульфата бария для ирригоскопии. Некоторые эк сперты рекомендуют использовать холодную воду (40-50 °С) для приготовления суспензии. Считается, что холодная вода оказывает анестетический эффект на ободочную кишку и уси ливает задержку контрастного вещества. Но было установле но, что холодная вода может привести к спазму ободочной кишки.
Большинство экспертов рекомендуют использовать воду ком натной температуры (25—35° С), что влияет на более успешное проведение процедуры и обеспечивает максимальный комфорт пациенту. НИКОГДА не следует использовать горячую воду при подготовке контрастной среды. Горячая вода может вызвать ожог слизистой ободочной кишки.
Поскольку сульфат бария представляет собой коллоидную суспензию, перед тем как вставить наконечник, необходимо встряхнуть мешок во избежание разделения суспензии на воду и сульфат бария.
Спазм во время бариевой клизмы — обычный побочный эф фект. Беспокойство пациента, чрезмерное раздутие стенки кишки, дискомфорт и имеющееся заболевание могут привести к спазму ободочной кишки. Чтобы минимизировать возможный спазм, в контрастную среду можно добавить местный анесте тик, например лидокаин. Если спазм случается во время иссле дования, можно ввести внутривенно глюкагон, который нужно иметь в отделении для подобных случаев.
ПОДГОТОВКА К ИССЛЕДОВАНИЮ
Пациент надевает соответствующий больничный хлопчатобу мажный халат, предпочтительнее, чтобы он завязывался сзади. Нельзя использовать халаты, надевающиеся через голову, так как иногда во время процедуры халат намокает и его приходит ся снимать. Амбулаторного пациента просят снять всю одежду, включая обувь, носки или чулки. Пациент надевает одноразо вые тапочки, так как по пути в туалет барий может вытекать.
После того как кабинет для флюороскопии полностью готов и подготовлена контрастная среда, доставляют пациента для проведения исследования. До того как ввести наконечник клиз мы, заполните относящиеся к делу данные пациента и объясни те ему предстоящую процедуру. Так как совместных действий не избежать, а исследование может смущать пациента, необхо димо на каждой стадии процедуры стараться обеспечить спо койствие пациента.
Если до этого делали какие-либо рентгеновские снимки, они должны быть в распоряжении рентгенолога. Перед тем как вставить наконечник клизмы, должна быть выполнена укладка пациента по Симу.
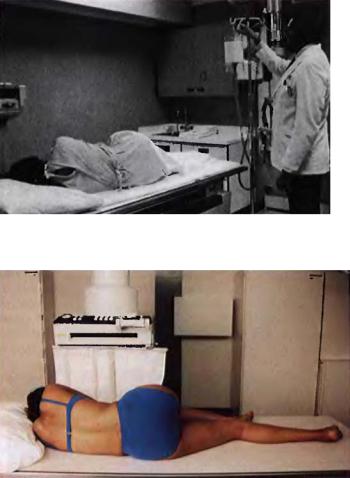
Укладка по Симу изображена на рис. 15-35. Пациента про сят перевернуться на левый бок и нагнуться вперед. Правая нога согнута в колене и лежит впереди левой ноги. Левое коле но удобно согнуто. Укладка по Симу расслабляет мышцы живо та и уменьшает давление внутри брюшной полости.
Рис. 15-34. Подготовка к проведению процедуры
Рис. 15-35. Укладка по Симу (для введения ректального наконеч ника)
Пациенту нужно объяснить каждую стадию введения рек тального зонда. Перед тем как начать процедуру, раствор суль фата бария следует хорошо перемешать и выпустить немного раствора через наконечник, чтобы в зонде или наконечнике клизмы не осталось воздуха.
Подготовка к введению ректального наконечника. Рен тгенолог надевает перчатки и завертывает основание наконеч ника в бумажную салфетку. Наконечник тщательно слизывают водорастворимой смазкой.
Перед тем как начать исследование, пациента просят (1) де ржать сфинктер заднего прохода во время поступления суспен зии бария крепко сжатым, чтобы не произошла утечка, (2) рас слабить мышцы живота во избежание усиления внутрибрюшно го давления и (3) сосредоточиться на дыхании через рот, чтобы ослабить спазм и судороги. Убедите пациента, что в случае су дороги введение бария будет приостановлено.
ВВЕДЕНИЕ КЛИЗМЕННОГО НАКОНЕЧНИКА
Чтобы ввести клизменный наконечник, халат пациента должен быть застегнут так, чтобы была открыта только область заднего прохода. Самого же пациента нужно хорошо укрыть во время введения наконечника. Следует принимать во внимание чувс тво стыдливости пациента во время этой процедуры. Нужно приподнять правую ягодицу, чтобы, открыв ягодичную склад ку, открыть задний проход. Перед тем как введут наконечник, пациент должен сделать несколько глубоких вдохов. Если при осторожном надавливании наконечник не проходит, пациента просят расслабиться. НИКОГДА нельзя вводить наконечник с силой, так как это может травмировать пациента. Поскольку брюшные мышцы расслабляются при выдохе, наконечник сле дует вводить во время выдоха.
Прямая кишка и заднепроходной канал имеют двойную кри визну; поэтому наконечник сначала вводят вперед примерно на 2,5-4 см в направлении пупка. Затем наконечник направляют вверх и немного назад, следуя нормальной кривизне прямой кишки. Общая длина введенного наконечника не должна пре вышать 3-4 см во избежание травмирования прямой кишки Наконечник можно закрепить (бинтом) или придерживать рукой, чтобы он не выскользнул, когда пациент будет поворачи ваться на спину для флюороскопии. Обычное положение при флюоросколии — лежа на спине, но можно уложить пациента и на живот, в зависимости oт ситуации.
Если используют обтурирующий наконечник, в большинс тве отделений рентгенологам разрешается один или два раза нажать ручную «грушу» (насос), чтобы баллон слегка раздулся и держал наконечник на месте. НО максимальное наполнение баллона следует контролировать флюороскопией. После нача ла процедуры контейнер клизмы должен находиться не выше 60 см от деки стола.
КРАТКОЕ ОПИСАНИЕ ПРОЦЕДУРЫ ВВЕДЕНИЯ КЛИЗМЕННОГО НАКОНЕЧНИКА
Этап 1. Расскажите пациенту, как будет вводиться наконечник. Ответьте на все его вопросы.
Этап 2. Пациент ложится в положение Сима: на левом боку, правая нога согнута в колене.
Этап 3. Еще раз встряхните контейнер клизмы, чтобы суспен зия сульфата бария была размещена должным образом. Для удаления воздуха из системы дайте некоторому количеству бария вытечь из наконечника.
Этап 4. Надев перчатки, нанесите на наконечник клизмы водо растворимую смазку. Заверните проксимальную сторону нако нечника в бумажную салфетку.
Этап 5. Попросите пациента сделать вдох и медленно выдох нуть. Нa выдохе направьте наконечник клизмы в сторону пупка пациента приблизительно на 2,5-4 см.
Этап 6. После начального введения продвиньте наконечник вверх и немного назад. Длина введенного наконечника не долж на превышать 3-4 см. HЕ вводите наконечник с силой.
Этап 7. Закрепите трубку на месте, чтобы наконечник не вы скользнул. Не надувайте баллон наконечника, пока об этом не попросит рентгенолог.
Этап 8. Контейнер должен быть подвешен не выше чем 60 см от деки стола. Удостоверьтесь, что запорный кран трубки за крыт и барий к пациенту не поступает.
ВЫПОЛНЕНИЕ ФЛЮОРОСКОПИИ
Примечание: правила выполнения флюороскопии могут отли чаться в зависимости от ЛПУ.
Рентгенолог приходит в кабинет тогда, когда все приготовле ния сделаны. Далее врач и пациент представляются друг другу, обсуждаются истории болезни пациента и причина исследова ния.
Во время флюороскопии в общие обязанности рентгенолабо ранта входит выполнение инструкций рентгенолога, при необ
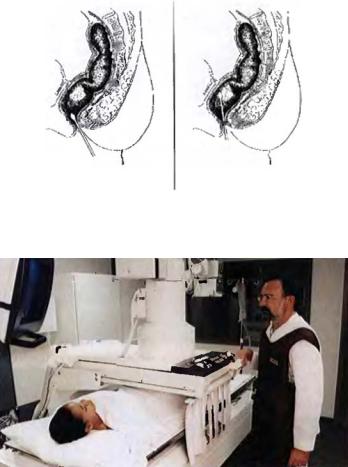
Начало введения |
Окончательное введение |
наконечника |
|
(по направлению к пупку) |
(слегка впереди затем вверх) |
Рис. 15-36. Введение наконечника клизмы
Рис. 15-37. Флюороскопия во время ирригоскопии
ходимости помощь пациенту и облегчение процедуры любыми возможными способами. Рентгенолаборант также контролиру ет введение бария и/или воздуха и меняет кассеты. Во время ирригоскопии лоток бария останавливается и возобновляется несколько раз. Каждый раз, когда рентгенолог просит возобно вить поток, рентгенолаборант должен сказать ему, что «барий поступает», после того как отпустит зажим. Каждый раз когда рентгенолог просит остановить поток, рентгенолаборант дол жен сообщить ему, что «барий не поступает», после того как перекроет зонд.
Во время флюороскопии положение пациента многократно меняется, во-первых, для лучшей визуализации наложенных друг поверх друга отделов кишки и, во-вторых, для того, чтобы способствовать продвижению бариевого столба. Возможно, при смене положения пациенту потребуется помощь рентгено лаборанта. Последний должен также следить, чтобы во время процедуры трубка не перекрутилась или случайно не выпал на конечник.
Флюороскопия начинается с общего осмотра живота и груд ной клетки пациента. В некоторых отделениях, если используют обтурирующий наконечник, под контролем флюороскопии на чинают надувать воздушный баллон.
По мере продвижения бариевого столба от прямой кишки к слепой делают разные снимки выбранных отделов толстой кишки. В конце процедуры небольшое количество бария забра сывается через илеоцекальный клапан, тогда делают снимки этой области. Исследование нужно завершить как можно быс трее, так как пациент обычно испытывает умеренный диском форт, когда толстая кишка полностью заполнена.
После заполнения кишки делают обычные снимки, если не используется цифровая флюороскопия, так как в этом случае обычно не требуются снимки, выполняемые с помощью пото лочного излучателя после флюороскопии.
Книга рекомендована к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/

Виды исследований нижнего отдела ЖКТ
В этой главе описаны три вида рентгенологического исследова ния нижнего отдела ЖКТ.
1.Ирригоскопия с одинарным контрастированием.
2.Ирригоскопия с двойным контрастированием.
3.Эвакуационная проктография (дефекография).
1.ИРРИГОСКОПИЯ С ОДИНАРНЫМ КОНТРАСТИРОВАНИЕМ
Ирригоскопия с одинарным контрастированием — процедура с использованием только рентгенопозитивного контрастного вещества, в большинстве случаев жидкой суспензии сульфа та бария. Изредка используются контрастные водораствори мые йодосодержащие вещества. Их используют, если пациенту после ирригоскопии предстоит операция. Пример ирригоско пии с использованием сульфата бария показан на рис. 15-38.
2. ИРРИГОСКОПИЯ С ДВОЙНЫМ КОНТРАСТИРОВАНИЕМ
Второй вид исследования — ирригоскопия с двойным контрас тированием. Рентгенологическое исследование с двойным кон трастированием может отличаться по способу введения в толс тую кишку воздуха и бария. Рис. 15-39 — латерограмма в правой боковой укладке при двойном контрастировании. Неотъемле мая часть исследования с двойным контрастированием — пол ностью очищенная толстая кишка и значительно более густая смесь бария. Хотя точные параметры смеси определяет произ водитель контрастного препарата, но в среднем эта пропорция близка к 1:1, так, чтобы окончательная суспензия напоминала густой крем.
Двухэтапная процедура. Один из предпочтительных мето дов, который используется для покрытия внутренней поверх ности кишки контрастным веществом, выполняется в два этапа. Сначала густой барий заполняет левую сторону кишки, включая левый изгиб ободочной кишки. (Густота бария способствует его сцеплению со слизистой оболочкой.) Затем в кишечник подают воздух, продвигая бариевый столб в правую сторону. В этот мо мент рентгенолог может попросить опустить контейнер клизмы ниже уровня стола, чтобы излишки бария могли выйти из тол стой кишки, что позволит лучше наблюдать слизистую оболоч ку кишки.
Второй этап состоит в раздувании кишки большим количес твом воздуха/газа, который будет продвигать основной столб бария вперед оставляя только тот барий, что покрыл слизистую оболочку кишки. Этапы выполняются под флюороскопическим контролем, так как нельзя позволить воздуху оказаться впереди бариевого столба.
Такая процедура выявляет опухоли или полипы, которые могут образовываться на внутренней стенке кишки, выступая в ее просвет. Эти образования обычно не видны при ирригоско пии с одинарным контрастированием.
Одноэтапная процедура. Можно использовать также од ноэтапную процедуру двойного контрастирования, когда од новременно вводятся и барий, и воздух, что уменьшает время процедуры и облучение пациента. Сначала некоторое количест во высокоплотного бария вводят в прямую кишку пациента, на ходящегося в положении Тренделенбурга. После этого трубка перекрывается, стол переводят в горизонтальное положение, пациента переводят в укладку для косой или латеропроекции, добавляя небольшие количества воздуха. После этого начина ют исследование.
Рис. 15-38. Ирригоскопия с одинарным контрастированием (тугое наполнение)
Рис. 15-39. Ирригоскопия с двойным контрастированием (правая боковая латеропроекция)
Снимки на ЭСУ (во время флюороскопии). При любых видах исследования для документирования процесса делают снимки любой вызывающей подозрение области. Можно поп росить пациента перевернуться несколько раз для лучшего рас пределения бария и воздуха.
При цифровой флюороскопии прицельные снимки на ЭCУ выполняют в цифровом виде, что гораздо эффективнее, чем на кассеты. Изображения, выполненные во время исследова ния, хранятся в памяти компьютера. Впоследствии рентгенолог может просмотреть и распечатать только те из них, которые имеют диагностическое значение.

Постфлюороскопические рентгенограммы. Если не ис пользуют цифровую флюороскопию, то после флюороскопии и до того, как пациенту разрешат опорожнить толстую кишку, нужно сделать один или несколько дополнительных снимков за полненной кишки. Стандартный наконечник клизмы можно из влечь до этих снимков, так как удаление наконечника может об легчить задачу удерживания бария. Однако в некоторых случа ях наконечник (обтурационного типа) лучше оставить на месте, до того как пациенту предложат подкладное судно.
Рисунок 15-40 демонстрирует наиболее распространенную ук ладку для снимка после ирригоскопии. Это передняя проекция на кассету 35 х 43 см, при этом ЦЛ должен быть направлен на под вздошный гребень. Предпочтительнее передняя проекция, когда па циент лежит на животе, чем задняя проекция лежа на спине, так как компрессия брюшной полости в положении на животе дает более однородную плотность изображения.
Кассета или другой приемник изображения должны быть центрированы так, чтобы захватить ампулу прямой кишки внизу и изображения. Такая укладка обычно захватывает всю толстую кишку, за исключением левого изгиба. Можно согласиться с от сечением на снимках левого изгиба ободочной кишки, если эта область хорошо была показана на предыдущем снимке. Однако в некоторых отделениях может быть обязательным выполнение второго снимка, центрированного выше, чтобы включить эту область у высоких пациентов, или два снимка, выполненные в поперечном положении кассеты.
Перед эвакуацией бария можно выполнить и другие проек ции. Обследование с двойным контрастированием, как пра вило, требует задней и передней латерограммы с правой или левой боковой укладкой пациента. При этом достигается на илучшая демонстрация располагающихся вверху или наполнен ных воздухом отделов толстой кишки.
Примечание: вследствие огромной разницы в плотности на полненных воздухом и барием отделов толстой кишки может наблюдаться тенденция к переэкспозиции наполненного воз духом отдела. Поэтому рекомендуется использовать компен сационный фильтр в латеропроекциях на животе или на спине. Удобный компенсационный фильтр, который хорошо работает, крепится к передней стороне глубинной диафрагмы двумя ма ленькими магнитными дисками. Диски нужно установить так, чтобы фильтр был расположен над заполненным воздухом от делом толстой кишки.
Все изображения после флюороскопии нужно делать как можно быстрее, так как пациенту может быть сложно удержи вать клизму.
После того, как сделаны предэвакуационные и любые допол нительные снимки, пациенту разрешают избавиться от бария. Тем пациентам, которым удалили наконечник, нужно успеть быстро дойти до ближайшего туалета. Если пациент не может этого сде лать, нужно предложить ему подкладней судно. Если пациент все еще подсоединен к закрытой системе, то поможет простое опус кание пластикового контейнера на пол, чтобы собрать оставший ся барий обратно в мешок. В отделениях существуют правила, предписывающие, как следует удалять обтурирующий наконеч ник. Один способ — закрыть зажим наконечника, а затем отсоеди нить его от контейнера клизмы. Как только пациент оказывается на судне, воздух из обтурирующего баллона выпускают и нако нечник удаляют.
Постэвакуационные снимки. После того, как большая часть бария была удалена, делают постэвакуационный снимок. Обычно его выполняют в положении лежа на животе, но может понадобиться и положение лежа на спине. Основное количес тво бария должно быть удалено. Если осталось слишком много бария, то эвакуацию бария повторяют и делают второй постэ вакуационный снимок.
После процедуры пациенту советуют пить больше жидкости и придерживаться диеты с большим содержанием волокон, так как после бариевой клизмы может возникнуть запор (это наибо лее опасно для пожилых пациентов).
Рис. 15-40. Постфлюороскопическая рентгенография — передняя проекция
Рис. 15-41. Ирригоскопия с двойным контрастированием, задняя проекция
Рис. 15-42. Задняя проекция после выведения бария
Книга рекомендована к покупке и прочтению разделом по лучевой диагностике сайта https://meduniver.com/
